Médico experto del artículo.
Nuevos artículos
Embarazo ectópico
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
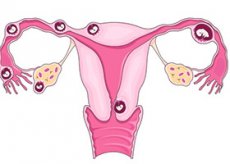
En un embarazo normal, el óvulo fecundado desciende por la trompa de Falopio hacia el útero, donde se adhiere a la pared y comienza a crecer. Sin embargo, en un embarazo ectópico, el óvulo fecundado no llega al útero, sino que comienza a crecer en otra parte, generalmente en la trompa de Falopio. Por eso se le suele llamar embarazo ectópico tubárico.
En casos raros, el óvulo se adhiere al ovario, los músculos abdominales o el canal cervical. Es imposible salvar al feto en un embarazo así. Si el óvulo comienza a crecer en la trompa de Falopio, esta puede dañarse o romperse, lo que puede provocar una hemorragia grave, incluso mortal. Si le han diagnosticado un embarazo ectópico, debe interrumpirse inmediatamente antes de que surjan complicaciones.
Epidemiología
La incidencia de embarazo ectópico en los Estados Unidos se ha más que cuadruplicado y ahora es de 20 por cada 1.000 embarazos.
El embarazo ectópico representa el 10% de las muertes relacionadas con el embarazo en mujeres en Estados Unidos. La mayoría de las muertes se deben a hemorragias y son potencialmente prevenibles.
Durante la última década, se ha observado una clara tendencia al aumento de la frecuencia de embarazos ectópicos. Este hecho se explica por dos razones. Por un lado, la prevalencia de procesos inflamatorios en los órganos genitales internos está en constante crecimiento; el número de intervenciones quirúrgicas en las trompas de Falopio, realizadas para regular la fertilidad, está en aumento; el número de mujeres que utilizan métodos anticonceptivos intrauterinos y hormonales está en aumento; y los inductores de la ovulación se están introduciendo cada vez más en el tratamiento de la infertilidad. Por otro lado, las capacidades diagnósticas han mejorado en los últimos años, permitiendo la detección de embarazos ectópicos intactos e incluso en regresión.
Actualmente, el embarazo ectópico se presenta en 0,8 a 2,4 casos por cada 100 mujeres que han dado a luz. En un 4-10 % de los casos, se repite.
Causas embarazo ectópico
Un embarazo ectópico suele ocurrir como resultado de un daño en las trompas de Falopio. El óvulo fecundado no puede llegar al útero y, por lo tanto, se ve obligado a adherirse a la pared de la trompa.
Provocadores del embarazo ectópico:
- Fumar (cuanto más fume, mayor será el riesgo de embarazo ectópico).
- Enfermedad inflamatoria pélvica (resultante de clamidia o gonorrea) que provoca la formación de tejido cicatricial en las trompas de Falopio.
- Endometriosis, que provoca la formación de tejido cicatricial en las trompas de Falopio.
- Exposición al estrógeno sintético (dietilestilbestrol) antes del nacimiento.
- Embarazo ectópico previo en las trompas de Falopio.
Ciertas intervenciones médicas pueden aumentar el riesgo de embarazo ectópico:
- Cirugías en las trompas de Falopio en el área pélvica (ligadura de trompas) o para eliminar tejido cicatricial.
- Tratamiento de la infertilidad.
El embarazo ectópico se asocia con el uso de medicamentos para ovular más óvulos. Los científicos aún desconocen si el embarazo ectópico se debe a hormonas o a un daño en las trompas de Falopio.
Si está embarazada y le preocupa un embarazo ectópico, debe someterse a un examen exhaustivo. Los médicos no siempre coinciden en los factores de riesgo de un embarazo ectópico, pero algo está claro: el riesgo aumenta tras antecedentes de embarazo ectópico, cirugía de las trompas de Falopio o embarazo con DIU.
Patogenesia
La implantación del óvulo fecundado fuera de la cavidad uterina puede ocurrir debido a una alteración de la función de transporte de las trompas de Falopio, así como a una alteración en las propiedades del propio óvulo fecundado. Es posible que ambos factores causales se combinen para el desarrollo de un embarazo ectópico.
En condiciones normales, la fecundación del óvulo por el espermatozoide ocurre en la sección fimbrial de la ampolla de la trompa de Falopio. Debido a los movimientos peristálticos, pendulares y turbulentos de la trompa, así como al parpadeo del epitelio ciliado del endosálpinx, el óvulo fecundado fragmentado alcanza la cavidad uterina en 3-4 días, donde el blastocisto puede permanecer en estado libre durante 2-4 días. Luego, tras perder la cáscara brillante, el blastocisto se sumerge en el endometrio. Por lo tanto, la implantación ocurre entre el día 20 y el 21 del ciclo menstrual de 4 semanas. La interrupción de la función de transporte de las trompas de Falopio o el desarrollo acelerado del blastocisto pueden provocar la implantación del óvulo fecundado proximalmente a la cavidad uterina.
La práctica demuestra que la disfunción de las trompas de Falopio se asocia con mayor frecuencia a procesos inflamatorios de cualquier etiología. Las infecciones inespecíficas desempeñan un papel predominante, cuya propagación se ve facilitada por abortos, anticoncepción intrauterina, intervenciones diagnósticas intrauterinas, complicaciones del parto y el puerperio, y apendicitis. En los últimos años, se ha observado una alta frecuencia de infección por clamidia en mujeres operadas de embarazo ectópico. Además de la naturaleza inflamatoria del trastorno de la estructura y función de las trompas de Falopio, el papel de la endometriosis es fundamental.
La importancia de las intervenciones quirúrgicas en las trompas de Falopio en la estructura de los factores causales que conducen a la aparición de un embarazo ectópico aumenta constantemente. Ni siquiera la introducción de la microcirugía elimina este riesgo.
La actividad contráctil de la trompa está estrechamente relacionada con el estado hormonal del cuerpo. Un desequilibrio hormonal en las mujeres puede deberse a una alteración de la regulación del ciclo menstrual, independientemente de su naturaleza o edad, así como al uso de fármacos hormonales exógenos que contribuyen a la alteración o inducción de la ovulación.
La insuficiencia del desarrollo del blastocisto en el sitio fisiológico de implantación se asocia con una actividad biológica excesiva del propio óvulo, lo que provoca una formación acelerada del trofoblasto y una posible anidación, sin que este alcance la cavidad uterina. Es prácticamente imposible determinar la causa de un desarrollo tan rápido del blastocisto.
En algunos casos, la interrupción del transporte del óvulo fecundado puede explicarse por las peculiaridades de su trayectoria, por ejemplo, la migración externa del óvulo tras una intervención quirúrgica en los apéndices: el óvulo, desde el único ovario a través de la cavidad abdominal, llega a la única trompa del lado opuesto. Se han descrito casos de migración transperitoneal de espermatozoides en algunas malformaciones de los órganos genitales internos.
En los últimos años se ha informado de la posibilidad de embarazo tubárico después de la fertilización in vitro y la transferencia de blastocisto al útero.
La trompa, el ovario, la cavidad abdominal e incluso el cuerno uterino rudimentario carecen de una membrana mucosa y submucosa potente y específicamente desarrollada, característica del embarazo fisiológico. El embarazo ectópico progresivo estira el receptáculo fetal y las vellosidades coriónicas destruyen el tejido subyacente, incluidos los vasos sanguíneos. Dependiendo de la ubicación del embarazo, este proceso puede ser más rápido o más lento, acompañado de mayor o menor sangrado.
Si el óvulo fecundado se desarrolla en la sección ístmica de la trompa, donde la altura de los pliegues mucosos es pequeña, se produce el llamado crecimiento basotrópico (principal) de las vellosidades coriónicas, que destruyen rápidamente las capas mucosa, muscular y serosa de la trompa. Tras 4-6 semanas, esto provoca la perforación de la pared con destrucción de los vasos sanguíneos, que se desarrollan intensamente durante el embarazo. La interrupción del embarazo se produce según el tipo de rotura externa del receptáculo fetal, es decir, la rotura de la trompa gestante, que se acompaña de una hemorragia masiva en la cavidad abdominal. El mismo mecanismo se utiliza para la interrupción del embarazo localizada en la sección intersticial de la trompa. Sin embargo, debido a la importante capa muscular que rodea esta sección, la duración del embarazo puede ser mayor (hasta 10-12 semanas o más). La pérdida de sangre, debido al elevado aporte sanguíneo a esta zona durante la rotura del receptáculo fetal, suele ser masiva.
La integridad del borde mesentérico de la trompa se ve afectada en muy raras ocasiones. En este caso, el óvulo fecundado y la sangre que brota terminan entre las láminas del ligamento ancho. Se han descrito casos donde el óvulo fecundado no murió, sino que continuó desarrollándose interligamentosamente hasta un tiempo considerable.
En caso de localización ampular del embarazo tubárico, es posible la implantación del óvulo fecundado en el pliegue del endosálpinx (inserción columnar o acrotrópica). En este caso, el crecimiento de las vellosidades coriónicas puede dirigirse hacia la luz de la trompa, lo que, 4-8 semanas después de la anidación, se acompaña de una violación de la cápsula interna del receptáculo fetal, lo que, a su vez, provoca un sangrado leve o moderado. Los movimientos antiperistálticos de las trompas pueden expulsar gradualmente el óvulo fecundado desprendido hacia la cavidad abdominal: se produce un aborto tubárico. Cuando la sección fimbrial de la trompa se cierra, la sangre que vierte en la luz de la trompa conduce a la formación del hematosálpinx. Cuando la luz de la ampolla está abierta, la sangre que fluye fuera de la trompa y se coagula en la zona de su embudo puede formar un hematoma peritubular. Un sangrado repetido y más profuso conduce a la acumulación de sangre en la bolsa recto-uterina y a la formación de un llamado hematoma retro-uterino, separado de la cavidad abdominal por una cápsula fibrosa fusionada con asas intestinales y el epiplón.
En casos extremadamente raros, el óvulo fecundado expulsado de la trompa no muere, sino que se adhiere al peritoneo parietal o visceral de los órganos abdominales (con mayor frecuencia al peritoneo del saco rectouterino). Se desarrolla un embarazo abdominal secundario, que puede durar diferentes periodos, hasta llegar al embarazo a término. Aún más raramente, el óvulo fecundado puede implantarse principalmente en la cavidad abdominal.
El embarazo ovárico rara vez dura mucho tiempo. Generalmente se produce una ruptura externa del receptáculo fetal, acompañada de un sangrado abundante. Si el embarazo se desarrolla en la superficie del ovario, este resultado se produce de forma temprana. En caso de localización intrafolicular, la interrupción se produce más tarde.
El embarazo cervical es una forma rara, pero potencialmente grave, de embarazo ectópico debido al alto riesgo de sangrado. Generalmente se trata con metotrexato.
Síntomas embarazo ectópico
Durante las primeras semanas, un embarazo ectópico provoca los mismos síntomas que un embarazo normal: ausencia de períodos menstruales, fatiga, náuseas y sensibilidad en los senos.
Los principales signos de un embarazo ectópico:
- Dolor en la zona pélvica o abdominal, que puede ser agudo y unilateral, pero con el tiempo puede extenderse a toda la cavidad abdominal. El dolor aumenta con el movimiento o el esfuerzo.
- Sangrado vaginal.
Si cree que está embarazada y experimenta alguno de los síntomas anteriores, busque atención médica de inmediato.
Las primeras semanas de un embarazo ectópico no difieren de las de un embarazo normal. Durante este período, se observa lo siguiente:
- Ausencia del ciclo menstrual.
- Dolor en el pecho.
- Fatiga.
- Náuseas.
- Micción frecuente.
Pero si el embarazo ectópico continúa, surgen otros síntomas, entre ellos:
- Dolor en los órganos pélvicos o la cavidad abdominal (generalmente entre 6 y 8 semanas después del final del ciclo menstrual). El dolor se intensifica con el movimiento o el esfuerzo, puede ser agudo, unilateral y, finalmente, extenderse a toda la cavidad abdominal.
- Sangrado vaginal de moderado a abundante.
- Dolor durante la relación sexual o durante el examen físico por parte de un médico.
- Dolor en la zona del hombro debido a sangrado en la zona abdominal por irritación del diafragma.
Los síntomas de un embarazo ectópico temprano y de un aborto espontáneo suelen ser los mismos.
Normalmente, al inicio del embarazo, el óvulo fecundado desciende por la trompa de Falopio hacia el útero, donde se adhiere a la pared y comienza a desarrollarse. Sin embargo, en el 2% de los embarazos diagnosticados, el óvulo fecundado se aloja fuera del útero, lo que resulta en un embarazo ectópico.
En un embarazo ectópico, el feto no puede desarrollarse durante mucho tiempo, pero alcanza un tamaño tal que provoca la ruptura de la trompa y sangrado, lo cual puede ser fatal para la madre. Una mujer con síntomas de embarazo ectópico requiere atención médica inmediata. En la mayoría de los casos de embarazo ectópico, el óvulo fecundado se adhiere a la trompa de Falopio. En casos raros:
- El óvulo se adhiere y comienza a crecer en el ovario, en el canal cervical o en la cavidad abdominal (excluyendo los órganos reproductores).
- Uno o más óvulos se desarrollan en el útero, mientras que otro óvulo (o varios) crecen en la trompa de Falopio, el canal cervical o la cavidad abdominal.
- En casos muy raros, el óvulo comienza a desarrollarse en la cavidad abdominal después de que se ha extirpado el útero (histerectomía).
¿Cuándo buscar ayuda médica?
Si está esperando un bebé, preste atención a los síntomas que puedan indicar un embarazo ectópico, especialmente si tiene predisposición a sufrirlo.
Para sangrado vaginal y dolor abdominal agudo (antes o después del diagnóstico de embarazo o durante el tratamiento de un embarazo ectópico):
- Llame una ambulancia;
- ir a la cama y descansar;
- No realice ningún movimiento brusco hasta que su médico haya evaluado su estado de salud.
Si experimenta un dolor abdominal leve y persistente, comuníquese con su médico.
 [ 19 ]
[ 19 ]
Observación
Observar significa esperar un poco y ver si la condición mejora. Pero en caso de un embarazo ectópico, debido al riesgo de muerte, no puede quedarse en casa esperando un milagro. Llame a una ambulancia inmediatamente ante los primeros signos de un embarazo ectópico.
Especialistas para contactar
- ginecólogo
- doctor familiar
- médico de urgencias
Si se diagnostica un embarazo ectópico, el tratamiento lo realiza un ginecólogo.
Formas
Por localización |
Con la corriente |
| tubárica (ampular, ístmica, intersticial); ovárica; abdominal; cervicoístmica | progresivo; aborto tubárico; trompa de Falopio rota; congelado |
A diferencia de la CIE-10, en la literatura nacional el embarazo tubárico se divide en:
- ampular;
- ístmico;
- intersticial.
El embarazo tubárico intersticial representa poco menos del 1% de los embarazos ectópicos. En la mayoría de los casos, las pacientes con embarazo tubárico intersticial buscan atención médica más tarde que con un embarazo ampular o ístmico. La incidencia de embarazo en el ángulo uterino aumenta al 27% en pacientes con antecedentes de salpingectomía, FIV y EP. El embarazo tubárico intersticial se asocia con la mayoría de las muertes por embarazo ectópico en general, ya que a menudo se complica con una ruptura uterina.
El embarazo ovárico se divide en:
- desarrollándose en la superficie del ovario;
- desarrollándose intrafolicularmente.
El embarazo abdominal se divide en:
- primaria (la implantación en la cavidad abdominal ocurre inicialmente);
- secundario.
Según la ubicación de la implantación del óvulo fecundado, el embarazo ectópico se divide en tubárico, ovárico (ubicado en el cuerno rudimentario del útero) y abdominal. Entre todos los casos de embarazo tubárico, según la ubicación del receptáculo fetal, se encuentran el ampular, el ístmico y el intersticial. El embarazo ovárico puede observarse en dos variantes: desarrollándose en la superficie del ovario y dentro del folículo. El embarazo ectópico abdominal se divide en primario (la implantación ocurre inicialmente en el peritoneo parietal, el epiplón o cualquier órgano de la cavidad abdominal) y secundario (la fijación del óvulo fecundado en la cavidad abdominal tras su expulsión de la trompa de Falopio). El embarazo ectópico en el cuerno rudimentario del útero, en sentido estricto, debe atribuirse a la variedad ectópica del embarazo uterino, pero las peculiaridades de su evolución clínica nos obligan a considerar esta localización en el grupo de las variantes proximales del embarazo ectópico.
Entre todos los tipos de embarazo ectópico, se suele distinguir entre las formas comunes y las raras. Las primeras incluyen la localización ampular e ístmica del embarazo tubárico, que representan entre el 93 % y el 98,5 % de los casos. La localización ampular del embarazo tubárico es algo más frecuente que la ístmica.
Las formas raras de embarazo ectópico incluyen el intersticial (0,4-2,1%), el ovárico (0,4-1,3%) y el abdominal (0,1-0,9%). Aún más raro es el embarazo ectópico que se desarrolla en el cuerno uterino rudimentario (0,1-0,9%) o en una trompa de Falopio accesoria. La casuística incluye casos extremadamente raros de embarazos múltiples con diversas localizaciones: una combinación de útero y trompas, trompas bilaterales y otras combinaciones de localización ectópica del óvulo.
La localización del receptáculo fetal ectópico está estrechamente relacionada con las características del curso clínico de la enfermedad, entre las cuales se distinguen las formas progresivas y deterioradas. La interrupción del embarazo puede ocurrir por el tipo de ruptura externa del receptáculo fetal: ruptura del ovario, cuerno rudimentario del útero, sección intersticial de la trompa de Falopio, a menudo - la sección ístmica, raramente - la sección ampular. El segundo tipo de interrupción del embarazo es una ruptura interna del receptáculo fetal, o aborto tubárico. Este tipo ocurre con mayor frecuencia en la interrupción del embarazo localizada en la sección ampular de la trompa. En los últimos años, debido a la mejora de las capacidades diagnósticas, ha habido una tendencia a aislar una forma regresiva de embarazo ectópico.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
Embarazo abdominal
Se considera una forma rara de embarazo ectópico (0,3-0,4%). La localización del embarazo abdominal varía: epiplón, hígado, ligamentos sacrouterinos y saco rectouterino. Puede ser primario (implantación en los órganos abdominales) y secundario (inicialmente, la implantación se produce en la trompa y, posteriormente, como resultado de un aborto tubárico, el óvulo fecundado se expulsa de la trompa y se reimplanta en la cavidad abdominal). Esta diferencia es de interés puramente teórico, y la implantación inicial solo puede determinarse mediante examen histológico, ya que al momento de la cirugía la trompa ya presenta alteraciones macroscópicas.
El embarazo abdominal, tanto primario como secundario, es extremadamente raro. El embarazo primario progresivo prácticamente no se diagnostica; su interrupción da la impresión de un embarazo tubárico interrumpido.
El embarazo abdominal secundario ocurre tras un aborto tubárico o una ruptura de trompas, y muy raramente tras una ruptura uterina. Un embarazo abdominal puede prolongarse, lo que supone una grave amenaza para la vida de la mujer, y el feto rara vez es viable. Más de la mitad de los fetos presentan defectos de desarrollo.
Se puede sospechar un embarazo abdominal secundario en mujeres que presentaron episodios de dolor abdominal bajo en las primeras etapas, acompañados de una pequeña secreción sanguinolenta vaginal. Las mujeres se quejan típicamente de movimientos fetales dolorosos. Durante la exploración externa, es posible detectar una posición anormal del feto. Sus partes pequeñas se pueden palpar con claridad. No se observan contracciones del receptáculo fetal, que generalmente se detectan mediante palpación. Durante la exploración interna, se debe prestar atención al desplazamiento del cuello uterino hacia arriba y hacia un lado. En algunos casos, es posible palpar el útero por separado del receptáculo fetal. La ecografía revela la ausencia de la pared uterina alrededor del saco amniótico.
 [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
Embarazo ovárico
Es una de las formas raras de embarazo ectópico, con una frecuencia del 0,1 al 0,7 %. Existen dos formas de este embarazo: intrafolicular y epiforal. En la forma intrafolicular, la fecundación y la implantación ocurren en el folículo, mientras que en la forma epiforal, en la superficie del ovario.
Embarazo cervical
La incidencia oscila entre 1 de cada 2400 y 1 de cada 50 000 embarazos. Se cree que el riesgo aumenta con un aborto o una cesárea previos, el síndrome de Asherman, el uso materno de dietilestilbestrol durante el embarazo, los miomas uterinos, la fertilización in vitro y la transferencia de embriones. Signos ecográficos de embarazo cervical:
- ausencia de un óvulo fecundado en el útero o un óvulo fecundado falso;
- hiperecogenicidad del endometrio (tejido decidual);
- heterogeneidad miometrial;
- útero en forma de reloj de arena;
- dilatación del canal cervical;
- óvulo fecundado en el canal cervical;
- tejido placentario en el canal cervical;
- orificio interno cerrado
Tras confirmar el diagnóstico, se determinan el grupo sanguíneo y el factor Rh, se inserta un catéter venoso y se obtiene el consentimiento escrito de la paciente para la extirpación uterina, si es necesario. Todo esto se debe al alto riesgo de sangrado masivo. Existen informes sobre la eficacia del metotrexato intraamniótico y sistémico en el embarazo cervical. El diagnóstico de embarazo cervical a menudo se realiza solo durante el legrado diagnóstico por sospecha de aborto en curso o aborto incompleto, cuando ha comenzado un sangrado profuso. Para detener el sangrado, dependiendo de su intensidad, se utiliza un taponamiento vaginal ajustado, la sutura de los fondos de saco vaginales laterales, la aplicación de una sutura circular al cuello uterino, la inserción de una sonda Foley en el canal cervical y el inflado del manguito. También se utiliza la embolización de los vasos sangrantes y la ligadura de las arterias uterinas o ilíacas internas. Si todas las medidas anteriores son ineficaces, se realiza la extirpación uterina.
Embarazo en el cuerno rudimentario del útero
Se presenta en el 0,1-0,9 % de los casos. Anatómicamente, este embarazo puede clasificarse como uterino, pero debido a que en la mayoría de los casos el cuerno rudimentario no tiene conexión con la vagina, clínicamente se considera ectópico.
El embarazo en el cuerno rudimentario, que presenta una capa muscular insuficientemente desarrollada y una mucosa inadecuada, se produce en las siguientes condiciones: la cavidad del cuerno comunica con la trompa de Falopio, no se produce la fase de descamación en la mucosa y, por lo tanto, no se forma el hematómetra, lo que impide la implantación del óvulo fecundado. El mecanismo de penetración del blastocisto en la cavidad del cuerno rudimentario está aparentemente asociado con la migración transperitoneal del espermatozoide o del óvulo.
El embarazo progresivo se diagnostica en muy raras ocasiones. Se puede sospechar a partir de datos inusuales en una exploración ginecológica interna: un útero agrandado (a más de 8 semanas de gestación, incompatible con el período de menstruación retrasada) se desvía hacia un lado; en el lado opuesto, se observa una formación indolora, similar a un tumor, de consistencia blanda, conectada al útero por un tallo grueso. La ecografía o la laparoscopia son de gran ayuda.
El trastorno del embarazo se presenta como una ruptura externa del receptáculo fetal, acompañada de sangrado profuso y que requiere intervención quirúrgica de urgencia. El alcance de la operación, en casos típicos, consiste en la extirpación del cuerno rudimentario junto con la trompa de Falopio adyacente.
Embarazo intraligamentario
Representa 1 de cada 300 casos de embarazo ectópico. Suele ocurrir de forma secundaria, cuando la trompa de Falopio se rompe a lo largo del borde mesentérico y el óvulo penetra entre las capas del ligamento ancho. El embarazo intraligamentario también es posible con una fístula que conecta la cavidad uterina con el parametrio. La placenta puede estar ubicada en el útero, la vejiga o la pared pélvica. Si no es posible extraer la placenta, se conserva. Existen informes de partos exitosos de embarazos intraligamentarios a término.
Variantes raras del embarazo ectópico
Combinación de embarazo intrauterino y ectópico
La frecuencia, según diferentes autores, oscila entre 1 de cada 100 y 1 de cada 30.000 embarazos. Es mayor tras la inducción de la ovulación. Tras identificar el óvulo fecundado en el útero, el segundo óvulo fecundado suele ignorarse durante la ecografía. Los resultados de múltiples estudios de la subunidad beta de la hCG no difieren de los de un embarazo normal. En la mayoría de los casos, se realiza una intervención quirúrgica para un embarazo ectópico y no se interrumpe el embarazo uterino. También es posible introducir cloruro de potasio en el óvulo fecundado ubicado en la trompa de Falopio (durante una laparoscopia o a través del fórnix vaginal lateral). No se utiliza metotrexato.
 [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 30 ], [ 31 ], [ 32 ], [ 33 ]
Embarazo ectópico múltiple
Es incluso menos común que una combinación de embarazo intrauterino y extrauterino. Se conocen muchas variantes en cuanto al número y la ubicación de los óvulos fecundados. Se han descrito alrededor de 250 casos de embarazo gemelar ectópico. En la mayoría de los casos, se trata de embarazos tubáricos ampulares o ístmicos, pero también se han descrito embarazos ováricos, tubáricos intersticiales y abdominales. Los embarazos ectópicos de gemelos y trillizos son posibles tras la resección de la trompa de Falopio y la ecografía endometrial (EP). El tratamiento es el mismo que para los embarazos únicos.
Embarazo después de una histerectomía
El tipo más raro de embarazo ectópico es el que se produce tras una histerectomía vaginal o abdominal. La implantación del embrión en la trompa de Falopio ocurre poco antes o el primer día después de la cirugía. El embarazo ectópico es posible en cualquier momento después de la cirugía si existe comunicación entre la cavidad abdominal y el muñón del cuello uterino o la vagina.
Embarazo ectópico crónico
Esta es una condición cuando el óvulo fertilizado no se organiza completamente después de la muerte y las vellosidades coriónicas viables permanecen en la trompa de Falopio. El embarazo ectópico crónico ocurre cuando no se ha realizado el tratamiento por alguna razón. Las vellosidades coriónicas causan hemorragias repetidas en la pared de la trompa de Falopio, que se estira gradualmente, pero generalmente no se rompe. Con el embarazo ectópico crónico, el 86% de los pacientes informan dolor en el abdomen inferior, el 68%, secreción sanguinolenta del tracto genital. Ambos síntomas se observan en el 58% de las mujeres. En el 90% de los pacientes, la menstruación está ausente durante 5 a 16 semanas (en promedio 9,6 semanas), casi todos tienen una formación volumétrica en la pelvis pequeña. Ocasionalmente, con el embarazo ectópico crónico, se produce compresión de los uréteres u obstrucción intestinal. El método más informativo para diagnosticar el embarazo ectópico crónico es la ecografía. La concentración sérica de la subunidad β de hCG es baja o normal. Está indicada la salpingectomía. La inflamación aséptica que la acompaña provoca un proceso de adherencias, por lo que a menudo es necesario extirpar el ovario junto con la trompa de Falopio.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
Recuperación espontánea
En algunos casos, el embarazo ectópico deja de desarrollarse y el óvulo fecundado desaparece gradualmente, o se produce un aborto tubárico completo. No se requiere tratamiento quirúrgico. Se desconoce la frecuencia de este tipo de embarazo ectópico y las condiciones que lo predisponen. Además, es imposible estimar su pronóstico. El contenido de la subunidad β de la hCG no sirve como guía.
Embarazo ectópico persistente
Se observa después de intervenciones quirúrgicas para preservar órganos en las trompas de Falopio (salpingotomía y aborto tubárico artificial). El examen histológico generalmente no muestra embrión y se encuentran vellosidades coriónicas en la capa muscular. La implantación se produce medialmente a partir de la cicatriz en la trompa de Falopio. Es posible la implantación de vellosidades coriónicas en la cavidad abdominal. Recientemente, la incidencia de embarazo ectópico persistente ha aumentado. Esto se explica por el uso generalizado de intervenciones quirúrgicas para preservar órganos en las trompas de Falopio. Característicamente, no hay disminución de la subunidad beta de la hCG después de la cirugía. Se recomienda determinar la subunidad beta de la hCG o la progesterona el sexto día después de la cirugía y, posteriormente, cada 3 días. El riesgo de embarazo ectópico persistente depende del tipo de cirugía, la concentración inicial de la subunidad beta de la hCG, la edad gestacional y el tamaño del óvulo. Un retraso en la menstruación de menos de 3 semanas y un diámetro del saco fetal inferior a 2 cm aumentan el riesgo de embarazo ectópico persistente. En el embarazo ectópico persistente, se realiza tanto tratamiento quirúrgico (salpingotomía repetida o, con mayor frecuencia, salpingectomía) como tratamiento conservador (metotrexato). Muchos autores prefieren el tratamiento conservador, ya que las vellosidades coriónicas pueden localizarse no solo en la trompa de Falopio y, por lo tanto, no siempre se detectan durante las cirugías repetidas. En caso de alteraciones hemodinámicas, está indicada la cirugía.
Complicaciones y consecuencias
Un embarazo ectópico puede romper la trompa de Falopio, reduciendo las posibilidades de un embarazo posterior.
Un embarazo ectópico debe diagnosticarse a tiempo para la seguridad de la mujer y para prevenir hemorragias graves. Un embarazo ectópico perforado requiere cirugía inmediata para detener una hemorragia grave en la cavidad abdominal. La trompa de Falopio rota se extirpa total o parcialmente.
 [ 40 ]
[ 40 ]
Diagnostico embarazo ectópico
Si sospecha que está embarazada, compre una prueba de embarazo o hágase un análisis de orina. Para determinar si tiene un embarazo ectópico, su médico:
- Realizará un examen de los órganos pélvicos para determinar el tamaño del útero y la presencia de formaciones en la cavidad abdominal;
- Le recetará un análisis de sangre para detectar la hormona del embarazo (la prueba se repite a los 2 días). En las primeras etapas del embarazo, el nivel de esta hormona se duplica cada dos días. Un nivel bajo indica una anomalía: un embarazo ectópico.
- La ecografía muestra una imagen de los órganos internos. El médico diagnostica el embarazo a las 6 semanas de la última menstruación.
En la mayoría de los casos, un embarazo ectópico se puede detectar mediante un examen vaginal, una ecografía y un análisis de sangre. Si presenta síntomas de un embarazo ectópico, debe:
- someterse a un examen vaginal, durante el cual el médico determinará dolor en el útero o las trompas de Falopio, y un aumento del tamaño del útero mayor de lo habitual;
- Realice una ecografía (transvaginal o abdominopélvica), que proporciona una imagen clara de los órganos y su estructura en la parte inferior del abdomen. La ecografía transvaginal es una forma más fiable de diagnosticar el embarazo, que puede determinarse incluso 6 semanas después de la última menstruación. En caso de un embarazo ectópico, el médico no observará signos de un embrión o feto en el útero, pero un análisis de sangre mostrará niveles hormonales elevados.
- Realice dos o más análisis de sangre para medir los niveles hormonales (gonadotropina coriónica humana) con 48 horas de diferencia. Durante las primeras semanas de un embarazo normal, el nivel de esta hormona se duplica cada dos días. Un nivel bajo o ligeramente elevado indica un embarazo ectópico o un aborto espontáneo. Si el nivel de esta hormona es demasiado bajo, se deben realizar pruebas adicionales para determinar la causa.
La laparoscopia se utiliza a veces para detectar embarazos ectópicos, que pueden detectarse e interrumpirse incluso a las 5 semanas. Sin embargo, no se utiliza con frecuencia debido a que la ecografía y los análisis de sangre son más precisos.
Las principales quejas de los pacientes con embarazo ectópico:
- retraso menstrual (73%);
- secreción sanguinolenta del tracto genital (71%);
- dolor de naturaleza e intensidad variables (68%);
- náuseas;
- irradiación del dolor a la región lumbar, recto, cara interna del muslo;
- una combinación de tres de los síntomas anteriores.
Estudios de laboratorio e instrumentales en el embarazo ectópico
Los métodos más informativos para diagnosticar el embarazo ectópico son: determinación de la concentración de la subunidad β de la gonadotropina coriónica humana (hCG) en la sangre, ecografía y laparoscopia.
Para el diagnóstico precoz se realiza lo siguiente:
- ecografía transvaginal;
- Determinación del contenido de la subunidad β de hCG en suero sanguíneo.
La combinación de la ecografía transvaginal y la determinación de la concentración de la subunidad β de la hCG permite diagnosticar el embarazo en el 98% de las pacientes a partir de la tercera semana de gestación. El diagnóstico ecográfico del embarazo ectópico incluye la medición del grosor del endometrio, la histerosonografía y la ecografía Doppler color. El embarazo en el ángulo uterino puede sospecharse por la asimetría uterina (posición asimétrica del óvulo), detectada mediante ecografía.
Los principales criterios para el diagnóstico ecográfico del embarazo ectópico son:
- estructuras apendiculares heterogéneas y líquido libre en la cavidad abdominal (26,9%);
- estructuras anexiales heterogéneas sin líquido libre (16%);
- óvulo fecundado localizado ectópicamente con un embrión vivo (hay latidos cardíacos) (12,9%);
- localización ectópica del embrión (sin latido cardíaco) (6,9%).
Según los resultados de la ecografía, existen 3 tipos de imágenes ecográficas de la cavidad uterina durante el embarazo ectópico:
- I - endometrio engrosado de 11 a 25 mm sin signos de destrucción;
- II - la cavidad uterina está agrandada, el tamaño anteroposterior es de 10 a 26 mm, el contenido es predominantemente líquido, heterogéneo debido a los hematómetras y al endometrio grávido rechazado en diversos grados;
- III - la cavidad uterina está cerrada, M-eco en forma de franja hiperecoica de 1,6 a 3,2 mm (Kulakov VI, Demidov VN, 1996).
Para aclarar el diagnóstico de embarazo tubárico, interrumpido por el tipo de ruptura interna del receptáculo fetal, existen numerosos métodos de investigación adicionales. Los más informativos y modernos son los siguientes:
- Determinación de gonadotropina coriónica humana o su subunidad beta (gonadotropina coriónica beta) en suero sanguíneo u orina.
- Exploración por ultrasonido.
- Laparoscopia.
Actualmente, existen numerosos métodos para la determinación de la gonadotropina coriónica humana (GOH). Algunos de ellos (por ejemplo, los biológicos) han perdido su relevancia. Debido a su alta especificidad y sensibilidad, se prefiere el método radioinmunológico para la determinación cuantitativa de la GOH en suero sanguíneo. Los métodos de enzimoinmunoensayo para la detección de GOH en orina, así como otros tipos de pruebas inmunológicas (capilares y en placa), han obtenido buenos resultados. Métodos serológicos ampliamente conocidos para la determinación de GOH en orina, como la reacción de inhibición de la aglutinación eritrocitaria o la sedimentación de partículas de látex, siguen existiendo. Todos los métodos de laboratorio para el diagnóstico de embarazo son altamente específicos: se observan entre el 92 % y el 100 % de aciertos entre el 9.º y el 12.º día tras la fecundación del óvulo. Sin embargo, solo confirman el embarazo sin especificar su localización, por lo que pueden utilizarse para... Realizar diagnóstico diferencial con proceso inflamatorio en los apéndices, apoplejía ovárica, endometriosis de los apéndices y enfermedades similares.
La ecografía (US) es un método no invasivo ampliamente utilizado que, en combinación con la determinación de la gonadotropina coriónica beta, puede proporcionar una alta precisión diagnóstica. Los principales signos de aborto tubárico, identificados mediante ecografía, incluyen la ausencia de un óvulo fecundado en la cavidad uterina, el agrandamiento de los apéndices y la presencia de líquido en el saco rectouterino. La pulsación del corazón embrionario durante el embarazo ectópico rara vez se registra.
La ecografía transvaginal permite detectar el óvulo fecundado en la cavidad uterina cuando la concentración sérica de gonadotropina coriónica beta es de 1000 a 1200 UI/L (aproximadamente 5 días después del inicio de la última menstruación). Mediante la ecografía transabdominal, se puede detectar el óvulo fecundado en la cavidad uterina cuando la concentración sérica de gonadotropina coriónica beta es superior a 6000 UI/L.
El método más informativo, con una precisión de casi el 100% en el diagnóstico diferencial, es la laparoscopia. La alta valoración de la capacidad diagnóstica de la laparoscopia se ve limitada por su carácter agresivo y su imposibilidad de uso en todos los pacientes, debido a la posibilidad de complicaciones durante su implementación.
Las contraindicaciones para la laparoscopia son la insuficiencia cardíaca y pulmonar; cualquier tipo de shock, peritonitis; obstrucción intestinal; cualquier enfermedad o afección con alteración de la coagulación sanguínea; adherencias en la cavidad abdominal; flatulencia; obesidad; y la presencia de enfermedades infecciosas. Las complicaciones graves rara vez se acompañan de la laparoscopia. Las más comunes son el daño al intestino delgado y grueso, el epiplón y los vasos sanguíneos, así como el enfisema de la pared abdominal, el epiplón y el mediastino. Por lo tanto, a día de hoy, la opinión de que la endoscopia debe realizarse como etapa final del examen sigue vigente.
Un método bien conocido por los ginecólogos, como la punción de la cavidad uterorrectal abdominal, realizada a través del fórnix vaginal posterior, no ha perdido su importancia. La obtención de sangre líquida oscura con pequeños coágulos confirma la presencia de un embarazo tubárico. Sin embargo, cabe recordar que la ausencia de sangre en la punción no permite llegar a una conclusión definitiva.
En muchos casos, el diagnóstico diferencial se facilita mediante el examen histológico de raspados endometriales. La ausencia de vellosidades coriónicas en presencia de transformaciones deciduales de la mucosa u otros cambios más sutiles en el endometrio (estructuras de desarrollo inverso de la mucosa tras un fracaso gestacional, ovillos de vasos espirales, transformación del epitelio uterino en forma del fenómeno de Arias-Stella y las "glándulas luminosas" de Overbeck) suele indicar un embarazo ectópico.
En casos de difícil diagnóstico, se puede utilizar la histerosalpingografía con contraste hidrosoluble o su variante, la salpingografía selectiva, tras la cateterización preoperatoria de las trompas de Falopio durante la histeroscopia. La penetración del contraste entre el óvulo fecundado y la pared de la trompa (síntoma de flujo) y la fecundación irregular del óvulo fecundado son características del embarazo tubárico.
Lamentablemente, el embarazo tubárico progresivo se diagnostica con muy poca frecuencia. Esto se debe a la falta de síntomas clínicos convincentes. Sin embargo, el uso de métodos de investigación modernos permite detectar un embarazo ectópico antes de su interrupción. El diagnóstico temprano, a su vez, contribuye a un tratamiento oportuno y adecuado, preservando no solo la salud, sino también la función reproductiva de la mujer.
El embarazo tubárico progresivo dura un corto período de 4 a 6 semanas, rara vez más. Prácticamente no presenta síntomas evidentes característicos del embarazo ectópico progresivo. Si la menstruación se retrasa o es inusual para la paciente, pueden aparecer signos característicos de un embarazo uterino fisiológico o complicado: alteración del gusto, náuseas, salivación, vómitos, congestión mamaria y, en ocasiones, dolor leve en la parte baja del abdomen sin causa específica. El estado general de la paciente es bastante satisfactorio. La exploración ginecológica en las primeras etapas del embarazo tubárico progresivo no suele revelar datos que confirmen el diagnóstico. La cianosis y el desprendimiento de la mucosa vaginal y cervical son poco evidentes. Debido a la hiperplasia e hipertrofia de la capa muscular y a la transformación de la mucosa en decidual, el tamaño del útero en las primeras 6 a 7 semanas corresponde al período de retraso menstrual. Sin embargo, el aumento de tamaño del útero no se acompaña de un cambio en su forma, que permanece en forma de pera, ligeramente aplanado anteroposteriormente. El reblandecimiento del istmo es leve. En algunos casos, es posible palpar la trompa dilatada y detectar pulsaciones vasculares a través de las bóvedas laterales. Es mucho más fácil sospechar un embarazo tubárico progresivo si su duración supera las 8 semanas. A partir de este momento, el tamaño del útero disminuye con respecto al período de gestación esperado. La posibilidad de detectar una trompa de Falopio engrosada aumenta.
Todos los microsíntomas anteriores hacen sospechar un embarazo tubárico progresivo si se detectan en mujeres que han tenido un embarazo ectópico, abortos, apendicitis complicada, procesos inflamatorios de los apéndices, han padecido infertilidad o han utilizado anticonceptivos intrauterinos u hormonales.
En estos casos, el diagnóstico solo debe aclararse en un hospital. El plan de examen del paciente depende del equipo, el laboratorio y la capacidad de hardware del hospital. La opción óptima de examen es la determinación obligatoria de gonadotropina coriónica en suero u orina y ecografía, o, si es necesario, laparoscopia.
Si no se dispone de ecografía ni laparoscopia, la exploración lleva más tiempo. Los procedimientos diagnósticos pueden ser dobles, según la actitud de la paciente ante un posible embarazo uterino. Tras confirmar el embarazo deseado mediante cualquier método disponible para la determinación de gonadotropina coriónica, el médico monitoriza dinámicamente a la paciente durante un periodo que permitirá determinar la ubicación del óvulo mediante una exploración vaginal regular. Si la mujer no está interesada en el embarazo, se puede realizar un legrado de la cavidad uterina y un examen histológico del tejido extirpado, o una histerosalpingografía. Cabe destacar una vez más que la exploración de una paciente con sospecha de embarazo ectópico progresivo debe realizarse en un hospital, donde se puede habilitar un quirófano en cualquier momento para brindar atención quirúrgica de emergencia.
 [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ]
[ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ]
Diagnóstico de seguimiento después del tratamiento
Una semana después del tratamiento de un embarazo ectópico, se debe controlar el nivel de la hormona del embarazo (gonadotropina coriónica humana) varias veces. Si su nivel disminuye, se interrumpe el embarazo ectópico (en ocasiones, el nivel hormonal puede aumentar durante los primeros días después del tratamiento, pero luego, por regla general, disminuye). En algunos casos, las pruebas se repiten durante un período más largo (de semanas a meses), hasta que el médico esté seguro de que el nivel hormonal ha disminuido al mínimo.
¿En qué deberías pensar?
Si está embarazada y corre riesgo, debe someterse a una evaluación exhaustiva. Los médicos no siempre coinciden en los factores de riesgo de un embarazo ectópico, pero algo está claro: el riesgo aumenta tras antecedentes de embarazo ectópico, cirugía de las trompas de Falopio o embarazo con un DIU concomitante.
Una prueba de embarazo, disponible en farmacias y que consiste en un análisis de orina, siempre indicará con precisión el estado de gestación, pero no puede detectar una patología, como un embarazo ectópico. Por lo tanto, si recibe un resultado positivo en casa y sospecha un embarazo ectópico, debe consultar a un médico, quien le recetará un análisis de sangre y una ecografía si es necesario.
Diagnóstico diferencial
Para el diagnóstico diferencial del embarazo intrauterino no fecundado o interrumpido y el embarazo ectópico, se realiza un legrado de la cavidad uterina. En caso de embarazo ectópico, se detecta en el raspado tejido decidual sin vellosidades coriónicas ni fenómeno de Arias-Stella (células endometriales hipercrómicas). En caso de embarazo intrauterino interrumpido, el raspado contiene restos o partes del óvulo y elementos del corion.
El embarazo tubárico progresivo se diferencia de:
- embarazo uterino precoz;
- sangrado uterino disfuncional;
- Inflamación crónica de los apéndices uterinos.
La interrupción del embarazo por rotura tubárica se diferencia de:
- apoplejía ovárica;
- perforación de úlcera gástrica y úlcera duodenal;
- ruptura del hígado y del bazo;
- torsión del quiste ovárico o del tallo tumoral;
- apendicitis aguda;
- peritonitis pélvica aguda.
El embarazo interrumpido por rotura del saco fetal interno (aborto tubárico) debe diferenciarse de:
- aborto provocado;
- exacerbación de la salpingooforitis crónica;
- sangrado uterino disfuncional;
- torsión del tallo tumoral ovárico;
- apoplejía ovárica;
- apendicitis aguda.
¿A quién contactar?
Tratamiento embarazo ectópico
El tratamiento incluye medicamentos y cirugía. En la mayoría de los casos, se deben tomar medidas de inmediato para la seguridad de la mujer. Se prescriben medicamentos en caso de diagnóstico temprano de esta anomalía, antes de que se produzca daño en la trompa de Falopio. Generalmente, una o dos dosis de metotrexato son suficientes para interrumpir el embarazo. En este caso, no se requiere cirugía. Sin embargo, para mayor seguridad, se deben realizar nuevos análisis de sangre.
Si el embarazo ectópico lleva mucho tiempo en curso, una opción más segura es la cirugía. Si es posible, se realiza una laparoscopia (una pequeña incisión en la cavidad abdominal), pero en caso de urgencia, la incisión será mucho más grande.
En la mayoría de los casos, un embarazo ectópico se interrumpe de inmediato para evitar la ruptura de la trompa de Falopio y una pérdida de sangre grave. El tratamiento depende del momento del diagnóstico del embarazo y del estado general de salud de la mujer. Si no hay sangrado durante un embarazo ectópico, la mujer puede optar por un método de interrupción: medicamentos o cirugía. Medicamentos. Se utiliza un medicamento como el metotrexato para interrumpir un embarazo ectópico. En este caso, se descarta la anestesia general y la incisión de la cavidad. Sin embargo, causa efectos secundarios y requiere análisis de sangre durante varias semanas para garantizar la eficacia del tratamiento.
El metotrexato tiene un efecto positivo si:
- el nivel de la hormona del embarazo en la sangre es inferior a 5.000;
- período de embarazo - hasta 6 semanas;
- El embrión aún no tiene actividad cardíaca.
Intervención quirúrgica
Si un embarazo ectópico causa síntomas graves, como sangrado y niveles hormonales elevados, es necesaria una cirugía, ya que la probabilidad de que los medicamentos sean eficaces es mínima y la ruptura de la trompa de Falopio es evidente. De ser posible, se realiza una laparoscopia (una pequeña incisión en la cavidad). Si la trompa de Falopio se rompe, se requiere cirugía de emergencia.
A veces es evidente que un embarazo ectópico terminará en un aborto espontáneo. En estos casos, no se requiere tratamiento. Sin embargo, el médico insistirá en realizar análisis de sangre para comprobar que los niveles hormonales estén disminuyendo.
A veces un embarazo ectópico no se puede tratar:
- Si los niveles hormonales no bajan y el sangrado no se detiene después de tomar metotrexato, es necesaria cirugía.
- Se puede tomar metotrexato después de la cirugía.
Tratamiento quirúrgico del embarazo ectópico
En caso de embarazo ectópico, primero se prescribe metotrexato, pero se realizan análisis de sangre varias veces.
En caso de embarazo ectópico tubárico se realizan varios tipos de intervenciones quirúrgicas: salpingostomía (creación de una abertura en la trompa de Falopio que conecta su cavidad con la cavidad abdominal) o salpingectomía (extirpación de la trompa de Falopio).
La salpingostomía tiene un efecto similar al metotrexato, ya que ambos fármacos tienen la misma eficacia y preservan la posibilidad de un futuro embarazo.
La cirugía es una solución rápida, pero deja cicatrices que pueden causar problemas en futuros embarazos. Las cirugías en las trompas de Falopio causan daño dependiendo de la ubicación de la inserción y el tamaño del embrión, así como del tipo de cirugía.
La cirugía es la única manera de interrumpir un embarazo ectópico si el embarazo tiene más de 6 semanas o si hay sangrado interno.
En cualquier etapa, la interrupción quirúrgica de un embarazo ectópico es el método más eficaz. Si el embarazo tiene más de 6 semanas y hay sangrado, la cirugía es la única solución. Si es posible, se realiza una laparoscopia (una pequeña incisión en la cavidad), tras lo cual la recuperación es breve.
Elección de la intervención quirúrgica
La interrupción del embarazo ectópico se realiza de dos maneras: mediante salpingostomía y salpingectomía.
- Salpingostomía. El embrión se extrae a través de una pequeña abertura en la trompa de Falopio, que cicatriza sola o se cierra con puntos de sutura. Esta cirugía se realiza si el embrión mide menos de 2 cm y se encuentra en el extremo de la trompa de Falopio.
- Salpingectomía. Se extirpa una parte de la trompa de Falopio y se unen sus partes. Esta operación se realiza en caso de distensión de la trompa y riesgo de rotura.
Ambas cirugías se realizan mediante laparoscopia (pequeña incisión) o cirugía abdominal convencional. La laparoscopia causa menos daño y la recuperación es más rápida que la laparotomía (apertura del abdomen). Sin embargo, en caso de embarazo ectópico abdominal o interrupción de emergencia de un embarazo ectópico, generalmente se realiza una laparotomía.
¿En qué deberías pensar?
Cuando el embrión se encuentra en una trompa de Falopio intacta, el médico hará todo lo posible por interrumpir el embarazo sin dañarla. En caso de rotura de una trompa de Falopio, se realiza una cirugía de emergencia para interrumpir el embarazo.
Tratamiento del embarazo ectópico en casa
Si pertenece a un grupo de alto riesgo, compre una prueba de embarazo. Si el resultado es positivo, acuda al ginecólogo, quien debería confirmar el embarazo. Comunique sus inquietudes al médico.
Si está tomando metotrexato para interrumpir un embarazo ectópico, prepárese para sufrir efectos secundarios.
Si ha perdido un embarazo ectópico, independientemente de la semana, es posible que necesite tiempo para lamentar la pérdida. A menudo, las mujeres experimentan depresión como resultado de los cambios hormonales repentinos que siguen a una pérdida de embarazo. Si los síntomas de depresión persisten durante un período prolongado, debería consultar con un psicólogo.
Hable con otras mujeres que hayan pasado por una pérdida similar o con amigas.
Tratamiento farmacológico del embarazo ectópico
Los medicamentos se utilizan solo en las primeras etapas del diagnóstico de embarazo ectópico (cuando el embrión no ha roto la trompa de Falopio). Los medicamentos causan menos daño a las trompas de Falopio que la cirugía.
Se prescriben en las primeras etapas del diagnóstico de un embarazo ectópico en ausencia de sangrado, así como cuando:
- nivel hormonal inferior a 5.000;
- no hayan pasado más de 6 semanas desde el último período menstrual;
- El embrión aún no tiene ritmo cardíaco.
Si el período de embarazo es superior a 6 semanas, se realiza una intervención quirúrgica, que se considera una forma más segura y confiable de interrumpir el embarazo.
¿En qué deberías pensar?
En las primeras etapas de un embarazo ectópico, se prescribe metotrexato, pero si el período es superior a 6 semanas, la cirugía se considera una forma más segura y confiable de interrumpirlo.
En este caso es necesario realizar varios análisis de sangre para estar seguro de que el nivel hormonal está bajando.
El metotrexato puede causar efectos secundarios desagradables, como náuseas, malestar estomacal o diarrea. Según las estadísticas, una de cada cuatro mujeres experimenta dolor abdominal cuando se aumenta la dosis de este medicamento para lograr una mayor eficacia. El dolor puede deberse al movimiento del feto a través de la trompa de Falopio o a los efectos negativos del medicamento en el organismo.
¿Metotrexato o cirugía?
Si un embarazo ectópico se diagnostica a tiempo y no ha causado una ruptura de la trompa de Falopio, se permite el metotrexato. No se requiere cirugía, el daño es mínimo y la mujer puede volver a quedar embarazada. Si no planea tener otro hijo en el futuro, la cirugía es la opción ideal, ya que el resultado se logrará más rápidamente y se minimizará el riesgo de sangrado.
Otros tipos de tratamiento
Un embarazo ectópico pone en peligro la vida de la mujer, por lo que se toman medidas inmediatas para interrumpirlo. Esto implica cirugía, ciertos medicamentos y análisis de sangre. No hay otra forma de tratar esta afección, ya que existe riesgo de sangrado grave y muerte.
Prevención
Si fuma, debe abandonar este mal hábito, ya que los fumadores son más susceptibles a sufrir anomalías en el embarazo y cuanto más fume, más aumenta el riesgo de embarazo ectópico.
El sexo seguro (por ejemplo, usando condón) es una prevención de enfermedades de transmisión sexual y, en consecuencia, de los procesos inflamatorios de los órganos pélvicos, que conducen a la formación de tejido cicatricial en las trompas de Falopio, que es la causa del embarazo ectópico.
Es imposible prevenir un embarazo ectópico, pero un diagnóstico oportuno (desde el inicio) ayudará a evitar complicaciones que pueden ser mortales. Las mujeres en riesgo deben someterse a exámenes médicos exhaustivos al inicio del embarazo.
Pronóstico
Una mujer siempre experimenta un aborto espontáneo muy duro. Incluso puede pasar un tiempo de duelo y buscar el apoyo de sus seres queridos y amigos durante este período difícil. A veces aparece la depresión. Si dura más de dos semanas, consulte a un médico. A menudo, las mujeres se preocupan por si podrán volver a concebir. Un embarazo ectópico no significa que la mujer se vuelva infértil. Pero hay algo claro:
- Puede ser difícil quedar embarazada;
- El riesgo de embarazo ectópico recurrente es bastante alto.
Si vuelve a quedar embarazada, asegúrese de informar a su médico sobre su embarazo ectópico anterior. Los análisis de sangre periódicos durante las primeras semanas de embarazo ayudarán a identificar posibles anomalías en una etapa temprana.
Fertilidad futura
La fertilidad futura y la probabilidad de otro embarazo ectópico dependen de si usted pertenece a un grupo de alto riesgo. Los factores de riesgo incluyen el tabaquismo, el uso de técnicas de reproducción asistida y el daño en las trompas de Falopio. Si tiene una trompa de Falopio intacta, la salpingostomía y la salpingectomía tienen el mismo efecto en su capacidad para quedar embarazada de nuevo. Si la otra trompa está dañada, su médico generalmente recomendará una salpingostomía, lo que aumenta sus probabilidades de volver a ser madre.

