Médico experto del artículo.
Nuevos artículos
Rosácea
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
La rosácea es una de las enfermedades cutáneas más comunes que un dermatólogo en ejercicio debe tratar. La historia del estudio de la rosácea es larga y compleja. Los principales síntomas de la enfermedad se conocen desde la antigüedad y prácticamente no han sido objeto de patomorfosis, pero aún no existe una definición generalmente aceptada.
En el extranjero, la definición clínica aceptada de rosácea es una enfermedad que se manifiesta por un eritema persistente de la parte central de la cara, especialmente de las superficies protuberantes, con vasos cutáneos dilatados claramente visibles sobre su fondo, a menudo acompañado de la aparición de erupciones papulares y papulopustulosas, así como el posible desarrollo de deformidades en forma de cono de las partes protuberantes de la cara.
 [ 1 ]
[ 1 ]
Causas rosácea
La rosácea se define con mayor frecuencia como una angioneurosis del enlace predominantemente venoso del plexo vascular de la dermis, según la hipótesis más ampliamente aceptada sobre la patogénesis de la enfermedad.
La enfermedad se desarrolla con mayor frecuencia en mujeres, en la segunda a cuarta década de la vida, que tienen una predisposición genéticamente determinada al enrojecimiento transitorio de la piel de la cara, con menor frecuencia del cuello y la llamada zona del escote.
Dado que los cambios patológicos en la piel de los pacientes con rosácea se localizan principalmente en el rostro, la importancia cosmética de la enfermedad y la aparición de problemas psicosomáticos secundarios han impulsado una participación muy activa de la sociedad en el estudio de esta enfermedad. Como resultado, se han formado sociedades nacionales para el estudio de la rosácea en países desarrollados, que representan comisiones profesionales muy influyentes que supervisan las publicaciones periódicas sobre el problema y brindan, entre otras cosas, apoyo financiero para la investigación en esta área. Al ser una especie de centros de información, estas sociedades publican periódicamente opiniones generalizadas y modernas de expertos sobre clasificación, patogénesis y métodos de tratamiento. A menudo, estas opiniones no se corresponden con las establecidas históricamente.
Patogenesia
La patogénesis de la rosácea sigue siendo incierta. Existen numerosas teorías, pero ninguna se considera la principal, ya que no se ha demostrado plenamente. Algunas se basan en estudios sistemáticos sobre la relación entre el desarrollo de la rosácea y diversos factores desencadenantes y trastornos, mientras que otras se basan en observaciones individuales.
Los principales mecanismos etiopatogénicos se consideran la vasodilatación del plexo vascular de la dermis debido a la implementación de la característica congénita de la actividad vasomotora hipotálamo-hipofisaria, como uno de los mecanismos de termorregulación del cerebro en condiciones de aumento de temperatura (como resultado de la acción de factores físicos o psicoemocionales), y el flujo sanguíneo asociado en la cuenca de la arteria carótida.
El efecto de la radiación ultravioleta, que según muchos investigadores provoca el desarrollo temprano de telangiectasias, no se ha explicado por completo, y su papel en la patogénesis de la rosácea continúa siendo objeto de debate. La combinación de vasos dilatados paréticamente y una UFO prolongada provoca cambios distróficos en la matriz intercelular de la dermis y una desorganización parcial de las estructuras fibrosas del tejido conectivo debido a la acumulación de metabolitos y mediadores proinflamatorios. Este mecanismo se considera uno de los principales en el desarrollo de la rosácea hipertrófica.
La colonización del sistema digestivo por una de las subpoblaciones de Helicobacter pylori, que produce sustancias citotóxicas que estimulan la liberación de sustancias vasoactivas como histamina, leucotrienos, prostaglandinas, factor de necrosis tumoral y algunas otras citocinas, se considera una de las principales causas del desarrollo de la rosácea eritematotelangiectásica.
El consumo excesivo de alcohol, picante y especias se considera actualmente solo un factor que aumenta las manifestaciones de la enfermedad, pero carece de relevancia etiológica. De igual manera, el papel de Demodex folliculorurn, un comensal típico, se reconoce como un factor en la exacerbación del proceso cutáneo, principalmente en la rosácea papulo-pustulosa.
Síntomas rosácea
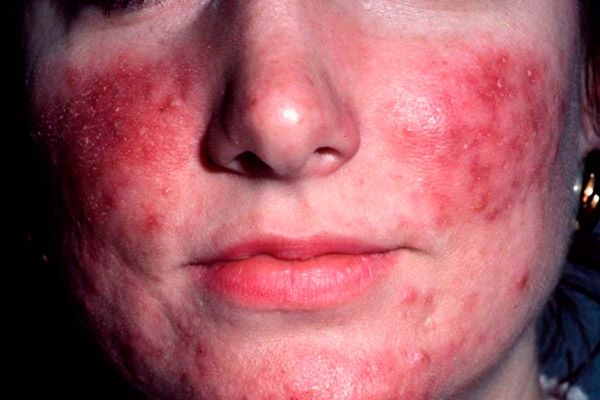
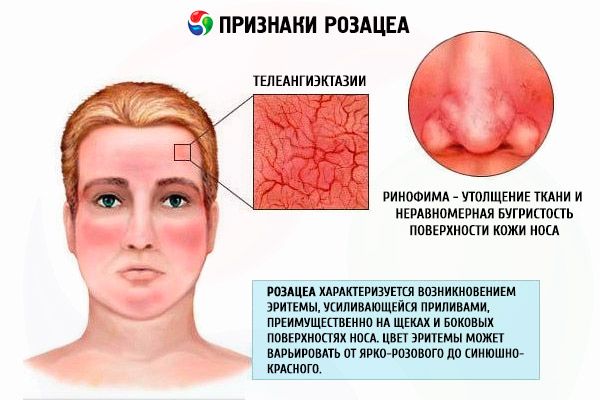
El cuadro clínico de la rosácea eritematotelangiectásica se caracteriza por la aparición de eritema, inicialmente transitorio, que aumenta con el rubor y luego se vuelve persistente, principalmente en las mejillas y las caras laterales de la nariz. El color del eritema puede variar de rosa brillante a rojo azulado, dependiendo de la duración de la enfermedad. En el contexto de este eritema, los pacientes desarrollan telangiectasias de diversos diámetros, descamación leve o moderada e hinchazón de la piel. La mayoría de los pacientes se quejan de una sensación de ardor y hormigueo en la zona del eritema.
Las manifestaciones de la enfermedad se agravan por la exposición a bajas y altas temperaturas, el alcohol, las comidas picantes y el estrés psicoemocional. Los pacientes con este tipo de rosácea se caracterizan por una mayor sensibilidad de la piel a los preparados externos y a la radiación UV. Incluso las cremas y protectores solares poco agresivos pueden provocar un aumento de las manifestaciones inflamatorias. La mayoría de los pacientes con este tipo de rosácea no tienen antecedentes de acné vulgar.
Formas
La clasificación de la rosácea sigue siendo objeto de debate. Históricamente, se ha creído que la enfermedad se caracteriza por una evolución escalonada. Sin embargo, la clasificación del comité de expertos de la Sociedad Nacional Americana de la Rosácea de 2002 indica la existencia de cuatro tipos principales de rosácea (eritematosa-telangiectásica, papulopustulosa, fimatosa y ocular, que corresponden a la etapa hipertrófica y oftalrosácea en la clasificación nacional). También cuestiona la transformación de un tipo en otro, con la excepción de los casos de desarrollo de rinofima en pacientes con rosácea papulopustulosa.
La rosácea papulopustulosa se caracteriza por un cuadro clínico similar, pero en este tipo de rosácea no se presentan tantas molestias por la sensación de eritema como en el tipo eritematotelangiectásico. Los pacientes se preocupan principalmente por las erupciones papulares. Se caracterizan por un color rojo brillante y una ubicación perifolicular. Las pápulas individuales pueden estar coronadas por una pequeña pústula redonda, pero estos elementos papulopustulosos son escasos. La descamación suele estar ausente. Es posible la formación de edema persistente en el lugar del eritema generalizado, lo cual es más común en hombres.
La rosácea fimatosa o hipertrófica se caracteriza por un engrosamiento tisular significativo y una protuberancia irregular en la superficie cutánea. La aparición de estos cambios en la piel de la nariz se denomina rinofima; si afecta la piel de la frente, metafima; si afecta la piel de la frente, gnatofima; si afecta la pineal del mentón, otofima; si afecta las aurículas (también puede ser unilateral); con mucha menos frecuencia, el proceso afecta los párpados (blefarofima). Existen cuatro variantes histopatológicas de las formaciones pineales: glandular, fibrosa, fibroangiomatosa y actínica.
El tipo ocular, u oftalrosácea, se presenta clínicamente de forma predominante por una combinación de blefaritis y conjuntivitis. El cuadro clínico suele ir acompañado de chalazión recurrente y meibomitis. Son frecuentes las telangiectasias conjuntivales. Las molestias de los pacientes son inespecíficas: ardor, picazón, fotofobia y sensación de cuerpo extraño. La oftalrosácea puede complicarse con queratitis, escleritis e iritis, pero en la práctica, estos cambios son poco frecuentes. En casos excepcionales, la aparición de síntomas oculares precede a la de síntomas cutáneos.
Existen formas especiales de la enfermedad: rosácea lupoide, esteroidea, conglobata, fulminante, rosácea gramnegativa, rosácea con edema sólido persistente (enfermedad de Morbigan), etc.
En particular, la rosácea lupoide (rosácea lupoide, rosácea granulomatosa, tuberculoide de Lewandowsky) se caracteriza por la formación de cuerpos extraños similares a granulomas. Durante la diascopia, se observa una coloración amarillenta-pardusca de las pápulas. El examen histológico del elemento característico desempeña un papel decisivo en el diagnóstico.
 [ 10 ]
[ 10 ]
Diagnostico rosácea
El diagnóstico, según el Comité Americano para el Estudio de la Rosácea, se basa en datos anamnésicos, que indican, en primer lugar, la presencia de eritema persistente en la parte central del rostro durante al menos tres meses. Las quejas de ardor y hormigueo en la zona afectada, la sequedad de la piel y la aparición de telangiectasias, la aparición de pápulas en el contexto de eritema estancado, la hipertrofia de las partes protuberantes del rostro y la detección de lesiones oculares permiten determinar el tipo de rosácea.
¿Qué es necesario examinar?
Cómo examinar?
Diagnóstico diferencial
En cuanto al diagnóstico diferencial, es necesario descartar primero la policitemia verdadera, las enfermedades del tejido conectivo, la carcinoide y la mastocitosis. Además, es necesario diferenciar la rosácea de la dermatitis periorificial o esteroidea y la dermatitis de contacto, incluida la fotodermatitis. El diagnóstico de laboratorio se realiza principalmente descartando otras enfermedades, ya que aún no existen pruebas específicas para confirmar la rosácea.
¿A quién contactar?
Tratamiento rosácea
Hoy en día, el tratamiento está mucho más desarrollado que la patogénesis y la etiología de la rosácea. Las tácticas terapéuticas dependen en gran medida del tipo clínico de la enfermedad. Sin embargo, el éxito del tratamiento de la rosácea se basa en el esfuerzo conjunto del médico y el paciente para determinar los factores desencadenantes, que son estrictamente individuales. Estos suelen incluir factores meteorológicos: exposición a la radiación solar, altas y bajas temperaturas, viento y sus efectos abrasivos; alimentarios: consumo de bebidas calientes y carbonatadas, alcohol, comidas picantes y excesos de comida; neuroendocrinos: efectos emocionales, síndrome climatérico y otras endocrinopatías acompañadas de aumento de la circulación sanguínea en el depósito de la arteria carótida; iatrogénicos, que incluyen tanto fármacos sistémicos que causan eritema facial (por ejemplo, preparados de ácido nicotínico, amiodarona) como fármacos externos, incluyendo cosméticos y detergentes con efecto irritante (cosméticos y tónicos resistentes al agua, cuya eliminación requiere el uso de disolventes, así como detergentes que contienen jabón). La eliminación o reducción del efecto de estos factores afecta significativamente el curso de la enfermedad y reduce los costos de la terapia farmacológica.
La base del tratamiento es un cuidado diario adecuado de la piel. En primer lugar, incluye protectores solares. Estos deben seleccionarse teniendo en cuenta la mayor sensibilidad de la piel de los pacientes con rosácea. Los preparados inocuos (dióxido de titanio, óxido de zinc) presentan el menor efecto irritante, ya que bloquean la radiación ultravioleta de la piel gracias a sus propiedades físicas. Los preparados con filtros ultravioleta químicos, que se pueden recomendar a pacientes con rosácea, no deben contener lauril sulfato de sodio, mentol ni alcanfor; por el contrario, deben contener siliconas (dimeticona, ciclometicona), que reducen significativamente el efecto irritante de los protectores solares y garantizan su resistencia al agua y baja comedogenicidad.
La base de las recomendaciones para el cuidado diario de la piel es el uso regular de preparaciones de textura ligera, de color verde y con efecto lifting. Se recomienda aplicarlas en una capa fina dos veces al día y como base de maquillaje, preferiblemente en polvo o en una mezcla batida. Es importante recordar que la restauración de la función barrera es un componente fundamental del tratamiento de la rosácea, que se caracteriza por una mayor sensibilidad cutánea.
Actualmente, el tratamiento tópico se considera preferible para todos los tipos de rosácea, con excepción de la rosácea hipertrófica, para la cual el tratamiento quirúrgico y los retinoides sintéticos sistémicos son más efectivos. Numerosos estudios comparativos realizados en centros independientes, de acuerdo con los principios de la medicina basada en la evidencia, han demostrado la ausencia de datos estadísticamente fiables sobre la eficacia superior del tratamiento sistémico. Por ejemplo, se ha demostrado que la eficacia de las tetraciclinas sistémicas no depende de la dosis ni de la frecuencia de administración del fármaco, y aparentemente no está asociada con su acción antimicrobiana. Lo mismo ocurre con el uso sistémico del metronidazol, aunque puede servir como alternativa a las tetraciclinas en casos en que estas últimas estén contraindicadas. Las suposiciones sobre la eficacia del metronidazol contra Demodex spp., que sobreviven en condiciones de altas concentraciones de metronidazol, han resultado infundadas. Sin embargo, estos fármacos siguen utilizándose ampliamente, pero su uso no está aprobado por organizaciones como la Administración Federal de Medicamentos y Alimentos (FDA) de EE. UU. En la rosácea lupoide se prescriben tetraciclinas sistémicas; existen indicios de la eficacia de la ftivazida.
Se considera más eficaz el uso combinado de preparaciones externas de ácido azelaico con metronidazol o clindamicina. Existen numerosas publicaciones sobre la eficacia del tacrolimus o el pimecrolimus. Las preparaciones con azufre y el peróxido de benzoilo siguen siendo relevantes, aunque se ha observado un posible efecto secundario irritante de estos fármacos. En las manifestaciones iniciales de la rosácea fimatosa, la monoterapia con isotretinoína en dosis normales resultó ser la más eficaz. Por otro lado, en el tratamiento de la rinofima formada no se pueden prescindir de los métodos de cirugía plástica, que a menudo se combinan con diversos efectos térmicos. En este sentido, la fototerapia y la terapia láser modernas merecen especial atención. Se utilizan fuentes de radiación de luz intensa incoherente (IPL), diodo, KTR, alejandrita y, los más modernos, láseres de neodimio de pulso largo sobre granate de itrio y aluminio (láseres Nd; YAG). El tratamiento con láser parece ser más eficaz y económico tanto para las telangiectasias (fototermólisis selectiva) como para la reorganización del colágeno gracias a la estimulación térmica de los fibroblastos, aunque el uso de fuentes de luz pulsada intensa (IPL) suele ser mejor tolerado. En el tratamiento de la rosácea hipertrófica, la dermoabrasión láser ha asumido recientemente una posición de liderazgo gracias a su seguridad.
La terapia de microcorrientes se utiliza ampliamente como tratamiento fisioterapéutico. Su eficacia se asocia principalmente a la redistribución de fluidos en los tejidos faciales y la restauración del drenaje linfático. También se ha observado que las microcorrientes promueven eficazmente la restauración de la barrera cutánea dañada y previenen la disociación de la microflora saprofita.
Más información del tratamiento

