Médico experto del artículo.
Nuevos artículos
Isquemia cerebral en recién nacidos: síntomas, consecuencias, tratamiento
Último revisado: 12.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Una alteración de la circulación sanguínea en el sistema vascular cerebral del niño inmediatamente después del nacimiento, que provoca una falta de oxígeno en la sangre (hipoxemia), se define como isquemia cerebral en recién nacidos. Código CIE-10: P91.0.
Dado que la isquemia, la hipoxemia y la hipoxia (falta de oxígeno) están fisiológicamente interconectadas (mientras que la hipoxia puede desarrollarse con un flujo sanguíneo cerebral normal), el estado crítico de deficiencia de oxígeno para el cerebro de los recién nacidos se considera un síndrome clínico en neurología y se denomina encefalopatía hipóxico-isquémica neonatal, que se desarrolla entre 12 y 36 horas después del nacimiento.
Epidemiología
En neurología neonatal y pediatría, la epidemiología de las manifestaciones clínicas de la isquemia cerebral en recién nacidos no se registra por separado del síndrome de encefalopatía hipóxico-isquémica, por lo tanto, la evaluación de la morbilidad es problemática debido a la falta de criterios para su diferenciación.
La incidencia de encefalopatía neonatal asociada con disminución del flujo sanguíneo cerebral e hipoxia cerebral se estima en un 2,7-3,3% de los casos por cada mil nacidos vivos. Al mismo tiempo, el 5% de los niños con patologías cerebrales infantiles han sufrido un ictus perinatal (se diagnostica un caso por cada 4.500-5.000 lactantes con patología hemodinámica cerebral).
La incidencia de asfixia perinatal se estima en uno a seis casos por cada mil recién nacidos a término y de dos a diez casos en prematuros. Las estimaciones mundiales varían considerablemente: según algunos datos, la asfixia neonatal causa 840.000 muertes, equivalentes al 23% de las muertes neonatales en todo el mundo cada año, mientras que, según datos de la OMS, causa al menos cuatro millones, lo que representa el 38% de todas las muertes en niños menores de cinco años.
Expertos de la Academia Americana de Pediatría han concluido que la mejor estimación de la incidencia de la patología cerebral neonatal se basa en datos poblacionales: un promedio de tres casos por cada mil personas. Según algunos neurofisiólogos occidentales, algunas consecuencias de la encefalopatía hipóxico-isquémica sufrida al nacer se observan en el 30% de la población de los países desarrollados y en más de la mitad de los habitantes de los países en desarrollo.
Causas de isquemia cerebral en recién nacidos.
El cerebro requiere un suministro constante de sangre que transporta oxígeno; en los bebés, el cerebro representa hasta el 10% del peso corporal, posee un sistema vascular ramificado y consume una quinta parte del oxígeno que la sangre suministra a todos los tejidos del cuerpo. Cuando la perfusión y la oxigenación cerebrales se reducen, el tejido cerebral pierde la fuente de soporte vital para sus células, y las causas de isquemia cerebral en recién nacidos conocidas hasta la fecha son numerosas. Estas pueden incluir:
- hipoxemia materna debida a ventilación insuficiente de los pulmones en enfermedades cardiovasculares, insuficiencia respiratoria crónica o neumonía;
- disminución del flujo sanguíneo al cerebro fetal e hipoxemia/hipoxia debido a trastornos placentarios, incluida trombosis, desprendimiento de placenta e infección;
- pinzamiento prolongado del cordón umbilical durante el parto, que provoca una acidosis metabólica grave de la sangre del cordón umbilical, una disminución sistémica del volumen sanguíneo circulante (hipovolemia), una caída de la presión arterial y una alteración de la perfusión cerebral;
- accidente cerebrovascular agudo (ictus perinatal o neonatal), que se produce en el feto a partir de la semana 20 del embarazo y en el recién nacido, dentro de las cuatro semanas posteriores al nacimiento;
- falta de autorregulación automática del flujo sanguíneo cerebral en bebés prematuros;
- Violación de la circulación fetal intrauterina debido al estrechamiento de la arteria pulmonar o anomalías cardíacas congénitas (hipoplasia del lado izquierdo del corazón, conducto arterioso persistente, transposición de los grandes vasos, etc.).
Factores de riesgo
También existen numerosos factores de riesgo para el desarrollo de isquemia cerebral en los recién nacidos, entre los que los neurólogos y obstetras destacan:
- primer embarazo a los 35 años o antes de los 18;
- terapia de infertilidad a largo plazo;
- peso corporal insuficiente del recién nacido (menos de 1,5-1,7 kg);
- parto prematuro (antes de las 37 semanas de embarazo) o embarazo postérmino (más de 42 semanas);
- rotura espontánea de membranas;
- parto demasiado largo o demasiado rápido;
- mala presentación del feto;
- vasa previa, observada con mayor frecuencia en la fertilización in vitro;
- traumatismo en el cráneo del niño durante el parto (como resultado de errores obstétricos);
- cesárea de emergencia;
- sangrado abundante durante el parto;
- la presencia de enfermedades cardiovasculares o autoinmunes, anemia, diabetes mellitus, trastornos funcionales de la glándula tiroides, trastornos de la coagulación sanguínea (trombofilia), síndrome antifosfolípido, enfermedades infecciosas e inflamatorias de los órganos pélvicos en la mujer embarazada;
- hipotensión arterial grave durante el embarazo y gestosis tardía.
Las patologías sanguíneas congénitas asociadas a mutaciones en los genes de la protrombina, de los factores de coagulación plaquetaria V y VIII, de la homocisteína plasmática, así como el síndrome CID y la policitemia también se reconocen como factores de riesgo de isquemia cerebral en los lactantes.
Patogenesia
La isquemia cerebral en recién nacidos altera el metabolismo de las células cerebrales, lo que provoca la destrucción irreversible de la estructura del tejido nervioso y su disfunción. En primer lugar, la patogénesis del desarrollo de procesos destructivos se asocia con una rápida disminución del nivel de trifosfato de adenosina (ATP), el principal proveedor de energía para todos los procesos bioquímicos.
El equilibrio entre las concentraciones intracelulares y extracelulares de iones que migran a través de sus membranas también es importante para el funcionamiento neuronal normal. Cuando el cerebro se ve privado de oxígeno, se altera el gradiente transmembrana de iones de potasio (K+) y sodio (Na+) en las neuronas, y la concentración extracelular de K+ aumenta, lo que provoca una despolarización anoxidativa progresiva. Al mismo tiempo, aumenta la afluencia de iones de calcio (Ca2+), lo que inicia la liberación del neurotransmisor glutamato, que actúa sobre los receptores NMDA del cerebro; su estimulación excesiva (excitotoxicidad) provoca cambios morfológicos y estructurales en el cerebro.
La actividad de las enzimas hidrolíticas, que descomponen los ácidos nucleicos de las células y provocan su autólisis, también aumenta. En este caso, la base de los ácidos nucleicos, la hipoxantina, se transforma en ácido úrico, acelerando la formación de radicales libres (formas activas de óxido de oxígeno y nitrógeno) y otros compuestos tóxicos para el cerebro. Los mecanismos de protección antioxidante del cerebro de los recién nacidos aún no están completamente desarrollados, y la combinación de estos procesos tiene un efecto extremadamente negativo en sus células: se produce gliosis neuronal y atrofia de las células gliales y de los oligodendrocitos de la sustancia blanca.
Síntomas de isquemia cerebral en recién nacidos.
Los síntomas clínicos de la isquemia cerebral en el recién nacido y la intensidad de su manifestación están determinados por su tipo, gravedad y localización de las zonas de necrosis neuronal.
Los tipos de isquemia incluyen daño focal o topográficamente limitado al tejido cerebral, así como daño global que se extiende a muchas estructuras cerebrovasculares.
Los primeros signos de isquemia cerebral al nacer pueden detectarse mediante la evaluación de los reflejos del automatismo espinal congénito. Sin embargo, la evaluación de sus desviaciones de la norma depende del grado de trastorno de la perfusión cerebral y de la madurez fisiológica del recién nacido.
Etapa
Así, la isquemia cerebral de primer grado en un recién nacido (una forma leve de encefalopatía hipóxico-isquémica) se manifiesta en un lactante a término mediante un aumento moderado del tono muscular y de los reflejos tendinosos (de prensión, de Moro, etc.). Los síntomas también incluyen ansiedad excesiva con movimientos frecuentes de las extremidades, mioclonías posthipóxicas (contracciones musculares individuales en un contexto de rigidez muscular), problemas de agarre al pecho, llanto espontáneo y sueño intermitente.
Si el niño nació prematuramente, además de una disminución de los reflejos incondicionados (motores y de succión), se observa un debilitamiento del tono muscular general durante los primeros días tras el nacimiento. Por lo general, se trata de anomalías temporales, y si el estado del sistema nervioso central del bebé se estabiliza en pocos días, la isquemia prácticamente no causa complicaciones neurológicas. Sin embargo, todo depende de la actividad regenerativa endógena del cerebro en desarrollo de cada niño, así como de la producción de neurotrofinas cerebrales y factores de crecimiento, epidérmicos y similares a la insulina.
La isquemia cerebral de segundo grado en un recién nacido (que causa una forma moderadamente grave de encefalopatía hipóxico-isquémica) se suma a los síntomas ya mencionados: convulsiones epilépticas; disminución de la presión arterial y aumento de la presión cerebral (se observa agrandamiento y pulsación notable de la fontanela); letargo durante la alimentación y regurgitación frecuente; problemas intestinales; períodos de arritmias y apnea (interrupción de la respiración durante el sueño); cianosis lábil y efecto de "piel jaspeada" (debido a trastornos vegetativo-vasculares). El período agudo dura unos diez días. Además, los neonatólogos advierten la posibilidad de complicaciones como hidrocefalia, trastornos del movimiento ocular ( nistagmo ) y desalineación ocular (estrabismo).
Si un recién nacido presenta isquemia cerebral de grado 3, los reflejos neonatales (succión, deglución y prensión) están ausentes y las convulsiones son frecuentes y prolongadas (dentro de las 24 a 48 horas posteriores al nacimiento). Posteriormente, las convulsiones disminuyen, dando lugar a una disminución progresiva del tono muscular, un estado de estupor y un aumento del edema cerebral.
Dependiendo de la ubicación de los principales focos de isquemia cerebral, puede haber disfunción respiratoria (el bebé a menudo requiere asistencia respiratoria mecánica); cambios en la frecuencia cardíaca; pupilas dilatadas (que responden mal a la luz) y falta de conjugación oculomotora (“ojos de muñeca”).
Estas manifestaciones van en aumento, indicando el desarrollo de una encefalopatía hipóxico-isquémica grave, que por insuficiencia cardiorrespiratoria puede ser mortal.
 [ 30 ]
[ 30 ]
Complicaciones y consecuencias
El desarrollo de isquemia cerebral en recién nacidos provoca daños en sus células por deficiencia de oxígeno y conduce a consecuencias y complicaciones neurológicas muy graves, a menudo irreversibles, que se correlacionan con la topografía de las lesiones.
Según han demostrado estudios, las células piramidales del hipocampo, las células de Purkinje en el cerebelo, las neuronas reticulares de la región perirrolándica de la corteza cerebral y de la parte ventrolateral del tálamo, las células de los ganglios basales, las fibras nerviosas del tracto corticoespinal, los núcleos del mesencéfalo, así como las neuronas del neocórtex y del tronco encefálico son más susceptibles a la isquemia cerebral en los recién nacidos.
En los recién nacidos a término, se afectan principalmente la corteza cerebral y los núcleos profundos; en los prematuros, se observa una destrucción difusa de las células de la sustancia blanca en los hemisferios, lo que causa discapacidad crónica en los niños supervivientes.
Y con la isquemia global de las células del tronco cerebral (donde se concentran los centros de regulación de la respiración y la función cardíaca), se produce su muerte total y casi inevitable.
Las consecuencias negativas y complicaciones de la isquemia cerebral perinatal y neonatal de segundo a tercer grado en niños pequeños se manifiestan por epilepsia, pérdida unilateral de la visión, retraso en el desarrollo psicomotor, deterioro motor y cognitivo, incluyendo parálisis cerebral. En muchos casos, su gravedad puede evaluarse completamente a los tres años de edad.
 [ 31 ]
[ 31 ]
Diagnostico de isquemia cerebral en recién nacidos.
El diagnóstico inicial de isquemia cerebral en recién nacidos se realiza inmediatamente después del nacimiento durante una exploración física estándar y la determinación del estado neurológico (según la escala de Apgar), mediante la comprobación del grado de excitabilidad refleja y la presencia de ciertos reflejos congénitos (algunos de los cuales se mencionaron al describir los síntomas de esta patología). Es imprescindible registrar la frecuencia cardíaca y la presión arterial.
El diagnóstico instrumental, en especial la neurovisualización, permite identificar áreas de isquemia cerebral. Para ello, se utilizan los siguientes procedimientos:
- tomografía computarizada de vasos cerebrales (angiografía por TC);
- resonancia magnética (MRI) del cerebro;
- examen ecográfico craneoencefálico (ecografía);
- electroencefalografía (EEG);
- ecocardiografía (ECG).
Las pruebas de laboratorio incluyen un hemograma completo, así como análisis de sangre para medir los niveles de electrolitos, el tiempo de protrombina y los niveles de fibrinógeno, el hematocrito, la gasometría arterial y una prueba de pH en sangre de cordón umbilical o venosa (para detectar acidosis). También se analiza la composición química y la osmolalidad de la orina.
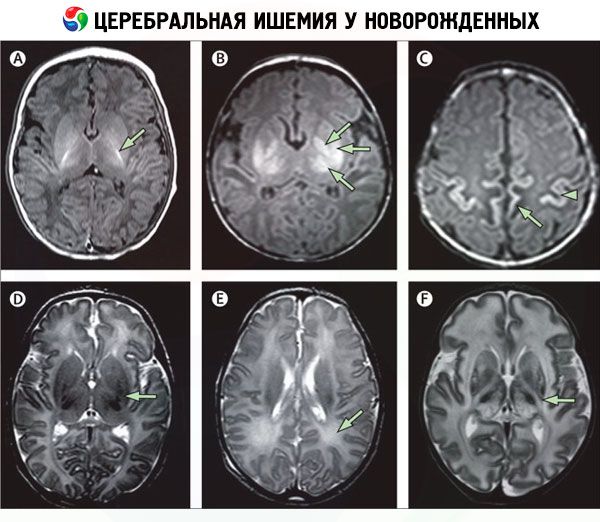
Diagnóstico diferencial
Para excluir la presencia de meningoencefalitis perinatal, tumor cerebral, tirosinemia, homocistinuria, síndrome de Zellweger congénito, trastorno del metabolismo del piruvato, así como neuropatías mitocondriales determinadas genéticamente, acidemia metilmalónica o propiónica en el lactante, se realizan diagnósticos diferenciales.
¿A quién contactar?
Tratamiento de isquemia cerebral en recién nacidos.
En muchos casos, en las primeras etapas, el tratamiento de la isquemia cerebral en recién nacidos requiere reanimación cardiopulmonar en recién nacidos con ventilación artificial de los pulmones y todas las medidas para restablecer la hemodinámica del sistema vascular del cerebro, mantener la hemostasia y prevenir la hipertermia, la hipo y la hiperglucemia.
La hipotermia controlada reduce significativamente el grado de daño isquémico moderado y grave en las células cerebrales de los bebés: se enfría el cuerpo a +33-33,5 °C durante 72 horas, seguido de un aumento gradual de la temperatura hasta alcanzar la normalidad fisiológica. Este tratamiento no se utiliza en bebés prematuros nacidos antes de las 35 semanas.
La terapia farmacológica es sintomática, por ejemplo, para las convulsiones tónico-clónicas, los medicamentos anticonvulsivos más utilizados son Diphenin (Fenitoína), Trimethin (Trimetadiona) - dos veces al día, 0,05 g (con control sistemático de la composición sanguínea).
Para reducir la hipertonicidad muscular después de tres meses, se puede administrar el relajante muscular Tolperisona (Mydocalm) por vía intramuscular: 5-10 mg por kilogramo de peso corporal (hasta tres veces al día). El medicamento puede causar efectos secundarios como náuseas y vómitos, erupciones cutáneas y picazón, debilidad muscular, asfixia y shock anafiláctico.
La mejora de la perfusión cerebral se facilita mediante la administración intravenosa de vinpocetina (la dosis se calcula en función del peso corporal).
Para activar las funciones cerebrales, se suelen utilizar fármacos neuroprotectores y nootrópicos: Piracetam (Nootropil, Noocephal, Pyrroxil, Dinacel): 30-50 mg al día. El jarabe Ceraxon se prescribe en dosis de 0,5 ml dos veces al día. Cabe destacar que este medicamento está contraindicado en caso de hipertonía muscular, y sus efectos secundarios incluyen urticaria alérgica, disminución de la presión arterial y alteraciones del ritmo cardíaco.
Cuando se suprimen las funciones del sistema nervioso central, se utiliza glután (ácido glutámico, acidulina): 0,1 g tres veces al día (con monitorización de la composición sanguínea). Los fármacos nootrópicos de ácido hopanténico (jarabe de Pantogam) mejoran la oxigenación del tejido cerebral y presentan propiedades neuroprotectoras.
Las vitaminas B6 (clorhidrato de piridoxina) y B12 (cianocobalamina) se utilizan por vía parenteral con solución de glucosa.
Tratamiento de fisioterapia
En caso de isquemia cerebral leve en un recién nacido, es obligatorio el tratamiento fisioterapéutico, en particular el masaje terapéutico, que ayuda a reducir la hipertonía muscular. Sin embargo, en presencia de síndrome epiléptico, no se utiliza el masaje.
Mejore el estado de los recién nacidos con isquemia cerebral con tratamientos de agua en forma de baño con una decocción de flores de manzanilla, menta piperita o menta limón. Tratamiento a base de hierbas: ver Sedantes para niños.
Prevención
Los neurólogos consideran que la prevención del síndrome de encefalopatía hipóxico-isquémica neonatal en recién nacidos es problemática. En este sentido, solo cabe hablar de un apoyo obstétrico adecuado durante el embarazo y la detección oportuna de factores de riesgo: patologías cardiovasculares en la futura madre, trastornos endocrinos, problemas de coagulación sanguínea, etc. Es posible prevenir los efectos de la anemia, la hipertensión o la hipotensión, o las enfermedades infecciosas e inflamatorias con un tratamiento oportuno. Sin embargo, muchos problemas actuales no pueden resolverse con los medios disponibles.
Pronóstico
Desgraciadamente, un pronóstico favorable en cuanto a las consecuencias que conlleva la isquemia cerebral en los recién nacidos se observa sólo en su grado leve.
Las encefalopatías neonatales son causa de alta mortalidad y patologías neurológicas a largo plazo en los lactantes de todo el mundo.

