Médico experto del artículo.
Nuevos artículos
Monitorización Holter
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
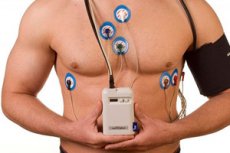
El monitoreo Holter (o Holter) es una técnica inmediata que se utiliza para registrar continuamente el electrocardiograma (ECG) de un paciente durante un período de tiempo, generalmente de 24 horas. Permite a los médicos evaluar la actividad eléctrica del corazón en tiempo real y detectar diversas arritmias y anomalías que podrían pasar desapercibidas con los ECG estándar de corta duración. [ 1 ]
A continuación se presentan algunos puntos clave sobre la monitorización Holter:
- Propósito y finalidad: El objetivo del Holter es detectar y registrar arritmias, ritmos cardíacos irregulares y otras anomalías cardíacas. Esto puede ser útil para diagnosticar afecciones como fibrilación auricular, taquicardia, bradicardia y otros problemas cardíacos.
- Procedimiento: Se coloca al paciente un pequeño monitor portátil que registra un ECG. Se colocan electrodos en la piel del tórax y se conectan al monitor. El paciente debe llevar una vida normal durante el período de monitorización.
- Duración del seguimiento: El seguimiento se realiza habitualmente durante 24 horas, pero también se pueden utilizar opciones más largas, como 48 o 72 horas.
- Resultados: Una vez finalizada la monitorización, un especialista (generalmente un cardiólogo) analiza los datos y evalúa el ECG para detectar anomalías y arritmias. Los resultados ayudan al médico a realizar un diagnóstico preciso y a decidir si se debe iniciar el tratamiento o corregir el existente.
- Preparación: El paciente no requiere ninguna preparación especial antes del monitoreo. Sin embargo, es importante registrar la actividad física, los síntomas y la hora de la medicación durante el monitoreo para una interpretación más precisa de los datos.
El Holter es un método útil para diagnosticar arritmias y anomalías cardíacas que no siempre se detectan en un entorno hospitalario. Esta prueba ayuda a los médicos a determinar con mayor precisión el estado del corazón y a elegir el tratamiento adecuado.
Indicaciones
La monitorización del ECG Holter se prescribe en los siguientes casos:
- Diagnóstico de arritmias cardíacas: La monitorización Holter se utiliza para detectar y diagnosticar diversas arritmias cardíacas como fibrilación auricular, fibrilación auricular, taquicardia, bradicardia y extrasístole.
- Evaluación de la causa de síntomas poco claros: si un paciente experimenta síntomas como mareos, desmayos, dificultad para respirar, dolor o presión en el pecho, el monitoreo puede ayudar a los médicos a identificar anomalías eléctricas del corazón que pueden estar asociadas con estos síntomas.
- Monitoreo de la eficacia del tratamiento: si hay arritmias cardíacas u otros problemas cardíacos, se puede utilizar el monitoreo para evaluar la eficacia del tratamiento y ajustar la dosis del medicamento.
- Evaluación de arritmias a largo plazo: la monitorización Holter permite registrar arritmias durante largos períodos de tiempo, normalmente 24 horas o más, lo que puede ser útil para detectar arritmias recurrentes o aleatorias que podrían pasar desapercibidas en los ECG de corto plazo.
- Investigación de sospecha de enfermedad coronaria: Si se sospecha enfermedad coronaria (estrechamiento de las arterias coronarias), se puede utilizar el Holter para buscar episodios isquémicos (falta de suministro de sangre al músculo cardíaco) y su asociación con arritmias.
- Monitorización después de un infarto de miocardio: Después de un infarto de miocardio u otros eventos cardíacos, la monitorización Holter puede ayudar a monitorear el estado del paciente y detectar la recurrencia de arritmias.
- Investigación de latidos cardíacos rápidos: si un paciente se queja de latidos cardíacos frecuentes e irregulares (como extrasístoles), el monitoreo puede ayudar a los médicos a evaluar la naturaleza y el origen de estas contracciones.
El enfoque para programar el monitoreo Holter depende de los síntomas y la historia clínica del paciente. El médico decide cuándo y durante cuánto tiempo se realizará el monitoreo para obtener los datos más informativos para el diagnóstico y tratamiento de problemas cardíacos. [ 2 ]
Preparación
A continuación se presentan algunas pautas generales para prepararse para la monitorización Holter:
- Información sobre medicamentos: Informe a su médico o profesional de la salud sobre cualquier medicamento que esté tomando. Algunos medicamentos pueden afectar los resultados de su monitorización, y su médico podría decidir si necesita suspender temporalmente algún medicamento.
- Mantenga una actividad normal: Se recomienda mantener un estilo de vida normal durante el monitoreo. Intente no modificar su actividad ni su estilo de vida para registrar datos cardíacos reales.
- Registros diarios: Se le entregará un monitor portátil para que lo lleve consigo durante el monitoreo. Asegúrese de que el monitor esté bien fijado y siga las instrucciones del personal médico sobre su uso.
- Diario de actividades: Es posible que necesite llevar un diario de actividades, anotando la hora y el tipo de actividad, sus síntomas y cómo se siente. Esto puede ayudar a su médico a asociar los eventos con los datos del ECG.
- Evite el agua y la humedad: Mientras use el monitor, evite que le entre agua. Esto suele indicarse al usarlo.
- Cuidado de los electrodos: Si recibe instrucciones sobre el cuidado de los electrodos y su ubicación en la piel, sígalas. Esto le ayudará a garantizar un buen registro del ECG.
- Cumplimiento del tiempo: Es importante devolver el monitor a la hora establecida una vez finalizado el monitoreo.
- Siga las recomendaciones de su médico: si tiene instrucciones específicas de su médico sobre cómo prepararse y realizar la monitorización Holter, sígalas al pie de la letra.
Estas pautas pueden variar ligeramente según la práctica médica y las instrucciones de su médico. Es importante consultar todas las preguntas y requisitos con su médico o personal médico para garantizar que el procedimiento de monitoreo Holter se realice correctamente y se obtengan resultados precisos. [ 3 ]
El dispositivo para llevar a cabo el procedimiento
Para realizar el procedimiento de monitoreo Holter se utiliza un dispositivo especial llamado monitor Holter. Se trata de un dispositivo electrocardiográfico portátil que el paciente lleva puesto durante un período prolongado (generalmente 24 horas o más) y que registra la actividad eléctrica del corazón durante ese período. Estos registros son analizados por el personal médico para detectar anomalías y arritmias. [ 4 ]
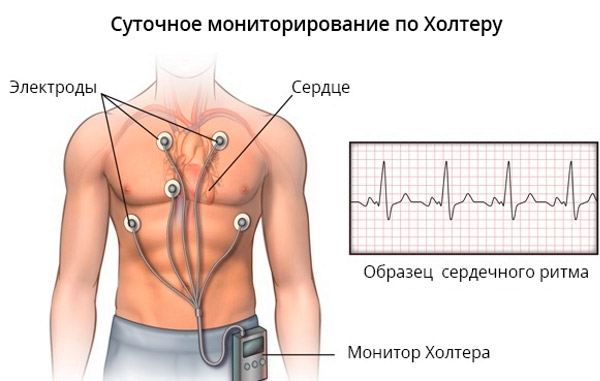
Un monitor Holter normalmente consta de los siguientes componentes:
- Monitor: Es un dispositivo que lleva el paciente. Generalmente es pequeño y portátil, se puede sujetar al cinturón o llevar en un estuche especial alrededor del cuello.
- Electrodos: Son pequeños electrodos cutáneos que se colocan sobre el pecho del paciente. Hacen contacto con la piel y registran la actividad eléctrica del corazón.
- Cables: Los cables conectan los electrodos al monitor. Transportan señales desde los electrodos hasta el monitor para registrar datos.
- Batería: El monitor generalmente funciona con una batería que proporciona energía al dispositivo durante el período de monitoreo.
- Pantalla o panel de control: Muchos monitores Holter modernos tienen una pantalla o panel de control que permite a los pacientes monitorear el dispositivo y, si es necesario, anotar eventos cardíacos.
- Almacenamiento de datos: Los dispositivos de monitoreo Holter tienen memoria incorporada o medios para almacenar datos de actividad cardíaca registrados.
Técnica Monitorización Holter
La técnica de monitorización del ECG Holter incluye los siguientes pasos:
Preparación del paciente:
- Se le explica al paciente cómo funciona el monitor y que debe llevar una vida normal durante el seguimiento.
- La piel del pecho, donde se colocarán los electrodos, debe estar limpia y seca. Si el vello es largo, se puede recortar para que los electrodos se adhieran mejor a la piel.
Fijación de electrodos:
- El personal médico coloca electrodos en la piel del paciente. Generalmente se utilizan de 3 a 5 electrodos, ubicados en diferentes puntos del tórax y, a veces, del abdomen.
- Los electrodos están conectados a un pequeño monitor portátil que el paciente debe usar durante un período de tiempo específico (generalmente 24 horas).
Usando un monitor:
- El paciente debe llevar un estilo de vida normal, incluyendo trabajo, actividad física y sueño, durante el seguimiento. Es importante registrar los síntomas, la actividad física y la hora de la medicación.
- El monitor se puede llevar en el cinturón, alrededor del cuello o en el bolsillo. Es importante evitar campos magnéticos fuertes y la exposición al agua para evitar daños en el monitor.
Finalización del seguimiento:
- Al final del período de monitoreo especificado (generalmente 24 horas), el paciente regresa a la clínica u hospital donde el personal médico retira los electrodos y recupera los datos del monitor.
- Los datos son luego analizados por un especialista (generalmente un cardiólogo) que evalúa el ECG para detectar arritmias y anomalías.
El paciente debe seguir las instrucciones del personal médico y mantener registros de los síntomas y la actividad durante el seguimiento para garantizar resultados de pruebas más precisos. [ 5 ]
Tipos de monitorización Holter
Dependiendo del propósito del monitoreo y las tareas típicas, existen diferentes tipos de monitoreo Holter:
- Monitoreo estándar de 24 horas: Este es el tipo más común de monitoreo Holter. El paciente usa un pequeño monitor portátil con electrodos durante 24 horas. Durante este tiempo, se registra la actividad cardíaca durante las actividades normales y el sueño. Este tipo de monitoreo se utiliza para detectar diversas arritmias y evaluar la actividad eléctrica del corazón en diferentes situaciones.
- Monitoreo de 48 y 72 horas: En algunos casos, los médicos pueden optar por extender el monitoreo a 48 o 72 horas para un análisis más detallado. Esto puede ser útil para identificar arritmias raras o intermitentes que podrían pasar desapercibidas con el monitoreo estándar de 24 horas.
- Monitoreo de eventos: Este tipo de monitoreo se utiliza para registrar un ECG solo cuando el paciente experimenta síntomas como dolor torácico, desmayos o mareos. El paciente activa el monitor él mismo cuando se presentan los síntomas. Esto ayuda a identificar arritmias asociadas con síntomas específicos.
Monitoreo diario de la presión arterial (PA): El monitor que usa el paciente durante el día registra no solo el ECG, sino también la presión arterial. Esto permite evaluar la relación entre las arritmias y los cambios en la PA.
La elección del tipo de monitorización Holter depende de los objetivos clínicos, los síntomas del paciente y las recomendaciones del médico. Cada tipo de monitorización tiene sus ventajas y limitaciones, y el médico decide cuál es el más adecuado para cada situación particular. [ 6 ]
Monitorización de ECG Holter en niños
La utilización de la monitorización Holter en niños puede ser especialmente útil en los siguientes casos:
- Arritmias: Si un niño tiene síntomas de arritmia, como latidos cardíacos frecuentes o inusuales, la monitorización Holter puede ayudar al médico a diagnosticar y determinar la naturaleza de la arritmia.
- Síntomas inexplicables: si un niño tiene síntomas inexplicables relacionados con el corazón, como mareos, desmayos o sensación de falta de aire, la monitorización Holter puede ayudar a identificar arritmias o cambios que puedan estar asociados con estos síntomas.
- Monitoreo Holter: En ocasiones, el monitoreo Holter puede utilizarse para monitorear la efectividad del tratamiento de arritmias o problemas cardíacos en niños.
El procedimiento de monitoreo Holter en niños es similar al de los adultos. Se le colocarán electrodos en la piel del pecho, conectados a un monitor portátil. Este monitor registrará la actividad cardíaca durante un período determinado, generalmente 24 horas o más. Tras retirar el monitor, un médico o cardiólogo analizará los datos para el diagnóstico y determinará el tratamiento o la monitorización posterior.
Es importante que tanto el padre como el niño sigan las instrucciones del médico o del personal médico sobre la preparación y el uso del monitor. Si tiene alguna pregunta o inquietud, consúltela con su médico, quien podrá brindarle la información y la orientación necesarias. [ 7 ]
Contraindicaciones
El Holter es un procedimiento relativamente seguro y no suele presentar contraindicaciones graves. Sin embargo, existen algunas circunstancias en las que puede ser necesario tener precaución o utilizar métodos de diagnóstico alternativos. Entre las contraindicaciones del Holter se incluyen:
- Alergia grave a los componentes de los electrodos: si el paciente tiene una alergia conocida a los materiales utilizados para los electrodos, esto puede ser una contraindicación.
- Daño excesivo en la piel del área donde se colocarán los electrodos: si la piel del pecho u otras áreas donde se colocarán los electrodos tiene abrasiones, quemaduras o infecciones graves, el monitoreo puede resultar difícil o causar molestias adicionales.
- Problemas psicológicos: Los pacientes con problemas psicológicos o neurológicos graves que puedan suponer un peligro para sí mismos o para otros (por ejemplo, tendencia a romper o dañar el monitor) pueden requerir precauciones especiales o métodos de control alternativos.
- Incapacidad para seguir instrucciones: si el paciente no puede seguir instrucciones y no puede usar el monitor ni registrar los síntomas y la actividad durante el monitoreo, puede resultar difícil interpretar los datos.
El médico siempre debe evaluar al paciente y considerar sus circunstancias individuales antes de realizar un Holter. Si existen dudas o inquietudes, el médico puede considerar métodos de diagnóstico alternativos para obtener la información necesaria sobre la condición cardíaca del paciente. [ 8 ]
Normal desempeño
Los valores normales del Holter (ECG-Holter) pueden variar según la edad, el sexo y el estado general del paciente. Las lecturas pueden ser diferentes en adultos y niños. Un médico o cardiólogo generalmente interpretará los resultados del Holter según las características individuales del paciente y su contexto clínico.
Sin embargo, en términos generales los valores normales de la monitorización Holter incluyen los siguientes:
- Ritmo cardíaco: La frecuencia cardíaca normal en adultos suele ser de 60 a 100 latidos por minuto en reposo. En niños y adolescentes, la frecuencia cardíaca normal puede ser mayor.
- Arritmias cardíacas: Sólo las arritmias fisiológicas como la bradicardia nocturna (disminución de la frecuencia cardíaca) y la arritmia sinusal (variabilidad normal del intervalo RR entre los latidos del corazón) pueden detectarse normalmente.
- Segmentos e intervalos: Los registros del ECG deben reflejar valores normales para los intervalos PR, QRS y QT; cambios en estos pueden indicar problemas de conducción cardíaca.
- Segmento ST: Los cambios en el segmento ST pueden indicar isquemia miocárdica (suministro sanguíneo insuficiente).
- Arritmias: La monitorización Holter también puede detectar diferentes tipos de arritmias, como extrasístole ventricular o auricular.
Es importante comprender que la interpretación de los resultados del Holter requiere conocimientos y experiencia especializados, y solo un médico o cardiólogo puede emitir un diagnóstico definitivo y ofrecer recomendaciones con base en estos datos. Si tiene preguntas o inquietudes sobre los resultados del Holter, consúltelas con su médico para obtener más información y asesoramiento.
Evaluación e interpretación del monitoreo Holter
La evaluación e interpretación de los datos del Holter (ECG) la realiza un médico especializado en el análisis de la actividad cardíaca. Esta evaluación incluye los siguientes aspectos:
- Análisis del ritmo cardíaco: El médico analiza el ritmo cardíaco e identifica la presencia de arritmias como fibrilación auricular, taquicardia, bradicardia, extrasístole y otras. Es importante determinar si existen anomalías o inconsistencias en el ritmo.
- Examen de segmentos e intervalos: El médico también analiza segmentos e intervalos en el ECG, como el intervalo PQ (PR), el intervalo QRS y el intervalo QT. Los cambios en estos parámetros pueden indicar problemas con la conducción de impulsos cardíacos.
- Recuento de frecuencia cardíaca: el médico determina la frecuencia cardíaca promedio (pulso) durante el período de monitoreo y evalúa si hay fluctuaciones en la frecuencia en diferentes momentos del día y de la noche.
- Análisis de pausas del ritmo: El Holter registra las pausas entre latidos. Normalmente, las pausas en el ritmo cardíaco pueden ser breves y no causar síntomas. Sin embargo, el médico presta atención a las pausas largas o inusuales, ya que pueden indicar anomalías cardíacas.
- Relación con los síntomas: También es importante establecer la relación entre las arritmias reportadas y los síntomas reportados por el paciente (por ejemplo, dolor en el pecho, mareos o desmayos).
En cuanto a las pausas en el monitoreo Holter, las pausas normales entre latidos pueden variar y su duración depende de la edad y las características fisiológicas del paciente. Por lo general, las pausas cortas (de hasta unos pocos segundos) pueden ser normales y no ser motivo de preocupación.
Sin embargo, si el monitoreo revela pausas prolongadas en el ritmo cardíaco, especialmente si se acompañan de síntomas como desmayos o mareos, esto podría requerir mayor atención y evaluación por parte de un médico. Las pausas prolongadas pueden estar asociadas con anomalías en la conducción de impulsos cardíacos y requerir pruebas y tratamiento adicionales.
Es importante recordar que sólo un médico puede evaluar correctamente los resultados del monitoreo Holter y dar recomendaciones para el tratamiento y seguimiento posterior.
Complicaciones después del procedimiento
El monitoreo Holter (ECG) es un procedimiento relativamente seguro y las complicaciones son poco frecuentes. Sin embargo, en casos excepcionales, pueden presentarse las siguientes complicaciones:
- Irritación o reacción alérgica a los electrodos: Algunos pacientes pueden experimentar irritación cutánea o reacción alérgica a los materiales utilizados para fijar los electrodos. Esto puede manifestarse como picazón, enrojecimiento o erupciones cutáneas. En estos casos, es importante buscar atención médica inmediata para evaluar y corregir el problema.
- Molestias al usar el monitor: Algunos pacientes pueden experimentar molestias al usar el monitor durante períodos prolongados. Estas pueden incluir sensación de pesadez, picazón o molestias en la piel. Estos síntomas suelen desaparecer al retirar el monitor.
- Daño en los electrodos: En raras ocasiones, los electrodos pueden desprenderse o dañarse durante la monitorización. Esto puede provocar una recopilación incorrecta de datos y requerir un nuevo procedimiento.
- Fallo del monitor o pérdida de datos: Aunque los monitores modernos suelen ser fiables, a veces pueden producirse fallos en el equipo o pérdida de datos. Esto podría requerir una nueva monitorización.
- Malestar psicológico: Algunos pacientes pueden experimentar malestar psicológico asociado con el uso del monitor, especialmente durante la noche. Esto puede causar insomnio o estrés adicional.
En general, las complicaciones del Holter son extremadamente raras y la mayoría de los pacientes toleran el procedimiento sin problemas. Es importante informar a su médico sobre cualquier síntoma o problema inusual que pueda presentarse durante o después del Holter para que pueda recibir la ayuda y el asesoramiento adecuados.
Cuidado después del procedimiento
No existen restricciones ni cuidados especiales después de un procedimiento de monitorización Holter (ECG-Holter). Sin embargo, existen algunas pautas generales que pueden ser útiles después de retirar el monitor:
- Retirada de los electrodos: Tras finalizar el tratamiento, retire los electrodos de la piel. Hágalo con cuidado para evitar irritaciones. Si quedan residuos de adhesivo en la piel, puede retirarlos con un aceite suave o un removedor de adhesivos especial.
- Cuidado de la piel: Revise la piel donde se colocaron los electrodos. En algunos casos, puede presentar una ligera irritación o enrojecimiento. Si presenta irritación, puede usar una crema o loción suave para calmar la piel.
- Mantenga su actividad normal: Una vez retirado el monitor, podrá retomar su actividad normal. No es necesario restringir la actividad física.
- Información a su médico: Tras el procedimiento, su médico o cardiólogo analizará los resultados del Holter. Tras recibirlos, su médico podrá brindarle comentarios y recomendaciones basados en los datos obtenidos durante el monitoreo.
- Cumplimiento de las recomendaciones: Si su médico le ha dado alguna recomendación o le ha recetado un tratamiento basándose en los resultados del Holter, siga estas instrucciones. Esto puede incluir tomar medicamentos o hacer cambios en su estilo de vida.
- Almacenamiento de datos: Los datos del Holter suelen almacenarse electrónicamente. Si tiene acceso a estos datos, guárdelos o comente los resultados con su médico en su cita.
Recomendaciones clínicas para la monitorización Holter
Puede variar según la situación clínica específica y los objetivos del estudio. Sin embargo, existen directrices generales para diferentes escenarios de uso del Holter:
- Diagnóstico de arritmias: El Holter se utiliza a menudo para detectar y clasificar las arritmias cardíacas. Esto puede incluir el análisis del tipo de arritmia, su duración, frecuencia y su relación con los síntomas del paciente. Se recomienda el Holter si se sospechan arritmias como la fibrilación auricular.
- Evaluación de la eficacia del tratamiento: después de iniciar el tratamiento para arritmias u otras afecciones cardíacas, los médicos pueden recomendar la monitorización Holter para evaluar la eficacia del tratamiento y determinar si los síntomas y las arritmias han disminuido.
- Identificación de síntomas: Si un paciente experimenta síntomas como dolor en el pecho, mareos o desmayos que pueden estar relacionados con problemas cardíacos, los médicos pueden recomendar un monitoreo Holter para registrarlos y analizarlos más tarde.
- Monitorización cardíaca a lo largo del día: En algunos casos, especialmente si se sospechan arritmias nocturnas o cambios en la actividad cardíaca en diferentes momentos del día, puede recomendarse una monitorización para obtener información sobre la frecuencia y el ritmo cardíaco durante 24 horas o más.
- Monitoreo de seguimiento: a los pacientes con arritmias previamente diagnosticadas u otros problemas cardíacos se les puede recomendar un monitoreo de seguimiento regular para el seguimiento a largo plazo de la salud cardíaca y la efectividad del tratamiento.
La decisión de realizar el Holter y su duración debe ser tomada por el médico basándose en los síntomas y antecedentes clínicos específicos del paciente. También es importante seguir las instrucciones del médico respecto a la preparación para el monitoreo y el uso del monitor durante el tiempo especificado.
¿Qué no se debe hacer durante la monitorización Holter?
El Holter es un procedimiento que no suele presentar limitaciones importantes en las actividades cotidianas del paciente. Sin embargo, existen algunas recomendaciones sobre lo que se debe evitar o tener en cuenta durante el monitoreo para garantizar la precisión de los datos:
- Humedad y mantenimiento del monitor seco: Evite exponer el monitor al agua, ya que la humedad puede dañarlo. Si se ducha, asegúrese de mantener el monitor seco o utilice una bolsa especial para protegerlo de la humedad.
- Evite las fuentes electromagnéticas: Los campos electromagnéticos intensos, como los de imanes potentes o equipos de resonancia magnética (RM), pueden afectar el rendimiento del monitor. Si tiene programada una RM, informe a su médico y al personal médico con antelación.
- Evite las señales cruzadas: Algunos dispositivos, como teléfonos inalámbricos o detectores de metales, pueden interferir con el monitor. Evite el contacto cercano con estos dispositivos.
- Use el monitor correctamente: asegúrese de que el monitor esté correctamente fijado a su cuerpo para que fije de forma segura los electrodos a su piel.
- Preste atención a las notas: si experimenta síntomas relacionados con el corazón (por ejemplo, dolor en el pecho, palpitaciones, mareos), intente tomar notas sobre el momento y la naturaleza de estos síntomas en un diario, si se le proporciona.
- Siga las recomendaciones de su médico: si su médico le ha dado instrucciones o recomendaciones acerca del seguimiento, sígalas al pie de la letra.
Es importante tener en cuenta que el Holter está diseñado para registrar la actividad eléctrica del corazón en condiciones reales de la vida diaria. Por lo tanto, procure mantener un estilo de vida y un patrón de actividad normales para obtener resultados más precisos. Si tiene alguna pregunta o inquietud específica, consúltela con su médico antes de su Holter.
Literatura utilizada
Axelrod AS, Chomakhidze P.Sh., Syrkin AL - Monitorización Holter de ECG: oportunidades, dificultades y errores. 2010
Monitoreo Holter. 4.ª ed. Makarov LM 2016

