Médico experto del artículo.
Nuevos artículos
Necrosis gingival
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
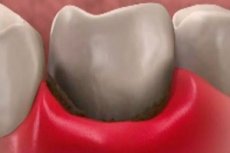
La necrosis gingival es una patología que indica muerte tisular. Analicemos las principales causas de la enfermedad, sus síntomas, métodos de diagnóstico, así como el tratamiento y el pronóstico de recuperación.
La necrosis es una forma patológica de muerte celular que provoca la muerte de tejidos y partes de órganos en un organismo vivo. La peculiaridad de la enfermedad radica en que, en las primeras etapas, los síntomas son difusos y difíciles de diagnosticar. La necrosis gingival puede producirse debido a lesiones, manipulaciones médicas durante tratamientos dentales, así como a un mal funcionamiento del organismo debido a infecciones crónicas o agudas, intoxicaciones, deficiencias vitamínicas y otras patologías.
La exposición a sustancias químicas, temperaturas altas o bajas, trastornos sanguíneos, microorganismos dañinos y otros factores aumentan el riesgo de desarrollar la enfermedad. Muchas enfermedades dentales contribuyen a su desarrollo. Si presenta sangrado de encías, mal aliento y dientes flojos, esto puede indicar el desarrollo de necrosis. Por ejemplo, una enfermedad como la gingivitis, sin el tratamiento adecuado, se vuelve crónica, causando lesiones ulcerativas en las encías y, por supuesto, la muerte del tejido.
El peligro de la necrosis reside en que es un proceso irreversible, es decir, las células perdidas no se regeneran. Sin embargo, si se busca atención médica a tiempo, se puede detener la propagación de la enfermedad. De lo contrario, la necrosis progresiva provoca la pérdida total de la función masticatoria.
Causas de la necrosis de las encías
Las causas de la necrosis gingival son muy diversas. La enfermedad puede aparecer debido a impactos mecánicos, traumatismos, exposición prolongada al frío o a altas temperaturas, o por compresión de vasos sanguíneos. La muerte del tejido gingival se produce por la interrupción del flujo sanguíneo normal a las células de la zona afectada. Con frecuencia, el daño gingival se acompaña de necrosis dental.
Los dentistas distinguen entre causas traumáticas, isquémicas, trofoneuróticas y tóxicas de la necrosis gingival. La forma isquémica de la patología se produce como resultado de trastornos circulatorios, mientras que la forma trofoneurótica se produce por la alteración de la inervación del tejido gingival. Analicemos las principales causas de la necrosis gingival:
- La mala higiene bucal provoca sangrado e hinchazón de las encías, destrucción de la unión del diente a la encía y necrosis del tejido.
- Los traumatismos tisulares habituales debidos a tratamientos o prótesis provocan trastornos circulatorios y muerte gingival. Los traumatismos mecánicos debidos a la maloclusión causan inflamación y, en casos avanzados, necrosis.
- Los desequilibrios hormonales, las enfermedades de la sangre y una serie de otras patologías endocrinas conducen a enfermedades dentales que, sin el tratamiento adecuado, evolucionan hacia la necrosis.
 [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
Necrosis de las encías inducida por arsénico
La necrosis gingival por arsénico es un problema bastante común que enfrentan muchos pacientes en las clínicas dentales. La anhidrita de arsénico en forma de pasta aún se utiliza en la práctica dental. Esta sustancia se utiliza para la desvitalización de la pulpa dental, es decir, para la eliminación de la pulpa coronal o radicular, con la destrucción completa de todas las estructuras y funciones de este tejido. La profundidad de la destrucción depende completamente de la dosis de pasta de arsénico y la duración de su acción. Este tratamiento se utiliza para la pulpitis (crónica y aguda difusa) con raíces curvadas o intransitables en pacientes de edad avanzada, con pulpitis fibrosa, limitación de la apertura bucal o reacciones alérgicas a los anestésicos locales.
El arsénico es un elemento químico de la familia del nitrógeno. Una dosis de 5 a 50 mg de esta sustancia se considera tóxica para el cuerpo humano. El mecanismo de acción tóxica está directamente relacionado con trastornos metabólicos. Dado que el arsénico es un veneno protoplásmico, interactúa con los grupos sulfhidrilo. Los procesos de oxidación provocan la destrucción tisular local. Los principales objetivos del arsénico son la piel, los riñones, el tracto gastrointestinal, la médula ósea y los pulmones.
La exposición prolongada al arsénico causa periodontitis y necrosis gingival. Si la pasta de arsénico no se sella herméticamente con un empaste temporal, la sustancia se filtrará y causará necrosis gingival, y posteriormente la muerte de las células óseas (osteonecrosis). El peligro de esta última patología reside en su curso crónico y progresivo. Por lo tanto, la enfermedad puede durar de uno a diez años, y al principio pasa desapercibida. Sin embargo, con el tiempo, el paciente sufre dolor óseo intenso y neuropatía.
Síntomas de necrosis de las encías
Los síntomas de la necrosis gingival presentan varias etapas de desarrollo, cada una caracterizada por manifestaciones clínicas. Analicemos los principales síntomas de los cambios necróticos en el tejido gingival:
- En una etapa temprana, la necrosis puede no manifestarse, pero es precisamente a medida que la enfermedad se desarrolla que el esmalte dental pierde pigmentación y brillo, se vuelve sensible a los cambios bruscos de temperatura y las encías sangran. Además, la superficie de los dientes se vuelve rugosa, las encías se decoloran y quedan ligeramente rezagadas respecto a los dientes.
- En casos moderados, se observa inflamación de las papilas gingivales y destrucción del tejido en sus puntas. Las papilas gingivales sangran, se cubren con una capa grisácea y son dolorosas a la palpación. Parte de la encía afectada se decolora o ennegrece, aparecen úlceras y mal aliento. La necrosis gingival provoca un aumento de los ganglios linfáticos submandibulares regionales y otros.
- La etapa intermedia de la necrosis se caracteriza por hiperemia intensa e inflamación de la encía marginal y las papilas gingivales. La mucosa gingival está hiperémica y cubierta de úlceras, con una capa grisácea sucia sobre ellas. Puede aparecer placa dental blanda en las zonas afectadas. La temperatura corporal asciende a 38-39 °C y el paciente sufre dolores de cabeza constantes y pérdida de apetito.
- En la última etapa de la necrosis gingival, se observa hiperemia pronunciada, inflamación e hinchazón de la porción alveolar, las papilas gingivales y la encía marginal. Los tejidos mueren, dejando expuesto el hueso, lo que provoca mal aliento y dolor. Aparecen importantes depósitos de placa dental blanda en las zonas afectadas. El paciente sufre fiebre alta, trastornos dispépticos y malestar general.
¿Donde duele?
Diagnóstico de la necrosis gingival
El diagnóstico de necrosis gingival lo realiza un dentista, tanto durante una revisión rutinaria como cuando el paciente se queja de dolor, hiperemia y sangrado gingival. Los principales criterios diagnósticos de necrosis son: mal aliento, inflamación e hinchazón de las encías, pérdida de apetito y trastornos del sueño, trastornos dispépticos, dolor al tragar y malestar general. Para el diagnóstico, se utilizan métodos de radiación, como la radiografía y el examen instrumental de la cavidad oral. A continuación, se presentan los principales:
- Las radiografías ayudan a detectar la destrucción necrótica del tejido dental y las posibles complicaciones de la necrosis gingival. Este método permite determinar el grado de destrucción tisular, es decir, el estadio de necrosis.
- En algunos casos, se realizan pruebas de laboratorio, como el examen microscópico de la placa bacteriana blanda. Esto permite determinar la composición de la microflora, la presencia de hongos, el número de leucocitos, bacilos fusiformes y espiroquetas de Vincent.
La detección de la necrosis gingival también depende de la etapa de la enfermedad, ya que la patología pasa por varias etapas en su desarrollo. Son los síntomas de la enfermedad los que el dentista observa durante el examen instrumental y visual de la cavidad oral. En la etapa de prenecrosis, ciertos cambios en el tejido gingival son reversibles, pero se utilizan métodos diferenciados para el diagnóstico. Esto es necesario para reconocer posibles enfermedades dentales que hayan causado problemas en las encías.
Si se observa muerte tisular, es decir, la muerte de las células afectadas, es un claro signo de necrosis. En este caso, el dentista examina al paciente para detectar enfermedades concomitantes de la cavidad oral. En caso de cambios destructivos, es decir, pérdida de tejido afectado, el médico investiga posibles complicaciones concomitantes.
¿A quién contactar?
Tratamiento de la necrosis de las encías
El tratamiento de la necrosis gingival depende completamente de la forma de la patología, su etapa de desarrollo y la presencia o ausencia de enfermedades concomitantes. Por lo general, el tratamiento de los tejidos afectados es imposible, ya que la necrosis es un proceso irreversible. Por lo tanto, en esta enfermedad, el tratamiento se centra en restablecer la circulación sanguínea en las zonas afectadas y eliminar el proceso de muerte celular. El tejido muerto se extirpa quirúrgicamente para evitar una mayor propagación de la infección.
Existen dos métodos de tratamiento, es decir, la eliminación de la necrosis. La terapia puede llevarse a cabo tanto en un entorno hospitalario como bajo estricta supervisión médica. Existen dos tipos de necrosis: seca y húmeda. Analicémoslas con más detalle:
- La necrosis por coagulación (seca) consiste en la desecación gradual de los tejidos muertos y la disminución de su volumen (momificación). En este caso, la reacción inflamatoria es extremadamente rara; esto también aplica a lesiones infecciosas; no hay signos de intoxicación.
- La necrosis por coliquificación (húmeda) se acompaña de hinchazón, reacción inflamatoria, aumento del tamaño del órgano o tejido e hiperemia pronunciada. No hay límites claros entre los tejidos afectados y sanos, y la inflamación y la hinchazón se extienden más allá de los tejidos afectados por la necrosis. Esta forma se caracteriza por una infección putrefacta y purulenta. Se presenta intoxicación grave, cefaleas y otros síntomas patológicos.
En la necrosis seca, la propagación de la patología se neutraliza mediante el tratamiento de los tejidos afectados con antisépticos. Si los tejidos están completamente muertos, se extirpan quirúrgicamente; en otros casos, se restablece la circulación sanguínea normal. Para tratar la necrosis húmeda, debe transferirse a la fase seca. Posteriormente, los tejidos se tratan con una solución de peróxido de hidrógeno, y las zonas purulentas y ulceradas se abren y drenan.
Si este tratamiento no resulta eficaz, se extirpan urgentemente los tejidos necróticos. El tratamiento local de la necrosis húmeda requiere de 2 a 3 días para obtener resultados, tras los cuales el paciente será sometido a cirugía. Si no se realiza la extirpación quirúrgica del tejido gingival afectado, se producirán complicaciones graves. Además de los procedimientos mencionados, se prescribe al paciente terapia antibacteriana, vascular y de desintoxicación. Esto se debe a que la necrosis contribuye a una rápida infección, lo que conlleva una intoxicación de todo el organismo.
Prevención de la necrosis gingival
La prevención de la necrosis gingival tiene como objetivo mantener la salud bucodental y prevenir enfermedades dentales. Presentamos las principales medidas preventivas:
- El cuidado bucal regular previene la proliferación de microorganismos dañinos. La eliminación del sarro y la placa es fundamental.
- Si presenta trastornos de la mordida, debe consultar con un dentista para descartar esta patología. En algunos casos, un frenillo corto cerca de los labios o la lengua puede causar necrosis.
- La nutrición debe consistir en alimentos saludables y una dieta equilibrada. Esto es necesario para saturar el cuerpo con vitaminas, minerales, micro y macroelementos, y aminoácidos.
- Deje el alcohol y el tabaco. Estos malos hábitos afectan negativamente la salud de las encías y los dientes.
- La disminución de las propiedades protectoras del sistema inmunitario puede provocar el desarrollo de periodontosis, gingivitis o periodontitis. Sin el tratamiento adecuado, estas enfermedades provocan necrosis gingival.
- Si padeces enfermedades gastrointestinales crónicas o diabetes, estas patologías son uno de los factores en el desarrollo de enfermedades bucodentales.
Si ya ha sufrido necrosis gingival, debe hacer todo lo posible para prevenir la reaparición de la enfermedad. Realice revisiones dentales periódicas y utilice cepillos de dientes con cerdas suaves o muy suaves. Mantenga una buena higiene bucal y utilice pastas dentales terapéuticas y profilácticas con acción antiinflamatoria. No estaría de más utilizar enjuagues bucales herbales con acción antiséptica.
Pronóstico de la necrosis gingival
El pronóstico de la necrosis gingival depende completamente de los resultados del tratamiento y de la forma de la enfermedad. Por supuesto, con atención médica oportuna, el pronóstico es favorable. Con una terapia eficaz, las encías dejan de sangrar y se restaura su irrigación sanguínea, color y densidad normales. No hay dolor a la palpación, ni placa dental ni mal aliento. En este caso, podemos decir que la necrosis ha sido eliminada.
La necrosis gingival en etapas avanzadas o con tratamiento ineficaz tiene un pronóstico desfavorable. En etapas avanzadas, la enfermedad puede causar la pérdida total de la función masticatoria, daño a los ganglios linfáticos regionales y a los dientes, lo que conlleva la destrucción completa de las encías y los dientes. El paciente se enfrentará a un tratamiento largo y doloroso, a la restauración de los conductos gingivales y a la inmunoterapia a largo plazo.

