Médico experto del artículo.
Nuevos artículos
Tipos de estreptodermia: síntomas y peculiaridades del curso de las diversas formas de la enfermedad
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
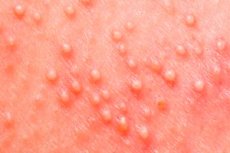
La estreptodermia es un término general que los médicos utilizan para describir diversos tipos y formas de patología cutánea causada por una infección estreptocócica. Los diferentes tipos de estreptodermia presentan sus propios síntomas, características de evolución y condiciones de desarrollo. Dado que la estreptodermia se considera una enfermedad cutánea, pero cada persona tiene sus propias características cutáneas, al considerar la predisposición a la aparición de ciertos tipos de enfermedad estreptocócica, también deben tenerse en cuenta las diferencias de género. Aunque, sin duda, el papel decisivo sigue recayendo en el sistema inmunitario humano.
Las enfermedades agrupadas bajo el término general " estreptodermia " pueden diferir en la presencia o ausencia de una superficie exudativa, las características de los elementos individuales de la erupción, el tamaño de los focos patológicos y la velocidad de su propagación, la duración del tratamiento, la presencia o ausencia de factores que compliquen el curso de la enfermedad, etc. Por esta razón, en la clasificación de la estreptodermia, se pueden considerar varios grupos que combinan ciertos tipos y formas de patología estreptocócica.
Presencia de exudado
Tras considerar los distintos tipos de estreptodermia y sus manifestaciones, los científicos médicos concluyeron que la infección estreptocócica en la superficie cutánea puede comportarse de forma diferente. En la mayoría de los casos, este concepto ocultaba una lesión cutánea con la apariencia característica de ampollas con un líquido turbio y amarillento en la superficie (flictena), alrededor de la cual se observa un borde rojo de inflamación.
Este tipo de enfermedad se denominaba estreptodermia supurante. Es más común en personas de piel delicada, como niños y mujeres, así como en personas del sexo masculino cuya piel no se ha endurecido por el sol ni el viento.
Los elementos inflamatorios formados por la acumulación de bacterias y sus productos de desecho, con estreptodermia húmeda, pueden localizarse en diferentes partes del cuerpo, incluidos los pliegues ungueales, las comisuras de los labios, el perineo y los genitales, y la cavidad oral.
Este tipo de estreptodermia se denomina supurativa debido a la aparición de ampollas llenas de líquido en el cuerpo, que posteriormente revientan y forman una supuración. Posteriormente, se forman densas costras amarillas en lugar de las ampollas reventadas.
En personas con piel gruesa y endurecida (con mayor frecuencia en hombres), la estreptodermia puede evolucionar de forma diferente, similar al liquen blanco. Con este tipo de enfermedad, aparecen en la piel lesiones blanquecinas o ligeramente rosadas, de forma redonda, regular o irregular, de hasta 5 cm de tamaño, cubiertas de epidermis descamada. Se trata de la estreptodermia seca.
Se denomina seca porque no presenta una superficie supurante. Aparte de las películas descamativas de color blanco grisáceo o amarillo grisáceo en la piel, no hay otras manifestaciones de infección estreptocócica. En otras palabras, se trata de estreptodermia sin ampollas ni costras amarillas ásperas.
Los focos de infección en la estreptodermia seca se localizan principalmente en la cara y detrás de las orejas, por lo que a veces se denomina liquen simple facial. Sin embargo, no debe confundirse con el vitíligo o la pitiriasis versicolor, cuyos agentes causales no son bacterias estreptocócicas, sino hongos. A pesar de ciertas similitudes en las manifestaciones, los síntomas de la enfermedad presentan algunas diferencias (en la pitiriasis versicolor y la pitiriasis versicolor de origen fúngico, el prurito no es típico; además, esta última rara vez se localiza en la cara o la cabeza). El agente causal de la enfermedad se puede identificar fácilmente mediante el análisis del raspado.
El nombre médico de la variedad seca de la enfermedad cutánea causada por estreptococos es estreptodermia eritematoescamosa. Este tipo de patología se considera una forma leve de la enfermedad, ya que afecta principalmente las capas superficiales de la epidermis, lo cual es más probable si la piel es áspera y gruesa.
Sin embargo, las estadísticas muestran que el liquen simple de la cara a menudo se diagnostica en niños, si la inmunidad del niño es capaz de inhibir la penetración de la infección en las capas profundas de la epidermis o la enfermedad fue provocada por una pequeña cantidad de bacterias.
El desarrollo de la enfermedad se ve facilitado por la piel agrietada o seca del rostro, que puede causar microfisuras, higiene insuficiente y una absorción insuficiente de la humedad después del lavado, especialmente antes de salir. A través de las microlesiones, las bacterias penetran en las capas superiores de la epidermis, donde se desarrolla el proceso patológico.
La variedad de tipos de estreptodermia supurante
Al observar las estadísticas de estreptodermia, se observa que la gran mayoría de los pacientes con este diagnóstico son niños. Se estima que el número de casos registrados de piodermia estreptocócica en menores de 15 años es de 111 millones. [ 1 ] La piel infantil tiene características estructurales propias, por lo que es más delicada y fina. Presenta con facilidad todo tipo de lesiones, y las bacterias tienen la capacidad de multiplicarse no solo en las capas superficiales. No es sorprendente que en la infancia se diagnostiquen generalmente formas supurantes de la enfermedad.
En los adultos, la infección cutánea estreptocócica se diagnostica con menos frecuencia, pero se cree que las mujeres tienen más probabilidades de tener la misma forma supurante de la enfermedad, mientras que los hombres con piel más áspera tienen más probabilidades de tener una forma seca.
La estreptodermia supurante, también conocida como impétigo estreptocócico supurante, es el tipo más común de estreptodermia en personas con piel delicada y sensible. Esta categoría incluye a niños y mujeres, aunque a veces esta forma de la enfermedad puede diagnosticarse en hombres en la zona de las uñas, las mucosas y las zonas con piel menos áspera.
La enfermedad se manifiesta por la formación de pequeñas manchas separadas de color rosa brillante o rojo en la piel, que en cuestión de horas se transforman en ampollas con un borde inflamatorio. Inicialmente, se observa un exudado transparente dentro de las ampollas, que permanecen tensas durante un tiempo. Parece que pueden reventar en cualquier momento, pero en realidad, con el tiempo, las ampollas se ablandan y el líquido en su interior se vuelve más turbio y adquiere un tono amarillento. [ 2 ], [ 3 ]
Hay dos opciones para resolver el problema. Las ampollas se secan y forman costras, o se abren espontáneamente (en su lugar se ven erosiones con contenido purulento). Posteriormente, las erosiones se tensan y se cubren con una costra que se desprende con el tiempo, dejando una mancha rosada. Después de un tiempo, la mancha desaparece sin dejar rastro.
La estreptodermia supurante, como el tipo más común de enfermedad estreptocócica que afecta la piel, se puede dividir en varios subtipos dependiendo de la localización de los focos patológicos con flictenas y la naturaleza de la enfermedad.
Consideremos los diferentes tipos de estreptodermia supurante desde el punto de vista de sus síntomas, localización y características del curso de la enfermedad:
Impétigo de hendidura
Se trata de un tipo de estreptodermia localizada en las comisuras de la boca (también conocida como estomatitis angular). La enfermedad se desarrolla como cualquier otro tipo de impétigo estreptocócico. Al principio, se observa enrojecimiento e irritación en las comisuras de la boca; posteriormente, se forman pequeñas ampollas ovaladas, tras lo cual quedan grietas dolorosas en la piel.
El impétigo de las grietas suele desarrollarse en pacientes que suelen dormir con la boca abierta, por lo que las comisuras labiales están constantemente húmedas de saliva, así como en quienes tienen la mala costumbre de lamerse los labios con frecuencia. Como resultado, la estructura de la epidermis se daña, se vuelve más flácida y aparecen microlesiones con facilidad, a través de las cuales penetra la infección.
La enfermedad es difícil de tratar porque cuando los labios se mueven, las costras se rompen, dejando grietas bastante profundas que tardan mucho tiempo en sanar. [ 4 ]
El impétigo de las hendiduras nasales también puede localizarse en la base de las alas nasales o en las comisuras de los ojos. Cerca de la nariz, la enfermedad suele desarrollarse en un contexto de rinitis (resfriado o alergia); en las comisuras de los ojos, pueden aparecer elementos inflamatorios en personas con tendencia al lagrimeo.
Estreptodermia con eritema anular
Este tipo de estreptodermia se caracteriza por el comportamiento de un flictema. Generalmente, la resolución de estas formaciones en la piel se manifiesta por su desecación, tras lo cual el crecimiento de la ampolla se detiene por completo. En la forma anular de la patología, tras la resolución de la parte interna de la ampolla, esta continúa creciendo a lo largo del perímetro. Se forma un foco inflamado redondeado bastante grande con una costra seca en el centro y pequeñas burbujas a lo largo del contorno. [ 5 ]
La enfermedad tiene un mecanismo de desarrollo no del todo claro, un curso recurrente largo (las lesiones pueden desaparecer y luego reaparecer después de un tiempo) y generalmente se desarrolla en el contexto de una inmunidad reducida y trastornos endocrinos.
La inflamación en curso es, muy probablemente, una respuesta del sistema inmune a la invasión de microorganismos extraños, es decir, es una reacción alérgica, en la que la estreptodermia se desarrolla de forma algo diferente con grandes lesiones en forma de anillo, que recuerdan un poco al liquen plano en la etapa de formación de costras.
En cuanto a las alergias, no causan estreptodermia en sí mismas, pero sus manifestaciones cutáneas, en forma de erupciones y descamación, son un factor predisponente que facilita la propagación de infecciones profundas en la piel. La estreptodermia es una enfermedad infecciosa, por lo que sin la presencia de un agente infeccioso en la herida (en este caso, estreptococos activos), no se desarrolla inflamación purulenta.
Estreptodermia ampollosa
Este tipo de estreptodermia se considera uno de los más graves y peligrosos. Si bien cualquier tipo de estreptodermia es contagiosa, en su forma ampollosa el riesgo de infección es especialmente alto, debido a la gran cantidad de elementos purulentos. Se han descrito casos de complicaciones con shock tóxico. [ 6 ], [ 7 ]
Si bien las pequeñas ampollas individuales en el impétigo clásico no molestan especialmente a los pacientes, en la estreptodermia ampollosa los elementos pueden alcanzar de 1 a 3 cm. Al examinar cuidadosamente el interior del flictema (o más bien, las ampollas), se observa no solo pus amarillo, sino también inclusiones de sangre roja. Las ampollas tienden a aumentar de tamaño y a abrirse espontáneamente, liberando contenido purulento y sanguinolento. En su lugar, quedan erosiones bastante grandes, cubiertas de costras marrones, cuyo crecimiento no se detiene, lo que hace que esta forma sea similar al impétigo en anillo.
En la estreptodermia ampollosa, los elementos inflamatorios aparecen principalmente en las extremidades: las manos suelen verse afectadas en la zona de la mano, las piernas, en los pies y la piel de las espinillas.
En esta forma de la enfermedad con grandes áreas abiertas de piel dañada, existe un alto riesgo de desarrollar también una infección estafilocócica, lo que complica el tratamiento de la enfermedad por la formación de pus en las heridas. [ 8 ]
Impétigo estreptocócico de los pliegues ungueales (tornillo)
Se caracteriza por una lesión infecciosa de la piel que rodea la placa ungueal. Se diagnostica con mayor frecuencia en la piel de los dedos, pero también puede presentarse en los pies, especialmente cuando están constantemente humedecidos (sudoración de pies, trabajo con botas de goma o en condiciones de alta humedad), así como cuando aparecen padrastros y se lesionan.
Con este tipo de estreptodermia, primero se observa enrojecimiento de la piel en la zona del pliegue ungueal y dolor notable al presionar. Posteriormente, se forma una ampolla densa con contenido purulento-seroso en el lugar del enrojecimiento, cuyo tamaño puede variar. Tras abrir la ampolla y extraer el pus, queda una cavidad con forma de arco o herradura. Posteriormente, la cavidad se estrecha, dejando una zona escamosa, que posteriormente también desaparece sin dejar rastro. [ 9 ]
Los torniolos generalmente no pican, pero el dolor puede ser bastante notorio hasta que la ampolla revienta.
Estreptodermia intertriginosa
Este tipo de infección estreptocócica supurativa se caracteriza por la formación de erupciones en el lugar de la dermatitis del pañal. Se diagnostica con mayor frecuencia en niños pequeños, pero también puede afectar a adultos obesos, por lo que el sobrepeso puede considerarse un factor de riesgo para el desarrollo de este tipo de estreptodermia. Esta forma de estreptodermia también es posible en pacientes encamados que sufren dermatitis del pañal debido a su posición forzada. [ 10 ]
Los focos de la enfermedad tienen una localización muy específica: se trata de pliegues cutáneos en brazos y piernas, abdomen, debajo de las glándulas mamarias, debajo de los glúteos, axilas e ingles. En el punto de contacto de las zonas cutáneas, suele notarse un aumento de la sudoración y la aparición de sudamina. Bajo la influencia de la humedad, la piel se vuelve más flácida (maceración). El aumento de la humedad y la temperatura, junto con la alta permeabilidad de las zonas cutáneas mencionadas, puede ser perjudicial. [ 11 ]
En la superficie de dichas zonas aparecen irritaciones, hiperemias y formación de pequeñas burbujas que al frotarlas estallan y se convierten en erosiones dolorosas y difíciles de curar.
Estreptodermia papuloerosiva
Otro nombre: impétigo sifilítico. Presenta cierta similitud con la forma intertriginosa de la estreptodermia, pero se diagnostica principalmente en lactantes.
La enfermedad se presenta en el contexto de la dermatitis del pañal (dermatitis del pañal), cuya causa se considera el uso inadecuado de pañales y pañales impermeables. Un niño puede pasar días sin poder quitarse los pañales, a pesar de que algunos padres, para ahorrar dinero, incluso los cambian de forma irregular. Esto es conveniente para los padres, ya que les ahorra el lavado y las preocupaciones innecesarias, pero puede causar graves daños al niño. [ 12 ]
La situación es algo diferente con los pañales impermeables. Es recomendable colocar una capa adicional de tela transpirable entre ellos y la piel del bebé, y estos pañales deben cambiarse después de cada micción, no cuando ya no quede una zona seca.
Los pañales impermeables impiden la evaporación de líquidos de la superficie de la piel, lo que la vuelve más blanda y sensible a los irritantes. Estos pueden ser el sudor y los excrementos naturales (orina y heces del niño, especialmente líquidos). En este caso, la irritación se presenta por igual en niños amamantados y en aquellos alimentados artificialmente.
A veces, la dermatitis del pañal puede aparecer incluso al usar pañales de tela si se enjuagaron mal con detergentes sintéticos. En este caso, la irritación se debe a una reacción alérgica a los productos químicos domésticos.
Cabe destacar que en niños con diátesis exudativa (reacción inadecuada del cuerpo a los irritantes más leves, e incluso a las influencias comunes), la dermatitis del pañal puede aparecer incluso al lavarse con productos suaves para bebés. La predisposición a reacciones alérgicas y sus manifestaciones cutáneas, con la formación de lesiones erosivas en el lugar de la erupción, aumenta el riesgo de estreptodermia papuloerosiva, ya que el estreptococo no duerme y siempre está listo para penetrar en zonas de piel delicada con un sistema inmunitario debilitado. [ 13 ]
La estreptodermia papuloerosiva se suele denominar sifilítica. Esto se debe a la aparición en la piel de las nalgas, la cara interna y posterior de los muslos, el perineo o el escroto en los niños, de focas separadas de un tono rojo azulado y un tamaño que, en ocasiones, alcanza el de un guisante pequeño. Alrededor de las pápulas se observa un halo inflamatorio rojo claramente definido. Estas formaciones, duras al tacto, se asemejan a un chancro duro que se forma en la sífilis.
Posteriormente, aparecen vesículas con contenido purulento-seroso en la superficie de las pápulas. Las flictenas se abren espontáneamente en poco tiempo, dejando en su lugar erosiones dolorosas cubiertas de costras. Durante el proceso de desecación, las costras pueden reventar y formar grietas. Alrededor de los elementos que se desecan se observa un borde de epidermis exfoliada.
La rápida apertura de los flictemas y la presencia de elementos descamativos resueltos en la periferia distinguen la estreptodermia de la sífilis. Además, estas erupciones no aparecen en las mucosas, como es típico de la infección sifilítica.
Estreptodermia vulgar
Se trata de un tipo de infección de la piel que se caracteriza por ser una infección mixta, es decir, es una combinación de impétigo estreptocócico y estafilocócico. [ 14 ]
La enfermedad puede ser provocada inicialmente por una infección mixta, ya que los estreptococos y estafilococos conviven bien en la piel, representando la microflora oportunista. Sin embargo, en algunos casos, una infección estafilocócica puede presentarse posteriormente si la herida, tras abrir la flictena, se mantiene en condiciones antisépticas.
En este caso, la enfermedad se presenta inicialmente como un impétigo estreptocócico clásico, pero posteriormente aparece pus en el lugar de los flictemas abiertos (especialmente característico de Staphylococcus aureus, por lo que esta estreptodermia se denomina purulenta), que también se acumula bajo las costras en formación, profundizando las erosiones. La estreptodermia purulenta puede dejar áreas bastante extensas de piel alterada con depresiones, que solo después de cierto tiempo se nivelan con el resto de la piel. [ 15 ]
La estreptodermia vulgar puede considerarse una variante compleja de la infección, en la que se ven afectados tanto la piel como los folículos pilosos. El estafilococo suele penetrar en los focos de infección estreptocócica al rascarse la zona afectada, si el paciente experimenta picazón (con mayor frecuencia, los niños se rascan los granos sin darse cuenta de las consecuencias). La sobreinfección puede ir acompañada de un aumento del prurito y dolor intenso en las erosiones resultantes, así como de un mayor riesgo de propagación de la infección tanto a lo largo de la piel como dentro del cuerpo, con un aumento de los ganglios linfáticos. [ 16 ]
¿De qué depende la gravedad de la enfermedad?
La estreptodermia es una enfermedad que puede presentarse en formas leves, moderadas y graves. Es importante considerar no solo las formas de estreptodermia, sino también las características del organismo del paciente. Cuanto más débil sea el sistema inmunitario, más grave será la evolución de la enfermedad y mayor la probabilidad de recaída.
Algunos tipos de estreptodermia suelen presentarse de forma leve. Esto se aplica a la forma simple de impétigo estreptocócico y su variante de grietas, que rara vez se acompaña de malestar general. Sin embargo, las formas ampollosas y purulentas de infección estreptocócica tienden a ser graves, con la aparición de nuevos elementos de la erupción a lo largo de varias semanas e incluso meses.
La situación también se agrava por la predisposición a sufrir reacciones alérgicas, en las que los focos hiperémicos de infección pueden ser de tamaño bastante grande y estar acompañados de erupciones alérgicas adicionales.
En algunos casos, coexisten diferentes formas de la enfermedad. Por ejemplo, se diagnostica una forma seca de estreptodermia en la cara y una forma húmeda en la espalda, el pecho o los brazos.
La estreptodermia escamosa (seca) y las variantes mencionadas de la infección estreptocócica supurante son manifestaciones de la estreptodermia simple, que posteriormente no deja defectos visibles en la piel. Tarde o temprano, las heridas cicatrizan y adquieren una apariencia similar a la de la piel sana.
Otro problema es la estreptodermia profunda, también llamada infección estreptocócica. Generalmente, la infección estreptocócica afecta solo las capas superficiales de la epidermis, pero en la forma profunda de la enfermedad, también se ven afectadas las capas inferiores (la basal y la espinosa, la llamada capa germinal, debido a la división celular que regenera la piel).
Las manifestaciones externas de la enfermedad no difieren mucho del impétigo clásico, salvo que pequeños elementos se fusionan en ampollas más grandes, que al abrirse dejan erosiones extensas y profundas cubiertas de costras amarillas purulentas-serosas con descamación en la periferia. Tras la curación de estas erosiones, la piel no se recupera por completo, por lo que la enfermedad deja una marca antiestética en forma de cicatrices.
Evolución de la estreptodermia
Como la mayoría de las enfermedades, la infección cutánea por estreptococos puede presentarse de dos formas: aguda y crónica. La estreptodermia es una enfermedad infecciosa, en cuyo tratamiento la terapia antimicrobiana sistémica es fundamental. Si, junto con la terapia antibiótica, no se toman medidas para fortalecer el sistema inmunitario o no se toma en serio la enfermedad (quizás remita por sí sola), existe la posibilidad de que la estreptodermia aguda, cuyo tratamiento suele durar de 3 a 14 días, se vuelva crónica.
La estreptodermia crónica tiene un curso recurrente. Las bacterias inactivas permanecen latentes en las capas córneas de la piel y en su superficie, pero ante la más mínima disminución de las defensas del organismo, se reactivan formando nuevas lesiones (a veces en el lugar de las antiguas, a veces cerca).
Según la cantidad de patógenos que hayan penetrado en la piel y el estado de las defensas inmunitarias, se puede considerar estreptodermia focal y difusa. El tipo focal de la enfermedad es más característico del curso agudo. En este caso, aparecen elementos individuales o grupos de ellos en el cuerpo.
La estreptodermia difusa es un tipo de infección crónica, cuyos factores desencadenantes son enfermedades vasculares de las piernas (tromboflebitis, varices). Un rasgo característico de este tipo de estreptodermia es la presencia de un infiltrado en los tejidos y daño sistémico en extensas áreas de la piel. El mecanismo de desarrollo de la estreptodermia difusa se asocia con trastornos tróficos a largo plazo (alteración de la circulación sanguínea en la piel, hipoxia de la dermis, trastornos metabólicos e inervación cutánea) causados por enfermedades vasculares y endocrinas crónicas, hipotermia, después de la erisipela, etc. [ 17 ]
La enfermedad comienza con la aparición de erupciones cutáneas individuales en la superficie de la piel hiperémica, que posteriormente se fusionan en lesiones más grandes. La piel circundante permanece enrojecida e hinchada, con un brillo deslucido. En la superficie de la piel hinchada, tras la apertura de las ampollas, aparecen erosiones dolorosas de diversos tamaños con costras purulentas.
Los primeros elementos que aparecen desaparecen al cabo de 10-12 días, pero en su lugar aparecen otros nuevos, por lo que la fase aguda puede ser bastante larga.
La enfermedad tiene una evolución recurrente, por lo que la erupción y la infiltración en zonas individuales y extensas del cuerpo pueden desaparecer y luego reaparecer. En este caso, las extremidades inferiores se ven afectadas principalmente en la zona de las espinillas y la parte inferior de los muslos.
Independientemente de la forma y el tipo de estreptodermia, su causa es una infección estreptocócica. La evolución de la enfermedad depende del estado del sistema inmunitario y de las medidas de tratamiento adoptadas, que deben incluir terapia antimicrobiana y el uso de inmunoestimulantes que aumentan la funcionalidad del sistema inmunitario y, por lo tanto, las defensas del organismo.

