Médico experto del artículo.
Nuevos artículos
Astrocitoma de la médula espinal
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Si un tumor maligno o benigno se desarrolla a partir de astrocitos (células neurogliales con forma de estrella), la neoplasia se denomina astrocitoma. La función principal de los astrocitos es regular el entorno químico del cerebro y formar una barrera fisiológica entre el sistema circulatorio y el SNC. El astrocitoma de la médula espinal es aproximadamente 9 veces menos común que los tumores cerebrales y afecta principalmente a adultos. En la mayoría de los casos, los astrocitomas benignos se malignizan; esto ocurre en aproximadamente el 70 % de los pacientes. [ 1 ]
Epidemiología
El astrocitoma es la variante más común del glioma, un tumor de células gliales. En general, la patología puede desarrollarse en cualquier parte del cerebro, así como en el cerebelo y la médula espinal. En la infancia, suele afectar el nervio óptico.
En siete de cada diez pacientes, el astrocitoma benigno se vuelve maligno.
En niños, los tumores cerebrales o de la médula espinal son el segundo tipo de neoplasia maligna más común después de la leucemia. Solo en Estados Unidos, se diagnostican más de 4000 nuevos casos de tumores del sistema nervioso central cada año. Aproximadamente el 50 % de los tumores cerebrales en niños son gliomas o astrocitomas. Se desarrollan a partir de las células gliales que componen el tejido cerebral accesorio. Los astrocitomas son benignos o malignos y pueden aparecer en diferentes partes de la médula espinal.
En niños, los astrocitomas son mucho más comunes (casi un 20 %), y entre los adultos, la frecuencia es aproximadamente una vez y media mayor en hombres que en mujeres. Hay más de una docena de lesiones tumorales cerebrales por cada astrocitoma de médula espinal. [ 2 ]
Causas astrocitomas medulares
Hasta la fecha, se desconocen las causas exactas de la formación de astrocitomas de la médula espinal. Existen teorías sobre una posible predisposición hereditaria, exposición a virus oncogénicos, factores externos, riesgos laborales, etc.
La aparición del astrocitoma puede deberse a las siguientes causas:
- Exposición del cuerpo a la radiación;
- Exposición severa o prolongada a la luz ultravioleta;
- Situación ambiental desfavorable;
- Permanencia prolongada en proximidad de líneas de alta tensión;
- Exposición a productos químicos, residuos peligrosos (incluidos los residuos nucleares);
- De fumar;
- Defectos genéticos;
- Consumo frecuente de alimentos que contienen componentes cancerígenos y otros peligrosos;
- Historia familiar desfavorable.
El estrés, tanto frecuente como intenso, y el desequilibrio psicoemocional influyen en el desarrollo de la patología. Entre las causas específicas se incluyen la enfermedad de Hippel-Lindau, el síndrome de Li-Fraumeni, la neurofibromatosis hereditaria tipo I y la esclerosis tuberosa.
Factores de riesgo
El principal factor que puede desencadenar el desarrollo de astrocitoma es la predisposición genética. Otros factores potenciales incluyen:
- Situación ambiental desfavorable en la región de residencia;
- Estancia regular en condiciones de riesgo laboral, trabajo con productos químicos (especialmente peligrosos se consideran formalina, nitrosamina);
- Enfermedades infecciosas virales, en particular herpes-6, infección por citomegalovirus, paliomavirus (SV40);
- Estrés frecuente o profundo, estados depresivos, shocks psicoemocionales;
- Una caída repentina o profunda de la inmunidad;
- Cambios relacionados con la edad.
La exposición a la radiación (incluida la radioterapia) aumenta el riesgo de astrocitoma.
Patogenesia
Los astrocitos son el tipo de estructura glial más conocido. Estas células tienen forma de estrella y su presunta función es limpiar el espacio extracelular de iones y mediadores innecesarios, lo que ayuda a eliminar las barreras químicas que impiden los mecanismos de unión que operan en las superficies neuronales. Es probable que los astrocitos también ayuden a las neuronas transportando glucosa a las células más activas y participando en la transmisión de algunos impulsos necesarios para la regulación normal de la función sináptica. Se ha descubierto que, tras un daño cerebral, los astrocitos participan en su reparación eliminando las partículas necróticas de la neurona, lo que posiblemente afecta la no proliferación de componentes tóxicos y previene la intoxicación.
Hasta un 5% de los astrocitomas se asocian a patologías congénitas con herencia autosómica dominante (p. ej., neurofibromatosis). En la gran mayoría de los casos, los astrocitomas primarios se desarrollan sin una causa clara, es decir, de forma esporádica.
El crecimiento difuso con invasión de los tejidos circundantes es típico de los procesos tumorales de la médula espinal. El grado de malignidad depende de la rapidez con la que se desarrolle el astrocitoma. Así, los tumores, especialmente malignos, aparecen en pocos meses, mientras que los benignos y débiles pueden desarrollarse durante años sin presentar sintomatología distintiva. En algunos casos, la patología puede estar asociada a procesos disembriogenéticos (anomalías menores del desarrollo). [ 3 ]
Síntomas astrocitomas medulares
La sintomatología del astrocitoma de la médula espinal es inespecífica y extensa, dependiendo del tamaño del tumor y su localización. Los primeros signos aparecen solo cuando la neoplasia comienza a presionar los tejidos y estructuras circundantes. Con mayor frecuencia, los pacientes se quejan de dolores de cabeza (con mayor frecuencia similares a crisis, incluso vómitos), problemas digestivos y urinarios, y trastornos de la marcha. La enfermedad se presenta en forma aguda en muy raras ocasiones: en la mayoría de los casos, el problema empeora gradualmente. [ 4 ]
En las etapas iniciales de desarrollo, el astrocitoma casi siempre permanece oculto, sin síntomas distintivos. El cuadro patológico solo aparece en la etapa de desarrollo tumoral activo. Se observan los siguientes signos:
- Dolor de cabeza intenso, a veces hasta el punto de vomitar (vomitar trae alivio);
- Aumento de la temperatura corporal en la zona de la lesión (hasta 38,5°C de media);
- Cambios en la sensibilidad al dolor, parestesias;
- La aparición de dolor en la zona de la parte afectada de la médula espinal;
- Debilidad de los músculos de las extremidades, entumecimiento, parálisis de las piernas;
- Deterioro y pérdida de la función de los órganos internos (más frecuentemente órganos pélvicos).
Etapa
La secuencia de desarrollo del astrocitoma, como todos los tumores intramedulares de la médula espinal, sigue tres etapas:
- Etapa segmentaria;
- Lesión medular transversal completa;
- La etapa del dolor radicular.
La etapa segmentaria se asocia a la aparición de trastornos segmentarios disociados de la sensibilidad superficial según el nivel de localización de la neoplasia.
La lesión transversal completa de la médula espinal comienza desde el momento en que el proceso tumoral crece hacia la sustancia blanca. Las alteraciones sensoriales segmentarias se sustituyen por alteraciones conductivas, aparecen cambios motores y tróficos y se afecta la funcionalidad de los órganos pélvicos.
La etapa de dolor radicular comienza desde el momento en que el proceso tumoral traspasa los límites espinales. Dado que la neoplasia afecta las terminaciones nerviosas, se presenta el síndrome de dolor radicular. [ 5 ]
Formas
El astrocitoma se desarrolla en el área astrocítica de la glía y está representado por astrocitos. Además de la médula espinal, el tumor puede localizarse en los hemisferios cerebrales mayores, el cerebelo y el tronco encefálico.
Distinguir entre astrocitoma de baja y alta malignidad:
- Baja malignidad – Grado I-II;
- Malignidad elevada – Grado III-IV.
Según la presencia del defecto IDH 1-2, se distinguen astrocitomas mutacionales y no mutacionales. En ausencia de mutación, se considera que existe un tipo salvaje o wt (tipo silvestre).
Lista de procesos tumorales según grados de malignidad:
- Los grados I y II están representados por el astrocitoma pilocítico piloide y el astrocitoma difuso de estadio bajo. Estas neoplasias se caracterizan por un desarrollo tardío, que comienza a una edad temprana.
- Los grados III-IV están representados por el astrocitoma anaplásico y el glioblastoma multiforme. Estas neoplasias crecen rápidamente y se propagan rápidamente a las estructuras cercanas.
Se considera que una variante clásica del astrocitoma piloide es la neoplasia hipodensa en modo T1 e hiperdensa en modo T2, que en la mayoría de los casos acumula el medio de contraste de forma adecuada y completa. En ocasiones, puede contener un componente quístico.
El astrocitoma piloide de la médula espinal es más común en niños y adultos jóvenes.
El astrocitoma difuso de la médula espinal pertenece a los gliomas de baja malignidad, así como al xantoastrocitoma pleomórfico, al oligodendroglioma y al oligoastrocitoma. Se trata de una categoría de neoplasias heterogénea desde el punto de vista morfológico, diagnóstico y clínico. Las características de clasificación tienen un impacto significativo en las estrategias terapéuticas y determinan la evolución y el pronóstico de la patología. [ 6 ]
Complicaciones y consecuencias
Los tumores intramedulares, entre los que se incluyen los astrocitomas, son poco frecuentes y se presentan en solo el 2% de todos los tumores del sistema nervioso central. Muchas neoplasias de esta categoría son benignas, pero incluso en este caso, la extirpación completa del tumor es obligatoria. La radioterapia en este caso es inapropiada, ya que estos astrocitomas son radiosensibles y la terapia daña la médula espinal debido al aumento de la exposición a la radiación. Sin embargo, este tratamiento se sigue realizando cuando se utilizan técnicas combinadas. Por ejemplo, se combinan la radioterapia con quimioterapia, hipertermia u otros métodos disponibles.
El astrocitoma de la médula espinal suele comenzar con dolor en la zona afectada. Posteriormente, se presentan cambios en la sensibilidad y debilitamiento de los músculos de las extremidades. Es posible el crecimiento difuso del tumor con infiltración del tejido nervioso normal. Si no se trata la zona afectada, la médula espinal se ve afectada por completo, lo que conlleva trastornos de la función de los órganos a nivel y por debajo de la zona patológica.
También existen datos sobre la aparición de complicaciones tras la extirpación de un astrocitoma. Durante la cirugía, el cirujano descomprime la médula espinal, extirpa completamente la neoplasia e intenta hacer todo lo posible para prevenir el desarrollo posterior de insuficiencia neurológica. Sin embargo, no siempre es posible realizar la intervención sin complicaciones: muchos tumores se extienden considerablemente al tejido circundante o se localizan en zonas de difícil acceso. Esto conlleva la probabilidad de complicaciones intraoperatorias y postoperatorias. Por lo tanto, los pacientes pueden presentar agravamiento o aparición de nuevos trastornos sensoriomotores, formación de tetraparesia o tetraplejía. La lista de las complicaciones más frecuentes del astrocitoma es la siguiente:
- Trastornos neurológicos;
- Edema espinal;
- Complicaciones postoperatorias infecciosas, meningitis purulenta, mielitis, meningoencefalitis);
- Licorrea postoperatoria;
- Hematomas del canal espinal;
- Formación de quistes de licor (pseudomielorradiculocele);
- Embolismos aéreos, tromboembolismos;
- Complicaciones sépticas y tróficas;
- Paresia intestinal;
- Implicaciones ortopédicas, cifosis, escoliosis, inestabilidad funcional.
Según las observaciones, la mayoría de las complicaciones se presentaron en la etapa postoperatoria temprana (aproximadamente el 30% de los casos), y en la gran mayoría de los pacientes (más del 90%) se clasificaron como leves. Las complicaciones complicadas y graves que llevaron a la muerte del paciente se observaron solo en el 1% de los casos.
¿Puede un astrocitoma reaparecer o metastatizar tras su extirpación? En teoría, la recurrencia de la neoplasia puede ocurrir en cualquier parte de la médula espinal, pero no existen datos estadísticos al respecto. La metástasis a la médula espinal es posible en el astrocitoma piloide cerebral, el cáncer de pulmón, etc. Cabe destacar que el astrocitoma de la médula espinal de grado I no suele presentar metástasis; sin embargo, a partir del grado II de la patología, la neoplasia ya es capaz de metastatizar. En los grados III-IV de la enfermedad, las metástasis casi siempre están presentes: estos tumores crecen rápidamente y requieren tratamiento urgente y activo. [ 7 ]
Diagnostico astrocitomas medulares
En caso de sospecha de astrocitoma, las medidas diagnósticas se realizan en centros neurológicos o neuroquirúrgicos. En primer lugar, se evalúa el estado general del paciente, la intensidad del dolor y su estado neurológico y ortopédico.
El diagnóstico de laboratorio es inespecífico. Se solicitan análisis generales de orina y sangre, bioquímica sanguínea con determinación de glucosa, proteínas totales, bilirrubina y albúmina, creatinina y urea, aspartato aminotransferasa, alanina aminotransferasa, lactato deshidrogenasa y fosfatasa alcalina. Se examinan los marcadores según corresponda, la composición microelemental de la sangre y un coagulograma expandido.
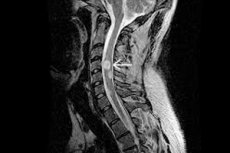
El diagnóstico instrumental prioritario del astrocitoma debe realizarse mediante resonancia magnética de la parte correspondiente de la columna vertebral, con o sin inyección de contraste. Si está indicado, el área de exploración puede ampliarse hasta el neuroeje.
La resonancia magnética se realiza con una intensidad de campo magnético recomendada de 1,5 a 3 teslas. En la imagen resultante, los astrocitomas suelen estar localizados excéntricamente, a veces presentan un componente exofítico y no acumulan medio de contraste, o bien presentan una acumulación heterogénea o una sola zona de acumulación. [ 8 ]
En pacientes que requieren aclaración del diagnóstico de astrocitoma de la médula espinal, se realiza además un estudio de perfusión por TC como parte del diagnóstico diferencial.
Diagnóstico diferencial
Se recomienda el diagnóstico diferencial entre procesos tumorales y no tumorales. La perfusión por TC se está convirtiendo en un procedimiento crucial para identificar tumores intramedulares de la médula espinal. Este método evalúa la velocidad del flujo sanguíneo en los tejidos espinales, lo que ayuda a diferenciar entre un tumor cefalorraquídeo y una patología desmielinizante. El estudio también está indicado para la diferenciación de gliomas, ependimomas y hemangioblastomas.
Si la resonancia magnética (RM) revela hiperperfusión intensa en la zona del foco patológico, se diagnostica un hemangioblastoma intramedular. Se recomienda realizar una RM o angiografía por TC adicional para aclarar la anatomía vascular de la neoplasia.
Además, el diagnóstico diferencial debe estar dirigido a excluir las patologías más similares de la médula espinal; en particular, podemos hablar de mielopatía discogénica, siringomielia, mielitis, aneurisma arteriovenoso, mielosis funicular, esclerosis lateral amiotrófica, tuberculoma, equinococosis y cisticercosis, focos de sífilis terciaria, hematomielia, trastornos circulatorios en los vasos cerebroespinales.
¿A quién contactar?
Tratamiento astrocitomas medulares
El principal método de tratamiento del astrocitoma es su extirpación quirúrgica. La cirugía se programa después de que el paciente se haya sometido a todas las pruebas diagnósticas. La elección del tratamiento tiene en cuenta el tipo y la localización de la neoplasia, su prevalencia y agresividad, así como la edad del paciente. Por ejemplo, la radioterapia rara vez se utiliza en la práctica pediátrica debido al alto riesgo de efectos secundarios. [ 9 ]
Algunos de los tratamientos más comunes incluyen los siguientes:
- Intervención quirúrgica: permite extirpar la mayor cantidad posible de células tumorales. La cirugía puede utilizarse como procedimiento único para el astrocitoma de primer grado, pero para tumores con otros grados de malignidad se combina con otros procedimientos terapéuticos.
- Quimioterapia: puede utilizarse como complemento a la cirugía o como tratamiento principal. En bebés, la quimioterapia se utiliza como sustituto temporal de la radioterapia hasta que el bebé crezca. La quimioterapia puede incluir el uso de fármacos como carboplatino, vincristina, vinblastina, tioguanina, procarbazina y lomustina. Sin embargo, la quimioterapia por sí sola no cura ni siquiera un astrocitoma maligno de baja intensidad de la médula espinal. Además, se recurre a la intervención quirúrgica.
- La radioterapia es un complemento estándar de la cirugía diseñado para destruir las estructuras tumorales restantes.
- El tratamiento dirigido implica el uso de fármacos que bloquean el desarrollo y la propagación de células malignas al afectar moléculas específicas que participan en el crecimiento de la neoplasia. La esencia de la terapia dirigida reside en el ataque dirigido a las células del astrocitoma, lo que debilita y debilita el tumor. A diferencia de la quimioterapia, la terapia dirigida es selectiva y actúa únicamente sobre las células malignas sin dañar las estructuras sanas.
- Los inhibidores como Vemurafenib y Dabrafenib se utilizan para neoplasias con un cambio en el gen BRAF V600.
- En casos de fusión o duplicación de BRAF o astrocitomas de baja malignidad, se pueden utilizar inhibidores de MEK como Selumetinib o Trametinib.
- En los astrocitomas de baja malignidad, Sirolimus y Everolimus pueden tener un efecto suficiente.
- La inmunoterapia implica usar el propio sistema inmunitario para reconocer las células tumorales y atacarlas. Los fármacos de elección son los llamados inhibidores de puntos de control. Estos bloquean las señales de las estructuras malignas, lo que crea una defensa contra la acción inmunitaria.
Se utilizan anticonvulsivos y esteroides como tratamiento sintomático. De ser necesario, se recomienda consultar con un endocrinólogo, un oftalmólogo, un rehabilitador y un psicólogo.
El tratamiento postoperatorio puede incluir medicamentos como los siguientes:
- Curso de quimiorradioterapia según programa adecuado al ritmo del acelerador lineal (dosis focal única radical 2 Gy, dosis focal total 60 Gy).
- Mustofarán (Fotemustina) 208 mg una vez cada 7 días. La solución preparada debe protegerse de la luz y, inmediatamente después de su preparación, colocarse en una funda opaca. No se prescribe este medicamento a niños ni mujeres embarazadas. Es imprescindible monitorizar los parámetros hematológicos durante el tratamiento.
- Temozolamida 100-250 mg según esquema individualizado. No abra las cápsulas. Úsela con cuidado, evitando el contacto con la piel. Tómela en ayunas con un vaso de agua. Si vomita después de tomarla, suspenda el medicamento ese día. La temozolamida se prescribe a niños a partir de los 3 años.
- Bevacizumab 5-15 mg/kg una vez cada 14-21 días, a largo plazo. Entre los posibles efectos secundarios se incluyen hemorragias gastrointestinales y pulmonares, tromboembolia arterial, arritmias, trombosis e hipertensión.
Cada 3-6 meses se realiza una resonancia magnética diagnóstica con contraste, tras lo cual se ajusta el tratamiento según esté indicado.
Tratamiento de fisioterapia
Con frecuencia surgen dudas sobre la posibilidad de utilizar fisioterapia en pacientes con astrocitoma de médula espinal. Tradicionalmente, esta terapia se considera una contraindicación, pero esto no siempre es cierto. Actualmente, los especialistas disponen de la siguiente información:
- La electroforesis de fármacos se puede utilizar en procesos tumorales, incluido el astrocitoma de la médula espinal, si es necesario.
- El uso de corrientes pulsadas, como el electrosueño, la anestesia eléctrica, la terapia diadinámica, la terapia sinusal modulada y las corrientes fluctuantes, no afecta el crecimiento de la neoplasia ni la propagación de metástasis. Además, las corrientes pulsadas están indicadas para la eliminación del edema.
- La aplicación de campos magnéticos tiene un efecto retardador del crecimiento tumoral, tiene algunas propiedades antiblásticas.
- La ecografía no está contraindicada en pacientes con astrocitoma.
- Los rayos electromagnéticos de la gama EHF mejoran el rendimiento del tratamiento principal (cirugía, quimioterapia y radioterapia), apoyan la hematopoyesis y la defensa inmunológica, reducen el dolor.
En el astrocitoma de la médula espinal están prohibidos procedimientos como la irradiación ultravioleta, la terapia con láser, la terapia de calor y los baños terapéuticos (radón, trementina, sulfuro de hidrógeno, sílice), el masaje y la terapia manual.
Tras la intervención quirúrgica, se recomienda remitir a los pacientes a un sanatorio y a un centro de rehabilitación en un plazo aproximado de un año. No se ha estudiado la posibilidad de utilizar hirudoterapia en el astrocitoma.
Tratamiento a base de hierbas
La fitoterapia no puede sustituir al tratamiento principal en pacientes con cáncer. Sin embargo, las plantas medicinales se utilizan con bastante éxito para estimular las defensas del organismo y aliviar el dolor. El uso adecuado de hierbas ayuda a mejorar la calidad de vida de los pacientes con astrocitoma de la médula espinal.
Muchas plantas contienen sustancias antitumorales específicas. Además, los productos vegetales proporcionan protección adicional contra el cáncer al mantener un equilibrio ácido-alcalino normal en el organismo.
Las hierbas se utilizan secas o frescas. Se utilizan para preparar extractos, decocciones, infusiones y tinturas. Entre las plantas más populares que pueden mejorar el estado de los pacientes con astrocitoma se encuentran las siguientes:
- La ortiga es una hierba conocida que puede mejorar la función hepática, normalizar los niveles de azúcar en sangre, eliminar la hinchazón, destruir bacterias y detener el crecimiento de células tumorales. Los expertos recomiendan preparar una infusión de ortiga y usarla de 3 a 4 veces al día. Contraindicación: tendencia a la trombosis.
- La canela (no confundir con la casia) es una especia popular que contiene numerosos componentes beneficiosos, como el carvacrol y la cumarina. Para obtener un efecto anticancerígeno, se recomienda consumir media cucharadita de canela en polvo al día.
- La raíz de jengibre es una especia medicinal que contiene antioxidantes naturales que le confieren una potente actividad antitumoral. El jengibre se puede añadir a bebidas, primeros y segundos platos, y postres. Sin embargo, el té de jengibre, que debe tomarse de 3 a 4 veces al día, se considera el principal remedio terapéutico.
- El orégano es una hierba muy conocida por su sabor característico. Contiene ácidos fenólicos y flavonoides activos, además de quercetina, que inhibe el crecimiento de células malignas. La hierba triturada se puede preparar en infusión y también se puede añadir a carnes, pescados, ensaladas y guisos.
Los médicos advierten: no espere milagros con el tratamiento herbal del astrocitoma de la médula espinal. La fitoterapia se utiliza solo como tratamiento auxiliar, en combinación con métodos conservadores y quirúrgicos.
Tratamiento quirúrgico
La radiocirugía es el método óptimo para eliminar los astrocitomas de la médula espinal. La cirugía sin contacto es eficaz en tumores de diferente localización y distribución, y constituye un buen sustituto de la cirugía convencional. El uso del llamado Cyberknife consiste en la administración de dosis ionizantes de rayos ionizantes, destructivos para las estructuras malignas, en los tejidos. Los tejidos sanos circundantes no se ven afectados.
En la etapa preparatoria, el paciente se somete a una tomografía computarizada y una resonancia magnética diagnósticas, tras lo cual se determina un modelo digital tridimensional de la localización mutua de la neoplasia y los tejidos normales sin alteraciones. A continuación, el especialista elabora un esquema de intervención radioquirúrgica, determinando la dosis de irradiación que debe recibir el astrocitoma para bloquear todas sus reacciones biológicas.
En promedio, la radioterapia se divide en 2-3 etapas (fracciones).
La cirugía consiste en extirpar la mayor cantidad posible de tumor. Los tumores de segundo grado o superiores se tratan mediante cirugía combinada con quimioterapia y radioterapia. Un enfoque integral debería prevenir una mayor propagación del proceso tumoral.
En cada caso, el grado de intervención quirúrgica se determina según las características inmediatas del astrocitoma de la médula espinal. Las estrategias de tratamiento las elaboran simultáneamente varios especialistas: neurocirujano, oncólogo radioterapeuta, físico médico y oncólogo-quimioterapeuta.
Prevención
Llevar un estilo de vida saludable ayudará a mantener una médula espinal sana y fortalecerá el cuerpo en general. Los criterios importantes para la prevención del astrocitoma incluyen:
- Una dieta completa y saludable con productos de calidad;
- Actividad física adecuada, paseos regulares al aire libre;
- Periodos adecuados de descanso y sueño;
- Desarrollo de la resistencia al estrés, aplicación de diversas técnicas para aliviar el estrés.
Es importante acudir periódicamente al médico general, especialmente en pacientes con patologías crónicas y que han recibido tratamiento oncológico y radioterapia o quimioterapia sistémica.
Entre otras recomendaciones:
- Agregue más alimentos vegetales (especialmente verduras y hortalizas) y menos alimentos sintéticos y comida rápida a su dieta;
- Añade la menor cantidad posible de grasa animal a tus comidas y es aconsejable eliminar por completo las margarinas;
- Controle su peso corporal, manténgase físicamente activo;
- Deje de fumar y beber bebidas alcohólicas fuertes;
- No sobrecargues tu espalda, dosifica y distribuye correctamente la carga.
Un estilo de vida saludable y consultas y controles regulares con su médico de cabecera son clave para mantener su cuerpo funcional durante los próximos años.
Pronóstico
El astrocitoma es un tipo de tumor con pronóstico desfavorable. Puede presentarse en pacientes de cualquier edad, incluidos niños. El tratamiento es obligatorio, independientemente del grado de malignidad y la extensión anatómica. Las estrategias terapéuticas se seleccionan después de realizar todas las medidas diagnósticas. Se puede recomendar tratamiento quirúrgico, radioterapia y quimioterapia. A menudo es necesario combinar varios métodos terapéuticos simultáneamente.
Si la enfermedad es inicialmente benigna, el tratamiento en el 70% de los casos produce una recuperación completa y la eliminación de los síntomas neurológicos. El período de recuperación puede durar desde varios meses hasta dos años. En casos más complejos, la enfermedad puede resultar en discapacidad: pérdida de la capacidad laboral, con la incapacidad de restaurar completamente las funciones corporales. El número de desenlaces fatales tras la extirpación quirúrgica de una neoplasia se estima en aproximadamente el 1,5%. [ 10 ] La falta de tratamiento y la malignidad indican un pronóstico desfavorable. El astrocitoma desatendido de la médula espinal, asociado con la ineficacia o imposibilidad de la cirugía, se trata con técnicas paliativas.

