Médico experto del artículo.
Nuevos artículos
Astrocitoma piloide
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
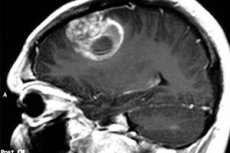
El término médico astrocitoma pilocítico se utiliza para referirse a neoplasias anteriormente llamadas astrocitomas cerebrales quísticos, ya sean gliomas hipotálamo-parietales o astrocitomas pilocíticos juveniles. El proceso tumoral se origina en la neuroglía y afecta con mayor frecuencia a pacientes pediátricos y adolescentes, aunque puede presentarse en ancianos. El tumor puede ser benigno o maligno. El tratamiento es predominantemente quirúrgico. [ 1 ]
Epidemiología
El nombre "piloide" se conoce desde la década de 1930. Se utilizaba para describir astrocitomas con ramificaciones bipolares similares a pelos en su estructura celular. Actualmente, el astrocitoma piloide es un tumor que anteriormente tenía diversos nombres, como "espongioblastoma polar", "astrocitoma juvenil" y otros. El astrocitoma piloide pertenece a la categoría de neoplasias de baja malignidad, según la clasificación de procesos tumorales de la OMS (GRADO I).
El astrocitoma piloide es la neoplasia cerebral más común en pediatría. Representa más del 30 % de todos los gliomas que se desarrollan entre recién nacidos y 14 años, y más del 17 % de todas las neoplasias cerebrales primarias en la infancia. Además de en niños, la enfermedad se reporta con frecuencia en adultos jóvenes de 20 a 24 años. En pacientes mayores de 50 años, esta patología se observa con menos frecuencia.
El astrocitoma piloide puede desarrollarse en cualquier parte del sistema nervioso central. Con frecuencia, la enfermedad afecta el nervio óptico, el hipotálamo/quiasma, los hemisferios cerebrales, los ganglios basales/tálamo y el tronco encefálico. Sin embargo, la gran mayoría de estas neoplasias son astrocitomas piloides del cerebelo o tumores del tronco encefálico.
Causas astrocitoma piloide
Las causas subyacentes del desarrollo del astrocitoma piloide son actualmente poco conocidas. Presumiblemente, algunos tipos de tumores se forman durante el desarrollo embrionario. Sin embargo, los científicos aún no han podido rastrear el mecanismo de origen de esta patología. Tampoco se ha descubierto cómo prevenir o bloquear su desarrollo.
En algunos casos, se debe a la exposición a la radiación en la cabeza o el cuello para el tratamiento de otra patología. El riesgo de astrocitoma piloide es ligeramente mayor en pacientes con neurofibromatosis tipo 2 y tumores mamarios. Puede estar influenciado por el entorno hormonal, concretamente por los niveles de progesterona, estrógenos y andrógenos.
Los neurocirujanos oncólogos disponen ahora de algo más de información sobre el astrocitoma piloide que hace 20 o 30 años. Sin embargo, aún quedan muchas cuestiones sin resolver en el desarrollo de esta enfermedad. Sin duda, entre las posibles causas del tumor se encuentran los efectos radiocausales, la influencia de los oncovirus, la predisposición genética, los efectos adversos de los malos hábitos, la ecología y los riesgos laborales. [ 2 ]
Factores de riesgo
Actualmente, los expertos no pueden identificar un único factor de riesgo garantizado para el desarrollo del astrocitoma piloide. Sin embargo, existe información sobre los factores sospechosos:
- Edad. El mayor número de astrocitomas piloides se reporta entre los 0 y 14 años de edad.
- Influencias ambientales. El contacto frecuente con pesticidas, derivados del petróleo, disolventes, cloruro de polivinilo, etc., es especialmente perjudicial.
- Patologías genéticas. Se conoce la asociación del desarrollo de astrocitomas con la neurofibromatosis, la esclerosis tuberosa, los síndromes de Li-Fraumeni y Hippel-Lindau, y el síndrome del nevo basocelular.
- Lesiones craneoencefálicas y síndrome convulsivo, toma de anticonvulsivos.
- Exposición a la radiación ionizante (radón, rayos X, rayos gamma, otros tipos de rayos de alta energía).
Patogenesia
El astrocitoma piloide es un tipo de tumor glial. La base celular para su desarrollo son los astrocitos, células con forma de estrella o araña, también llamadas células neurogliales. La función de los astrocitos es dar soporte a las neuronas, las estructuras básicas del cerebro. De estas células depende el transporte de sustancias necesarias desde las paredes de los vasos sanguíneos hasta la membrana neuronal. Las estructuras celulares participan en la formación del sistema nervioso y mantienen la fluidez intercelular.
El astrocitoma piloide en la sustancia blanca del cerebro se forma a partir de células fibrosas, y en la sustancia gris, a partir de células protoplásmicas. Tanto la primera como la segunda variante proporcionan protección neuronal contra los efectos agresivos de factores químicos y otros factores traumáticos. Las estructuras estrelladas proporcionan nutrición a las células nerviosas y un flujo sanguíneo adecuado en el cerebro y la médula espinal. [ 3 ]
El proceso tumoral puede afectar con mayor frecuencia:
- Los hemisferios cerebrales asociados con los procesos de memoria, resolución de problemas, pensamiento y sentimiento;
- El cerebelo, responsable de la regulación vestibular y de la coordinación;
- Tronco encefálico, situado debajo de los hemisferios y anterior al cerebelo, responsable de las funciones respiratorias y digestivas, los latidos del corazón y la presión arterial.
Síntomas astrocitoma piloide
La presencia de un astrocitoma piloide puede sospecharse ante problemas de coordinación motora. En la mayoría de los casos, este síntoma indica alteraciones de la función cerebelosa, a menudo debidas al desarrollo del tumor. En general, el cuadro clínico se forma por una confluencia de factores como la localización y el tamaño de la neoplasia. En muchos pacientes, la presencia de un astrocitoma afecta negativamente la calidad del habla; algunos pacientes se quejan de deterioro de la memoria y la función visual.
El astrocitoma piloide localizado en el hemisferio izquierdo del cerebro puede causar parálisis del hemisferio derecho del cuerpo. Los pacientes presentan cefaleas intensas y constantes, y se ven afectados prácticamente todos los tipos de sensibilidad. La mayoría de los pacientes refieren debilidad grave y trastornos cardíacos (en particular, arritmias y taquicardia). La presión arterial es inestable.
Si el astrocitoma piloide se localiza en la región hipotálamo-hipofisaria, la función endocrina se ve afectada. [ 4 ]
Dependiendo de la ubicación del astrocitoma piloide, su cuadro clínico también varía. Sin embargo, los primeros signos patológicos en la mayoría de los casos son aproximadamente los mismos. [ 5 ] Nos referimos a las siguientes manifestaciones:
- Dolor de cabeza (regular, parecido a una migraña, intenso, parecido a un ataque);
- Mareo;
- Debilidad general, quebrantamiento;
- Náuseas, a veces vómitos, a menudo con intensificación en las primeras horas de la mañana;
- Deficiencias del habla, visuales y/o auditivas;
- Cambios repentinos de humor y desmotivados, cambios de comportamiento;
- Convulsiones;
- Trastornos vestibulares;
- Fluctuaciones de la presión arterial.
Primeros signos, según la localización del astrocitoma piloide:
- Cerebelo: coordinación y trastornos vestibulares.
- Hemisferios cerebrales: derecho: debilidad severa en las extremidades izquierdas, izquierdo: debilidad en el lado derecho del cuerpo.
- Cerebro frontal: trastornos de personalidad y conducta.
- Parte oscura: trastornos de la motricidad fina, patologías de las sensaciones.
- Parte occipital: aparición de alucinaciones, deterioro de la visión.
- Temporal: trastornos del habla, de la memoria y de la coordinación.
Astrocitoma piloide en niños
La sintomatología del astrocitoma piloide en la infancia se caracteriza por su diversidad. En algunos niños, las manifestaciones se intensifican gradualmente, lo cual es más característico de los tumores malignos pequeños y de baja malignidad.
En general, el cuadro clínico pediátrico depende tanto de la edad del bebé como de la localización, el tamaño y la velocidad de agrandamiento del astrocitoma piloide. [ 6 ] Los síntomas principales suelen ser:
- Dolor en la cabeza, con agravamiento por la mañana y alivio después de un ataque de vómitos;
- Náuseas y vómitos;
- Discapacidad visual;
- Problemas vestibulares (que se notan incluso al caminar);
- Una sensación de debilidad, entumecimiento en la mitad del cuerpo;
- Trastornos de la personalidad y del comportamiento;
- Convulsiones;
- Problemas del habla y la audición;
- Una sensación constante y desmotivada de fatiga, somnolencia;
- Deterioro del rendimiento académico y de la capacidad para trabajar;
- Fluctuaciones de peso en una u otra dirección;
- Trastornos endocrinos;
- En los bebés: aumento del volumen de la cabeza y del tamaño de la fontanela.
Etapa
El astrocitoma se clasifica según sus características microscópicas. Además, la neoplasia se evalúa según el estadio de malignidad: los cambios estructurales más pronunciados indican un mayor grado de malignidad.
Los astrocitomas piloides cerebrales de primer y segundo grado se encuentran entre las neoplasias menos malignas. Las células de estos tumores parecen ser poco agresivas y su crecimiento es relativamente lento. El pronóstico de estas neoplasias es más favorable.
Los astrocitomas de tercer y cuarto grado son altamente malignos y agresivos. Se caracterizan por un rápido crecimiento y desarrollo. El pronóstico suele ser desfavorable.
Los astrocitomas malignos bajos incluyen:
- Astrocitoma piloide juvenil;
- Astrocitoma pilomixoide;
- -xantoastrocitoma pleomórfico;
- -astrocitoma difuso (fibrilar) subependimario de células gigantes.
Las neoplasias altamente malignas incluyen:
- Astrocitoma anaplásico, anaplásico pleomórfico;
- Glioblastoma;
- Glioma difuso mediano.
Complicaciones y consecuencias
El astrocitoma piloide es una neoplasia de baja malignidad. Su transformación a un grado superior de malignidad es poco frecuente. En pacientes con astrocitoma piloide, la tasa de supervivencia a diez años se estima en torno al 10 %. Sin embargo, el pronóstico en niños pequeños, en la mayoría de los casos, es mucho peor que en adolescentes y personas mayores.
La patología consiste en un tumor de desarrollo lento que crece por etapas. En la infancia, la enfermedad afecta con mayor frecuencia el cerebelo y la vía visual. La cirugía es el método principal para eliminar el proceso patológico. Sin embargo, lamentablemente, no siempre es posible extirpar el astrocitoma piloide quirúrgicamente. Esto se debe al mayor riesgo de daño a las estructuras vitales cerebrales cercanas.
Los siguientes factores tienen una influencia particular en la probabilidad de desarrollar efectos adversos y complicaciones:
- El grado de malignidad del proceso tumoral (los astrocitomas altamente malignos no responden bien al tratamiento y pueden reaparecer);
- Localización del proceso tumoral (los astrocitomas cerebelosos y hemisféricos tienen mayores posibilidades de curación, a diferencia de las neoplasias localizadas en el medio o tronco encefálico);
- La edad del paciente (cuanto más temprano sea el diagnóstico y el tratamiento, mejor será el pronóstico);
- La prevalencia del astrocitoma piloide (que hace metástasis en otras partes del cerebro o la médula espinal);
- Neurofibromatosis tipo uno.
La recurrencia del astrocitoma piloide es relativamente frecuente. Además, la recurrencia tumoral puede observarse tanto en los primeros tres años tras la extirpación quirúrgica como posteriormente. No obstante, algunas neoplasias, incluso tras una extirpación parcial, detienen su crecimiento, lo que puede considerarse como la curación del paciente.
Metástasis en la médula espinal en el astrocitoma piloide
La base de la formación de una neoplasia no reside en el tejido epitelial, ya que este presenta una organización estructural compleja. Cuando el proceso se vuelve maligno, rara vez se observa metástasis fuera de las estructuras cerebrales. Sin embargo, pueden formarse numerosos focos de células atípicas dentro del cerebro, que se diseminan con el torrente sanguíneo desde otros órganos y tejidos. En este caso, el astrocitoma piloide maligno de la médula espinal es difícil de distinguir de uno benigno. La cirugía para extirpar la neoplasia puede ser difícil debido a la falta de contornos claros.
Existe el riesgo de desarrollar tumores policlonales, denominados "neoplasias dentro de una neoplasia". El tratamiento consiste en una combinación de medicamentos, ya que el primer tumor puede responder a algunos y el segundo a otros.
Los astrocitomas complejos y metastásicos se diagnostican con mayor frecuencia en niños y jóvenes menores de 30 años. Esta patología es menos frecuente en personas mayores.
Diagnostico astrocitoma piloide
El astrocitoma piloide se detecta accidentalmente o cuando el paciente presenta síntomas neurológicos evidentes. Si se sospecha un proceso tumoral, el especialista debe revisar la historia clínica del paciente, realizar una exploración exhaustiva y evaluar la función visual y auditiva, la función vestibular, la coordinación de movimientos, la fuerza muscular y la actividad refleja. La presencia de un problema suele indicar la localización aproximada de la neoplasia.
Basándose únicamente en los resultados del examen, el médico puede derivar al paciente a un neurólogo o neurocirujano para consulta.
Como parte del diagnóstico de laboratorio del astrocitoma piloide, se realizan análisis de líquido amniótico, sangre y otros fluidos biológicos en los que es más probable detectar células tumorales. También se examinan los antecedentes hormonales y los oncomarcalizadores.
El líquido cefalorraquídeo se obtiene mediante punción espinal: bajo anestesia local, se utiliza una aguja especial para perforar la piel, el tejido muscular y la vaina de la médula espinal. A continuación, se extrae el volumen necesario de líquido con una jeringa.
Los fluidos biológicos también se utilizan a menudo para detectar fragmentos microscópicos específicos de material genético. Estos se denominan biomarcadores y oncomarcalizadores. Hoy en día, el diagnóstico del astrocitoma piloide mediante oncomarcalizadores se utiliza ampliamente en la práctica clínica.
El diagnóstico instrumental puede representarse mediante los siguientes procedimientos:
- La resonancia magnética y la tomografía computarizada son técnicas clásicas para examinar las estructuras cerebrales. Con base en las imágenes obtenidas, el especialista no solo identifica el proceso tumoral, sino que también especifica su localización y tipo de afiliación. Al mismo tiempo, la resonancia magnética se considera el estudio más óptimo, ya que ofrece mayor información y es menos perjudicial para el organismo, a diferencia de la tomografía computarizada.
- La tomografía por emisión de positrones (PET) se utiliza para detectar neoplasias cerebrales (especialmente tumores malignos agresivos). Antes del diagnóstico, se inyecta al paciente un componente radiactivo que permanece en las células tumorales.
- Una biopsia de tejido implica la toma y el análisis de la muestra obtenida. El procedimiento puede realizarse solo o como parte de una cirugía para extirpar un astrocitoma piloide. La biopsia independiente se practica con mayor frecuencia si la neoplasia sospechosa es de difícil acceso o se localiza en estructuras cerebrales vitales con alto riesgo de daño durante la intervención quirúrgica.
- Las pruebas genéticas ayudan a identificar mutaciones en las estructuras tumorales.
El diagnóstico del astrocitoma piloide casi siempre requiere aclaración. Para ello, se pueden utilizar otras técnicas diagnósticas auxiliares, como estudios campimétricos, potenciales evocados, etc.
Diagnóstico diferencial
El neurinoma, el meningioma, el colesteatoma, el adenoma hipofisario y muchos otros tumores cerebrales se visualizan con bastante precisión mediante resonancia magnética. Sin embargo, la detección de gliomas y la distinción entre astrocitomas y metástasis o focos inflamatorios pueden presentar algunas dificultades.
En particular, los agentes de contraste no se acumulan en casi la mitad de los astrocitomas benignos, lo que crea problemas para diferenciar entre enfermedades tumorales y no tumorales.
Es importante realizar un diagnóstico multifacético para distinguir el astrocitoma piloide de neoplasias cerebrales no tumorales, patologías inflamatorias (encefalitis focal microbiana, absceso, lesión vascular) y anomalías necróticas o de granulación de cicatrices postoperatorias.
La máxima información diagnóstica se proporciona mediante una combinación de resonancia magnética y tomografía por emisión de positrones.
¿A quién contactar?
Tratamiento astrocitoma piloide
El espectro terapéutico del astrocitoma piloide depende tanto del grado de malignidad como de la localización del foco patológico. En la gran mayoría de los casos, siempre que sea posible, se prefiere la cirugía. Si la intervención no es posible, se priorizan los quimiopreparados y la radioterapia.
El astrocitoma piloide se desarrolla gradualmente en la mayoría de los pacientes, por lo que el organismo suele activar mecanismos de adaptación que atenúan los síntomas. Las etapas iniciales del desarrollo tumoral se corrigen mejor con quimioterapia y radioterapia. Sin embargo, el astrocitoma piloide de la región quiasma-silar suele adquirir un carácter agresivamente maligno y puede propagar metástasis regionales alrededor del tumor y a lo largo de las vías circulatorias del líquido cefalorraquídeo.
En general, se utilizan los siguientes métodos de tratamiento principales:
- Cirugía neuroquirúrgica, que consiste en la extirpación parcial o total del foco patológico;
- Radioterapia, que implica destruir y bloquear un mayor crecimiento de células tumorales mediante radiación;
- Quimioterapia, que consiste en tomar medicamentos citostáticos que ralentizan y destruyen las estructuras malignas;
- Un método radioquirúrgico que combina radiación y cirugía.
Tratamiento farmacológico
Los pacientes con astrocitoma piloide están especialmente indicados para la llamada terapia dirigida, que se dirige a las células tumorales. Los fármacos utilizados en este tratamiento afectan los impulsos y procesos a nivel molecular, lo que resulta en el bloqueo del crecimiento, la multiplicación y la interacción de las células tumorales.
Los astrocitomas malignos bajos presentan una alteración en el gen BRAF, que controla una proteína responsable del crecimiento y la función celular. Este trastorno se conoce como mutación puntual BRAF V600E o duplicación de BRAF. Para detener los impulsos que impulsan el crecimiento de las células tumorales, se utilizan los medicamentos adecuados.
- Vemurafenib y dabrafenib (inhibidores de BRAF).
- Trametinib y Selumetinib (inhibidores de MEK).
- Sirolimus y everolimus (inhibidores de mTOR).
Durante el uso de Vemurafenib, el paciente debe realizarse análisis de sangre periódicos para evaluar los niveles de electrolitos y controlar la función hepática y renal. Además, debe someterse a exámenes cutáneos sistemáticos y controlar los cambios en la actividad cardíaca. Posibles efectos secundarios: dolor muscular y articular, debilidad y fatiga general, náuseas, pérdida de apetito, caída del cabello, erupciones cutáneas, enrojecimiento y condilomas. Vemurafenib se toma diariamente a la misma hora. No triture los comprimidos; beba agua. La dosis y la duración de la administración se determinan individualmente.
Sirolimus es un medicamento que suprime el sistema inmunitario (inmunosupresor). Los efectos secundarios más comunes son: aumento de la presión arterial, trastornos renales, fiebre, anemia, náuseas, hinchazón de las extremidades y dolor abdominal y articular. El efecto adverso más peligroso de tomar Sirolimus es el desarrollo de linfoma o cáncer de piel. Durante el tratamiento, es importante beber abundante líquido y proteger la piel de la exposición a la luz ultravioleta. La dosis del medicamento es individual.
Se pueden utilizar medicamentos esteroides y anticonvulsivos como tratamiento sintomático.
Tratamiento quirúrgico
La cirugía permite extirpar la mayor cantidad posible de células tumorales, por lo que se considera el principal método de tratamiento del astrocitoma piloide. En las primeras etapas del desarrollo de la neoplasia, la cirugía es más eficaz, aunque en algunos casos aún resulta imposible debido al riesgo de dañar las estructuras cerebrales cercanas.
La operación no requiere ninguna preparación específica. La única excepción es la necesidad de que el paciente tome una solución fluorescente, una sustancia que se acumula en la neoplasia, lo que mejora su visualización y reduce el riesgo de afectar los vasos y tejidos cercanos.
La anestesia general se utiliza con mayor frecuencia durante la cirugía. Si el astrocitoma piloide se localiza cerca de los centros funcionales más importantes (como el habla y la visión), el paciente permanece consciente.
Se utilizan comúnmente dos tipos de cirugía para tratar el astrocitoma piloide del cerebro:
- Trepanación endoscópica del cráneo: consiste en la extirpación del tumor mediante un endoscopio que se inserta a través de pequeños orificios. La intervención es mínimamente invasiva y tiene una duración promedio de 3 horas.
- Intervención abierta: consiste en la extirpación de una parte del hueso craneal, seguida de una manipulación microquirúrgica. La intervención dura hasta 5-6 horas.
Tras la operación, el paciente ingresa en la unidad de cuidados intensivos. Permanece allí aproximadamente una semana. Para evaluar la calidad del tratamiento, se realizan pruebas diagnósticas adicionales por resonancia magnética o computarizada. Si se confirma la ausencia de complicaciones, el paciente es trasladado a una sala o clínica de rehabilitación. El período completo de rehabilitación dura aproximadamente tres meses. El programa de rehabilitación suele incluir ejercicios terapéuticos, masajes, consultas de psicología y logopedia, etc.
Prevención
Dado que los científicos desconocen la causa exacta de la aparición del astrocitoma piloide, no existe una prevención específica. Todas las medidas preventivas deben centrarse en mantener un estilo de vida saludable, prevenir lesiones en la cabeza y la espalda, y fortalecer el cuerpo en general.
La base de la prevención es:
- Una dieta variada de alimentos naturales saludables, con una participación predominante de verduras, frutas, hierbas, nueces, semillas y bayas en la dieta;
- Exclusión total de bebidas alcohólicas, tónicas, carbonatadas, energéticas, reduciendo al mínimo el consumo de café;
- Estabilización del sistema nervioso, evitación del estrés, conflictos, escándalos, lucha contra fobias y neurosis;
- Descanso suficiente, sueño de calidad durante la noche para restaurar el rendimiento del cerebro;
- Actividad física saludable, paseos diarios al aire libre, evitar la sobrecarga, tanto física como mental;
- Cese completo del hábito de fumar y del consumo de drogas;
- Minimizar las influencias laborales nocivas (impacto negativo de productos químicos, pesticidas, calor excesivo, etc.).
Pronóstico
El astrocitoma piloide no tiene un pronóstico inequívoco, ya que depende de muchos factores y circunstancias. Entre los factores que influyen se incluyen:
- Edad del paciente (cuanto antes comience la enfermedad, más desfavorable será el pronóstico);
- La localización del proceso tumoral;
- Susceptibilidad al tratamiento, oportunidad e integridad de las medidas terapéuticas;
- El grado de malignidad.
En el grado I de malignidad, el pronóstico puede ser favorable, con una esperanza de vida de entre cinco y diez años. En los grados III y IV, la esperanza de vida es de uno a dos años. Si un astrocitoma piloide menos maligno se transforma en un tumor más agresivo, en el contexto de metástasis diseminadas, el pronóstico empeora significativamente.

