Médico experto del artículo.
Nuevos artículos
Bronquios
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
El bronquio principal derecho es una especie de continuación de la tráquea. Su longitud es de 28 a 32 mm y el diámetro de su luz es de 12 a 16 mm. El bronquio principal izquierdo mide de 40 a 50 mm de largo y de 10 a 13 mm de ancho.
Hacia la periferia, los bronquios principales se dividen dicotómicamente en lobulares, segmentarios, subsegmentarios y, más abajo, en los bronquiolos terminales y respiratorios. Sin embargo, también se observan divisiones en tres ramas (trifurcación) y otras.
El bronquio principal derecho se divide en lóbulo superior e intermedio, y este último en lóbulo medio e inferior. El bronquio principal izquierdo se divide en lóbulo superior e inferior. El número total de generaciones del tracto respiratorio es variable. Desde el bronquio principal hasta los sacos alveolares, el número máximo de generaciones alcanza entre 23 y 26.
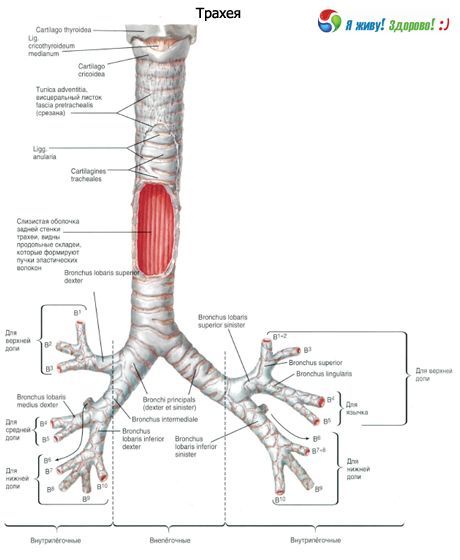
Los bronquios principales son los bronquios de primer orden, los bronquios lobares son los de segundo orden, los bronquios segmentarios son los de tercer orden, etc.
Los bronquios de la 4.ª a la 13.ª generación tienen un diámetro aproximado de 2 mm, y el número total de estos bronquios es de 400. En los bronquiolos terminales, el diámetro fluctúa entre 0,5 y 0,6 mm. La longitud de las vías respiratorias, desde la laringe hasta los acinos, es de 23 a 38 cm.
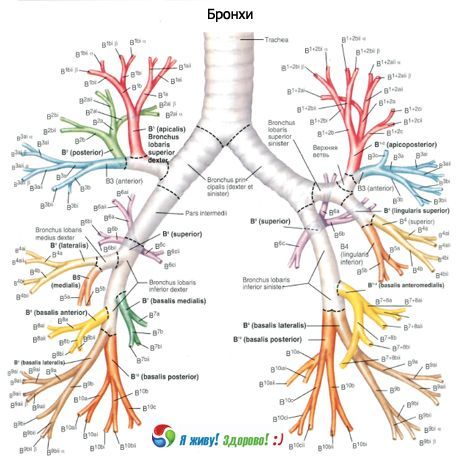
Los bronquios principales derecho e izquierdo (bronquios principales dexter et sinister) comienzan en la bifurcación de la tráquea a nivel del borde superior de la quinta vértebra torácica y van al hilio de los pulmones derecho e izquierdo, respectivamente. En el área del hilio de los pulmones, cada bronquio principal se divide en bronquios lobares (de segundo orden). El arco aórtico se encuentra por encima del bronquio principal izquierdo y la vena ácigos se encuentra por encima del derecho. El bronquio principal derecho tiene una posición más vertical y es más corto (alrededor de 3 cm) que el bronquio principal izquierdo (4-5 cm de longitud). El bronquio principal derecho es más ancho (diámetro 1,6 cm) que el izquierdo (1,3 cm). Las paredes de los bronquios principales tienen la misma estructura que las paredes de la tráquea. Las paredes de los bronquios principales están revestidas internamente por una membrana mucosa, y externamente por adventicia. La base de las paredes son cartílagos que no están cerrados en la parte posterior. El bronquio principal derecho contiene de 6 a 8 semianillos cartilaginosos, mientras que el izquierdo, de 9 a 12 cartílagos.
Inervación de la tráquea y los bronquios principales: ramas de los nervios laríngeos recurrentes derecho e izquierdo y troncos simpáticos.
Irrigación sanguínea: ramas de la arteria tiroidea inferior, arteria torácica interna y aorta torácica. El flujo venoso se realiza a través de las venas braquiocefálicas.
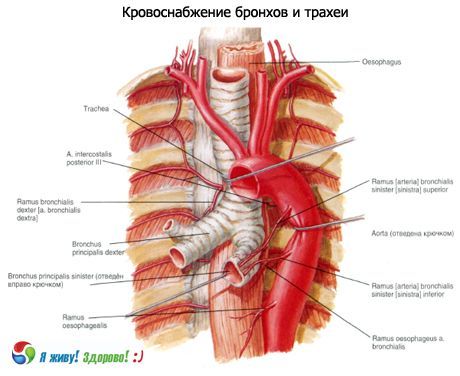
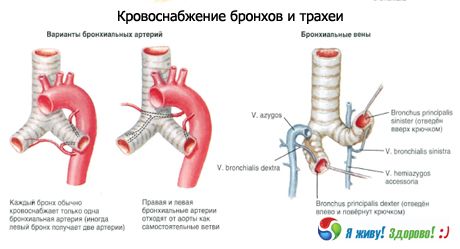
Drenaje linfático: hacia los ganglios linfáticos laterales cervicales profundos (yugular interna), ganglios linfáticos pre y paratraqueales, traqueobronquiales superiores e inferiores.
Estructura histológica de los bronquios
La tráquea y los grandes bronquios están cubiertos externamente por una vaina de tejido conectivo laxo, la adventicia. Esta capa externa (adventicia) está compuesta por tejido conectivo laxo que contiene células grasas en los grandes bronquios. Los vasos sanguíneos, linfáticos y nervios la atraviesan. La adventicia no está claramente delimitada del tejido conectivo peribronquial y, junto con este último, permite cierto desplazamiento de los bronquios con respecto a las partes circundantes de los pulmones.
Más hacia el interior se encuentran las capas fibrocartilaginosa y parcialmente muscular, la capa submucosa y la membrana mucosa. En la capa fibrosa, además de los semianillos cartilaginosos, existe una red de fibras elásticas. La membrana fibrocartilaginosa de la tráquea está conectada a los órganos adyacentes mediante tejido conectivo laxo.
Las paredes anterior y lateral de la tráquea y los grandes bronquios están formadas por cartílagos y ligamentos anulares situados entre ellas. El esqueleto cartilaginoso de los bronquios principales está formado por semianillos de cartílago hialino, que disminuyen de tamaño a medida que disminuye el diámetro de los bronquios y adquieren la característica de cartílago elástico. Por lo tanto, solo los bronquios grandes y medianos están compuestos de cartílago hialino. Los cartílagos ocupan dos tercios de la circunferencia, la parte membranosa, un tercio. Forman un esqueleto fibrocartilaginoso que asegura la preservación de la luz de la tráquea y los bronquios.
Los haces musculares se concentran en la porción membranosa de la tráquea y los bronquios principales. Se distingue entre la capa superficial o externa, compuesta por escasas fibras longitudinales, y la capa profunda o interna, que es una membrana delgada y continua formada por fibras transversales. Las fibras musculares se localizan no solo entre los extremos del cartílago, sino que también penetran en los espacios interanulares de la porción cartilaginosa de la tráquea y, en mayor medida, de los bronquios principales. Así, en la tráquea, los haces musculares lisos con disposición transversal y oblicua se encuentran únicamente en la porción membranosa, es decir, la capa muscular propiamente dicha está ausente. En los bronquios principales, existen escasos grupos de músculos lisos en toda su circunferencia.
Con la disminución del diámetro de los bronquios, la capa muscular se desarrolla más y sus fibras se extienden en una dirección ligeramente oblicua. La contracción muscular provoca no solo un estrechamiento de la luz bronquial, sino también cierto acortamiento, lo que provoca que los bronquios participen en la exhalación debido a una disminución de la capacidad de las vías respiratorias. La contracción muscular permite que la luz bronquial se estreche en un cuarto. Al inhalar, el bronquio se alarga y se expande. Los músculos alcanzan los bronquiolos respiratorios de segundo orden.
Dentro de la capa muscular se encuentra la capa submucosa, compuesta de tejido conectivo laxo. Contiene formaciones vasculares y nerviosas, una red linfática submucosa, tejido linfoide y una porción significativa de las glándulas bronquiales, de tipo tubular-acinoso con secreción mixta mucoserosa. Constan de secciones terminales y conductos excretores que desembocan en expansiones en forma de matraz en la superficie de la mucosa. La longitud comparativamente grande de los conductos contribuye a la evolución prolongada de la bronquitis durante los procesos inflamatorios en las glándulas. La atrofia de las glándulas puede provocar sequedad de la mucosa y cambios inflamatorios.
La mayor cantidad de glándulas grandes se localizan por encima de la bifurcación traqueal y en la zona donde los bronquios principales se dividen en bronquios lobulares. Una persona sana secreta hasta 100 ml de secreción al día. Esta se compone de un 95 % de agua y un 5 % de proteínas, sales, lípidos y sustancias inorgánicas a partes iguales. Las mucinas (glicoproteínas de alto peso molecular) predominan en la secreción. Actualmente existen 14 tipos de glicoproteínas, 8 de las cuales se encuentran en el sistema respiratorio.
Membrana mucosa de los bronquios
La membrana mucosa está formada por el epitelio tegumentario, la membrana basal, la lámina propia de la membrana mucosa y la muscularis mucosa.
El epitelio bronquial contiene células basales altas y bajas, cada una adherida a la membrana basal. El grosor de la membrana basal varía de 3,7 a 10,6 μm. El epitelio de la tráquea y los grandes bronquios es multifilar, cilíndrico y ciliado. El grosor del epitelio a nivel de los bronquios segmentarios varía de 37 a 47 μm. Está compuesto por cuatro tipos principales de células: ciliadas, caliciformes, intermedias y basales. Además, se encuentran células serosas, en cepillo, de Clara y de Kulchitsky.
Las células ciliadas predominan en la superficie libre de la capa epitelial (Romanova LK, 1984). Presentan una forma prismática irregular y un núcleo ovalado con forma de burbuja ubicado en la parte media de la célula. La densidad electroóptica del citoplasma es baja. Existen pocas mitocondrias y el retículo endoplasmático granular está poco desarrollado. Cada célula presenta microvellosidades cortas y unos 200 cilios ciliados en su superficie, de 0,3 μm de grosor y unos 6 μm de longitud. En los humanos, la densidad de cilios es de 6 μm².
Se forman espacios entre células adyacentes; las células están conectadas entre sí por excrecencias en forma de dedos del citoplasma y los desmosomas.
La población de células ciliadas se divide en los siguientes grupos según el grado de diferenciación de su superficie apical:
- Células en la fase de formación de cuerpos basales y axonemas. En este momento, los cilios están ausentes en la superficie apical. Durante este período, se produce la acumulación de centriolos, que se desplazan a la superficie apical de las células, y la formación de cuerpos basales, a partir de los cuales comienzan a formarse los axonemas de los cilios.
- Células en fase de ciliogénesis moderadamente expresada y crecimiento ciliar. En la superficie apical de estas células aparece una pequeña cantidad de cilios, cuya longitud es de 1/2 a 2/3 de la longitud de los cilios de las células diferenciadas. En esta fase, predominan las microvellosidades en la superficie apical.
- Células en fase de ciliogénesis activa y crecimiento ciliar. La superficie apical de estas células está casi completamente cubierta de cilios, cuyo tamaño corresponde al de los cilios de las células en la fase anterior de la ciliogénesis.
- Células en fase de ciliogénesis completa y crecimiento ciliar. La superficie apical de estas células está completamente cubierta por largos cilios densamente dispuestos. Los patrones de difracción electrónica muestran que los cilios de las células adyacentes están orientados en la misma dirección y curvados. Esto es una expresión del transporte mucociliar.
Todos estos grupos de células son claramente visibles en fotografías obtenidas mediante microscopía electrónica de luz (SEM).
Los cilios están unidos a los cuerpos basales, ubicados en la parte apical de la célula. El axonema del cilio está formado por microtúbulos, de los cuales 9 pares (dobletes) se ubican en la periferia y 2 simples (singletes) en el centro. Los dobletes y los singletes están conectados por fibrillas de nexina. Cada doblete tiene dos asas cortas en un lado, que contienen ATPasa, la cual participa en la liberación de energía ATP. Debido a esta estructura, los cilios oscilan rítmicamente con una frecuencia de 16-17 en dirección a la nasofaringe.
Mueven la película mucosa que recubre el epitelio a una velocidad de unos 6 mm/min, asegurando así la función de drenaje continuo del bronquio.
Según la mayoría de los investigadores, las células epiteliales ciliadas se encuentran en la etapa final de diferenciación y no son capaces de dividirse por mitosis. Según el concepto moderno, las células basales son precursoras de las células intermedias que pueden diferenciarse en células ciliadas.
Las células caliciformes, al igual que las ciliadas, alcanzan la superficie libre de la capa epitelial. En la parte membranosa de la tráquea y los grandes bronquios, las células ciliadas representan hasta el 70-80%, mientras que las caliciformes no superan el 20-30%. En los lugares donde existen semianillos cartilaginosos a lo largo del perímetro de la tráquea y los bronquios, se encuentran zonas con diferentes proporciones de células ciliadas y caliciformes:
- con predominio de células ciliadas;
- con una proporción casi igual de células ciliadas y secretoras;
- con predominio de células secretoras;
- con una ausencia completa o casi completa de células ciliadas ("no ciliadas").
Las células caliciformes son glándulas unicelulares de tipo merocrino que secretan moco. La forma de la célula y la ubicación del núcleo dependen de la fase de secreción y del llenado de la porción supranuclear con gránulos mucosos, que se fusionan en gránulos más grandes y se caracterizan por una baja densidad electrónica. Las células caliciformes tienen una forma alargada, que durante la acumulación de secreción adopta la forma de un caliciforme con una base situada en la membrana basal y estrechamente conectada con ella. El extremo ancho de la célula sobresale en forma de cúpula sobre la superficie libre y está provisto de microvellosidades. El citoplasma es electrodenso, el núcleo es redondo y el retículo endoplasmático es rugoso y bien desarrollado.
Las células caliciformes se distribuyen de forma desigual. La microscopía electrónica de barrido reveló que diferentes zonas de la capa epitelial contienen áreas heterogéneas compuestas únicamente por células epiteliales ciliadas o por células secretoras. Sin embargo, las acumulaciones continuas de células caliciformes son relativamente escasas. A lo largo del perímetro de la sección del bronquio segmentario de una persona sana, existen áreas donde la proporción de células epiteliales ciliadas a células caliciformes es de 4:1 a 7:1, mientras que en otras áreas esta proporción es de 1:1.
El número de células caliciformes disminuye distalmente en los bronquios. En los bronquiolos, las células caliciformes son reemplazadas por células de Clara, que participan en la producción de componentes serosos del moco y en la hipofase alveolar.
En los bronquios pequeños y bronquiolos, las células caliciformes normalmente están ausentes, pero pueden aparecer en patología.
En 1986, científicos checos estudiaron la reacción del epitelio de las vías respiratorias de conejos a la administración oral de diversas sustancias mucolíticas. Se descubrió que las células diana de los mucolíticos son las células caliciformes. Tras la eliminación del moco, las células caliciformes suelen degenerarse y se eliminan gradualmente del epitelio. El grado de daño a las células caliciformes depende de la sustancia administrada: el lasolvan presenta el mayor efecto irritante. Tras la administración de broncolisina y bromhexina, se produce una diferenciación masiva de nuevas células caliciformes en el epitelio de las vías respiratorias, lo que provoca hiperplasia de células caliciformes.
Las células basales e intermedias se localizan en la profundidad de la capa epitelial y no alcanzan la superficie libre. Son las formas celulares menos diferenciadas, por lo que se lleva a cabo principalmente la regeneración fisiológica. La forma de las células intermedias es alargada, mientras que las células basales son irregularmente cúbicas. Ambas presentan un núcleo redondo, rico en ADN, y una pequeña cantidad de citoplasma, que presenta una mayor densidad en las células basales.
Las células basales son capaces de dar lugar tanto a células ciliadas como a células caliciformes.
Las células secretoras y ciliadas se unen bajo el nombre de "aparato mucociliar".
El proceso de movimiento del moco en las vías respiratorias pulmonares se denomina depuración mucociliar. La eficiencia funcional del CCM depende de la frecuencia y sincronicidad del movimiento de los cilios del epitelio ciliado y, de manera muy importante, de las características y propiedades reológicas del moco, es decir, de la capacidad secretora normal de las células caliciformes.
Las células serosas son escasas, alcanzan la superficie libre del epitelio y se distinguen por sus pequeños gránulos electrodensos de secreción proteica. El citoplasma también es electrodenso. Las mitocondrias y el retículo rugoso están bien desarrollados. El núcleo es redondo y suele ubicarse en la parte media de la célula.
Las células secretoras, o células de Clara, son más numerosas en los bronquios pequeños y los bronquiolos. Al igual que las células serosas, contienen pequeños gránulos electrodensos, pero se distinguen por la baja densidad electrónica del citoplasma y el predominio del retículo endoplasmático liso. El núcleo redondo se encuentra en la parte media de la célula. Las células de Clara participan en la formación de fosfolípidos y, posiblemente, en la producción de surfactante. En condiciones de mayor irritación, aparentemente pueden transformarse en células caliciformes.
Las células en cepillo presentan microvellosidades en su superficie libre, pero carecen de cilios. Su citoplasma presenta baja densidad electrónica y su núcleo es ovalado y con forma de burbuja. En el manual de Ham A. y Cormack D. (1982), se las considera células caliciformes que secretan su propia secreción. Se les atribuyen numerosas funciones: absorción, contractilidad, secreción y quimiorreceptividad. Sin embargo, prácticamente no se han estudiado en las vías respiratorias humanas.
Las células de Kulchitsky se encuentran a lo largo del árbol bronquial, en la base de la capa epitelial. Se diferencian de las células basales por la baja densidad electrónica del citoplasma y la presencia de pequeños gránulos que se observan al microscopio electrónico y al microscopio óptico con impregnación de plata. Se clasifican como células neurosecretoras del sistema APUD.
Bajo el epitelio se encuentra la membrana basal, compuesta por glucoproteínas colágenas y no colágenas. Esta membrana proporciona soporte y fijación al epitelio, y participa en el metabolismo y las reacciones inmunológicas. El estado de la membrana basal y del tejido conectivo subyacente determina la estructura y la función del epitelio. La lámina propia es una capa de tejido conectivo laxo situada entre la membrana basal y la capa muscular. Contiene fibroblastos, colágeno y fibras elásticas. La lámina propia contiene vasos sanguíneos y linfáticos. Los capilares llegan a la membrana basal, pero no la penetran.
En la mucosa de la tráquea y los bronquios, principalmente en la placa propia y cerca de las glándulas, en la submucosa, se encuentran constantemente células libres que pueden penetrar el epitelio hacia la luz. Entre ellas, predominan los linfocitos; con menos frecuencia, las células plasmáticas, los histiocitos, los mastocitos (labrocitos) y los leucocitos neutrófilos y eosinófilos. La presencia constante de células linfoides en la mucosa bronquial se denomina tejido linfoide broncoasociado (BALT) y se considera una reacción inmunológica protectora frente a los antígenos que penetran en las vías respiratorias con el aire.


 [
[