Experto médico del artículo
Nuevos artículos
Cirugía cervical: una descripción general de los métodos de extirpación
Última actualización: 06.07.2025

Seguimos estrictas normas de abastecimiento y solo enlazamos a sitios web médicos de confianza, instituciones de investigación académica y, siempre que sea posible, a estudios médicos revisados por pares. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios.
Si considera que algún contenido es inexacto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Enter.
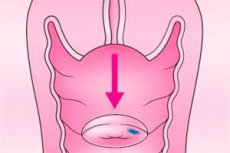
La traquelectomía consiste en la extirpación del cuello uterino para tratar el precáncer y el cáncer cervical en estadio inicial, preservando el cuerpo uterino. Las opciones incluyen la traquelectomía simple para afecciones no invasivas y mínimamente invasivas, y la traquelectomía radical para el cáncer invasivo en estadio inicial, que además implica la extirpación del tejido circundante y la parte superior de la vagina, así como la evaluación de los ganglios linfáticos. Es una alternativa a la histerectomía que preserva el órgano y permite conservar la capacidad de embarazo en pacientes cuidadosamente seleccionadas. [1]
La traquelectomía radical está indicada principalmente para el cáncer de cuello uterino invasivo en estadios iniciales en pacientes que desean preservar su fertilidad. Según las guías europeas actuales, es aceptable para estadios de bajo riesgo siempre que se cumplan los criterios de seguridad, como un tamaño tumoral limitado, ausencia de afectación ganglionar y la posibilidad de obtener márgenes de resección libres de tumor. Durante el procedimiento, se suele colocar una sutura permanente en el orificio cervical interno para prevenir la dilatación uterina durante el embarazo. [2]
Es importante distinguir entre traquelectomía y amputación cervical. La amputación acorta el cuello uterino elongado y se utiliza principalmente para el prolapso y las deformidades funcionales, mientras que la traquelectomía extirpa el cuello uterino como órgano y los tejidos adyacentes con fines oncológicos. Estos procedimientos persiguen objetivos diferentes y se eligen para distintas indicaciones. [3]
En los últimos años, se han publicado guías actualizadas de sociedades profesionales europeas que sistematizan el lugar de la traquelectomía entre los abordajes que preservan el órgano. Estas guías enfatizan la necesidad de que las cirugías se realicen en centros con experiencia, la estadificación estandarizada de los ganglios linfáticos y criterios de selección estrictos, que están relacionados con la seguridad y los resultados a largo plazo. [4]
Tabla 1. Tipos de cirugías de ablación cervical
| Opción | Volumen de eliminación | ganglios linfáticos | Objetivo |
|---|---|---|---|
| traquelectomía simple | Cuello, mínimo tejido circundante | Según las lecturas | Formas precancerosas y microinvasivas cuando se desea preservar el útero |
| Traquelectomía radical | Cuello uterino, parametrio, parte superior de la vagina | Etapa obligatoria de ganglios linfáticos | Cáncer invasivo precoz con preservación de la fertilidad |
| Amputación del cuello | Parte distal del cuello | No relacionado con la oncología | Corrección de la elongación y el prolapso cervical |
Resumen de las guías clínicas. [5]
Indicaciones y limitaciones
Las principales indicaciones para la traquelectomía radical son el cáncer de cuello uterino invasivo en estadio temprano en pacientes que desean conservar el útero. Las guías europeas establecen que el tratamiento conservador de órganos es posible con un tumor pequeño, sin signos de afectación ganglionar según el examen preoperatorio y con una alta probabilidad de obtener márgenes de resección libres de tumor. Las variantes histológicas agresivas impiden el tratamiento conservador de órganos. [6]
La traquelectomía simple se considera para el adenocarcinoma in situ y algunas afecciones microinvasivas que requieren una resección más extensa que la conización, pero sin parametrectomía. Si no se logran márgenes negativos tras resecciones repetidas, se prefiere la histerectomía; si se desea preservar la fertilidad, son aceptables las conizaciones repetidas y el diagnóstico extendido con seguimiento estricto. [7]
Entre las limitaciones importantes de la traquelectomía radical se incluyen el gran tamaño del tumor, la extensa afectación del estroma, los histotipos desfavorables y la presencia de metástasis en los ganglios linfáticos. En tumores mayores de 2 centímetros, el riesgo de recidiva es mayor, lo que exige especial precaución en la elección del abordaje y, a menudo, modifica el plan quirúrgico. [8]
La decisión de preservar órganos se toma mediante un proceso multidisciplinario y se discute con el paciente, teniendo en cuenta la seguridad oncológica, los planes de fertilidad y las alternativas. Los estudios de revisión y las recomendaciones enfatizan que las estrategias de preservación de órganos, cuando se seleccionan adecuadamente, producen resultados oncológicos aceptables, pero no son adecuadas para variantes raras y agresivas. [9]
Tabla 2. Indicaciones y contraindicaciones para la cirugía de preservación de órganos
| Criterio | Puede considerarse | No recomendado |
|---|---|---|
| Tamaño del fuego | tumores pequeños en etapa temprana | Tumores mayores de 2 cm sin reservas importantes |
| ganglios linfáticos | Sin signos de metástasis | Metástasis confirmadas |
| Histología | Carcinoma de células escamosas, adenocarcinomas típicos | adenocarcinomas neuroendocrinos independientes del VPH |
| margen de resección | Como era de esperar, limpio | Alto riesgo de margen positivo |
Según ESGO y revisiones modernas. [10]
Examen y selección preoperatorios
La fase preoperatoria incluye la estadificación basada en datos clínicos e imágenes, la evaluación del cuello uterino y los parametrios, y la planificación de la estadificación ganglionar. Se recomienda la estratificación del riesgo preoperatorio y la discusión de todas las alternativas de tratamiento con consentimiento informado documentado. Esto mejora la seguridad oncológica y la predictibilidad de los resultados. [11]
Al planificar la preservación de órganos, es importante una estrategia de estadificación ganglionar. En estadios iniciales, la biopsia del ganglio centinela con ultraestadificación obligatoria es aceptable, lo que reduce la morbilidad en comparación con la linfadenectomía pélvica extendida, con un rendimiento diagnóstico comparable en centros especializados. Si se detectan metástasis, se revisa el plan quirúrgico. [12]
La selección para la traquelectomía simple en el adenocarcinoma in situ se basa en lograr márgenes negativos y descartar la invasión. Si no se logran márgenes libres después de resecciones repetidas, se recomienda la histerectomía; si se desea la fertilidad, en algunos pacientes se considera un enfoque conservador bajo vigilancia estrecha. [13]
Siempre se tiene en cuenta el subtipo histológico. En el caso de variantes raras y agresivas, no se recomienda la preservación del órgano debido al mayor riesgo de recidiva. La decisión sobre la selección la toma un equipo especializado, teniendo en cuenta la experiencia del cirujano y la infraestructura del centro. [14]
Tabla 3. Lista de verificación preoperatoria
| Paso | Qué confirmar |
|---|---|
| Visualización y puesta en escena | Datos de confirmación en etapa temprana, plan de estadificación de ganglios linfáticos |
| Histología | Tipo de tumor sin variantes raras agresivas |
| Márgenes y volumen | Oportunidad real de conseguir bordes limpios |
| Mapa de ganglios linfáticos | Ganglios centinela con ultraestadificación o disección de ganglios linfáticos |
| Alternativas | Se discutieron las estrategias de histerectomía y radiación. |
Resumen de ESGO y publicaciones relacionadas. [15]
Técnica quirúrgica
La traquelectomía radical puede realizarse por vía vaginal, abdominal, laparoscópica o robótica. Independientemente del abordaje, el objetivo es el mismo: extirpar el cuello uterino con el parametrio y la parte superior de la vagina, realizar una estadificación ganglionar precisa y crear una anastomosis uterovaginal con sutura circular profiláctica. La elección del abordaje depende de la anatomía, el tamaño de la lesión y la experiencia del equipo. [16]
Tras la publicación de un ensayo aleatorizado sobre histerectomía radical, han surgido interrogantes sobre la seguridad oncológica de las técnicas mínimamente invasivas. No existen ensayos aleatorizados sobre traquelectomía radical, y los datos retrospectivos acumulados son heterogéneos: algunos metaanálisis y estudios de cohortes no han encontrado un empeoramiento de los resultados oncológicos, mientras que otros señalan un riesgo potencial. Por lo tanto, la elección del abordaje requiere individualización y un diálogo abierto con la paciente. [17]
Las guías europeas destacan la importancia de los estándares de calidad: experiencia del centro, protección de la diseminación tumoral y estadificación precisa de los ganglios linfáticos. Para tumores mayores de 2 centímetros, suele preferirse un abordaje abdominal con una técnica oncológica meticulosa. Durante la cirugía se coloca una sutura permanente en el orificio cervical interno. [18]
La traquelectomía simple es técnicamente menos invasiva y se utiliza en indicaciones limitadas, como el adenocarcinoma in situ en pacientes que desean conservar el útero. En estos casos, el criterio clave sigue siendo lograr márgenes negativos y un seguimiento posterior según un protocolo estandarizado. [19]
Tabla 4. Etapas de la traquelectomía radical
| Escenario | Objetivo |
|---|---|
| Estadificación de los ganglios linfáticos | Detección de metástasis y determinación de las siguientes tácticas |
| Resección del cuello uterino con parametrio | Control oncológico de una lesión local |
| Resección de la vagina superior | Reducir el riesgo de recidiva local |
| Reconstrucción y sutura uterovaginal | Preservación del potencial de embarazo |
Sistematización de notas y guías para pacientes. [20]
Eficacia oncológica: lo que muestran los datos.
Las guías actuales reconocen la traquelectomía radical como una opción aceptable para pacientes cuidadosamente seleccionados en estadios iniciales. Cuando se cumplen los criterios de selección y se realiza la cirugía, esta demuestra resultados oncológicos tempranos comparables a los de otros abordajes radicales en casos de bajo riesgo. Esto está respaldado por guías internacionales y series observacionales. [21]
Diversos estudios de cohortes y metaanálisis han comparado los abordajes abiertos y mínimamente invasivos para la traquelectomía y no han encontrado diferencias estadísticamente significativas en la supervivencia; sin embargo, la evidencia disponible es limitada debido al diseño y al tamaño de la muestra. Paralelamente, la experiencia con la histerectomía radical destaca los riesgos potenciales de las técnicas mínimamente invasivas, lo que exige precaución al elegir un abordaje. [22]
En el caso de tumores mayores de 2 centímetros, los resultados de la preservación de órganos son menos claros; algunos autores informan mejores resultados oncológicos con el abordaje abdominal, aunque también observan menores tasas de fertilidad. Esto subraya la necesidad de un equilibrio individualizado entre el control oncológico y los objetivos reproductivos. [23]
En términos prácticos, la clave para obtener buenos resultados radica en una selección rigurosa, una implementación centralizada y una correcta estadificación de los ganglios linfáticos. Si se detectan metástasis durante la cirugía, la estrategia cambia a quimiorradiación, ya que continuar con la cirugía radical no mejora la supervivencia. [24]
Tabla 5. Comparación de enfoques para las métricas clave en oncología
| Criterio | Traquelectomía radical | Histerectomía radical |
|---|---|---|
| Resultados oncológicos tempranos en pacientes de bajo riesgo | Comparable con una selección adecuada | Un enfoque radical de referencia |
| Impacto del acceso | Los datos son contradictorios, la decisión es individual. | En el caso de la histerectomía, se ha demostrado la ventaja del acceso abierto. |
| El papel de la estadificación de los ganglios linfáticos | Fundamentalmente importante, es posible una estrategia de nodo de guarda. | Disección estándar de ganglios linfáticos o según se indique |
Resumen de guías y reseñas. [25]
Fertilidad y embarazo después de la traquelectomía
La traquelectomía preserva la posibilidad de embarazo. El embarazo después de la cirugía es posible, pero requiere atención obstétrica especializada, ya que aumentan los riesgos de acortamiento del cuello uterino residual, parto prematuro y complicaciones obstétricas. Durante la cirugía, se suele colocar una sutura permanente como soporte cervical profiláctico. [26]
Las revisiones sistemáticas y las series observacionales informan de embarazos clínicos en una proporción significativa de pacientes. Varias publicaciones demuestran altas tasas de embarazo y nacidos vivos, con partos prematuros que ocurren con mayor frecuencia que en la población general. Estos datos son heterogéneos debido a las diferencias en el acceso, los criterios de selección y los protocolos de seguimiento. [27]
El método de parto recomendado tras una traquelectomía radical es una cesárea programada a término, la cual conlleva riesgos de lesiones y hemorragia al intentar un parto vaginal. El seguimiento incluye el control de la longitud cervical en el segundo trimestre, la limitación del estrés y la abstinencia sexual, así como terapia de apoyo individualizada. [28]
Al comparar los distintos métodos, existen indicios de que la traquelectomía radical vaginal produce tasas de embarazo más elevadas, pero la solidez estadística de las diferencias es limitada. Independientemente del método, el éxito depende de una selección cuidadosa, la experiencia del equipo y un seguimiento estandarizado. [29]
Tabla 6. Embarazo después de una traquelectomía: pautas para la paciente
| Parámetro | Recomendaciones típicas |
|---|---|
| Planificación | Individualmente, tras seguimiento y consulta oncológica. |
| Monitoreo del embarazo | Evaluación de la longitud cervical, prevención del parto prematuro según las indicaciones. |
| Método de entrega | Cesárea programada a término |
| riesgos | Mayor riesgo de parto prematuro en comparación con la población general. |
Resumen de reseñas y memorandos. [30]
Seguimiento postoperatorio: cómo reducir el riesgo de recurrencia
Tras un tratamiento conservador de órganos, se recomiendan exámenes regulares con citología y prueba del virus del papiloma humano (VPH). Las guías europeas especifican intervalos para el seguimiento del VPH a los 6, 12 y 24 meses, y posteriormente según esté clínicamente indicado, complementados con métodos de imagen cuando sea necesario. Esto permite la detección precoz de recaídas y mantiene la seguridad oncológica. [31]
Durante los dos primeros años, las visitas suelen ser más frecuentes, luego la frecuencia disminuye. Los programas de seguimiento consideran la calidad de vida, los posibles efectos tardíos y la salud sexual. La adherencia a las visitas y citas está directamente relacionada con los resultados a largo plazo. [32]
Si la infección por el virus del papiloma humano persiste y se observan anomalías citológicas, se indica una evaluación más exhaustiva mediante colposcopia y biopsia. Si se sospecha persistencia o recaída, se realiza una verificación y se considera un cambio de estrategia, incluyendo la intensificación del tratamiento. Este algoritmo paso a paso se describe en los materiales prácticos. [33]
Se recomienda la vacunación posterior al tratamiento contra el virus del papiloma humano (VPH) como parte de la prevención secundaria dentro de la atención integral. Esto se refleja en las guías europeas actuales y debe abordarse durante la consulta. [34]
Tabla 7. Calendario de observación tras el tratamiento de preservación de órganos
| Período | ¿Qué hacer? |
|---|---|
| 0-24 meses | Exámenes cada 3-4 meses, citología y prueba del virus del papiloma humano según el protocolo. |
| 24-60 meses | Exámenes cada 6 meses, pruebas según se indique |
| Después de 5 años | Visitas anuales, evaluación de la calidad de vida |
| En caso de desviaciones | Colposcopia, biopsia, imágenes y revisión de tácticas |
De guías de bolsillo y reseñas. [35]
Posibles complicaciones y su prevención
Las complicaciones tempranas incluyen hemorragia, infección, seromas linfáticos, dolor y disfunción urinaria. Estas suelen resolverse con el tratamiento estándar y la profilaxis. Los folletos informativos para el paciente detallan los síntomas y signos esperados que requieren atención urgente. [36]
Las complicaciones tardías pueden incluir estenosis de la anastomosis uterovaginal, dolor pélvico crónico, linfedema tras la linfadenectomía, disfunción sexual y dificultades reproductivas. El riesgo de complicaciones linfáticas se reduce con la estrategia del ganglio centinela, que ha demostrado una menor morbilidad linfática temprana en comparación con la linfadenectomía extendida.[37]
Si durante la cirugía se detectan metástasis en los ganglios linfáticos, una resección radical adicional no mejora la supervivencia y aumenta la morbilidad; en tales casos, es preferible proceder con quimiorradioterapia. Este principio ha sido confirmado por un estudio retrospectivo internacional. [38]
La rehabilitación integral incluye entrenamiento en higiene, manejo del ejercicio, fisioterapia del suelo pélvico, manejo del dolor y apoyo a la salud sexual. Los planes individuales se desarrollan a través de un enfoque multidisciplinario y se revisan en las visitas de seguimiento. [39]
Tabla 8. Complicaciones y prevención
| Complicación | Cómo advertir | ¿Cuándo acudir al médico con urgencia? |
|---|---|---|
| Sangrado, infección | Asepsia, profilaxis antibacteriana según indicaciones, nota | Aumento del dolor, fiebre, secreción abundante |
| Complicaciones linfáticas | Preferencia por la estrategia de nodo de guardia en centros experimentados | Aumento del tamaño de las extremidades, dolor, hinchazón |
| Estenosis anastomótica | Reconstrucción precisa, control posterior | Alteración del flujo menstrual, dolor |
| disfunción sexual | Rehabilitación y consultas individuales | Síndrome de dolor, disminución de la calidad de vida |
Resumen de estudios y guías. [40]
Hallazgos clave
La traquelectomía es una opción comprobada para preservar el órgano en pacientes cuidadosamente seleccionadas con cáncer de cuello uterino en estadio temprano que desean preservar su fertilidad. La seguridad se determina mediante criterios de selección estrictos, una estadificación ganglionar adecuada, la calidad de la técnica y un seguimiento estandarizado. La elección del abordaje se discute individualmente, teniendo en cuenta la heterogeneidad de los datos sobre técnicas mínimamente invasivas. El embarazo después de la cirugía es posible, pero requiere un manejo especializado y, en la mayoría de los casos, termina en una cesárea programada. [41]

