Médico experto del artículo.
Nuevos artículos
Erupción sifilítica
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
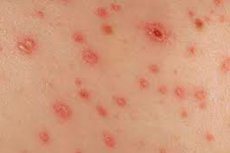
La segunda etapa de la sífilis, una peligrosa enfermedad de transmisión sexual, es la erupción sifilítica. Se trata de una erupción cutánea típica de color rojizo-rosado que no suele extenderse por todo el cuerpo, sino que aparece localmente.
La erupción sifilítica es temporal y suele desaparecer al cabo de un par de meses. En general, este síntoma es bastante insidioso, ya que a menudo se confunde con una alergia común y, por lo tanto, se trata incorrectamente. Por ello, siempre es recomendable consultar con un médico para determinar el tipo exacto y el origen de la erupción. [ 1 ]
Epidemiología
La incidencia de la sífilis se caracteriza por su heterogeneidad estructural. En general, se observa una tendencia a la baja en la incidencia de la enfermedad, pero la situación epidemiológica sigue siendo desfavorable, tanto en pacientes adultos como en niños menores de edad.
La tasa mundial de infección aún se considera bastante alta. Según estadísticas del año 2000, alrededor de 250 millones de personas en el planeta contrajeron infecciones de transmisión sexual (ITS). Al mismo tiempo, cerca de 2 millones de pacientes son diagnosticados con sífilis cada año.
Para 2015, la tasa de incidencia de sífilis había disminuido ligeramente a 2-3 por cada cien mil personas. Sin embargo, se observó un marcado rejuvenecimiento del contingente de enfermos; por ejemplo, la sífilis se registra aproximadamente 4,5 veces más frecuentemente entre los jóvenes que entre las personas de mediana edad y mayores.
A finales del siglo pasado, las estadísticas epidemiológicas de morbilidad sifilítica en los países postsoviéticos se consideraban negativas. Por ejemplo, según datos de 1997, su nivel era de 277 casos por cada cien mil habitantes. Las medidas adoptadas permitieron reducir este indicador, que para 2011 rondaba los 30 casos por cada cien mil.
La sífilis se observa con mayor frecuencia en jóvenes de entre 20 y 29 años. La incidencia de la sífilis es similar en hombres y mujeres.
Causas erupción sifilítica
La erupción sifilítica se produce bajo la influencia del patógeno correspondiente: la espiroqueta pálida, que recibe su nombre debido a su color pálido e indistinto tras el tratamiento con tintes especiales. Este microorganismo patógeno se conoce desde 1905: solo se desarrolla en ausencia de aire y muere rápidamente en el ambiente externo. El frío permite que la espiroqueta sobreviva un poco más que en un ambiente cálido.
Hasta el momento, la medicina tiene información sobre tres variedades del patógeno sifilítico:
- Treponema pallidum – causa la forma clásica de la sífilis;
- Treponema pallidum endemicum: causa una forma endémica de sífilis;
- Treponema pallidum pertenue: causa granuloma tropical.
El agente causal se detecta e identifica mediante análisis de laboratorio de material tomado de la persona enferma.
Los especialistas hablan de varias posibles vías de transmisión. Sin embargo, algunas son comunes, mientras que otras son extremadamente raras (aunque aún posibles):
- En la transmisión sexual, la infección se asocia con relaciones sexuales sin protección;
- En la vía doméstica, la infección ingresa al organismo a través de elementos comunes;
- La vía transplacentaria infecta al feto de la futura madre a través del sistema circulatorio.
La mayoría de los pacientes se infectan por vía sexual, pero la infección doméstica es la menos común. Esto probablemente se deba a que la infección desaparece rápidamente fuera del cuerpo.
Se conocen casos de infección transplacentaria, que se produce cuando una mujer embarazada tiene sífilis. A menudo, esta infección contribuye al desarrollo de la forma congénita de la enfermedad en el bebé, o el feto fallece durante el primer trimestre del embarazo. [ 2 ]
Factores de riesgo
Los especialistas señalan que la identificación de posibles factores de riesgo ayuda a desarrollar medidas preventivas adecuadas para un grupo objetivo específico. Los profesionales de la salud consideran que una de las causas subyacentes es el comportamiento sexual peligroso y arriesgado de los jóvenes. Sin embargo, también existen diversos factores estrechamente relacionados con esta causa. Se trata de aspectos sociales y económicos que afectan a gran parte de la población:
- Dificultades financieras;
- Microsociedad desfavorable, decadencia de los valores morales y éticos;
- Mayor interés por el alcohol y las drogas;
- Vida sexual promiscua con cambios frecuentes de parejas, contactos sexuales ocasionales con personas desconocidas.
Entre los jóvenes se consideran especialmente significativos los siguientes factores:
- Actividad sexual precoz;
- Problemas familiares;
- Uso temprano de alcohol, drogas u otras drogas psicoactivas;
- Descuido de los métodos anticonceptivos de barrera;
- Falta de información sobre la prevención de infecciones de transmisión sexual.
Las personas sin domicilio fijo, así como quienes consumen drogas o sustancias psicoactivas, presentan un mayor riesgo de morbilidad. Estas últimas provocan desinhibición, incapacidad para controlar moralmente sus propias acciones.
También existen algunas peculiaridades en los grupos socialmente adaptados. Personas aparentemente prósperas a menudo descuidan su salud: según las estadísticas, una de cada dos pacientes de uroginecología no se apresura a buscar ayuda médica. La visita al médico se realiza aproximadamente dos meses después de la primera señal, por lo que el tratamiento se vuelve algo más largo y problemático.
Patogenesia
Los momentos patogénicos asociados con la aparición de la erupción sifilítica se explican por la respuesta del organismo a la introducción del treponema pálido. En el organismo infectado se presentan procesos polimórficos estrechamente relacionados con la fase de la sífilis.
La forma clásica de la enfermedad se divide en períodos: incubación, primario, secundario (que se caracteriza por erupción sifilítica) y terciario.
La incubación de la sífilis dura aproximadamente de 3 a 4 semanas, pero este período puede acortarse a 1,5 a 2 semanas o prolongarse a 3 a 6 meses. En ocasiones, se observa un período de incubación corto en casos de infección con múltiples focos de enfermedad. Puede presentarse un período prolongado si el paciente ha estado recibiendo tratamiento antibiótico para otra patología (p. ej., sinusitis maxilar o bronquitis, etc.).
A continuación, aparece un chancro duro, lo que indica el inicio de la sífilis primaria. ¿Cuánto tiempo transcurre hasta la aparición del exantema sifilítico? Su aparición se asocia con el inicio de la sífilis secundaria, que suele ocurrir seis o siete semanas después de la aparición del chancro, o dos meses y medio después de la infección. La aparición de exantemas característicos se asocia con la propagación hematógena del virus y el daño sistémico. Además del exantema, otros órganos y sistemas se ven afectados durante este período, como el sistema nervioso y el óseo, los riñones, el hígado, entre otros.
La erupción rosa-papular-pustulosa se debe principalmente a la respuesta inmunitaria del organismo. Tras un tiempo, desaparece y la patología adquiere un curso latente hasta la siguiente recaída o hasta el desarrollo de la forma terciaria de la sífilis.
Síntomas erupción sifilítica
El cuadro clínico de la sífilis secundaria se presenta principalmente por erupciones cutáneas y mucosas. La erupción sifilítica presenta diversas manifestaciones clínicas: puede presentarse en forma de manchas, pápulas, vesículas y pústulas, que pueden aparecer en casi cualquier zona de la piel.
¿Cómo se ve una erupción sifilítica? De hecho, todas las sífilis secundarias se caracterizan por estos signos distintivos:
- Color específico. Solo en la etapa inicial de desarrollo, la erupción sifilítica se caracteriza por un color rosa brillante. Con el tiempo, se torna marrón pálido, rojo cereza o cobrizo, rojo amarillento, rojo azulado o rosa pálido, dependiendo en gran medida de la localización.
- Limitación. Los elementos del exantema sifilítico no se caracterizan por un crecimiento periférico. No se fusionan entre sí y presentan un aspecto limitado.
- Diversidad. Con frecuencia se observan diferentes variantes del exantema sifilítico simultáneamente; por ejemplo, coexisten manchas, pápulas y pústulas. Además, la diversidad de exantemas se complementa con la presencia de elementos que atraviesan diferentes etapas de desarrollo.
- Benignidad. En la mayoría de los casos, se resuelven los elementos secundarios sin dejar marcas ni cicatrices persistentes. ¿Produce picazón la erupción sifilítica? No. La presencia de erupción sifilítica no se complica con síntomas patológicos generales ni se acompaña de picazón o ardor característicos de otras dermatopatologías.
- Ausencia de proceso inflamatorio agudo. Las zonas afectadas por la erupción sifilítica no presentan signos de inflamación.
- Alta infecciosidad. La presencia de una erupción cutánea indica un alto grado de infecciosidad humana, especialmente si se presentan erosiones y úlceras.
Los primeros signos de la erupción sifilítica no siempre son visibles: en algunos pacientes, la enfermedad tiene un curso latente o sutil. No es raro que la erupción cutánea sea vaga, pero se presente adenopatía o fiebre.
La erupción sifilítica en la cara se asemeja un poco al acné, y pueden observarse puntos negros o manchas nodulares en el tronco. Las superficies palmares y plantares suelen estar cubiertas de manchas de color rojizo-cobrizo.
Los elementos de la erupción aparecen individualmente, sin tendencia a unirse, sin descamación ni picor. Desaparecen sin medicación unas semanas después de su aparición, pero luego reaparecen con un nuevo brote.
Las erupciones sifilíticas en zonas corporales de fricción y sudoración frecuentes son particularmente propensas a extenderse y ulcerarse. Estas zonas incluyen los genitales y el perineo, las axilas, la zona de los dedos de los pies, el cuello y la zona debajo de los senos.
Cuando se afectan las mucosas, la erupción se localiza en el paladar blando, las amígdalas y los genitales. En estos casos, los elementos no siempre están aislados y, en ocasiones, se combinan formando islotes. Las erupciones en los ligamentos y la laringe suelen causar alteraciones vocales, ronquera o afonía. Pueden aparecer pequeñas úlceras en la boca y llagas difíciles de cicatrizar en las comisuras labiales.
Es posible que se presente una pequeña pérdida focal del cabello en el cuero cabelludo, las pestañas y las cejas: este síntoma se registra en uno de cada siete casos de la enfermedad. Las zonas afectadas tienen el aspecto de "peludo comido por una polilla": no hay signos de inflamación, picor ni descamación. Dado que las pestañas se caen y vuelven a crecer alternativamente, una observación más detallada revelará sus diferentes longitudes.
Erupción sifilítica en hombres
Los signos de erupción sifilítica en hombres no difieren mucho de los de las mujeres. Las erupciones suelen ser pálidas y simétricas. Otros signos característicos son los siguientes:
- Los elementos de la erupción no son dolorosos, ni pican y apenas son molestos;
- Tienen una superficie densa, límites claros, sin fusión mutua;
- Tienden a curarse por sí solas (no quedan cicatrices).
En ocasiones también se observa sintomatología adicional:
- Dolor en la cabeza;
- Linfadenopatía;
- Fiebre subfebril;
- Dolor en las articulaciones, dolor muscular;
- Pérdida de cabello (focal o difusa);
- Cambio de voz;
- Condilomas extensos en la zona genital y anal.
En el período de recaída secundaria, se observa una erupción nodular sifilítica típica en el glande, el perineo, el ano y las axilas. Los nódulos que aparecen aumentan de tamaño, se humedecen y forman heridas. Con la fricción, estos elementos se fusionan y crecen como una coliflor. No causa dolor, pero los crecimientos excesivos pueden causar considerables molestias físicas, por ejemplo, dificultando la marcha. Debido a la acumulación de bacterias, se produce un olor desagradable.
Erupción sifilítica en mujeres
Un rasgo característico del sarpullido sifilítico en mujeres es la aparición de zonas de "decoloración" o leucodermia en el lateral del cuello. Este síntoma se denomina "encaje" o "collar de Venus" e indica daño al sistema nervioso y anomalías en la pigmentación de la piel. En algunas pacientes, se observan zonas decoloradas en la espalda, la zona lumbar, los brazos y las piernas. Las manchas no se descaman, no duelen y no presentan signos de inflamación.
Toda mujer que esté planeando un embarazo o que ya esté embarazada debería hacerse la prueba de sífilis. El treponema pálido puede penetrar en el feto, lo que puede provocar consecuencias extremadamente desfavorables. Así, en pacientes con sífilis, el 25% de los casos se produce muerte fetal y, en el 30% de los casos, el recién nacido muere inmediatamente después del nacimiento. En ocasiones, los niños infectados nacen sin signos patológicos. Sin embargo, si no se realiza el tratamiento necesario, los síntomas pueden aparecer en pocas semanas. Si no se trata, los bebés mueren o presentan un peso y desarrollo insuficientes.
Etapa
La primera etapa de la erupción sifilítica comienza aproximadamente un mes después de la entrada de la espiroqueta en el organismo. En esta etapa, ya se pueden observar los primeros signos sospechosos de la erupción: pequeñas manchas rosadas que, con el tiempo, adquieren la apariencia de úlceras. Tras dos semanas, las manchas desaparecen para reaparecer. Esta erupción puede aparecer y desaparecer periódicamente durante varios años.
La segunda etapa se caracteriza por erupciones sifilíticas con bultos de color rosado y pústulas de color azul borgoña. Esta etapa puede durar de 3 a 4 años.
La tercera etapa se caracteriza por erupciones sifilíticas en forma de sellos subcutáneos abultados. Los focos forman elementos anulares con úlceras en su interior. Las áreas densas tienen un diámetro de hasta 20 mm y se caracterizan por un color marrón. También se presenta una úlcera en el centro del elemento.
Si consideramos la enfermedad en su conjunto, la erupción sifilítica es un síntoma de sífilis secundaria.
Formas
La erupción sifilítica es un síntoma típico de la sífilis secundaria, que se manifiesta por diferentes tipos de erupciones. Las más comunes son manchas (también llamadas roséolas) o pequeños nódulos (pápulas).
La mayoría de los pacientes presentan rosácea, que consiste en pequeñas manchas redondeadas u ovaladas con bordes irregulares. El color varía del rosado al carmesí brillante (incluso dentro del mismo organismo). Si se presiona la mancha, desaparece temporalmente.
Las manchas se localizan por separado, no unidas. No hay descamación, y la densidad y el relieve de la piel no se modifican. El diámetro de la roséola varía de 2 a 15 mm. Localización predominante: espalda, pecho, abdomen y, a veces, frente. Si la patología no se trata, las manchas desaparecen al cabo de unas tres semanas.
Las erupciones rosáceas recurrentes, en forma de manchas rojizas, pueden aparecer entre seis y tres años después de la infección. En muchos pacientes, esta erupción se localiza en la cavidad oral, en las amígdalas, y a veces puede parecerse a una amigdalitis; sin embargo, no se presenta dolor de garganta ni fiebre. Si los elementos afectan las cuerdas vocales, puede presentarse ronquera.
Las pápulas se forman como resultado de una reacción inflamatoria en las capas superficiales de la piel. Tienen la apariencia de tubérculos individuales densos con contornos bien definidos. Su forma puede ser hemisférica o cónica.
Las pápulas también están unidas entre sí, pero su fusión es posible, por ejemplo, debido a la fricción constante con prendas de vestir o pliegues cutáneos. Si esto ocurre, la parte central de la fusión se reabsorbe, por lo que los elementos patológicos se ven llamativos y diversos. Desde arriba, la erupción es brillante, de color rosado o azul rojizo. Tras la resolución, las pápulas se cubren de escamas y pueden ulcerarse, formando condilomas extensos. La localización más común de las pápulas es la espalda, la frente, la zona perioral y el occipucio. Nunca se encuentran en la cara externa de la mano.
La erupción sifilítica papular, a su vez, se divide en las siguientes variedades:
- La erupción lenticular puede aparecer tanto al inicio de la forma secundaria de la enfermedad como durante las recaídas. Los elementos de la erupción presentan la forma de nódulos con un diámetro de hasta cinco milímetros. La superficie es aplanada y lisa, con descamación gradual. En la etapa inicial de la enfermedad, estas erupciones suelen aparecer en la frente.
- La erupción miliar se localiza en la desembocadura de los folículos pilosos y presenta la apariencia de nódulos de hasta dos milímetros de tamaño. Los elementos son redondeados y compactos, de color rosa pálido. Puede aparecer en cualquier zona con crecimiento de vello.
- Las pápulas con forma de moneda se presentan durante una recurrencia de la sífilis. Se trata de una induración hemisférica con un diámetro aproximado de 25 milímetros, de color azul rojizo o marrón. Las pápulas suelen ser escasas y pueden presentarse en grupos, combinadas con otros elementos patológicos.
La erupción sifilítica en las palmas de las manos y los pies se presenta como manchas amarillentas y marrones con contornos bien definidos. En ocasiones, estas erupciones se asemejan a callos.
Complicaciones y consecuencias
El período de la enfermedad en el que comienzan a aparecer múltiples erupciones sifilíticas en diferentes partes del cuerpo y en las mucosas se denomina sífilis secundaria. Esta etapa es bastante peligrosa y, si no se detiene, puede tener consecuencias extremadamente negativas e irreversibles.
Desde el momento en que aparece la erupción, comienza una afectación gradual de todos los sistemas y órganos del cuerpo.
Sin tratamiento, la forma secundaria de sífilis puede durar de 2 a 5 años, y el proceso patológico puede extenderse al cerebro, afectando el sistema nervioso. Por lo tanto, a menudo se desarrolla neurosífilis, también conocida como sífilis ocular. Los signos de la neurosífilis suelen ser los siguientes:
- Dolor severo en la cabeza;
- Problemas de coordinación muscular;
- Pérdida de la capacidad de mover las extremidades (parálisis, parestesias);
- Trastornos mentales.
Cuando los ojos se ven afectados, una persona puede perder la visión por completo.
A su vez, la neurosífilis tardía y la sífilis visceral pueden complicarse:
- Con daño al músculo esquelético;
- Disminución de la inteligencia, deterioro de la memoria, demencia;
- Meningitis;
- Con glomerulonefritis membranosa;
- Un cambio feo en la apariencia;
- Daño cardiovascular severo.
Las personas infectadas con sífilis no están protegidas contra la posibilidad de reinfección, ya que no desarrollan inmunidad específica. Por lo tanto, se debe tener cuidado al elegir pareja sexual. Dado que las zonas dolorosas pueden tener una localización oculta, por ejemplo, dentro de la vagina, el recto o la boca, sin los resultados de las pruebas de laboratorio no se puede estar 100% seguro de la ausencia de infección.
Diagnostico erupción sifilítica
Para establecer el diagnóstico y el diagnóstico diferencial, las pruebas de laboratorio se consideran básicas. Sin embargo, primero el médico realizará otras pruebas diagnósticas, por ejemplo:
- La recopilación de datos anamnésicos sobre el paciente y el estudio de la historia de la enfermedad ayudan a determinar la causa más probable de la enfermedad;
- Un examen físico completo implica una evaluación general de la piel y las membranas mucosas.
Se debe entrevistar al paciente. El médico necesita saber cuándo y en qué circunstancias aparecieron los primeros signos de erupción sifilítica y si presentó otros síntomas sospechosos.
¿Cómo reconocer una erupción sifilítica? Externamente, es posible identificar la enfermedad, pero no siempre. En la mayoría de los pacientes, el diagnóstico de sífilis se establece mediante un análisis de sangre. Algunos pacientes se examinan con secreciones extraídas de formaciones ulceradas.
Las pruebas que confirman o refutan la presencia de infección sifilítica pueden ser las siguientes:
- Las pruebas no treponémicas se basan en la detección de anticuerpos producidos por el organismo como reacción a las sustancias lipídicas que componen la envoltura treponémica. Los anticuerpos suelen aparecer en la sangre aproximadamente una semana y media después de la formación del chancro. Esta es una prueba de cribado que no requiere mucho tiempo ni recursos, pero no es confirmatoria: solo indica la necesidad de un diagnóstico más profundo. También puede utilizarse para confirmar la eficacia del tratamiento.
- Las pruebas treponémicas son similares a las anteriores, pero en este caso el antígeno es un treponema. El método es más costoso, requiere tiempo y puede utilizarse para confirmar el diagnóstico.
- El ELISA es un ensayo inmunoabsorbente ligado a enzimas que se basa en la formación de complejos antígeno-anticuerpo. Cuando hay anticuerpos en el suero, se forma un complejo. Para el análisis, se utiliza un marcaje específico para determinar la población de anticuerpos.
- La inmunofluorescencia es una técnica basada en la capacidad de un microorganismo de secretarse si hay anticuerpos presentes en la sangre.
- La inmunotransferencia es un método moderno de alta precisión para el diagnóstico. Gracias a este diagnóstico, se determina tanto la presencia como el tipo de anticuerpos, lo que ayuda a determinar el estadio de la enfermedad. La inmunotransferencia se recomienda especialmente para la sífilis asintomática.
- El método de reacción serológica es una de las pruebas más comunes. Se utiliza con fines profilácticos, para el diagnóstico en cualquier etapa del exantema sifilítico, para confirmar la recuperación, para el seguimiento del tratamiento, etc. La prueba se basa en la estructura antigénica del patógeno.
- La reacción de Wassermann con unión del complemento es una prueba serológica estándar con más de cien años de antigüedad. Los resultados dependen del estadio del exantema sifilítico: en este estadio, los resultados son más plausibles. Los estadios inicial y terciario suelen arrojar resultados cuestionables.
- Prueba de inmunoadherencia: se basa en la interacción entre el agente causal y el suero humano. Si el paciente tiene sífilis, el sistema receptor de treponemas se adsorbe en la superficie del eritrocito. Se forma una suspensión típica, fácilmente identificable. El método es complejo y no siempre fiable.
- Reacción de hemaglutinación: solo es posible si se han desarrollado anticuerpos. La prueba es muy precisa y sensible, por lo que se utiliza ampliamente.
- La PCR es una técnica de reacción en cadena de la polimerasa basada en la detección de partículas de ácido nucleico de un microorganismo. Es una variante de la investigación genética molecular.
La determinación de la enfermedad mediante pruebas de laboratorio es bastante compleja. Solo el médico tratante interpreta los resultados.
El diagnóstico instrumental se prescribe para evaluar el estado de los órganos internos y del sistema nervioso central y para determinar complicaciones.
En principio, no es difícil distinguir la erupción sifilítica de otras patologías cutáneas: las erupciones no causan molestias, ya que no presentan ardor, picazón, descamación ni signos inflamatorios. Los elementos principales de la erupción se caracterizan por su redondez, contornos uniformes y una estructura propensa al polimorfismo. Al presionar la zona, se aclara, pero luego vuelve a adquirir un tono rojizo-rosado. En un día, pueden formarse alrededor de una docena de nuevos elementos. No sobresalen de la superficie de la piel, no presentan diferencias estructurales y no tienden a fusionarse.
Diagnóstico diferencial
El diagnóstico diferencial se realiza si existen dudas sobre el diagnóstico inicial. La enfermedad se distingue de otras patologías similares:
- Forma tóxica de dermatitis (la erupción tiende a desaparecer, hay picazón);
- Liquen rosado (manchas simétricas que aparecen después de la placa materna primaria);
- Reacción alérgica (erupción alérgica tradicional, picazón y descamación);
- Picaduras de pulgas, picaduras de piojos, etcétera;
- Rubéola (la erupción cubre todo el cuerpo, incluida la cara y el cuello, y desaparece después de tres días);
- Sarampión (las manchas tienden a fusionarse, son desiguales en diámetro, se acompañan de signos respiratorios y de intoxicación);
- Tifus (signo característico: al untar la erupción con solución de yodo, se observa su oscurecimiento).
Tratamiento erupción sifilítica
El tratamiento del exantema sifilítico consiste en la terapia general de la patología subyacente: la sífilis. Esta enfermedad es curable en casi todas las etapas, aunque en casos graves puede presentar consecuencias negativas. La elección de los fármacos es siempre individual y depende del estadio, la gravedad de la patología y la presencia de complicaciones. Los principales fármacos son los antibióticos:
- Macrólidos (eritromicina, midekamicina);
- Tetraciclinas (Tetraciclina);
- Estreptomicina, Ciprofloxacino;
- Fluoroquinolonas (Ofloxacina);
- Azitromicina.
En casos complicados, el tratamiento puede continuar durante varios años, con ciclos repetidos de antibióticoterapia y monitoreo periódico de la evolución de la curación. Cuando el sistema nervioso se ve afectado, los antibióticos por sí solos ya no son suficientes: se recetan medicamentos que contienen bismuto o arsénico, como Myarsenol, Biyoquinol y Novarsenol.
Si se detecta exantema sifilítico en una paciente embarazada, se le administran dos tratamientos: hospitalario y ambulatorio. Generalmente, este tratamiento dura de 5 a 6 meses e incluye la administración intramuscular de antibióticos penicilínicos, en particular oxacilina, bicilina, ampicilina y doxacilina. El régimen también incluye la administración de antihistamínicos.
Además de la terapia con antibióticos, a los pacientes se les prescriben complejos multivitamínicos, bioestimulantes, medicamentos inmunomoduladores y procedimientos de irradiación ultravioleta.
Pyrogenal y Prodigiosan se utilizan para estimular el flujo sanguíneo y linfático. Si la erupción sifilítica se complica con úlceras, se realiza un tratamiento con solución de bencilpenicilina con ungüento de Dimexid y acetamin. Para el tratamiento de las mucosas, se utilizan furacilina, gramicidina y ácido bórico. Los hombres tratan el pene con productos como Sulema y la uretra se lubrica con preparaciones como Protargol y Gibitan. Las mujeres se pulverizan con soluciones de permanganato de potasio; los genitales externos se tratan con Sulema.
Medicamentos y regímenes de tratamiento para la erupción sifilítica
La terapia ambulatoria suele ir acompañada del uso de estos regímenes de tratamiento:
- Retarpene o Extencillin 2,4 millones de UI/m2 una vez a la semana. La duración del tratamiento es de 4 semanas (cuatro inyecciones). O Bicilina-1 2,4 millones de UI/m2 una vez cada cinco días. El tratamiento requiere 5 inyecciones.
- Bicilina-3 a 2,4 millones de unidades o Bicilina-5 a 1,5 millones de unidades por vía intramuscular, dos veces por semana. El número de inyecciones es de 10 a 12.
- Sal de penicilina novocaína 600 mil U/m dos veces al día, o penicilina procaína v/m una vez al día 1,2 millones de U, durante 20-28 días, lo que depende de la duración de la enfermedad infecciosa.
El tratamiento hospitalario puede estar representado por los siguientes regímenes de terapia con antibióticos:
- Sal sódica de bencilpenicilina 1 mln U/m 4 veces al día con un intervalo de 6 horas, durante 20-28 días.
- Sal sódica de bencilpenicilina 1 millón de unidades 4 veces al día por vía intramuscular durante 7-10 días con cita posterior de terapia ambulatoria Retarpen o Extencillin 2,4 millones de unidades (dos inyecciones con un intervalo semanal).
Media hora antes de la primera inyección de antibiótico, al paciente se le administra un antihistamínico, por ejemplo, Diazolin, Dimedrol, Suprastin, etc.
El tratamiento no se realiza con todos los antibióticos a la vez: el médico selecciona individualmente los fármacos más adecuados para cada paciente, teniendo en cuenta su tolerancia y eficacia. Los pacientes con sífilis y procesos alérgicos como asma bronquial, fiebre del heno, etc., requieren un enfoque terapéutico específico.
Bicilina no se administra a personas con hipertensión, enfermedades del sistema digestivo o endocrino, hematopoyéticas, tuberculosis e infarto de miocardio. A los pacientes con problemas de salud, a las personas mayores de 55 años y a los niños no se les administra una dosis superior a 1,2 millones de unidades.
Una cefalosporina de tercera generación, la ceftriaxona, suele ser el fármaco de referencia para el tratamiento del exantema sifilítico. Su mecanismo de acción es similar al de la penicilina: altera la síntesis de la pared celular del microorganismo patógeno.
En el tratamiento de la sífilis, se utilizan comúnmente medicamentos inyectables. Los antibióticos rara vez se recetan, principalmente debido a su menor eficacia. [ 6 ]
Prevención
La prevención del exantema sifilítico suele ser la misma que la de la sífilis u otras enfermedades venéreas. Consiste en monitorear el estado de salud de los pacientes tras la curación y registrar todos los casos detectados. Tras el tratamiento de la sífilis, los pacientes se inscriben en el dispensario de una institución policlínica: cada etapa de la enfermedad implica un período contable diferente, claramente definido y etiquetado en las normas médicas. Para prevenir la propagación del agente infeccioso, se tienen en cuenta todas las relaciones sexuales del paciente. Es obligatorio realizar tratamiento preventivo a quienes hayan estado en contacto cercano con una persona enferma. Durante el tratamiento, a todos los pacientes se les prohíbe la actividad sexual y la donación de sangre.
Cuando se detecta un caso de sífilis, el médico prescribe tratamiento tanto para el paciente como para su pareja sexual, independientemente de la presencia de sarpullido u otros signos de sífilis. Esto se debe a que el agente patógeno permanece en el organismo de la pareja, lo que puede provocar una reaparición de la infección, incluso si esta se encuentra latente.
Los métodos de prevención individual implican el uso de métodos anticonceptivos de barrera durante todas las relaciones sexuales. Se fomenta una vida sexual estable con una pareja estable.
Si alguno de los miembros de la pareja presenta síntomas sospechosos, debe acudir inmediatamente a un médico para obtener un diagnóstico, sin esperar a que aparezcan signos evidentes de la enfermedad, en particular, la erupción sifilítica. El diagnóstico y el tratamiento tempranos son la clave para una curación rápida y exitosa, sin consecuencias adversas para la salud.
Pronóstico
El pronóstico de la enfermedad depende directamente de la etapa en la que se inició el tratamiento. Un factor importante es cuándo el paciente buscó ayuda médica y cuán estrictamente siguió las instrucciones del médico. Si la erupción sifilítica se diagnostica inmediatamente después de su aparición, cuando la infección aún no ha tenido tiempo de causar daños significativos al organismo ni ha causado daños irreversibles, en particular en el sistema nervioso central, se puede esperar un resultado favorable del tratamiento.
La terapia compleja con el uso de medicamentos y técnicas antibacterianas modernas, en casi todos los pacientes, termina con una recuperación completa, con confirmación de laboratorio de la curación y prevención de recurrencias tardías de la enfermedad.
Si se detecta una erupción sifilítica en una mujer durante el embarazo, el pronóstico puede ser complejo según la edad gestacional y el estado intrauterino del futuro bebé. Si la patología se detecta en el primer trimestre y el tratamiento es urgente y eficaz, la paciente tiene todas las posibilidades de gestar y dar a luz a un bebé sano. Si se diagnostica una forma congénita de la enfermedad, solo se puede afirmar un pronóstico positivo si se prescribe un tratamiento antisifilítico adecuado bajo estricta supervisión médica.
Las etapas tardías de la sífilis son más difíciles de tratar, ya que a menudo sólo es posible suspender el proceso de la enfermedad, sin posibilidad de restaurar la condición y la función de los órganos afectados.
El pronóstico en esta situación es comparable al de cualquier patología escalonada: el diagnóstico precoz de la enfermedad implica un tratamiento más rápido y sencillo. Los casos desatendidos son difíciles de curar, con una mayor probabilidad de desarrollar consecuencias adversas. La sífilis secundaria es la etapa en la que se presenta la erupción sifilítica; en esta etapa, la gran mayoría de los pacientes logran eliminar por completo la enfermedad.

