Médico experto del artículo.
Nuevos artículos
Derrame pericárdico: norma, método de determinación
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
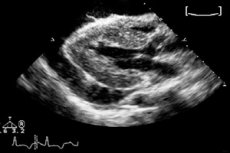
Si el volumen de líquido en el espacio pericárdico tiende a aumentar de forma patológica, se habla de derrame pericárdico. Durante la exploración, se detecta una cavidad econegativa oscurecida, principalmente mediante acceso subcostal. El derrame pericárdico puede tener diversas causas, y el tratamiento se centra principalmente en eliminar las causas subyacentes de la patología.
Epidemiología
El derrame pericárdico se presenta en el 6-7% de los pacientes adultos. Este es un indicador bastante promedio, que depende de la edad de los pacientes:
- Menos del 1% de los casos con derrame se diagnostican en personas de 20 a 30 años;
- Aproximadamente el 15% de los casos con derrame se detectan en pacientes mayores de 80 años.
Tras una cirugía cardíaca (corrección del sistema valvular, derivación aortocoronaria), se observa derrame pericárdico en el 77 % de los pacientes operados. En el 76 % de estos casos, no se requiere tratamiento adicional.
Causas derrame pericárdico
Con la mejora de los métodos de diagnóstico, el derrame pericárdico se detecta con mucha más frecuencia que antes. Las causas más comunes son procesos inflamatorios en el pericardio, formaciones tumorales y iatrogenia.
En ausencia de inflamación en el pericardio, en muchos casos el mecanismo de desarrollo del derrame sigue sin estar claro.
Ciertos factores de riesgo juegan un papel importante en la aparición del derrame:
- procesos inflamatorios en el tejido cardíaco;
- cirugía cardíaca;
- infarto agudo de miocardio;
- insuficiencia cardíaca;
- insuficiencia renal crónica;
- factor iatrogénico;
- enfermedades metabólicas;
- procesos autoinmunes;
- lesiones en el pecho;
- quilopericardio (acumulación de líquido linfático en la cavidad pericárdica);
- período de gestación de un niño.
Existe también el concepto de derrame “idiopático”: se habla de este tipo de patología cuando no se puede determinar la causa de la enfermedad.
Patogenesia
El derrame pericárdico es la acumulación de cantidades variables de líquido alrededor del corazón.
El pericardio es una bolsa de dos capas que rodea el corazón. Cualquier persona sana tiene una pequeña cantidad de líquido en la cavidad pericárdica, lo cual se considera normal.
En diversas enfermedades o lesiones que afectan al pericardio, el líquido en la cavidad aumenta considerablemente. En este caso, no es necesario que exista un proceso inflamatorio. A menudo, el derrame se convierte en una acumulación de secreción sanguinolenta tras una cirugía o una lesión traumática.
Si el volumen del derrame es demasiado grande, superando el nivel pericárdico máximo permisible, se puede generar una presión adicional sobre las estructuras cardíacas de la cavidad. En todos los casos, esto afecta directamente su funcionalidad.
Si el paciente no recibe atención médica oportuna, el derrame pericárdico puede provocar una serie de consecuencias negativas, incluida la muerte.
Síntomas derrame pericárdico
El derrame pericárdico es indoloro en la mayoría de los casos: el dolor es típico del derrame causado por pericarditis aguda. Al auscultar, se aprecian tonos cardíacos apagados y, en ocasiones, ruidos de fricción pericárdica. Si el derrame es voluminoso, es posible que se produzca una compresión del segmento basal del pulmón izquierdo, que se caracteriza por respiración débil, estertores de microburbujas y crepitación. El pulso y la presión arterial no suelen sobrepasar los límites normales, a menos que la afección sea cercana al taponamiento.
Si el derrame pericárdico se asocia a un infarto, el paciente puede presentar fiebre y se pueden oír claramente los roces pericárdicos. También se acumula líquido en la pleura y la cavidad abdominal. Estos problemas suelen detectarse a partir del décimo día y hasta dos meses después del infarto.
Los primeros signos no siempre son perceptibles y dependen de la rapidez con la que se acumula el derrame en el pericardio, de la compresión del corazón, etc. Con mayor frecuencia, los pacientes se quejan de una sensación de pesadez y dolor detrás del esternón. Si se comprimen los órganos cercanos, se observan dificultades para respirar y tragar, además de tos y ronquera. Muchos pacientes experimentan hinchazón de la cara y el cuello, inflamación de los vasos venosos del cuello (al inhalar) y un aumento de los signos de actividad cardíaca insuficiente.
Los síntomas generales pueden estar asociados al desarrollo de un proceso inflamatorio exudativo:
- La infección se acompaña de escalofríos, signos de intoxicación, fiebre;
- La tuberculosis se caracteriza por aumento de la sudoración, pérdida de apetito, pérdida de peso y agrandamiento del hígado.
Si el derrame pericárdico está asociado a procesos tumorales, son típicos el dolor torácico, las alteraciones del ritmo auricular y el taponamiento creciente.
Cuando hay una gran cantidad de derrame, los pacientes a menudo prefieren adoptar una posición sentada, ya que es la más óptima para su bienestar.
 [ 16 ]
[ 16 ]
Formas
El derrame pericárdico puede ser diferente; en primer lugar, la composición del líquido en el derrame varía. Así, puede ser seroso, fibroseroso, purulento, sanguinolento (hemorrágico), putrefacto o con colesterol. El derrame seroso es típico de la fase inflamatoria inicial: este líquido contiene proteínas y agua. Además, en el derrame fibroseroso se presentan filamentos de fibrina. El derrame sanguinolento se produce con daño vascular: contiene muchos eritrocitos. El exudado purulento contiene leucocitos y partículas de tejido muerto, mientras que el exudado putrefacto contiene flora anaerobia.
Las características clínicas también influyen en el desarrollo de un tipo particular de derrame pericárdico: así, la patología puede o no estar acompañada de taponamiento cardíaco.
Complicaciones y consecuencias
La cavidad pericárdica solo puede contener un cierto volumen de líquido. Si el derrame pericárdico excede los límites permisibles, se producen diversos trastornos.
El revestimiento interno del pericardio está formado por una fina capa de células adyacentes al corazón. La capa externa es más gruesa y elástica, por lo que, cuando se acumula un derrame excesivo, los tejidos pericárdicos se comprimen hacia adentro, ejerciendo presión sobre el corazón.
Cuanto mayor sea la presión ejercida por el líquido, más difícil será el correcto funcionamiento del corazón. Las estructuras de las cámaras cardíacas no se llenan lo suficiente o incluso se dañan parcialmente. Estos procesos conducen al llamado taponamiento cardíaco: la función del órgano se ve afectada y la hemodinámica sistémica se altera. Con un rápido agravamiento de la patología, se altera el ritmo cardíaco, pudiendo producirse un infarto, un shock cardiogénico e incluso la muerte.
Las consecuencias tardías incluyen el desarrollo de pericarditis fibrinosa y pérdida de la conducción de impulsos entre los ventrículos y las aurículas.
Diagnostico derrame pericárdico
El diagnóstico preliminar de derrame pericárdico se basa en el cuadro clínico característico. Sin embargo, con frecuencia, los médicos solo consideran la posible presencia de derrame al examinar los resultados de una radiografía, donde se observa claramente un aumento del contorno cardíaco.
El ECG muestra una disminución del voltaje del complejo QRS, con ritmo sinusal preservado en la gran mayoría de los pacientes. Si se trata de un derrame significativo, el ECG se manifiesta como alternancia eléctrica (aumento y disminución de la amplitud de las ondas P y T, o del complejo QRS, según el momento de la contracción cardíaca).
La ecocardiografía es un método particularmente sensible que se utiliza con frecuencia cuando se sospecha un derrame pericárdico. El diagnóstico se confirma mediante la visualización de un espacio econegativo persistente en el segmento anterior o distal de la bursa pericárdica. Por lo general, el derrame se caracteriza por circulación, pero el líquido también puede localizarse regionalmente. En este último caso, la ecocardiografía 2D se utiliza con éxito para el diagnóstico. Si no hay colapso de la cavidad, se puede descartar un taponamiento cardíaco.
El diagnóstico instrumental adicional puede incluir métodos como la tomografía computarizada y la resonancia magnética. Estos procedimientos permiten una evaluación precisa de la localización espacial y el volumen del derrame pericárdico. Sin embargo, su uso solo se justifica si la ecocardiografía no es posible o si existe derrame local.
Se realizan pruebas de laboratorio para evaluar el estado general del organismo:
- Se evalúan los parámetros de coagulación sanguínea y los niveles de colesterol;
- Se determina la presencia de un proceso inflamatorio en el organismo;
- Se controla la capacidad funcional de los riñones y del hígado.
 [ 31 ]
[ 31 ]
Diagnóstico diferencial
Los datos ecocardiográficos en el derrame pericárdico deben diferenciarse de la pleuresía del lado izquierdo y el aumento de la proliferación del tejido graso epicárdico.
Cuando el derrame se acumula, las aurículas sufren, provocando la separación cardíaca y aórtica; estos cambios no son típicos del derrame pleural. Sin embargo, en muchos casos, es difícil diferenciar las patologías mencionadas. Además, el derrame pleural y pericárdico suelen presentarse juntos. El derrame pleural derecho puede observarse en el abordaje subcostal: la patología presenta la apariencia de un espacio econegativo ubicado cerca del hígado.
La capa de grasa epicárdica en el ecocardiograma se distingue por una estructura granular o de grano fino. Se localiza alrededor del borde libre del ventrículo derecho. Esta afección es más frecuente en pacientes de edad avanzada o en personas con problemas de sobrepeso o diabetes.
Tratamiento derrame pericárdico
Las medidas de tratamiento incluyen el impacto sobre la enfermedad subyacente, si esta se detecta. Posteriormente, actúan directamente sobre la presencia de derrame pericárdico.
En caso de derrame leve, si el paciente no presenta ninguna molestia, no se podrá administrar tratamiento. Se recomienda repetir el ecocardiograma de control a los tres y seis meses para evaluar la dinámica.
La monitorización clínica dinámica es necesaria tanto en el derrame moderado como en el grave, junto con un tratamiento conservador.
Se utiliza tratamiento con antiinflamatorios no esteroideos. Entre estos fármacos, se suele dar preferencia al diclofenaco sódico, así como a la nimesulida y al Movalis. El ácido acetilsalicílico ayuda a aliviar el dolor, y la colchicina puede prevenir la reaparición del derrame.
En caso de dolor intenso y fiebre, en algunos casos es adecuado el uso de glucocorticoides, por ejemplo, prednisolona, en un tratamiento corto con retirada completa a los 7-14 días. Los glucocorticoides se utilizan principalmente para causas autoinmunes o postoperatorias de derrame.
Para prevenir el sangrado, a menudo se evitan los anticoagulantes. No se recetan si el paciente presenta un proceso inflamatorio agudo en el pericardio.
Derrame pericárdico: medicamentos
- El diclofenaco sódico (75 mg) se administra por vía intramuscular diariamente durante 10 a 12 días. También se puede usar en comprimidos (100 mg/día) durante 1 a 1,5 meses.
- Nimesulida: 100 mg al día por vía oral. La duración del tratamiento la determina el médico.
- Movalis – tomar 7,5 mg diariamente durante dos semanas o un mes.
- Celebrex: tomar 200 mg por la mañana y por la noche durante dos semanas (es posible continuar su uso hasta un mes).
- Prednisolona: se toma entre 40 y 60 mg por día, en un tratamiento mínimo corto.
Durante el tratamiento, es necesario tener en cuenta la alta probabilidad de desarrollar efectos secundarios a los medicamentos. Por ejemplo, los antiinflamatorios no esteroideos pueden provocar somnolencia, dolor de cabeza y mareos. Se observan con frecuencia problemas digestivos: náuseas, dolor abdominal, acidez estomacal y erosiones de la mucosa. El hemograma puede presentar alteraciones: se detecta anemia, trombocitopenia, leucopenia y agrenulocitosis.
El uso de prednisolona presenta efectos secundarios, principalmente con tratamientos prolongados. Por lo tanto, no se recomienda un tratamiento prolongado ni suspender el medicamento bruscamente.
Vitaminas
La lista de nutrientes esenciales para la salud cardíaca es extensa. Sin embargo, si padece un problema como un derrame pericárdico, definitivamente debería incluir en su dieta al menos la mayoría de las vitaminas que se enumeran a continuación:
- Ácido ascórbico: mejora el curso del metabolismo basal, fortalece el músculo cardíaco y los vasos sanguíneos, previene la hipercolesterolemia.
- Vitamina A: previene el desarrollo de la aterosclerosis, fortalece los vasos sanguíneos.
- Vitamina E: inhibe la oxidación de las grasas y protege el tejido cardíaco de daños.
- Vitamina P: ayuda a fortalecer las paredes arteriales y previene el sangrado.
- Vitamina F (ácidos grasos: linolénico, linoleico y araquidónico): fortalece el tejido cardíaco, normaliza los niveles de colesterol en sangre y previene la formación de trombos.
- La coenzima Q10 es un componente similar a una vitamina sintetizado en el hígado que puede prevenir daños al tejido cardíaco, prevenir el envejecimiento prematuro del cuerpo y tiene un efecto beneficioso sobre el ritmo cardíaco.
- Vitamina B 1 – necesaria para la transmisión de alta calidad de los impulsos nerviosos y una mejor contractilidad del miocardio.
- Vitamina B 6 – promueve la eliminación del exceso de colesterol del cuerpo.
Tratamiento de fisioterapia
La fisioterapia y la terapia de ejercicios solo se pueden utilizar en la etapa de rehabilitación del paciente, tras la estabilización de todos los signos vitales. Se recomiendan masajes y gimnasia ligera para todos los grupos musculares. Se incorporan gradualmente ejercicios con pelota, bastones y máquinas de ejercicio. A medida que progresa la recuperación, se permiten ejercicios de fuerza y juegos para personas con movilidad reducida. Se recomiendan caminatas y calentamientos matutinos con cierta frecuencia.
A menudo se recomiendan los siguientes procedimientos de fisioterapia:
- Electrosueño con una frecuencia de 5-10 Hz, durante 20-30 minutos, una vez cada dos días. El tratamiento dura hasta 12 sesiones.
- Oxigenoterapia – 50-60% con una duración de sesión de 20-30 minutos, 2-3 veces al día.
- Baños de dióxido de carbono, sulfuro, radón y yodo-bromo en los pies, cada dos días. El tratamiento consta de 10 a 12 procedimientos.
Se espera un buen efecto recuperador de la aeroterapia y los baños de aire.
Remedios populares
Para mantener la salud cardíaca, es fundamental comer bien y no excederse. La dieta debe incluir mariscos, frutos secos, cítricos, calabaza, verduras de hoja verde, bayas y frutos secos. También se recomienda consumir aceite de linaza, aceite de pescado, miel y pan de abeja.
- El jugo de tusílago recién exprimido (hojas) se considera un buen remedio popular para el derrame pericárdico. Beba el jugo hasta seis veces al día, de 1 a 2 cucharadas. Según los expertos, un tratamiento de dos semanas al año es suficiente para mejorar la salud del corazón.
- Prepare una mezcla de miel y nueces a partes iguales. Para curar el derrame pericárdico más rápidamente, consuma 60 g de esta mezcla al día.
- Mezcle 100 ml de jugo de hoja de aloe con 200 ml de miel natural y añada 200 ml de vino Cahors de calidad. Tome una cucharadita de la mezcla antes de cada comida.
Si el derrame pericárdico se asocia a procesos inflamatorios en el tejido cardíaco, la tintura de aciano puede ser un buen remedio. Tome una cucharada de aciano seco (flores), vierta 100 ml de alcohol (o vodka de alta calidad) y deje reposar en un recipiente cerrado durante dos semanas. Luego, filtre la tintura y tome 20 gotas tres veces al día, media hora antes de las comidas. La duración del tratamiento varía según el estado del paciente.
Tratamiento a base de hierbas
Las recetas de la medicina tradicional suelen incluir tratamientos a base de hierbas. Existen muchas maneras conocidas de eliminar el derrame pericárdico con plantas medicinales. A continuación, enumeramos las más populares.
- Prepare una mezcla de agripalma, siempreviva, flores de espino y manzanilla medicinal. Mezcle bien todos los ingredientes y añada 1 cucharada de la mezcla a 250 ml de agua hirviendo. Deje reposar tapado durante la noche y fíltrela. Tome 100 ml tres veces al día entre las comidas.
- Mezclar anís estrellado, raíz de valeriana triturada, milenrama y melisa. Verter 250 ml de agua hirviendo sobre una cucharada de la mezcla, tapar durante media hora y filtrar. Beber la infusión resultante 2 o 3 veces al día.
- Tome amentos grandes de abedul, viértalos en un frasco (1 l) llenándolo hasta dos tercios y luego llénelo con vodka hasta el borde. Cierre el recipiente y deje reposar el medicamento durante dos semanas. No filtre la tintura. Tome 20 gotas del remedio todos los días 30 minutos antes del desayuno, el almuerzo y la cena.
Además, se recomienda preparar diariamente infusiones y tés de hierbas, que incluyan las siguientes hierbas: diente de león, brotes de álamo temblón, knotweed, conos de lúpulo, hojas de melisa, tomillo, adonis primaveral, hojas de menta.
Homeopatía
El tratamiento prescrito por el médico puede complementarse con éxito con medicamentos homeopáticos. Estos se seleccionan según la causa del derrame pericárdico. También se tienen en cuenta los principales síntomas de la patología, las características constitucionales del paciente, su edad y la presencia de enfermedades concomitantes. Con mayor frecuencia, en caso de derrame pericárdico, los especialistas recomiendan el uso de los siguientes medicamentos:
- Acónito: ayuda a eliminar el dolor de pecho y a normalizar el ritmo cardíaco y la presión arterial. Se recomienda especialmente para la rápida evolución de las cardiopatías.
- La árnica se utiliza a menudo para restaurar el corazón después de un ataque cardíaco, ya que tonifica el miocardio, normaliza las contracciones cardíacas y promueve la curación del daño al tejido cardíaco.
- Cactus - se prescribe si el derrame pericárdico se acompaña de una disminución de la presión, un pulso débil y una sensación de constricción en el pecho.
- Arsenicum album - se utiliza en casos de constitución débil con aumento de fatiga, derrame pericárdico crónico y dolor ardiente en el pecho.
- Carbo vegetabilis se prescribe para la hipoxia tisular crónica, el flujo sanguíneo pericárdico deteriorado y la insuficiencia cardiopulmonar crónica.
- La glonoína ayuda si el derrame pericárdico está asociado con angina de pecho, insuficiencia coronaria aguda e hipertensión.
- Krategus - se utiliza para eliminar derrames en ancianos, así como en edemas cardíacos, hipertrofia miocárdica y angina estable.
Tratamiento quirúrgico
Si se acumula un gran volumen de derrame, es necesario bombearlo. Esto se realiza mediante una punción pericárdica quirúrgica, con la inserción de una aguja hueca en el espacio pericárdico. Este procedimiento se realiza a menudo para aliviar el corazón y eliminar el exceso de líquido, y se considera un método de tratamiento relativamente seguro.
La punción la realiza únicamente un médico. Se inserta una aguja especial con una luz grande en un punto justo debajo del borde del corazón. Si el derrame es abundante, no se extrae de inmediato, sino aproximadamente de 150 a 200 ml cada vez. Si se detecta pus en el derrame, se pueden inyectar soluciones antibióticas en la cavidad pericárdica.
En casos graves, puede ser necesaria una toracotomía, una operación para abrir el tórax y resecar el pericardio. Este procedimiento no se realiza con frecuencia y la tasa de mortalidad por resección es de hasta el 10 %.
Prevención
La prevención básica del derrame pericárdico se centra en prevenir las patologías que contribuyen a su aparición. Se debe prestar especial atención al fortalecimiento general del organismo y a la mejora de la calidad de la protección inmunitaria.
Los médicos aconsejan:
- caminar a menudo en áreas verdes, respirar aire limpio;
- practicar actividad física moderada, hacer ejercicios matutinos;
- mantener el equilibrio electrolítico, beber suficientes líquidos;
- comer bien, aportando al cuerpo todos los nutrientes necesarios;
- Evite fumar (incluido el tabaquismo pasivo), no abuse del alcohol.
Los médicos recomiendan incluso a las personas completamente sanas controlar sistemáticamente el estado del sistema cardiovascular: realizar un ECG o una ecografía del corazón una vez cada dos años.
Pronóstico
El pronóstico del derrame pericárdico depende de muchos factores. La principal complicación probable es el desarrollo de taponamiento cardíaco, así como fibrilación auricular paroxística o taquicardia supraventricular. La pericarditis exudativa suele cronificarse y volverse constrictiva.
La tasa de mortalidad más alta se observa en el taponamiento cardíaco, por lo que es imposible predecir con precisión el desenlace de la enfermedad en tal situación. Los expertos señalan que la calidad de dicho pronóstico depende en gran medida de la causa de la patología y de la prontitud de la atención médica brindada. Si se evita el taponamiento, el derrame pericárdico puede eliminarse sin consecuencias negativas para el paciente.

