Médico experto del artículo.
Nuevos artículos
Hiperqueratosis del cuello uterino
Último revisado: 05.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Muchos médicos consideran esta patología como una afección precancerosa del cuello uterino. La leucoplasia o la hiperqueratosis cervical son dos nombres para la misma enfermedad, que consiste en un endurecimiento del epitelio del órgano.
Código CIE-10
En la medicina mundial, existe un registro de enfermedades: la "Clasificación Internacional de Enfermedades, Décima Revisión" (código CIE 10). En él, los cambios en la fisiología del útero que nos interesan tienen su propia codificación y pueden designarse con un código individual, el N88.0, que se denomina leucoplasia del cuello uterino.
Causas de la hiperqueratosis cervical
Hoy en día, los médicos están preparados para identificar diversas causas que pueden provocar la patología descrita en este artículo. Las causas de la hiperqueratosis cervical pueden ser las siguientes:
- Descuido de las normas de higiene personal.
- Cambios en los niveles hormonales.
- Alteración del sistema endocrino.
- Promiscuidad en las relaciones sexuales, compromiso con el sexo duro.
- El cáncer de cuello uterino representa casi un tercio de los casos.
- Una lesión infecciosa del aparato reproductor femenino. Podría ser, por ejemplo, el virus del papiloma.
- Rastros bacterianos de infección. Por ejemplo, gonorrea, clamidia y otras.
- Disminución del estado inmunológico de una mujer.
- Trauma. Por ejemplo, trauma de nacimiento, cuyas consecuencias se recuperaron sin la supervisión de especialistas.
- Un proceso inflamatorio que ocurre en los órganos pélvicos.
- Síndrome de fatiga crónica.
- Fijación incorrecta de un método anticonceptivo. Por ejemplo, un DIU.
- Un aborto, y quizás más de uno. El órgano sufre un traumatismo mecánico.
Sin embargo, cabe recordar que el mecanismo en sí y su relación directa con las causas mencionadas no se han establecido completamente hasta la fecha. Si una mujer presenta al menos uno de estos factores, debe prestar más atención a su salud y registrar la aparición de nuevos síntomas. Es imprescindible consultar con un ginecólogo-obstetra.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
Patogenesia
Para tratar una enfermedad específica con la mayor eficacia, es necesario conocer no solo la causa, sino también su patogénesis. En este caso, la patología progresa en el contexto de un proceso inflamatorio crónico leve. La irritación constante de la mucosa provoca los cambios negativos que conducen a la enfermedad. La probabilidad de transformación en estructuras malignas es especialmente alta si la coloración de la zona afectada es irregular.
Síntomas de la hiperqueratosis cervical
En una etapa temprana de la enfermedad, es posible que una mujer ni siquiera sospeche que tiene esta lesión, ya que inicialmente no se manifiesta. Solo un especialista puede detectarla en este momento durante una revisión ginecológica de rutina. Los síntomas de la hiperqueratosis cervical se manifiestan como placas blancas en el exocérvix.
Si estos signos no son tan evidentes, se deriva a la paciente a una colposcopia, tras la cual el ginecólogo-obstetra emitirá una conclusión. Sin embargo, a veces este método de examen por sí solo no es suficiente y se requiere un examen más exhaustivo de la paciente.
En algunos casos, una persona con problemas de salud puede experimentar un aumento del flujo vaginal. Generalmente, se trata de un líquido translúcido con un olor desagradable.
Después de la relación sexual, una mujer puede notar pequeñas cantidades de secreción de sangre.
Primeros signos
Como ya se mencionó, la hiperqueratosis cervical no presenta síntomas pronunciados. Sin embargo, los primeros signos que deberían alertarla y hacerla acudir al ginecólogo son el aumento del volumen de leucorrea vaginal y su olor desagradable.
Hiperqueratosis menor del cuello uterino
Si los cambios patológicos han cubierto una pequeña área de la membrana mucosa (hiperqueratosis leve del cuello uterino), entonces no debe preocuparse demasiado, tal patología no es peligrosa.
Es especialmente necesario estar alerta en mujeres en la premenopausia o preclimaterio. Los casos de lesiones mucosas en mujeres jóvenes son menos frecuentes.
Hiperqueratosis focal del cuello uterino.
La hiperqueratosis focal verdadera del cuello uterino es una deficiencia grave de hormonas sexuales femeninas y un predominio significativo de otras, incluidas las masculinas. El nombre de esta patología se debe a la clara delimitación de los focos patológicos. Estos focos son manchas blanquecinas planas con un brillo ligeramente mate. Este tipo de trastorno de la capa epitelial también se denomina pseudoerosión.
La paraqueratosis es una de las variedades de esta enfermedad, que se presenta de forma aislada. La principal causa de su manifestación puede ser un traumatismo, especialmente peligroso si se produce en los genitales femeninos durante el parto, sobre todo si la cicatrización posterior se produce sin supervisión médica. En esta situación, el cuerpo reduce la producción de queratohialina, responsable de la elasticidad de la mucosa. Visualmente, esto se percibe como un desierto abrasador y agrietado.
Sin embargo, los oncólogos consideran que la disqueratosis es la más peligrosa en términos de degeneración. Con este tipo de trastorno, las células de la capa epitelial comienzan a dividirse de forma caótica y acelerada, lo que provoca la aparición y el crecimiento de neoplasias.
Este tipo de hiperqueratosis focal del cuello uterino se asemeja visualmente a una coliflor que crece en la mucosa. Durante una serie de estudios (incluida la histología), los médicos detectan una estructura interna granular en estos crecimientos, recubierta por una capa externa ligeramente excesiva. Debido a la interrupción del proceso de exfoliación de las células queratinizadas, estas comienzan a formarse capa tras capa y, en casos avanzados, estos conglomerados alcanzan tamaños considerables. El diagnóstico definitivo solo se puede determinar tras un examen exhaustivo de la paciente.
Hiperqueratosis del cuello uterino durante el embarazo
Desde el momento en que una mujer comienza a llevar un feto bajo su corazón hasta el momento de su nacimiento, cualquier madre está muy preocupada por su salud, con miedo de dañar a su bebé.
Por lo tanto, si a una mujer le diagnostican hiperqueratosis cervical durante el embarazo, naturalmente entra en pánico.
Pero solo un especialista cualificado puede determinar si esta enfermedad es peligrosa o no, tras realizar todos los exámenes necesarios. En caso de anomalías menores, la parturienta no debe preocuparse. Esta patología no afectará el curso del embarazo ni la obstetricia. Y solo después del nacimiento del bebé, el médico tratante tratará el problema de la mujer.
Pero si la enfermedad es una forma más grave de patología, sólo un médico puede decidir medidas adicionales para detenerla.
Consecuencias
Si la patología se reconoce en una etapa temprana y se toman las medidas adecuadas para dicha enfermedad, las consecuencias de su manifestación son mínimas y prácticamente no tendrán ningún efecto en la calidad de vida de la mujer y su deseo de concebir, gestar y dar a luz un bebé, cumpliendo con su deber hacia la naturaleza.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
Complicaciones
Si la enfermedad se diagnostica en una etapa posterior, pueden presentarse complicaciones. Una de las más peligrosas es la degeneración de células epiteliales sanas en neoplasias cancerosas. En este caso, su división suele acelerarse y se produce de forma totalmente caótica.
Diagnóstico de la hiperqueratosis cervical
La sospecha de una patología puede surgir en el especialista durante la siguiente visita de la mujer al ginecólogo. El diagnóstico de hiperqueratosis cervical se realiza siguiendo ciertas reglas.
- Se trata de un examen visual de una mujer sentada en una silla con un espejo ginecológico. El ginecólogo puede observar una mancha blanquecina en el cuello uterino.
- Recopilación de la anamnesis del paciente:
- Enfermedades.
- Parto.
- Abortos.
- Herencia.
- Realización de una colposcopia. Toma de material en forma de raspado citológico.
- Examen de ultrasonido.
- Realizar las pruebas de laboratorio necesarias.
- Si es necesario, el médico prescribe una radiografía (para determinar enfermedades concomitantes).
 [ 18 ], [ 19 ], [ 20 ], [ 21 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ]
Pruebas
Lo primero que se prescribe a un paciente con sospecha de la enfermedad de la que trata este artículo son pruebas realizadas en condiciones de laboratorio.
- La reacción en cadena de la polimerasa (PCR) es un método de diagnóstico genético molecular altamente informativo y preciso. Su aplicación permite identificar diversas patologías infecciosas y hereditarias, tanto agudas como crónicas.
- La prueba de Papanicolaou, o como la llaman los profesionales médicos, es un análisis citológico cuyo material es un frotis obtenido durante un examen ginecológico de rutina. La muestra se envía al laboratorio para su análisis al microscopio. Si se detectan células atípicas, se le prescribe a la mujer un examen adicional.
- Cultivo bacteriológico de leucorrea para flora.
- Prueba del virus del papiloma humano (VPH). El frotis se envía para la reacción en cadena de la polimerasa (PCR). Si se detecta VPH, se determina su tipo.
- Se realiza una biopsia. Durante la colposcopia, se toma una pequeña muestra de tejido cervical con un instrumento especial. Esta se examina en el laboratorio con un microscopio de alta resolución. Se evalúa la presencia de displasia y su gravedad.
Además, sin falta, la mujer debe someterse:
- Análisis de sangre generales y bioquímicos.
- Análisis de sangre para determinar los niveles de hormonas tiroideas y de la corteza suprarrenal.
- Análisis general y bioquímico de orina.
- Sangre para determinar tipo sanguíneo y factor Rh.
- Determinación del nivel de hormonas sexuales en orina y sangre.
 [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 22 ], [ 23 ], [ 24 ], [ 25 ]
Diagnóstico instrumental
Hoy en día es difícil imaginar la medicina moderna sin la ayuda de equipos de diagnóstico. El diagnóstico instrumental ha adquirido una importancia crucial para un diagnóstico preciso y rápido. La enfermedad que nos interesa puede diagnosticarse mediante diversos métodos médicos. Los más populares son:
- Colposcopia.
- Examen ecográfico de los órganos pélvicos.
- Histeroscopia con biopsia dirigida del órgano en cuestión para determinar atilia.
- Radiografía de la zona pélvica. Permite evaluar el estado de las estructuras óseas de la cadera, descartando o confirmando enfermedades concomitantes.
Diagnóstico diferencial
Tras realizar todos los exámenes necesarios al paciente, el médico tratante realiza el diagnóstico diferencial. Este consiste en analizar los resultados de los estudios de laboratorio e instrumentales, una exploración visual y el historial médico del paciente. Con base en esto, se descartan enfermedades con síntomas similares, pero no confirmadas mediante investigación.
Este análisis permite un diagnóstico más preciso de la enfermedad, así como determinar su etapa de desarrollo. Solo con el cuadro clínico completo de la patología se puede iniciar el tratamiento eficaz, así como las medidas preventivas necesarias para mantener al paciente en remisión.
¿A quién contactar?
Tratamiento de la hiperqueratosis del cuello uterino
Una vez realizada la exploración y establecido el diagnóstico, el tratamiento de la hiperqueratosis cervical depende de la gravedad de la patología. En la mayoría de los casos, se trata de un tratamiento quirúrgico. Tras dicha terapia, los pacientes suelen tener un pronóstico favorable.
La elección del médico del método de tratamiento más eficaz se basa en una serie de factores:
- Edad de la mujer.
- El estado de su sistema reproductivo: si la mujer ha dado a luz o no, y si planea hacerlo en el futuro o no.
Si la paciente aún no ha superado los límites de su capacidad reproductiva y no descarta la posibilidad de tener hijos en el futuro, se le aplican métodos de influencia más suaves:
- Esto podría ser vaporización láser. La esencia del método reside en el intenso calentamiento de las células patológicas mediante un rayo láser, lo que provoca su necrosis, es decir, su muerte.
- La criodestrucción es lo opuesto a la acción anterior. Es el proceso de quemar tejidos mutados a bajas temperaturas generadas por nitrógeno líquido.
- Tratamiento radioquirúrgico.
- Es posible cauterizar zonas patológicas con solkovagin. El uso de este medicamento previene la formación de cicatrices.
- Los métodos electroquirúrgicos son la terapia más traumática, pero también la más económica. Suelen prescribirse a mujeres que ya no planean dar a luz en el futuro o que se encuentran en la premenopausia.
Además, dicha mujer, dependiendo de la causa de la patología, necesita someterse a una terapia inmunoestimulante, hormonal, antiviral, antifúngica o antibacteriana.
Si se detectan signos de malignidad durante el examen, los métodos de tratamiento de la hiperqueratosis cervical cambian drásticamente. Tras el tratamiento sintomático, se prescribe al paciente la escisión quirúrgica de la zona patológica.
Medicamentos
Dependiendo del origen de la enfermedad, el protocolo de tratamiento puede incluir medicamentos con efectos antiinflamatorios, antifúngicos, antibacterianos, antivirales o inmunoestimulantes. Si la mujer se ha sometido a cirugía, también se recetan antibióticos.
Por ejemplo, con un nivel leve de patología, a una mujer se le pueden recetar supositorios vaginales que tienen propiedades antibacterianas, antiprotozoarias y antifúngicas: neo-penotran, así como sus análogos: metromicon-neo, metrogyl, vagilak, epigen, labilak, mikozhinaks, ketoconazol, nimesina, ictiol y otros.
Metromicon-Neo se usa dos veces al día: por la mañana y por la noche (justo antes de acostarse). Se inserta un óvulo vaginal. La duración del tratamiento la prescribe el médico y puede variar de una a dos semanas.
En este caso, el supositorio, en posición acostada y con las piernas flexionadas, debe insertarse profundamente en la vagina. Para evitar infecciones, antes del procedimiento, es necesario desinfectarse las manos o usar un dedo desechable especial.
Las contraindicaciones para la administración de metromicon-neo incluyen una mayor intolerancia individual a uno o más componentes del medicamento, así como antecedentes de disfunción hepática grave, insuficiencia de la hematopoyesis, problemas con el sistema nervioso periférico y el sistema nervioso central y el primer trimestre del embarazo.
Se pueden recetar los siguientes antiinflamatorios: Melox, Oruvel, Advil, Dexalgin, Ncrofen, Kntorol, Ketonal, Brustan, Menindol, Arcxian, Rapten Rapid, Naproxeno, Dolac y muchos otros. Los antiinflamatorios no esteroideos son más aceptables.
Se recomienda tomar el medicamento farmacológico Melox con alimentos en una dosis diaria de 7,5 a 15 mg.
Al mismo tiempo, el médico tratante no debe olvidar que si el paciente tiene problemas renales, la dosis administrada debe ser mínima.
No se permite el uso de Melox en casos de mayor intolerancia individual a uno o más componentes del medicamento, así como si la mujer tiene antecedentes de exacerbación ulcerosa del estómago y el duodeno, hipercalemia, asma bronquial, hemorragia intestinal interna, disfunción hepática grave, así como en el período de gestación y lactancia.
Se pueden recetar medicamentos antivirales: Provirsan, Videx, Herpesin, Retrovir, Tamiflu, Arviron, Zerit, Viracept, Ribaleg, Liracept, Cyclovir y otros.
Se recomienda tomar Ribaleg con alimentos. En este caso, la tolerabilidad del medicamento será alta.
La dosis inicial se calcula mediante la fórmula de 15 mg por kilogramo de peso del paciente, que suele estar entre 0,8 y 1,2 gramos diarios, divididos en dos dosis diarias. La duración del tratamiento solo la puede determinar el médico tratante, basándose en los indicadores de eficacia del tratamiento.
Las contraindicaciones para la administración de ribaleg incluyen una mayor intolerancia individual a uno o más componentes del medicamento, incluida una alta susceptibilidad a los compuestos de fosfato, así como antecedentes de disfunción renal y hepática crónica, insuficiencia cardíaca crónica, anemia grave, diversas enfermedades autoinmunes, embarazo y lactancia.
Se pueden utilizar como fármacos antibacterianos: loracarbef, cefalosporinas, bencilpenicilina, meropenem, imipenem, ampicilina, nafcilina, metronidazol, amoxicilina, rifampicina, ticarcilina, piperacilina y otros.
La dosis del metronidazol la determina únicamente el médico tratante, dependiendo de la flora patógena presente. Puede ser de 0,5 g, administrados muy lentamente por goteo. La dosis diaria máxima permitida no supera los 4 g.
Las contraindicaciones del medicamento en cuestión incluyen la tendencia a sufrir ataques epilépticos y otros trastornos del sistema nervioso central, el primer trimestre del embarazo, la insuficiencia hepática, el período de lactancia de un recién nacido y una mayor intolerancia individual a uno o más componentes del medicamento.
Los pacientes no deben olvidar que la automedicación no está permitida; el protocolo de tratamiento debe ser prescrito únicamente por un especialista calificado, de acuerdo con el cuadro clínico específico.
Tratamiento tradicional de la hiperqueratosis del cuello uterino
Cabe destacar que cualquier tratamiento, ya sea tradicional o no tradicional, debe realizarse únicamente bajo la supervisión y el consentimiento del médico tratante. Como demuestra la práctica, el tratamiento tradicional de la enfermedad en cuestión puede tener resultados positivos, pero solo como método auxiliar para aliviar el problema.
Como lo demuestra la práctica, pueden ser tampones medicinales, duchas vaginales con infusiones y decocciones medicinales y aplicaciones en la zona perineal.
 [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 30 ], [ 31 ], [ 32 ], [ 33 ]
Tratamiento a base de hierbas
Como ya se mencionó, el tratamiento a base de hierbas puede ser de gran ayuda para eliminar lesiones bacterianas, infecciosas o inflamatorias de los órganos pélvicos. Ofrecemos varias recetas de este tipo:
- Diluya una cucharadita de hipérico en un cuarto de taza de agua hervida. Manténgala en un baño María durante 15 minutos. Déjela reposar unos 45 minutos y realice una ducha vaginal mientras esté tibia. Este procedimiento debe realizarse a diario. Esta infusión es eficaz contra la inflamación de la zona pélvica.
- La Caragana officinalis, ingerida por vía oral (intramuscular), alivia la inflamación y promueve la rápida cicatrización de heridas y zonas erosivas. El procedimiento de preparación es similar al punto anterior: solo se deben tomar dos cucharadas de la planta por cada dos vasos de líquido. Modo de administración: medio vaso de tres a cuatro veces al día antes de las comidas.
- Una decocción de bergenia también ha dado buenos resultados. Muela dos cucharadas del rizoma de la planta y déjela reposar durante media hora en un vaso de agua hirviendo, al baño María. Luego, enfríe hasta que esté tibia y úsela antes de acostarse como jeringa.
- Un agente antiinflamatorio que tonifica los músculos uterinos es una decocción de ramas de viburnum. Para preparar el medicamento, se necesitan 600 g de suero de leche y unos 100 g de ramas frescas de la planta. Esta composición se coloca en un recipiente y se calienta a fuego lento durante unos diez minutos. Después, se deja reposar durante la noche. Al despertar, se cuela y se realiza una ducha vaginal con el líquido medicinal. La solución debe estar tibia.
- Para las duchas vaginales, prepare una infusión de milenrama. Mezcle 15 g de la materia prima con 200 ml de agua hirviendo, caliente a fuego lento y manténgala durante 15 minutos desde el momento de la ebullición. Luego, deje reposar durante una hora. Tómela tibia como líquido para las duchas vaginales.
Y existen muchísimas recetas medicinales de este tipo, así que no deberías automedicarte. En el mejor de los casos, solo perderás tiempo, y en el peor, tendrás que esperar a que surjan complicaciones.
Homeopatía
Hoy en día, la homeopatía está volviendo cada vez más popular, especialmente entre aquellas personas que se preocupan por su salud.
En nuestro caso, resulta bastante difícil sugerir un tratamiento específico, ya que existen muchas causas que pueden causar esta enfermedad. Por lo tanto, lo mejor es consultar a un médico homeópata, quien, basándose en los resultados de las pruebas y la causa identificada de la patología, seleccionará el medicamento homeopático más adecuado.
Por ejemplo, si el origen de la enfermedad es inflamatorio, se puede recetar Gynecohel, que se toma principalmente en diez gotas, previamente disueltas en 30 ml de agua hervida. Este procedimiento se realiza tres veces al día. La duración del tratamiento es de dos a tres semanas. El tratamiento se realiza bajo supervisión médica.
Las contraindicaciones para la administración de Gynecoheel incluyen una mayor intolerancia individual a uno o más componentes del medicamento, incluida una alta susceptibilidad a las picaduras de insectos y productos apícolas, así como antecedentes de enfermedad de la tiroides y la edad del paciente menor de 18 años.
Tratamiento quirúrgico
La medicina clásica moderna cuenta con diversos métodos que permiten el tratamiento quirúrgico de numerosos trastornos patológicos del cuerpo humano. Con base en la patología considerada en este artículo, los médicos pueden ofrecer lo siguiente para aliviar el problema:
- Vaporización láser: técnica que permite utilizar un rayo láser dirigido para quemar áreas patológicas del tejido epitelial. Al mismo tiempo, un cirujano experimentado puede realizar una intervención delicada sin dañar significativamente los tejidos sanos adyacentes. Esta técnica permite evitar la formación de cicatrices coloides en el lugar de la operación, que posteriormente pueden convertirse en un problema durante el embarazo y el parto.
- Criodestrucción: este método es tan eficaz como la terapia láser, pero en este caso, el proceso de quema de los tejidos mutados se realiza mediante bajas temperaturas generadas por nitrógeno líquido. Tras la criodestrucción, no se forman cicatrices coloidales en la zona de la operación.
- El tratamiento radioquirúrgico consiste en cauterizar zonas patológicas mediante ondas de radio de alta frecuencia. Los resultados de este tratamiento son impresionantes. No se forman cicatrices tras este procedimiento.
- Los métodos electroquirúrgicos son los más traumáticos de todos los métodos de alivio. La quemadura se realiza con electricidad. Las consecuencias de este método son la formación de cicatrices coloidales gruesas, pero es el tipo de terapia más económico. Se utiliza principalmente en pacientes que no planean embarazarse ni dar a luz en el futuro, o que se encuentran en la premenopausia.
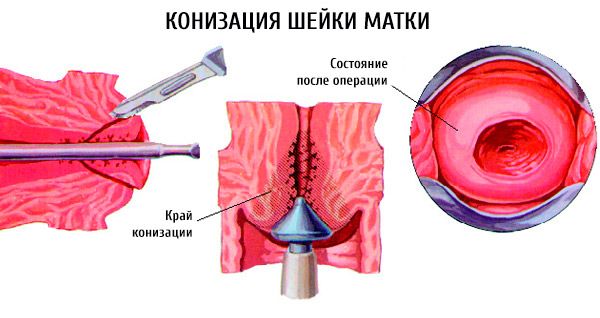
Si el diagnóstico ha identificado al menos un número determinado de células mutadas, el concepto de tratamiento cambia drásticamente. Es posible que se le ofrezca a la mujer una operación más radical.
Prevención
La esencia de las recomendaciones para detener el desarrollo, prevenir la aparición y la progresión de la enfermedad reside en eliminar las causas que pueden desencadenarla. No se puede especificar la prevención de la hiperqueratosis cervical. Por lo tanto, es necesario simplemente seguir las recomendaciones que beneficiarán a todo el sistema reproductivo de la mujer:
- Mantener un estilo de vida saludable. Esto también aplica a la higiene sexual.
- Se deben evitar las relaciones casuales.
- Evite el sexo brusco, que puede provocar lesiones en los genitales de la mujer.
- Ante la sospecha de cualquier lesión infecciosa es necesario contactar rápidamente con un especialista y tratarla hasta su completa recuperación.
- Procedimientos de higiene diaria.
- Se debe dar preferencia a la ropa interior y a la ropa de cama fabricadas con fibras naturales.
- Evite el sobrecalentamiento o la hipotermia del cuerpo.
- No hagas dietas estrictas. Tanto el aumento como la pérdida de peso significativos afectan negativamente la salud de cualquier persona.
- La nutrición debe ser racional y completa.
- Los procesos de descanso y estrés deben estar equilibrados.
- Se debe evitar el estrés y la sobrecarga emocional.
- Regularmente, al menos una vez al año, realizar un examen ginecológico preventivo.
- Abandonando los malos hábitos.
Todos estos consejos serán efectivos para cualquier organismo: ya sea una adolescente, una mujer en edad reproductiva o representantes mayores de la mitad femenina.
Pronóstico
Vale la pena tranquilizar de inmediato a quienes, al escuchar el diagnóstico de hiperqueratosis cervical, caen en un estado de estupor y pánico a la vez. Al fin y al cabo, esta patología se considera precancerosa, pero no es cáncer. Por lo tanto, con la detección oportuna de la enfermedad y su tratamiento adecuado, el pronóstico en la gran mayoría de los casos es favorable. Una mujer que se somete a dicha terapia puede vivir hasta una edad avanzada.
Los órganos reproductivos de una mujer son como pertenecer a una casta superior. Y si algo les sucede, no solo causa dolor físico, sino también psicológico. Al diagnosticar una patología como la hiperqueratosis cervical, las mujeres especialmente influenciables deben recordar que esta patología no es una enfermedad oncológica y que puede y debe combatirse. Sin embargo, la facilidad con la que se logre esta solución depende directamente de la propia mujer. Las visitas regulares al ginecólogo diagnosticarán la enfermedad en una etapa temprana de su deterioro, lo que reducirá el esfuerzo necesario para resolver el problema. ¡No descuide las revisiones preventivas anuales y siempre tendrá el control de su salud!

