Médico experto del artículo.
Nuevos artículos
El histoplasma es el agente causante de la histoplasmosis
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
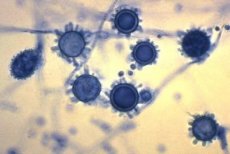
La histoplasmosis es una micosis profunda focal natural que se caracteriza por daño predominante en las vías respiratorias. Se distingue entre la histoplasmosis americana (H. capsulatum) y la africana (H. duboisii), registrada únicamente en el continente africano. Esta última se caracteriza por lesiones en la piel, el tejido subcutáneo y los huesos en habitantes rurales, así como en personas en contacto con tierra y polvo. Además de los humanos, los babuinos también padecen esta micosis en condiciones naturales.
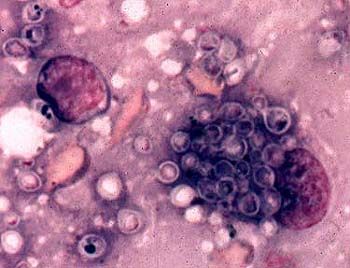
Los agentes causantes de la histoplasmosis son Histoplasma capsulatum y H. duboisii.
Morfología del Histoplasma
Hongos dimórficos. La fase micelial está representada por un micelio septado de 1-5 μm de grosor, microconidios esféricos o piriformes de 1-6 μm de diámetro y macroconidios tuberculados de 10-25 μm de diámetro. A 35-37 °C, crecen como células de levadura, cuyo tamaño es de 1,5-2 x 3-3,5 μm en H. capsulatum y de 15-20 μm en H. duboisii.
Propiedades culturales del histoplasma
Las colonias de hongos levaduriformes son brillantes y de consistencia blanda. La temperatura óptima de crecimiento es de 25-30 °C y el pH de 5,5-6,5, aunque es posible su crecimiento en un amplio rango de pH, de 5,0 a 10,0. La actividad bioquímica es baja.
Estructura antigénica del histoplasma
Comparte antígenos con Blastomyces dermatitidis. Posee un antígeno de las fases levaduriforme y micelial (histoplasmina). Al cultivarse en un medio líquido durante tres días, la forma micelial produce exoantígenos h y m, que pueden determinarse mediante inmunodifusión en gel. Los factores de patogenicidad son los microconidios, las hidrolasas y los polisacáridos de la pared celular.
Nicho ecológico de Histoplasma
Su hábitat natural es el suelo. El hongo crece bien en suelos contaminados con excrementos de aves y murciélagos, donde crece como micelio.
 [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ]
[ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ]
Ecología
H. duhoisii no ha sido estudiada suficientemente; los informes del aislamiento de esta especie del suelo son aislados.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
Sostenibilidad en el medio ambiente
Los microconidios son muy resistentes al ambiente externo, permaneciendo viables en suelo seco durante unos 4 años y en agua a 4 °C durante unos 600 días.
Sensibilidad a los antibióticos
Sensible a la anfotericina B y al ketoconazol. Sensible a los antisépticos y desinfectantes. Sensible a la acción de los antisépticos y desinfectantes de uso común.
Epidemiología de la histoplasmosis
Histoplasmosis - sapronosis. La fuente del agente infeccioso para humanos y animales es el suelo de las zonas endémicas. Estas zonas se encuentran en América del Norte, Central y del Sur, el Caribe, Sudáfrica, India, el Sudeste Asiático, Nueva Zelanda y Australia. Las personas y los animales enfermos no son infecciosos. El mecanismo de transmisión es aerogénico, y la vía de transmisión es aérea y polvorienta. La susceptibilidad de la población es universal. En brotes epidémicos, se detecta el contacto de los pacientes con el suelo. La epidemiología de la histoplasmosis africana no se ha estudiado suficientemente.
Síntomas de la histoplasmosis
Los síntomas de la histoplasmosis dependen del estado inmunitario del organismo: las formas agudas se observan en niños debido a las peculiaridades de su sistema inmunitario, mientras que las formas crónicas diseminadas suelen desarrollarse en un contexto de insuficiencia del sistema inmunitario celular. Las manifestaciones de la histoplasmosis pueden variar desde una infección pulmonar aguda, con recuperación espontánea, hasta la histoplasmosis cavernosa crónica y la generalización de la infección.
Diagnóstico de laboratorio de la histoplasmosis
El material examinado es pus de lesiones ulcerativas de la piel y mucosas, esputo, sangre, orina, líquido cefalorraquídeo, punciones de médula ósea, bazo, hígado, ganglios linfáticos y tejido subcutáneo.
Para el diagnóstico de laboratorio se utilizan métodos microscópicos, micológicos, biológicos, serológicos, alergológicos e histológicos. El trabajo con el patógeno se lleva a cabo en laboratorios de infecciones especialmente peligrosas.
El examen microscópico del pus y el exudado revela histoplasmas en células hiperplásicas del sistema fagocítico mononuclear, en forma de células ovaladas levaduriformes de 10 a 15 μm, ubicadas extracelularmente o en el interior de monocitos y macrófagos. Los frotis se tiñen según Romanovsky-Giemsa.
Para aislar un cultivo puro, el material a estudiar se inocula en medio Sabouraud, suero o agar sangre, y también se infectan embriones de pollo. Se añade tiamina al medio para estimular el crecimiento, y penicilina y estreptomicina para suprimir el crecimiento bacteriano. Algunas inoculaciones se cultivan a 22-30 °C, y otras a 37 °C durante 3 semanas. El cultivo aislado se identifica mediante características morfológicas y los resultados de un bioensayo en ratones. La detección de un hongo bifásico con una morfología característica de la fase micelial (micelio septado delgado, microconidios y macroconidios tuberculosos) y colonias compuestas por células pequeñas permite identificar la capsulación de H.
El aislamiento exclusivo de la forma micelial del hongo requiere la prueba de su dimorfismo. La transformación se logra mediante el cultivo de elementos miceliares a 30-35 °C o mediante la infección intraperitoneal de ratones, que mueren en 2-6 semanas, y se detectan pequeñas levaduras en los órganos internos.
Se aísla un cultivo puro mediante infección intraperitoneal de ratones blancos o hámsteres dorados. Tras un mes, se sacrifican los animales, se siembra el hígado y el bazo triturados en medio de Sabouraud con glucosa y el patógeno se cultiva durante cuatro semanas a 25, 30 y 37 °C.
El aislamiento de cultivos en la histoplasmosis primaria es difícil debido a los cambios mínimos en los pulmones, por lo que en estos casos se debe confiar en los resultados de las reacciones serológicas, de las cuales las más eficaces son la RP y la RSK con histoplasmina. La RP, la inmunodifusión y la aglutinación con látex son positivas entre la segunda y la quinta semana después de la infección. Posteriormente, se detecta una RSK positiva, cuyos títulos aumentan con la generalización de la infección.
Una prueba intradérmica positiva con histoplasmina (1:100) aparece en una etapa temprana de la enfermedad y persiste durante muchos años. Solo la transición de una reacción previamente negativa a una positiva tiene valor diagnóstico. La prueba intradérmica de histoplasmina puede estimular la formación de anticuerpos, por lo que se realiza después de los estudios serológicos.
Para el examen histológico, las preparaciones de corte se tiñen con el reactivo de Schiff, pero el método de Gomori-Grocott ofrece los resultados más claros: las células de levadura se tiñen de negro o marrón. El patógeno se encuentra en el citoplasma de los linfocitos e histiocitos en forma de pequeñas células redondeadas, individuales o en gemación.

