Médico experto del artículo.
Nuevos artículos
Malformación arteriovenosa
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
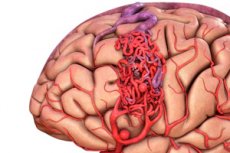
La malformación arteriovenosa es un defecto congénito en el desarrollo de los vasos sanguíneos, que se caracteriza por la presencia de una red anormal de anastomosis arteriovenosas. Con mayor frecuencia, las malformaciones arteriovenosas se localizan en la fosa craneal posterior y presentan una estructura bastante típica: una o dos arterias verdaderas, una maraña de malformaciones arteriovenosas (MAV) y una vena de drenaje.
 [ 1 ]
[ 1 ]
Causas malformación arteriovenosa
Las causas que pueden estar detrás del desarrollo de la malformación arteriovenosa (MAV) no se comprenden completamente, pero se cree que podrían estar relacionadas con factores genéticos y ambientales. Estas son algunas de las posibles causas que pueden estar asociadas con el desarrollo de la MAV:
- Factores genéticos: Estudios han demostrado que algunos pacientes con malformaciones arteriovenosas (MAV) tienen antecedentes familiares de la afección. Las mutaciones genéticas pueden influir en la formación de la anomalía vascular.
- Defectos congénitos: Las anomalías vasculares congénitas pueden desarrollarse durante el desarrollo embrionario. Estas pueden deberse a errores en el desarrollo de los tejidos vasculares del cerebro.
- Factores ambientales: Algunos estudios han demostrado una relación entre las malformaciones arteriovenosas (MAV) y ciertos factores ambientales, como la radiación o la exposición a sustancias tóxicas durante el embarazo. Sin embargo, estas relaciones no siempre están confirmadas y no explican todos los casos de MAV.
- Factores regionales: En algunos casos, la MAV puede estar asociada con ciertas áreas geográficas o grupos étnicos, pero estas asociaciones requieren más estudios.
Además de estos factores que pueden influir en el desarrollo de la malformación arteriovenosa (MAV), es importante destacar que se trata de una afección congénita que suele detectarse al nacer o en la primera infancia, aunque los síntomas pueden aparecer más adelante en la vida. Se necesita más investigación para comprender con precisión las causas y los mecanismos del desarrollo de la MAV.
Patogenesia
La rotura de las paredes de la malformación es la más peligrosa, acompañada de hemorragia intracraneal espontánea. Esto se debe a que la sangre mixta circula por los vasos de la malformación bajo presión cerca de la arteria. Naturalmente, la alta presión provoca el estiramiento de los vasos degenerativos, un aumento de su volumen y un adelgazamiento de la pared. Finalmente, la rotura se produce en el punto más delgado. Según datos estadísticos, esto ocurre en el 42-60% de los pacientes con malformaciones arteriovenosas (MAV). La mortalidad tras la primera rotura de una MAV alcanza el 12-15%. En el resto de los casos, el sangrado puede repetirse sin periodicidad. Observamos a un paciente que presentó once hemorragias intracraneales espontáneas en 8 años. Esta evolución relativamente benigna de la rotura de una MAV, en comparación con la rotura de aneurismas arteriales, se explica por las peculiaridades de los trastornos hemodinámicos que se producen tras la rotura. Se sabe que la ruptura de un aneurisma arterial conduce con mayor frecuencia a una hemorragia subaracnoidea (HSA) y al desarrollo de angioespasmo, que en los primeros minutos tiene un carácter protector, ayudando a detener rápidamente el sangrado, pero que posteriormente representa un peligro importante para la vida del paciente.
El angioespasmo que provoca isquemia y edema cerebral determina la gravedad del paciente y el pronóstico. Por el contrario, el angioespasmo de las arterias aferentes de la malformación arteriovenosa (MAV) mejora el suministro de sangre al cerebro debido a una disminución de la descarga arteriovenosa. Cuando una MAV se rompe, se forman con mayor frecuencia hematomas intracerebrales y subdurales. La penetración de sangre en las cisternas subaracnoideas es secundaria. El sangrado de la pared rota de la MAV se detiene más rápidamente, ya que la presión arterial en ella es menor que en las arterias principales y la pared es más susceptible a la compresión por la sangre derramada. Naturalmente, esto no siempre es beneficioso para el paciente. Las roturas de MAV más peligrosas se producen cerca de los ventrículos cerebrales, en los ganglios subcorticales y en el tronco encefálico. En esta situación, el angioespasmo de las arterias aferentes ayuda a detener el sangrado.
El factor determinante en la patogénesis de la ruptura de MAV es el volumen de sangre derramada y la localización del hematoma. Los hematomas intracerebrales hemisféricos, incluso con un volumen de hasta 60 cm 3, proceden relativamente favorablemente. Pueden causar trastornos neurológicos focales graves, pero rara vez conducen a trastornos vitales graves. Una ruptura de hematoma en los ventrículos del cerebro empeora significativamente el pronóstico. Por un lado, la sangre, irritando el epéndimo de los ventrículos, aumenta la producción de líquido cefalorraquídeo, por otro lado, afectando el fondo del ventrículo, conduce a trastornos graves de las funciones de los centros vitales ubicados en el hipotálamo. La propagación de la sangre a través del sistema ventricular conduce al taponamiento de este último, que en sí mismo es incompatible con la vida.
La sangre que ha penetrado en las cisternas subaracnoideas también altera la circulación del líquido cefalorraquídeo, dificultando su llegada a las granulaciones del pacchion obstruidas. Como resultado, la reabsorción del líquido cefalorraquídeo se ralentiza y puede desarrollarse hipertensión aguda del líquido cefalorraquídeo, seguida de hidrocefalia interna y externa. Como resultado de la descomposición de los elementos formes de la sangre derramada, se forma una gran cantidad de sustancias tóxicas, la mayoría de las cuales tienen un efecto vasoactivo. Por un lado, esto provoca vasoconstricción de las arterias piales de pequeño calibre y, por otro, aumenta la permeabilidad capilar. Los productos de la descomposición sanguínea también afectan a las células nerviosas, alterando sus procesos bioquímicos y alterando la permeabilidad de las membranas celulares. En primer lugar, se altera la función de la bomba de potasio-sodio, y el potasio comienza a abandonar la célula, y el catión sodio, que es cuatro veces más hidrófilo que el potasio, se apresura a ocupar su lugar.
Esto provoca primero un edema intracelular en la zona de la hemorragia y, posteriormente, una inflamación de las células. La hipoxia también contribuye al desarrollo del edema, que inevitablemente se produce debido a la compresión de los vasos cerebrales por el hematoma y al aumento de la presión del líquido cefalorraquídeo, como ya se ha mencionado. La disfunción de las partes diencefálicas del cerebro y, sobre todo, de la regulación del equilibrio hidroelectrolítico, provoca retención de líquidos en el cuerpo y pérdida de potasio, lo que también aumenta la reacción edematosa del cerebro. La patogenia de la rotura de una malformación arteriovenosa (MAV) no se limita a los trastornos cerebrales. No menos peligrosas son las complicaciones extracerebrales. En primer lugar, se trata del síndrome cerebrocardial, que en el electrocardiograma puede simular una insuficiencia coronaria aguda.
Con bastante rapidez, los pacientes con hemorragias intracerebrales desarrollan neumonía e insuficiencia respiratoria. Además, la flora bacteriana desempeña un papel secundario. El efecto principal es la influencia central sobre los pulmones, que consiste en broncoespasmo generalizado, aumento de la producción de esputo y moco, isquemia del parénquima pulmonar debido al espasmo generalizado de las arterias pulmonares pequeñas, lo que rápidamente conduce a trastornos distróficos, descamación del epitelio alveolar y disminución de la función de intercambio gaseoso pulmonar.
Si esto se acompaña de supresión del reflejo tusígeno e insuficiencia respiratoria bulbar, se presenta una grave amenaza para la vida del paciente. En la mayoría de los casos, la traquibronquitis purulenta subsiguiente es poco susceptible al tratamiento antibacteriano y agrava la insuficiencia respiratoria, lo que repercute inmediatamente en un aumento de la hipoxia cerebral. Por lo tanto, la alteración de la respiración externa, incluso con una compensación relativa de los trastornos cerebrales, puede ser fatal. A menudo, los pacientes tras un coma recuperan la consciencia, pero luego fallecen por un aumento de la insuficiencia respiratoria y el edema cerebral hipóxico.
Los cambios distróficos se desarrollan rápidamente no solo en los pulmones, sino también en el hígado, el tracto gastrointestinal, las glándulas suprarrenales y los riñones. Las infecciones del tracto urinario y las úlceras por presión, que se desarrollan rápidamente sin una buena atención al paciente, representan una amenaza para la vida del paciente. Sin embargo, estas complicaciones pueden evitarse si los médicos las recuerdan y saben cómo combatirlas.
Al resumir el análisis de la patogenia de la rotura de MAV, cabe destacar que la mortalidad en estas hemorragias intracraneales es menor que en la rotura de aneurismas arteriales y accidentes cerebrovasculares hemorrágicos hipertensivos, aunque alcanza el 12-15%. Las MAV se caracterizan por hemorragias repetidas, a veces múltiples, con una periodicidad variable, lo cual es imposible de predecir. En caso de una evolución desfavorable del período poshemorrágico, los mecanismos patogénicos mencionados pueden ser fatales.
Síntomas malformación arteriovenosa
Tipo hemorrágico de la enfermedad (50-70% de los casos). Este tipo se caracteriza por la presencia de hipertensión arterial, un nódulo malformativo de pequeño tamaño y su drenaje a venas profundas. La malformación arteriovenosa de la fosa craneal posterior es bastante frecuente.
El tipo hemorrágico en el 50% de los casos es el primer síntoma de manifestación de la malformación arteriovenosa, causa un resultado detallado y 10-15% y discapacidad del 20-30% de los pacientes (N. Martin et al.). El riesgo anual de hemorragia en pacientes con malformación arteriovenosa es del 1,5-3%. El riesgo de hemorragia repetida durante el primer año alcanza el 8% y aumenta con la edad. El sangrado de la malformación arteriovenosa es la causa del 5-12% de toda la mortalidad materna y del 23% de todas las hemorragias intracraneales en mujeres embarazadas. El cuadro de hemorragia subaracnoidea se observa en el 52% de los pacientes. En el 17% de los pacientes se producen formas complicadas de hemorragia: formación de hematomas intracerebrales (38%), subdurales (2%) y mixtos (13%), se desarrolla hemotaponamiento de los ventrículos en el 47%.
El tipo de evolución tórpida es típico de pacientes con grandes malformaciones arteriovenosas localizadas en la corteza. El riego sanguíneo a la malformación arteriovenosa proviene de ramas de la arteria cerebral media.
Los síntomas más característicos del tipo tórpido son el síndrome convulsivo (en el 26-27% de los pacientes con malformación arteriovenosa), las cefaleas en racimos y el déficit neurológico progresivo, como en los tumores cerebrales.
Variantes de las manifestaciones clínicas de las malformaciones arteriovenosas
Como ya se mencionó, la primera manifestación clínica más común de la MAV es la hemorragia intracraneal espontánea (40-60% de los pacientes). A menudo se presenta sin antecedentes, incluso en plena salud. Los momentos desencadenantes pueden ser el esfuerzo físico, una situación estresante, la tensión neuropsíquica, el consumo de grandes dosis de alcohol, etc. En el momento de la rotura de la MAV, los pacientes sienten una cefalea repentina y aguda, similar a un golpe o una rotura. El dolor aumenta rápidamente, causando mareos, náuseas y vómitos.

La pérdida de consciencia puede ocurrir en pocos minutos. En casos raros, la cefalea puede ser leve; los pacientes no pierden el conocimiento, pero sienten que sus extremidades se debilitan y se entumecen (generalmente contralaterales a la hemorragia) y el habla se ve afectada. En el 15 % de los casos, la hemorragia se manifiesta como una crisis epiléptica completa, tras la cual los pacientes pueden permanecer en estado de coma.
Para determinar la gravedad de la hemorragia por MAV, se puede utilizar la escala de Hunt-Hess descrita anteriormente con algunas modificaciones. Debido a que las hemorragias por MAV pueden presentar síntomas muy diversos, los síntomas neurológicos focales pueden prevalecer sobre los síntomas cerebrales generales. Por lo tanto, los pacientes con niveles de consciencia I o II de la escala pueden presentar trastornos neurológicos focales graves (hemiparesia, hemihipestesia, afasia, hemianopsia). A diferencia de las hemorragias aneurismáticas, la rotura de una MAV no se determina por la gravedad ni la prevalencia del angioespasmo, sino por el volumen y la localización del hematoma intracerebral.
El síndrome meníngeo se desarrolla después de varias horas y su gravedad puede variar. La presión arterial suele aumentar, pero no de forma tan brusca ni prolongada como en los aneurismas arteriales rotos. Normalmente, este aumento no supera los 30-40 mmHg. Al segundo o tercer día, aparece hipertermia de origen central. El estado de los pacientes empeora de forma natural a medida que aumenta el edema cerebral y se intensifica la descomposición de la sangre derramada. Esto continúa hasta cuatro o cinco días. Con una evolución favorable, tras la estabilización entre el sexto y el octavo día, el estado de los pacientes comienza a mejorar. La dinámica de los síntomas focales depende de la localización y el tamaño del hematoma.
En caso de hemorragia en áreas funcionalmente importantes del cerebro o destrucción de conductores motores, los síntomas de pérdida aparecen de inmediato y persisten durante mucho tiempo sin ninguna dinámica. Si los síntomas de pérdida no aparecen de inmediato, sino que aumentan en paralelo con el edema cerebral, se puede esperar que el déficit se restablezca en 2-3 semanas, cuando el edema remita por completo.
El cuadro clínico de una rotura de MAV es bastante diverso y depende de muchos factores, siendo los principales: el volumen y la localización de la hemorragia, la gravedad de la reacción de edema cerebral y el grado de afectación de las estructuras del tronco encefálico en el proceso.
Las malformaciones arteriovenosas pueden manifestarse como convulsiones epileptiformes (30-40%). Su desarrollo puede deberse a trastornos hemocirculatorios en áreas vecinas del cerebro, debido al fenómeno de robo. Además, la propia malformación puede irritar la corteza cerebral, generando descargas epilépticas. Ya hemos hablado de ciertos tipos de malformaciones arteriovenosas (MAV), en torno a las cuales se desarrolla gliosis del tejido cerebral, que también suele manifestarse con convulsiones epilépticas.
Un síndrome epiléptico causado por una malformación arteriovenosa (MAV) se caracteriza por su aparición sin causa en la edad adulta, a menudo en ausencia total de un factor desencadenante. Las convulsiones pueden ser generalizadas o focales. La presencia de un componente focal claro en una convulsión epiléptica, en ausencia de síntomas cerebrales generales, debería hacer pensar en una posible MAV. Incluso las convulsiones generalizadas, si comienzan con convulsiones principalmente en las mismas extremidades con un giro forzado de la cabeza y los ojos hacia un lado u otro, suelen ser una manifestación de una MAV. Con menor frecuencia, los pacientes experimentan convulsiones menores, como ausencias o consciencia crepuscular. La frecuencia y periodicidad de las convulsiones epilépticas pueden variar: de aisladas a recurrentes.
Formas
VV Lebedev y coautores identificaron tres variantes del síndrome cerebrocardial basándose en datos de ECG:
- Tipo I - violación de las funciones de automatismo y excitabilidad (taquicardia sinusal o bradicardia, arritmia, fibrilación auricular);
- Tipo II - cambios en los procesos de repolarización, cambios transitorios en la fase final del complejo ventricular según el tipo de isquemia, daño miocárdico con cambios en la onda T y la posición del segmento ST;
- Tipo III: trastorno de la función de conducción (bloqueo, signos de sobrecarga del corazón derecho). Estos cambios electrocardiográficos pueden combinarse y su gravedad se correlaciona con la gravedad del estado general del paciente.
Complicaciones y consecuencias
Una malformación arteriovenosa (MAV) es una anomalía vascular congénita en la que las arterias y las venas se conectan sin una capa capilar intermedia. Las complicaciones y consecuencias de las MAV pueden ser graves y dependen del tamaño, la ubicación y las características de la malformación específica. Algunas de estas incluyen:
- Accidente cerebrovascular: Una de las complicaciones más graves de las malformaciones arteriovenosas (MAV) es el riesgo de sufrir un accidente cerebrovascular. Las malformaciones pueden crear vías anormales para el flujo sanguíneo, lo que puede provocar hemorragia cerebral y, por consiguiente, un accidente cerebrovascular. El accidente cerebrovascular puede tener distintos grados de gravedad y dejar déficits neurológicos residuales.
- Epilepsia: Las malformaciones arteriovenosas (MAV) pueden provocar convulsiones epilépticas en algunos pacientes, especialmente si la malformación está localizada en determinadas zonas del cerebro.
- Hemorragia: Las malformaciones pueden ser impredecibles y causar sangrado cerebral. Esto puede ser una complicación potencialmente mortal y tener consecuencias graves.
- Hidrocefalia: si la malformación arteriovenosa se localiza cerca de los ventrículos del cerebro, puede causar hidrocefalia, lo que puede conducir a la acumulación de líquido extra en el cerebro y al aumento de la presión intracraneal.
- Déficits neurológicos: una malformación arteriovenosa puede dañar el tejido cerebral circundante y provocar una variedad de déficits neurológicos, entre ellos parálisis, alteraciones sensoriales y déficits en el habla y la coordinación motora.
- Dolor y dolores de cabeza: Los pacientes con MAV pueden experimentar dolor crónico y dolores de cabeza relacionados con la malformación.
- Efectos psicológicos: Las complicaciones de las MAV pueden tener un impacto significativo en el bienestar psicológico de los pacientes, incluyendo ansiedad, depresión y estrés.
- Restricciones en el estilo de vida: una vez que se detecta una MAV, los pacientes pueden requerir cambios en el estilo de vida y recomendaciones de gestión de riesgos, incluida la limitación de la actividad física y ciertas actividades.
Diagnostico malformación arteriovenosa
El diagnóstico de una malformación arteriovenosa (MAV) suele implicar diversas pruebas de imagen para confirmar su presencia y evaluar sus características. Los principales métodos utilizados para diagnosticar una MAV son:
- Angiografía por resonancia magnética (ARM): La ARM es uno de los principales métodos para diagnosticar malformaciones arteriovenosas (MAV). Es una prueba no invasiva que visualiza la estructura de los vasos sanguíneos y el flujo sanguíneo cerebral mediante campos magnéticos y ondas de radio. La ARM puede determinar la ubicación, el tamaño y la forma de la MAV.
- Angiografía por Sustracción Digital (DSA): Este es un procedimiento más invasivo que consiste en inyectar un medio de contraste directamente en los vasos a través de un catéter y usar rayos X para producir imágenes de alta calidad de los vasos cerebrales. La DSA permite un examen más detallado de la estructura de la malformación arteriovenosa (MAV) y los patrones de flujo sanguíneo.
- Tomografía computarizada (TC): La TC permite detectar malformaciones arteriovenosas (MAV) y evaluar posibles complicaciones, como hemorragias. Si es necesario, se puede utilizar un medio de contraste para mejorar la visualización.
- Gammagrafía vascular dúplex (ecografía dúplex): esta técnica puede ser útil para examinar los vasos del cuello y la cabeza e identificar alteraciones del flujo sanguíneo asociadas con malformaciones arteriovenosas (MAV).
- Espectroscopia de resonancia magnética (MRS): la MRS puede proporcionar información sobre la composición química de los tejidos en el área de la MAV y revelar signos de cambios metabólicos.
- Ecoencefalografía: Es una prueba de ultrasonido que se puede utilizar para evaluar el flujo sanguíneo y la estructura del cerebro.
- Angiografía por tomografía computarizada (ATC): la ATC combina la TC y la angiografía para producir imágenes tridimensionales de los vasos sanguíneos del cerebro.
Una vez diagnosticada una malformación arteriovenosa (MAV), es importante realizar una evaluación detallada de sus características, como su tamaño, forma y gravedad. Esto ayudará a determinar si es necesario un tratamiento y la mejor opción, incluyendo la extirpación quirúrgica, la embolización, la radioterapia o la observación. La decisión de tratar una MAV debe tomarse en colaboración entre el paciente y el equipo médico, considerando las circunstancias individuales de cada caso.
Diagnóstico diferencial
El diagnóstico diferencial de las malformaciones arteriovenosas (MAV) puede ser un paso importante en la evaluación de un paciente con cambios vasculares en el cerebro. Las MAV son anomalías vasculares en las que las arterias y las venas se conectan sin una capa capilar intermedia. Pueden causar diversos síntomas y afecciones, y diferenciarlas de otros trastornos vasculares es importante para un tratamiento adecuado. Algunas afecciones que pueden requerir diagnóstico diferencial con las MAV incluyen:
- Accidente cerebrovascular: Los accidentes cerebrovasculares pueden imitar los síntomas de una malformación arteriovenosa (MAV), especialmente si son causados por cambios vasculares. Para distinguirlos, puede ser necesario realizar una tomografía computarizada (TC) o una resonancia magnética (RM) cerebral para visualizar los cambios vasculares.
- Hematoma: Los hematomas, como el hematoma subdural o epidural, pueden simular los síntomas de una malformación arteriovenosa (MAV), especialmente si se acompañan de cefalea y síntomas neurológicos. Una tomografía computarizada o una resonancia magnética pueden ayudar a determinar la causa de los síntomas.
- Tumores cerebrales: Los tumores cerebrales pueden causar diversos síntomas similares a los de una malformación arteriovenosa (MAV). El diagnóstico puede incluir resonancia magnética con contraste y otros estudios de imagen.
- Migraña: Las migrañas con aura pueden simular síntomas de malformaciones arteriovenosas (MAV), como alteraciones visuales y mareos. La anamnesis y otras pruebas complementarias pueden ayudar a diferenciarlas.
- Vasculitis cerebral: La vasculitis puede causar inflamación de los vasos sanguíneos y anomalías vasculares que pueden imitar los síntomas de una malformación arteriovenosa (MAV). Se puede realizar una biopsia o una angiografía para diagnosticar la vasculitis.
- Trombosis venosa: Las trombosis venosas pueden simular los síntomas de una malformación arteriovenosa (MAV), especialmente si existe una interrupción del flujo venoso cerebral. Estudios adicionales pueden ayudar a identificar la trombosis.
Para un diagnóstico diferencial preciso de las MAV, la investigación incluye un examen clínico extenso, métodos neuroeducativos (TC, RM, angiografía), a veces biopsia y otros procedimientos especializados según los síntomas y circunstancias específicos.
¿A quién contactar?
Tratamiento malformación arteriovenosa
El tratamiento de una malformación arteriovenosa (MAV) depende de su tamaño, ubicación, síntomas y posibles complicaciones. En algunos casos, una MAV puede ser pequeña y asintomática, por lo que podría no requerir tratamiento activo. Sin embargo, si existen síntomas o riesgo de sangrado, podría ser necesario un tratamiento. Algunos tratamientos para las MAV incluyen:
- Cirugía: La extirpación quirúrgica de la malformación arteriovenosa (MAV) puede considerarse en casos donde la malformación se encuentra en una ubicación accesible y es de baja complejidad. La extirpación quirúrgica puede ayudar a prevenir el riesgo de sangrado y reducir los síntomas. Es un procedimiento complejo y puede conllevar riesgos como daño al tejido y nervios circundantes.
Intervenciones abiertas (transcraneales):
- Etapa I – coagulación de las aferencias;
- Estadio II – aislamiento del núcleo de la malformación arteriovenosa;
- Etapa III - ligadura y coagulación del eferente y extirpación de la malformación arteriovenosa,
Intervenciones endovasculares:
- oclusión con balón estacionario de las arterias nutricias - embolización en flujo (no controlada);
- combinación de oclusión temporal o permanente con balón con embolización de entrada de flujo;
- embolización superselectiva.
La malformación arteriovenosa también se trata con radiocirugía (Gamma-knife, Cyber-knife, Li nac, etc.).
- Embolización: La embolización es un procedimiento que consiste en insertar materiales médicos o pegamento en los vasos sanguíneos para bloquear el flujo sanguíneo a la malformación arteriovenosa (MAV). La embolización puede utilizarse como paso preparatorio antes de la cirugía o como tratamiento independiente. Puede ayudar a reducir el sangrado y el tamaño de la MAV.
- Radioterapia: La radioterapia puede utilizarse para tratar las malformaciones arteriovenosas (MAV), especialmente en casos en los que otros tratamientos podrían ser demasiado riesgosos. La radioterapia tiene como objetivo reducir el sangrado de la MAV y puede requerir varias sesiones.
- Medicamentos: En algunos casos, se pueden usar medicamentos para reducir síntomas como el dolor o los calambres. También se pueden usar medicamentos para controlar la presión arterial y reducir el riesgo de sangrado.
- Observación y manejo de los síntomas: En algunas situaciones, especialmente si la MAV es pequeña y no causa síntomas, se puede tomar la decisión de simplemente observar la afección y manejar los síntomas según sea necesario.
El tratamiento de las malformaciones arteriovenosas (MAV) debe individualizarse para cada paciente, y la decisión de elegir un método depende de las circunstancias específicas. Es importante analizar todas las opciones de tratamiento con un profesional de la salud y realizar una evaluación exhaustiva del paciente para determinar el mejor plan de tratamiento. El tratamiento puede tener resultados satisfactorios y los pacientes pueden lograr una mejoría o una recuperación completa, pero cada caso es único.
Pronóstico
El pronóstico de una malformación arteriovenosa (MAV) depende de varios factores, como su tamaño, ubicación, síntomas, edad del paciente y éxito del tratamiento. Es importante recordar que una MAV es una afección médica que puede presentarse de forma diferente en cada paciente, y el pronóstico puede variar de una persona a otra. A continuación, se presentan algunos aspectos generales del pronóstico de una MAV:
- Riesgo de sangrado: El principal riesgo de una malformación arteriovenosa (MAV) es el riesgo de sangrado (hemorragia) en el cerebro. Las MAV pequeñas con bajo riesgo de sangrado pueden tener un buen pronóstico y no causar problemas graves. Sin embargo, las MAV grandes y medianas pueden suponer un riesgo significativo.
- Síntomas: Los síntomas asociados con una malformación arteriovenosa (MAV), como cefaleas, convulsiones, parálisis o alteraciones sensoriales, pueden afectar el pronóstico. En algunos casos, un tratamiento eficaz puede mejorar o eliminar los síntomas.
- Tamaño y ubicación: Las malformaciones arteriovenosas (MAV) localizadas en zonas más peligrosas, como en la profundidad del cerebro o cerca de estructuras críticas, pueden tener un pronóstico más desfavorable. Sin embargo, incluso muchas MAV grandes pueden tratarse con éxito.
- Tratamiento: El tratamiento de las malformaciones arteriovenosas (MAV) puede incluir extirpación quirúrgica, embolización, radioterapia o medicación. Un tratamiento eficaz puede reducir el riesgo de sangrado y mejorar el pronóstico.
- Edad: La edad del paciente también puede influir en el pronóstico. Los niños y adultos jóvenes suelen tener un mejor pronóstico que los pacientes mayores.
- Comorbilidades: La presencia de otras afecciones médicas o factores de riesgo, como presión arterial alta o trastornos hemorrágicos, pueden afectar el pronóstico y el tratamiento de la MAV.
Es importante tener en cuenta que la malformación arteriovenosa (MAV) requiere un seguimiento y tratamiento médico minucioso. La decisión sobre el método de tratamiento y el pronóstico debe ser tomada por neurocirujanos y neurorradiólogos cualificados, basándose en una evaluación exhaustiva de cada caso individual.

