Médico experto del artículo.
Nuevos artículos
Melanoma metastásico
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
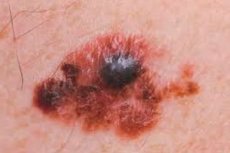
La última (cuarta) etapa de uno de los tipos de cáncer más agresivos, cuando las capas profundas de la piel ya están afectadas y las neoplasias secundarias se han propagado no solo a los ganglios linfáticos más cercanos, sino también a los distales, se diagnostica como melanoma metastásico. Si se ven afectados órganos internos vitales, solo un milagro puede salvar al paciente.
¿Qué es esto?
La capa superficial de la piel contiene células que contienen melanina, una sustancia pigmentaria que nos da un hermoso bronceado, un color de cabello y ojos únicos y lunares y pecas únicos en nuestra piel.
La proliferación progresiva descontrolada de melanocitos, que se produce en una zona específica del cuerpo, no solo en la piel expuesta, sino también en las mucosas, bajo la acción mutagénica de los rayos ultravioleta (cuya dosis varía según la persona), se conoce como melanoma. Al inicio del proceso, cuando es más adecuado tratarlo, suele parecer un lunar plano, nuevo y común, de forma irregular, sin ninguna manifestación particular. Por lo tanto, el melanoma suele detectarse en etapas posteriores, lo que conlleva resultados decepcionantes.
¿El melanoma produce metástasis? Sí, y con bastante rapidez. La capacidad de hacer metástasis es la característica que define la agresividad de las neoplasias malignas. En comparación con otros tipos de cáncer de piel, que son curables incluso en estadios relativamente avanzados, en el melanoma, «la demora es como la muerte».
Epidemiología
Entre todos los tumores malignos, el melanoma representa de uno a cuatro casos de cada cien. Los residentes de países del sur de raza caucásica, expuestos constantemente a una mayor insolación natural, tienen mayor probabilidad de enfermarse. Otros tipos de cáncer de piel son diez veces más comunes, pero el melanoma los supera en agresividad varias veces. Cada año, alrededor de 50 000 personas mueren de melanoma en todo el mundo (según la Organización Mundial de la Salud).
Las tasas de incidencia más altas se registran entre los australianos y neozelandeses blancos (23-29,8 casos por cada 100.000 habitantes). Entre los europeos, esta tasa es de 2 a 3 veces menor: alrededor de 10 visitas de atención primaria por cada 100.000 habitantes al año. Las personas de origen africano y asiático padecen melanoma con una frecuencia entre 8 y 10 veces menor que las personas de raza blanca, independientemente de su lugar de residencia. Las estadísticas muestran que el número de casos de neoplasias cutáneas malignas está aumentando, incluyendo el número de pacientes diagnosticados con melanoma en el mundo, que se duplica cada década.
El melanoma se diagnostica en niños con muy poca frecuencia. La mayoría de las fuentes indican que la edad más probable para la manifestación del melanoma es entre los 30 y los 50 años. Las estadísticas médicas de la Federación Rusa indican que la mayoría de sus pacientes buscaron ayuda por primera vez para una neoplasia después de haber cumplido ya medio siglo (en 2008, la edad promedio de quienes buscaron ayuda por primera vez fue de 58,7 años).
El riesgo de desarrollar “cáncer de piel negra”, como también se denomina melanoma, en una piel aparentemente sana y clara es aproximadamente igual a la probabilidad de malignidad de los nevos existentes.
La degeneración melanocítica puede ocurrir en cualquier parte de la piel, pero la localización más común de la neoplasia es la piel de la espalda en los hombres, la piel de la espinilla en las mujeres y la cara en los ancianos. La incidencia de melanoma cutáneo en mujeres es dos veces mayor que en hombres.
Según las estadísticas, el melanoma siempre metastatiza a los ganglios linfáticos, sin contar las etapas iniciales, cuando aún no hay metástasis. Este es el principal órgano diana. Luego, en aproximadamente el 60 % de los casos, las metástasis se encuentran en la piel.
La frecuencia de aparición de lesiones metastásicas de los órganos internos es la siguiente: pulmones (alrededor del 36%), hígado (aproximadamente un tercio de los casos, a veces llamado el primer órgano diana), cerebro: una quinta parte de los casos de melanoma secundario; tejido óseo: hasta 17%; tracto digestivo: no más del 9%.
Causas melanoma metastásico
Los rayos ultravioleta estimulan la producción de melatonina. La exposición excesiva a la radiación se atribuye a la aparición de mutaciones en los melanocitos, lo que desencadena su crecimiento y reproducción descontrolados.
El origen de la radiación ultravioleta también puede ser importante. La luz solar natural (generalmente quemaduras) puede desencadenar el desarrollo de melanoma. En este caso, el factor cuantitativo es peligroso. Los rayos ultravioleta artificiales, especialmente los que se obtienen en cualquier solárium moderno y considerado seguro, independientemente del tiempo de exposición, aumentan el riesgo de desarrollar melanoma en un 74 %. Esta conclusión fue alcanzada por oncólogos estadounidenses de Minnesota basándose en los resultados de un estudio de tres años. Descubrieron que el melanoma se desarrolla entre 2,5 y 3 veces más frecuentemente en quienes aman los soláriums que en quienes nunca los han visitado.
El grupo de riesgo incluye a las personas de piel clara: rubias, albinas y pelirrojas. Quienes tengan antecedentes familiares de melanoma o muchos lunares en el cuerpo deben tener cuidado. El mayor riesgo de desarrollar esta neoplasia se asocia a un trastorno hereditario en la actividad del gen que suprime los cambios tumorales en las células.
Los nevos pigmentarios ya presentes en la piel son peligrosos en cuanto a su transformación maligna: gigantes, complejos, limítrofes, azules. Además, el nevo de Ota, la melanosis de Dubreuil y la xerodermia pigmentaria representan un riesgo melanogénico.
Los factores de riesgo para el desarrollo de la proliferación maligna de melanocitos incluyen vivir en áreas con altos niveles de radiactividad o insolación, trabajar en industrias peligrosas, quemaduras solares periódicas o incluso únicas que produzcan ampollas, traumatismos en marcas de nacimiento y trastornos metabólicos.
Cualquiera de las causas mencionadas, a menudo en combinación, puede desencadenar la patogénesis de la aparición de melanocitos atípicos y su hiperproliferación. La mayoría de los pacientes con melanoma, especialmente en la etapa metastásica, presentan una alteración de la secuencia normal de la cascada de señalización del gen BRAF, pero no todos. Esta no es la única diana molecular en la patogénesis del melanoma. Aún no se han identificado otras, pero se están realizando importantes esfuerzos para lograrlo.
El mecanismo de malignidad de los nevos existentes incluye factores tanto hereditarios como externos: insolación excesiva, traumatismos, etc.
En la patogénesis del melanoma se distinguen dos fases principales: superficial u horizontal, cuando la propagación se produce a lo largo del mismo plano que la superficie cutánea, en el epitelio, y vertical, cuando el tumor comienza a crecer hacia el interior, hacia las capas profundas de la piel y la capa de grasa subcutánea. Las metástasis aparecen cuando el proceso pasa a la fase de propagación vertical y alcanza los vasos linfáticos y sanguíneos. Las células cancerosas son transportadas por la linfa a los ganglios linfáticos cercanos y, posteriormente, a los distantes, y con el flujo sanguíneo alcanzan incluso órganos vitales remotos. El melanoma con múltiples metástasis, no solo en los ganglios linfáticos distales, sino también en los órganos internos, tiene el pronóstico más desfavorable. La principal razón para el diagnóstico de "melanoma metastásico" es el diagnóstico tardío, lo cual refleja un proceso profundamente desatendido.
Las metástasis tras la extirpación del melanoma se detectan con mayor frecuencia durante el primer año. Sin embargo, a veces aparecen mucho más tarde. El proceso de metástasis aún no se ha estudiado a fondo, pero se sabe que, incluso tras penetrar desde el lecho vascular hasta el órgano diana, las células degeneradas y sus conglomerados pueden permanecer clínicamente indetectables durante mucho tiempo y manifestarse inesperadamente, muchos años después.
Cuanto más tiempo haya transcurrido desde el tratamiento radical, menor será el riesgo estimado de metástasis. Tras siete años, alcanza un mínimo. Sin embargo, existen casos de metástasis tardía (tras un intervalo de diez años sin recaídas). Se conoce un caso único de un tumor secundario que apareció 24 años después de la extirpación del tumor primario.
¿En qué etapa hace metástasis el melanoma?
Los clínicos distinguen cinco estadios principales del melanoma (0-IV), además, distinguen estadios intermedios que tienen en cuenta el grosor, la tasa de división celular en la lesión, la presencia de úlceras y diferentes tipos de metástasis.
En la tercera etapa del melanoma, ya se detectan formaciones secundarias en los ganglios linfáticos, vasos o áreas cutáneas (satélites) más cercanas. En las etapas IIIA y IIIB, la presencia de células alteradas solo puede determinarse mediante microscopía del frotis y la punción de linfa. En las etapas IIIC y IIID, el aumento de los ganglios linfáticos regionales se detecta mediante palpación, y las lesiones cutáneas se detectan mediante examen visual.
El estadio IV corresponde a la aparición de tumores secundarios palpables, al menos en los ganglios linfáticos distantes del foco primario. En este estadio, pueden verse afectadas zonas distantes de la piel y el tejido muscular, así como órganos internos. Las localizaciones más comunes son los pulmones, el hígado, el cerebro y los huesos. El diagnóstico de melanoma metastásico se realiza cuando se detectan metástasis.
En las etapas inicial (in situ), primera y segunda del melanoma, su propagación a la piel y los ganglios linfáticos más cercanos no puede detectarse ni siquiera con microscopio. Sin embargo, el concepto oncológico moderno sugiere que, con la aparición de un tumor maligno, existe una probabilidad casi inmediata de metástasis. Las células modificadas se desprenden constantemente de la formación primaria y se envían a nuevos lugares por vía linfática (hematógena), deteniéndose y creciendo, formando metástasis. Este proceso es bastante complejo: las células del lecho vascular interactúan entre sí y con otros factores, y la mayoría muere sin convertirse en metástasis. Al principio, la metástasis ocurre de forma lenta e imperceptible, pero en el melanoma que se ha propagado a una profundidad de más de 1 mm, lo que corresponde solo a la segunda etapa, existe el riesgo de detectar tumores secundarios poco después de su extirpación.
Esta neoplasia se clasifica con mayor frecuencia utilizando la clasificación TNM desarrollada por la Sociedad Estadounidense del Cáncer, que refleja tres categorías:
- T (traducción de tumor: tumor) – refleja la profundidad de la propagación del proceso, la presencia (ausencia) de daño superficial, la tasa de división de los núcleos de las células modificadas (el melanoma metastásico se codifica T3-T4 con adiciones de letras);
- N (Node Lymph – ganglio linfático) – refleja la presencia de lesiones en los ganglios linfáticos, el índice digital indica su número, el índice de letras, en particular b, indica que la linfadenopatía es palpable o incluso visible visualmente;
- M (metástasis): metástasis a distancia (metástasis M1 presentes, M0: ninguna detectada).
El melanoma afecta principalmente a los ganglios linfáticos cercanos, los llamados ganglios centinela. En la etapa de metástasis temprana, se extirpan; esta etapa de la enfermedad tiene un pronóstico relativamente favorable.
Una metástasis cutánea localizada a una distancia no mayor de 2 cm del tumor madre se denomina metástasis satélite. Suelen ser varias: son grupos de células cancerosas (determinadas al microscopio) o parecen nódulos pequeños o grandes. Las neoplasias secundarias cutáneas ubicadas fuera de la zona de dos centímetros se denominan metástasis de tránsito. La metástasis cutánea, especialmente la de tránsito, se considera un signo desfavorable, al igual que la de los órganos internos.
 [ 9 ]
[ 9 ]
Síntomas melanoma metastásico
Para evitar el diagnóstico de "melanoma metastásico", es necesario examinar periódicamente los lunares en el cuerpo y, si alguno de ellos plantea dudas sobre su benignidad, debe consultar a un dermatólogo-oncólogo.
Los primeros signos que deberían alertarle son un aumento notable del tamaño del lunar en el plano de la piel (más de 5 mm) y/o verticalmente sobre ella; forma asimétrica, bordes festoneados irregulares; cambios notables en la forma y el color: zonas despigmentadas asimétricas, puntos y zonas de diferentes colores. Suele haber más de un síntoma alarmante; el crecimiento rápido significa que el lunar crece aproximadamente un milímetro al mes en cualquier dirección.
Los síntomas posteriores incluyen picazón en el área, inflamación de la piel alrededor del lunar cuestionable, despigmentación, pérdida de cabello que previamente creció en él, descamación de la superficie del lunar y aparición de nódulos en él.
Una superficie húmeda, ulcerada o sangrante, sin traumatismo, es un síntoma desfavorable. Una superficie barnizada sin patrón cutáneo también es desfavorable, al igual que la sensación palpatoria de un cambio en la densidad de la formación.
La aparición de satélites en la superficie de la piel que rodea un lunar sospechoso (nódulos o manchas pigmentadas (de color rosa carne), es decir, metástasis en la piel cercana) indica que el estadio del melanoma es al menos IIIC.
El melanoma puede presentarse en diversas formas. Se distinguen las siguientes:
- el más común (más de 2/3 de los casos) - se extiende superficialmente, parece una mancha marrón, casi plana, de forma irregular y color desigual (áreas más oscuras, de color gris rosado, del color de la carne), localizada con mayor frecuencia en el tronco y las extremidades; con el tiempo, la superficie se oscurece, se vuelve brillante, se daña fácilmente, sangra, se ulcera; la fase horizontal puede durar desde varios meses hasta siete u ocho años (tiene un pronóstico más favorable); después del inicio de la fase vertical, el tumor comienza a crecer hacia arriba y hacia adentro, se produce una metástasis rápida;
- El melanoma nodular (nodular) crece inmediatamente en vertical (no hay una fase de crecimiento horizontal): se eleva sobre la piel en forma de cúpula, tiene una pigmentación diferente, a menudo desigual (a veces despigmentada), límites claros y la forma de un círculo u óvalo, una superficie lisa, brillante y fácilmente dañada; a veces parece un pólipo en un tallo; se desarrolla rápidamente, de seis meses a un año y medio;
- melanoma lentigo (melanosis maligna): manchas sin una forma específica y límites claros, parecidas a pecas grandes, el crecimiento horizontal es muy lento de diez a veinte años, se encuentra con mayor frecuencia en personas mayores en partes expuestas del cuerpo y la cara, la fase vertical se manifiesta por el hecho de que los bordes se vuelven en zigzag u ondulados, la mancha comienza a elevarse por encima de la piel, aparecen nódulos, úlceras, costras, grietas en su superficie; esta fase está plagada de la aparición de metástasis;
- El melanoma manchado (acral-lentiginoso) es un tipo raro, afecta principalmente la piel oscura, se desarrolla en los dedos, palmas, pies, debajo de la uña (se forma una franja oscura).
Existe una alta probabilidad de metástasis en los melanomas que se desarrollan en las membranas mucosas. Suelen detectarse accidentalmente durante las revisiones realizadas por dentistas, otorrinolaringólogos, proctólogos y ginecólogos. La pigmentación de estas formaciones suele ser visible y desigual.
El amelanoma sin pigmento es extremadamente raro. Suele diagnosticarse en etapas tardías. Puede ser de cualquier tipo: superficial, nodular o lentiginoso.
Los signos generales del melanoma metastásico, como todos los cánceres en etapas tardías, se manifiestan por malestar constante, anemia, delgadez, palidez, disminución de la inmunidad y, como consecuencia, infecciones virales respiratorias agudas interminables y lentas y exacerbaciones de patologías crónicas existentes.
¿Cómo se ven las metástasis del melanoma?
Las neoplasias secundarias en la piel son visibles. Las neoplasias satélite se presentan como pequeñas manchas oscuras o nódulos múltiples ubicados cerca del tumor original o del lugar de su extirpación. Esta forma es típica de la formación primaria en la piel del tronco o las extremidades. Las metástasis satélite en el melanoma que se propagan a través de los vasos linfáticos aparecen en aproximadamente el 36% de los casos. Pueden combinarse con metástasis ganglionares, que se presentan en más de la mitad de los pacientes con melanoma metastásico.
Las metástasis nodulares subcutáneas del melanoma, que se propagan con el flujo linfático, suelen presentar el aspecto de tumores subdérmicos o intradérmicos, a menudo con una superficie ulcerada y sangrante. Suelen ser regionales. Los focos nodulares secundarios, que aparecen como resultado de la propagación hematógena, se asemejan a múltiples nódulos redondos u ovalados dispersos por cualquier parte del cuerpo, pero se localizan preferentemente en el tórax, la espalda y el abdomen. La piel que los recubre está intacta, de color carne o azulada, cuando la melanina acumulada se transparenta bajo su fina capa. El tamaño suele oscilar entre 50 mm y 4 cm; en tamaños mayores, los tumores pueden fusionarse, la piel se vuelve más fina y brillante, y la integridad del tegumento se ve afectada (grietas, úlceras). A simple vista, los tumores cutáneos secundarios pueden parecerse a lipomas, quistes epidermoides, cicatrices y dermatosis. Las metástasis del melanoma en el tejido adiposo subcutáneo pueden no ser perceptibles durante el examen externo, pero pueden detectarse mediante palpación.
Las metástasis cutáneas similares a la erisipela en el melanoma son poco frecuentes, en menos del 1,5 % de los casos. En este caso, la superficie cutánea se ve sembrada de melanocitos defectuosos por vía linfática. Son típicas de la localización del tumor original en las zonas temporales del cuero cabelludo, las muñecas, las piernas y el tórax. Su aspecto se asemeja al de la erisipela: la piel que rodea la lesión primaria duele, presenta un tono azulado y está inflamada. Pueden presentarse junto con lesiones satélite.
En raras ocasiones, pero con una frecuencia algo mayor que en casos similares a la erisipela (hasta un 4% de los casos, principalmente en melanomas localizados en la tibia), se presentan metástasis cutáneas tromboflebíticas. Las focas dolorosas presentan hiperemia y venas superficiales dilatadas. La localización es regional y la vía de propagación de las células cancerosas es linfogénica.
Cuando las células del melanoma se desprenden y entran en el flujo linfático, atacan primero los ganglios linfáticos centinela. Estos constituyen la primera barrera contra la propagación de las células cancerosas y son los primeros en sufrir. Inicialmente, las metástasis del melanoma en los ganglios linfáticos se detectan mediante microscopía de su contenido obtenido por punción. En etapas posteriores, los ganglios más cercanos al tumor original ya están agrandados y son fácilmente palpables, e incluso visibles posteriormente. Sin embargo, aunque se vean afectados de 2 a 3 ganglios linfáticos centinela y no haya mayor propagación, aún pueden extirparse. Si se detectan metástasis en ganglios distantes del sistema linfático, la situación del paciente se interpreta como mucho peor, aunque mucho depende de su número y ubicación.
El grado más grave de daño corresponde a la situación en la que células cancerosas errantes se han asentado en los órganos internos. Se propagan por vía hematógena por todo el cuerpo y afectan órganos vitales, que, o incluso parte de ellos, generalmente son imposibles de extirpar. En cuanto a las metástasis en órganos internos, la expresión "mirar" no es correcta. Se manifiestan sintomáticamente y se visualizan mediante diversos métodos instrumentales (ultrasonido, resonancia magnética, radiografía), además de detectarse mediante pruebas de laboratorio.
Las metástasis cerebrales de melanoma son grupos de melanocitos en continua división en diferentes partes del cerebro, por lo que se manifiestan diferentes síntomas. Los tumores cerebrales metastásicos se caracterizan por malestar general, pérdida de apetito y peso corporal, y fiebre. Las manifestaciones cerebrales generales pueden manifestarse mediante cefaleas, náuseas, vómitos, trastornos del sueño, la marcha, la coordinación de movimientos, la memoria, el habla y cambios de personalidad. Las metástasis cerebrales de melanoma pueden causar hemorragia intracraneal, convulsiones, paresia y parálisis, además de otros trastornos neurológicos según la lesión. Por ejemplo, las metástasis de melanoma en la glándula pituitaria se manifiestan por cefalea, oftalmoplejía (parálisis del nervio oculomotor) y otras deficiencias visuales, sed intensa y poliuria (diabetes insípida neurogénica). Para fines diagnósticos, se prescribe la resonancia magnética cerebral, pero no siempre puede proporcionar una respuesta precisa sobre el origen y la naturaleza de la neoplasia.
Las metástasis hepáticas de melanoma, además de malestar general, se manifiestan con náuseas y vómitos constantes, especialmente tras la ingesta de alimentos no dietéticos, molestias en la zona hepática e ictericia. La palpación también revela agrandamiento y compactación del órgano, además de esplenomegalia. La ecografía muestra que la superficie del hígado está cubierta de tubérculos densos.
La composición bioquímica de la sangre se ve alterada. Los vómitos incontrolables que duran más de un día, especialmente con sangre, heces negras y aumento visible del tamaño del abdomen son síntomas que requieren atención urgente.
El melanoma suele metastatizar a los pulmones; en algunos casos, este órgano se considera el objetivo principal, mientras que en otros, el hígado o el cerebro. Esta localización del tumor secundario se manifiesta, además de los síntomas generales, con dificultad para respirar, sibilancias, respiración irregular, tos seca constante con esputo escaso, a veces con sangre, dolor torácico y, en ocasiones, fiebre alta.
La neoplasia suele visualizarse mediante radioterapia. Las metástasis pueden ser focales y redondeadas. Con una pequeña extensión, son más favorables. Su origen es hematógeno. Con mayor frecuencia, en el melanoma, se observan metástasis infiltrativas de origen linfogénico, que en la imagen se asemejan a un oscurecimiento local o a una malla que enreda los pulmones. En la práctica, se observan principalmente formas mixtas.
Las metástasis óseas del melanoma se manifiestan por dolor local e intratable y fracturas frecuentes. La aparición de células malignas en los huesos y el crecimiento tumoral altera el equilibrio de los procesos metabólicos entre los osteoblastos, que sintetizan células jóvenes de la matriz ósea, y los osteoclastos, que destruyen el tejido óseo. En la mayoría de los casos, los osteoclastos y los procesos de resorción ósea se activan bajo la influencia de las células cancerosas; sin embargo, a veces predomina la actividad osteoblástica, lo que contribuye a una compactación ósea anormal, aunque las formas mixtas son las más comunes.
El melanoma metastatiza a los huesos con menos frecuencia que al hígado, los pulmones y el cerebro. Primero, las metástasis del melanoma aparecen en la columna vertebral, luego en las costillas, el cráneo, los huesos de la cadera y el esternón. Después, las células cancerosas se propagan a los huesos pélvicos (típico de la localización del tumor original en la ingle) y, por último, a los huesos de la escápula. Los tumores secundarios se localizan en las partes medulares, que sirven para acumular calcio, y prefieren los huesos esponjosos, que reciben un buen riego sanguíneo. Los huesos tubulares rara vez se ven involucrados en el proceso patológico, cuando todos los lugares "favoritos" ya están ocupados.
Los procesos osteolíticos conducen a la hipercalcemia, lo que afecta negativamente el curso de varios procesos en el cuerpo: los riñones, el sistema nervioso central y cardiovascular y el tracto gastrointestinal sufren.
Las metástasis cardíacas del melanoma aparecen en una etapa avanzada de la enfermedad. En el melanoma, esta localización es más común que en otros focos primarios. Las células cancerosas suelen migrar al corazón desde el pulmón, llegando tanto a través del sistema linfático como del torrente sanguíneo. Con mayor frecuencia, las metástasis se encuentran en el pericardio y, posteriormente, en cualquier cámara cardíaca. Las válvulas y el endocardio rara vez se ven afectados. Los tumores metastásicos en el corazón se manifiestan como una alteración de la actividad cardíaca, se detectan tardíamente y no afectan el mecanismo de muerte ni la supervivencia.
Si la metástasis se extiende al tracto gastrointestinal, aparecen síntomas dispépticos. En el contexto de las manifestaciones generales de intoxicación por cáncer, se sienten agotamiento, debilidad, dolor abdominal, flatulencia, náuseas y vómitos. Si se localiza en el esófago, se observa principalmente una alteración de la capacidad para tragar. El dolor se localiza detrás del esternón y en la parte superior del abdomen, y puede haber perforación de las paredes y sangrado. Un tumor en el estómago se caracteriza por dolor en el epigastrio, náuseas, vómitos y heces negras y alquitranadas. El tumor pancreático secundario se manifiesta con síntomas de pancreatitis crónica. Las metástasis de melanoma en el intestino son extremadamente raras, pero son las más malignas. Se manifiestan con síntomas de disfunción intestinal, que pueden provocar perforaciones de sus paredes u obstrucción intestinal.
Es extremadamente raro que el melanoma como neoplasia primaria se desarrolle en la membrana mucosa del tracto digestivo; las formaciones secundarias ocurren allí con mucha más frecuencia.
El melanoma acromático, es decir, sin color, suele detectarse en etapas tardías, cuando ya han aparecido metástasis. Se caracteriza por los mismos síntomas clínicos, solo que no presenta un color oscuro específico, que, en primer lugar, llama la atención. El melanoma acromático (sin pigmentación) aparece en una zona limpia de la piel; su forma es similar a la habitual: el color es carne con matices rojizos, rosados y grisáceos. Al igual que el melanoma pigmentado, crece rápidamente y cambia de forma; es asimétrico, con bordes irregulares o nodular; puede sangrar, picar y cubrirse de costras y úlceras.
Las metástasis del melanoma no pigmentado se propagan de la misma manera y a los mismos órganos. Muchos consideran que esta forma de melanoma es más maligna; se cree que las metástasis aparecen y se propagan por todo el cuerpo mucho antes que en el cáncer "negro" común. Quizás esta opinión se deba a que los pacientes con un tumor acromático a menudo acuden al médico con metástasis ya pronunciadas, sin tener ni idea de que tienen melanoma.
El melanoma con metástasis suele causar dolor, que en ocasiones requiere analgésico constante. Las más dolorosas son las metástasis cerebrales y óseas.
Complicaciones y consecuencias
Las metástasis del melanoma son casi siempre múltiples, lo que dificulta mucho su control. Además, la etapa de metástasis ocurre cuando el cuerpo ya no tiene la fuerza para resistir. Los tumores secundarios alteran el funcionamiento de todos los órganos vitales y provocan la muerte de los pacientes.
Tras la extirpación del melanoma, incluso en una etapa inicial favorable y sin metástasis detectables, no hay garantía de que el tumor no recaiga. Hasta el 90 % de estos casos ocurren en los dos primeros años tras el tratamiento, pero se recomienda realizar revisiones periódicas con un dermatólogo oncólogo, ya que en algunos casos la enfermedad se manifiesta tras un largo periodo sin recaídas.
El melanoma metastásico cutáneo es en sí mismo una forma compleja. Además, pueden presentarse complicaciones postoperatorias comunes, como supuración, infección y dolor persistente localizado en las incisiones.
Un indicador de gran importancia para el pronóstico es el índice mitótico, que refleja la capacidad de las células para dividirse. Un índice mitótico alto indica una división celular intensa, y dado que se trata de células cancerosas, el lentigo melanoma con un alto índice metastásico (aparentemente mitótico) tiene una alta probabilidad de presentar metástasis.
Diagnostico melanoma metastásico
La medida diagnóstica más temprana consiste en una exploración externa del paciente, la palpación de los ganglios linfáticos y una dermatoscopia, especialmente en un medio de inmersión especial, que permite una buena visualización del estrato córneo de la epidermis y una determinación bastante precisa de la peligrosidad de un lunar sospechoso. Para ello, se analizan sus parámetros (forma, tamaño, bordes, color irregular, presencia de estructuras blanquecinas y azules) mediante la regla ABCDE. También existe un programa informático que permite comparar fotografías de un lunar sospechoso con las de la base de datos, pero este tipo de diagnóstico aún no se ha generalizado. Ante la presencia de un nevo sospechoso, además de una exploración exhaustiva de la piel y las mucosas visibles, se realiza al paciente una radiografía de tórax en dos proyecciones (directa y lateral), así como una ecografía de los ganglios linfáticos, los órganos abdominales y la pelvis.
No se permiten métodos invasivos de examen (biopsia) de la formación primaria en el melanoma. Se puede realizar un análisis citológico de un frotis de la superficie de la formación.
La conclusión final sobre el estadio y la morfología de la formación se realiza después de un examen histológico del lunar extirpado, se determina la profundidad exacta de su germinación y el índice mitótico.
Sin embargo, para detectar micrometástasis en ganglios centinela aún no aumentados de tamaño, se utiliza cada vez más el método de biopsia aspirativa con aguja fina bajo control ecográfico, permitiendo abandonar las disecciones ganglionares profilácticas traumáticas.
La biopsia se utiliza para ciertas localizaciones de metástasis, por ejemplo, en los pulmones.
Antes de la operación, el paciente se somete a pruebas clínicas estándar para evaluar su salud.
Si los signos clínicos indican la presencia de metástasis en el hígado, se realizan pruebas hepáticas y se evalúa el nivel de lactato deshidrogenasa (LDH).
Las metástasis del melanoma suelen ser múltiples. Para detectarlas se utilizan métodos instrumentales modernos: radioterapia (radiografía, tomografía computarizada), resonancia magnética, ecografía, fibrogastroscopia y gammagrafía.
Diagnóstico diferencial
Se realiza el diagnóstico diferencial entre nevos con riesgo de melanoma y nevos benignos, según el estadio de la enfermedad y la presencia de metástasis únicas o múltiples. Esto es fundamental para elegir las estrategias de tratamiento más eficaces.
En los estadios iniciales, así como en tumores solitarios y metastásicos únicos, el tratamiento quirúrgico es fundamental, incluso en presencia de micrometástasis, en combinación con terapia farmacológica.
Se distingue el melanoma diseminado de la piel, para el cual el tratamiento quirúrgico ya no es relevante, sino que se realiza una terapia farmacológica paliativa.
Los tumores secundarios se diferencian de otras neoplasias, a menudo benignas, como el lipoma o el melanoma con metástasis en la grasa subcutánea, el schwannoma melanótico del ganglio de Gasser o el melanoma metastásico de la base de la fosa craneal media. Las metástasis cardíacas se distinguen de las consecuencias clínicas de la quimioterapia y la exposición a la radiación.
 [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
¿A quién contactar?
Más información del tratamiento
Prevención
Cualquier enfermedad es más fácil de prevenir que de curar. El melanoma suele ser incurable en sus etapas avanzadas, por lo que el diagnóstico temprano y correcto es la principal prevención de la progresión de la enfermedad y la aparición de metástasis, cuando el pronóstico de supervivencia es menos optimista.
Los expertos recomiendan eliminar cualquier lunar que moleste, incluso el más inofensivo, no en salones de belleza, sino en instituciones médicas especializadas, utilizando métodos de eliminación que permitan realizar un examen histológico posterior del tejido extraído.
La prevención del melanoma consiste en un comportamiento adecuado al sol, evitando las quemaduras solares y el enrojecimiento. Se recomienda tomar el sol temprano por la mañana o después de las 4 p. m., cuando los rayos solares son menos intensos. También se debe limitar el tiempo de exposición al sol.
Si tienes lunares en el cuerpo debes tratar de protegerlos de los rayos del sol, usar sombreros de ala ancha en los días soleados, ropa ligera, natural pero cerrada, usar gafas de sol de alta calidad y cremas con filtro ligero de al menos SPF15.
A la luz de nuevas investigaciones, es mejor evitar por completo la visita a soláriums, ya que la luz ultravioleta artificial, incluso obtenida de las fuentes más modernas y seguras y cuando se respetan los intervalos de tiempo recomendados, no es absolutamente inocua para la piel.
Las personas en riesgo deben ser doblemente cautelosas.
Una nutrición debe ser completa; muchos productos tienen propiedades antitumorales, como las zanahorias frescas, el perejil, los tomates y la calabaza. Los amantes del café tienen menos probabilidades de contraer cáncer de piel, concluyeron investigadores de Boston. Es beneficioso consumir alimentos con selenio (carne y vísceras, champiñones, cebolla, ajo, pan negro, nueces de Brasil) y vitamina E (aceites vegetales, semillas de girasol y la mayoría de los frutos secos, guisantes, judías, col y huevos).
Se recomienda a las personas que se someten a una extirpación de melanoma en etapa temprana someterse a un tratamiento con preparaciones herbales con actividad citostática que previenen la propagación de metástasis. Estas incluyen el hongo de abedul chaga, la veselka, hierbas como la raíz de oro, la celidonia, el cardo común, el muérdago blanco, la liana siberiana (sacerdote) y otras. El tratamiento homeopático postoperatorio también puede brindar beneficios tangibles y prevenir recaídas.
Pronóstico
Si hablamos de melanoma metastásico con metástasis a distancia, los pacientes con este diagnóstico tienen un alto riesgo de muerte en los primeros cinco años tras el diagnóstico. Se estima que supera el 80 %. Sin embargo, ¡aún no es del 100 %!
¿Cuánto tiempo viven las personas con melanoma en estadio IV? Los datos son desalentadores: a pesar de todos los esfuerzos médicos, incluso los pacientes de grupos de investigación no sobreviven ni un año en promedio. Aunque se conocen diferentes casos, incluso la curación completa es posible, así que no hay que darse por vencido.
La supervivencia a cinco años es ligeramente superior en el grupo de pacientes con melanoma en estadio más leve. En el estadio III de la enfermedad con metástasis en ganglios linfáticos regionales, así como en pacientes con melanoma con diseminación vertical a una profundidad superior a 4 mm (estadios II b y c), tras el tratamiento radical, la probabilidad de recaída se estima entre el 50 % y el 80 %.

