Médico experto del artículo.
Nuevos artículos
Melasma facial
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
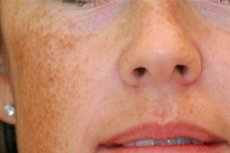
Los trastornos de la pigmentación cutánea son problemas comunes que suelen consultar con dermatólogos. Resulta especialmente desagradable la aparición de manchas antiestéticas en el rostro: este problema estético se denomina melasma. La enfermedad es benigna, pero causa mucho malestar psicoemocional. ¿Qué tipo de patología es y es posible eliminarla? [ 1 ]
El melasma siempre es visible. Las manchas antiestéticas en el rostro, desde beige claro hasta marrón oscuro, tienen límites claros, no presentan descamación ni cambios en la estructura de la piel. En invierno, las manchas se aclaran ligeramente, pero en verano se vuelven especialmente evidentes. A veces, las personas solo tienen una o dos manchas, pero a menudo el rostro está completamente cubierto por ellas. [ 2 ]
Epidemiología
Un rostro claro y una piel clara siempre se han considerado los primeros indicadores de belleza. Para evitar el oscurecimiento de la piel, muchas mujeres de Asia Central aún usan sombrillas especiales para protegerse del sol. Esta moda para pieles claras se originó en India y Turquía, y la primera sombrilla protectora apareció en el siglo XVII en Francia: se llamaba "parasol", que literalmente significa "para el sol".
Con el paso de los años, la moda ha cambiado y el bronceado se ha popularizado. Sin embargo, todavía se cree que una piel bonita debe tener un tono uniforme y saludable, sin manchas ni otros elementos extraños. [ 3 ]
Según las estadísticas, una de cada cinco personas en el planeta padece diversos tipos de manchas pigmentarias, como el melasma. Este problema se presenta en mujeres con aproximadamente el doble de frecuencia que en hombres, y en personas mayores, con mayor frecuencia que en jóvenes. En la mayoría de los casos, la causa es el bronceado excesivo o trabajar (o permanecer) regularmente al aire libre bajo un sol abrasador.
Se cree que la aparición del melasma es más probable en personas de 35 a 40 años, aunque dicha hiperpigmentación se encuentra a menudo en niñas y niños jóvenes.
Hay casos en los que las manchas de melasma desaparecen por sí solas. Pero la mayoría de las veces, la situación no es tan optimista: eliminar el problema requiere mucho esfuerzo y paciencia.
El tratamiento del melasma suele ser realizado por un dermatólogo-cosmetólogo. Sin embargo, el paciente debe consultar también con un ginecólogo, un endocrinólogo y un gastroenterólogo.
Causas melasma
El melasma en forma de manchas de color intenso en la cara puede ser causado por una patología o tener una etiología hereditaria.
La melanina es una sustancia pigmentaria que proporciona el color a la piel y al iris. La acumulación y el depósito excesivos de esta sustancia causan hiperpigmentación. Las principales causas de este proceso son:
- exposición a la luz solar (aproximadamente uno de cada dos casos de melasma), asociada a una exposición prolongada al sol abierto, visitas frecuentes a un solárium;
- período de embarazo, desequilibrio hormonal asociado con disfunción ovárica, disfunción hepática, disfunción tiroidea, toma de medicamentos anticonceptivos y hormonas;
- reacciones inflamatorias en la piel;
- Enfermedades del sistema digestivo, trastornos metabólicos, hiper e hipovitaminosis.
Otras posibles causas del melasma incluyen sustancias químicas y medicamentos que pueden aumentar la sensibilidad de la piel a la luz ultravioleta. Esto es especialmente común en personas con predisposición hereditaria a la hiperpigmentación. [ 4 ]
Medicamentos que aumentan la sensibilidad de la piel a la radiación solar y contribuyen al desarrollo del melasma:
- medicamentos antiinflamatorios no esteroides y analgésicos (diclofenaco, ibuprofeno, indometacina, piroxicam, naproxeno);
- medicamentos antibacterianos (gentamicina, azitromicina, tetraciclina, eritromicina, doxiciclina);
- diuréticos (furosemida, hidroclorotiazida, acetazolamida, clortalidona, amilorida);
- medicamentos que afectan al sistema cardiovascular (Amiodarona, Simvastatina, Minoxidil, Carvedilol, Losartan);
- anticonceptivos orales, medicamentos hormonales (gestodeno, estradiol);
- antidepresivos (doxepina, fluoxetina, venlafaxina, paroxetina, amitriptilina, etc.);
- sedantes, barbitúricos (fenobarbital, diazepam, alprazolam);
- agentes antialérgicos (cetirizina, astemizol, clorhidrato de difenhidramina, ebastina);
- medicamentos tópicos contra el acné (adapaleno, ácido retinoico, peróxido de benzoilo, isotretinoína).
Es importante señalar que la causa del melasma no se ha estudiado lo suficiente hasta la fecha. En este sentido, a menudo no es posible establecer con claridad una relación causal entre la aparición de este problema y cualquier trastorno corporal. Sin embargo, cada una de las razones mencionadas puede considerarse un factor que contribuye al desarrollo del melasma. [ 5 ]
Factores de riesgo
La sustancia pigmentaria se produce en los melanocitos, células epidérmicas. Existen diversas variantes de esta sustancia, cuya cantidad predominante determina el tono de la piel y el cabello:
- eumelanina (proporciona tonos marrones y negros);
- feomelanina (da un color rojizo);
- leucomelanina (color neutro).
Aunque el melasma se caracteriza por la aparición de manchas predominantemente de color marrón oscuro, su tonalidad depende de la proporción de la cantidad de uno u otro tipo de sustancia pigmentaria. [ 6 ]
El proceso de producción de melanina y la regulación de las células pigmentarias aún plantean muchas interrogantes a los especialistas. Los científicos suponen que el desarrollo del melasma se basa en la predisposición hereditaria, que se manifiesta bajo la influencia de ciertos factores desencadenantes. Está comprobado que el factor principal es la radiación solar, que contribuye al aumento de radicales libres que dañan el ADN de las células pigmentarias y aceleran la distribución del pigmento. Además, la propia radiación ultravioleta también puede dañar el ADN celular.
Así, los principales factores provocadores pueden denominarse:
- exceso de radiación ultravioleta;
- cambios en el equilibrio hormonal (por diversas razones: embarazo, menopausia, tratamiento con medicamentos hormonales, procesos tumorales productores de hormonas, etc.);
- enfermedades inflamatorias que afectan la piel. [ 7 ]
Los cambios en los niveles hormonales se relacionan principalmente con la proporción de hormonas sexuales. Con menor frecuencia, el melasma es consecuencia de trastornos metabólicos, mal funcionamiento del hígado, la tiroides, el páncreas y los intestinos. También existe evidencia del impacto negativo de la selección incorrecta de cosméticos o procedimientos realizados incorrectamente.
Patogenesia
El tono de la piel humana varía y esto se debe a muchos factores:
- la cantidad y el grado de distribución del pigmento;
- espesor de la capa epidérmica;
- el estado del estrato córneo;
- saturación y calidad de la red vascular;
- Propiedades de las estructuras celulares que contienen melanina;
- el contenido de melanina en los melanosomas y la calidad de su divergencia en las células epidérmicas.
La producción de melanina ocurre en estructuras específicas de los melanocitos, concretamente en los melanosomas, mediante la conversión del aminoácido tirosina. Bajo la influencia de enzimas como la DOPA oxidasa y la tirosinasa, la tirosina se transforma en un enlace de intercambio intermedio: la dioxifenilalanina. Posteriormente, mediante procesos posteriores, este enlace se convierte en melanina. [ 8 ]
El mecanismo de formación de la melanina se denomina melanogénesis. Se debe a la presencia de tirosina, oxígeno singlete, iones de zinc y cobre.
Hay más de mil melanocitos por cm² de piel. En las personas de piel oscura, esta cantidad es solo ligeramente mayor que en las de piel clara. Sin embargo, la melanina se produce en ellas de forma mucho más activa, lo que se explica por características genéticas.
Actualmente, los científicos ya hablan con confianza sobre la teoría de los radicales libres como regulador de la formación de melanocitos. Esta teoría sugiere que el daño a las zonas del ADN mitocondrial se produce por una deficiencia de antioxidantes, lo que conlleva un trastorno en la producción de melanina. [ 9 ]
Los mecanismos reguladores de la función de los melanocitos no se han estudiado suficientemente en la actualidad. Sin embargo, todos los especialistas confían en que la radiación ultravioleta casi siempre estimula estos procesos. El estado del sistema nervioso también influye.
Existen dos direcciones regulatorias principales:
- a través del hipotálamo y la glándula pituitaria anterior, con la liberación de MSH, una hormona que estimula la producción de melanina;
- a través de la glándula pineal, que inhibe la producción de melanina.
El estado de la piel depende en gran medida del equilibrio hormonal del cuerpo y, sobre todo, del equilibrio de las hormonas sexuales. En las mujeres, este equilibrio cambia periódicamente según la fase del ciclo menstrual, así como durante el embarazo, el uso de anticonceptivos o la llegada de la menopausia. Todos estos períodos pueden contribuir a la acumulación excesiva de melanina. Los expertos calculan que una de cada tres mujeres que toma anticonceptivos orales presenta hiperpigmentación. [ 10 ]
Los procesos de melanogénesis están influenciados no sólo por las hormonas sexuales, sino también por las hormonas de las glándulas suprarrenales y de la glándula tiroides.
Síntomas melasma
El melasma se clasifica como un trastorno adquirido de naturaleza benigna. La pigmentación de la piel tiene una limitación local: con frecuencia, las manchas se localizan únicamente en la zona del rostro y el cuello, sin extenderse al resto del cuerpo. Sin embargo, en algunos casos, también se encuentran focos en el escote y las extremidades superiores.
Las manifestaciones del melasma se presentan como manchas irregulares de cantidad y tamaño variables. Su color varía desde marrón claro hasta completamente oscuro, casi negro. Las manchas tienen límites bien definidos y se localizan principalmente en la piel expuesta.
La mucosa (labios y ojos) no suele verse afectada. No se observa descamación ni cambios en la estructura tisular.
En verano las manchas se vuelven notablemente más oscuras, aclarándose en invierno.
Los primeros signos suelen notarse hacia finales de la primavera o principios del verano. Aparece un ligero oscurecimiento, que muchos pacientes confunden con una infección cutánea. Sin embargo, esta infección no se puede eliminar con el lavado: con el tiempo, sus bordes se hacen claramente visibles y se hace evidente que esta mancha no es más que melasma. Las lesiones adquieren un color marrón y pueden estar separadas o fusionarse con otras. No duelen, no pican ni causan ninguna otra molestia. El único problema es su aspecto antiestético. [ 11 ]
Formas
Convencionalmente, el melasma se divide en varios tipos según las manifestaciones clínicas, las características histológicas y el curso de la patología.
Según los síntomas clínicos se distinguen los siguientes tipos de enfermedad:
- melasma malar (las manchas se localizan principalmente en las mejillas y la nariz);
- melasma centrofacial (las manchas se localizan en la frente, el labio superior, el área del mentón, cerca de la nariz;
- melasma mandibular (se encuentran manchas en el arco mandibular).
Según las características del curso clínico, la patología se divide en las siguientes variantes:
- melasma transitorio (las manchas son temporales y desaparecen por sí solas una vez finalizada la exposición al factor provocador);
- melasma persistente (los síntomas de la enfermedad no desaparecen, sino que solo se oscurecen y aclaran periódicamente).
Según las características histológicas se distinguen los siguientes tipos de enfermedad:
- melasma epidérmico (el contenido de melanina aumenta en la capa epidérmica);
- melasma dérmico (el contenido de melanina aumenta tanto en las capas superficiales como profundas de la dermis, que se manifiesta como manchas de color marrón oscuro que no cambian al examinarlas con una lámpara de Wood);
- Melasma mixto (dérmico-epidérmico, con diferente profundidad de localización de las manchas).
Los médicos señalan que la variante epidérmica de la patología es la más fácil de tratar, mientras que los tipos dérmico y mixto son los más difíciles.
Melasma Addison
Cuando se habla de melasma de Addison, se hace referencia al hipocorticismo, o insuficiencia crónica de la corteza suprarrenal. La enfermedad puede desarrollarse en el contexto de cualquier lesión de la corteza suprarrenal o la hipófisis, en la que se produce una disminución de la producción de cortisol o aldosterona. En la gran mayoría de los casos (alrededor del 80%), el mecanismo desencadenante es una reacción autoinmune. Con menor frecuencia, la tuberculosis se convierte en un factor desencadenante. Aún con menos frecuencia, la patología es causada por infecciones fúngicas, procesos tumorales, sífilis, sida o hemorragias suprarrenales.
Los síntomas del melasma de Addison se desarrollan gradualmente a lo largo de varios años. El paciente presenta fatiga crónica, pérdida de apetito e irritabilidad. Dado que la enfermedad se acompaña de una mayor excreción de sal, el paciente comienza a consumirla en grandes cantidades. Aparecen manchas de pigmento en zonas expuestas de la piel (no solo en la cara, sino también en brazos y piernas); este síntoma puede ser uno de los primeros.
El diagnóstico de esta patología es bastante complejo, al igual que el tratamiento posterior, que incluye terapia de reemplazo hormonal. El tratamiento con estos medicamentos suele ser de por vida. [ 12 ]
Complicaciones y consecuencias
El melasma es inocuo en muchos casos, y solo causa molestias estéticas. Sin embargo, existe el riesgo de desarrollar complicaciones graves: se trata de un tumor maligno: el melanoma. Este tumor puede aparecer a cualquier edad y en pacientes de cualquier sexo. La aparición del problema se puede determinar por los siguientes síntomas característicos:
- el contorno de la mancha de melasma pierde claridad y se vuelve borroso;
- la mancha aumenta rápidamente de tamaño, se oscurece repentinamente o se vuelve rojiza;
- el tono se vuelve desigual;
- Se observa enrojecimiento de la capa más cercana de la epidermis.
Otra consecuencia frecuente, pero indirecta, del melasma es el malestar psicológico, que provoca apatía y estados depresivos. Las mujeres son especialmente susceptibles a esta complicación. [ 13 ]
Diagnostico melasma
En el proceso de diagnóstico del melasma, es fundamental examinar las lesiones patológicas con una lámpara de filtro de Wood. Este dispositivo de diagnóstico, muy popular entre los dermatólogos, permite determinar fácilmente el tipo de enfermedad y distinguir entre dermatosis, lesiones fúngicas y otros problemas cutáneos. [ 14 ]
El examen dermatoscópico y siascópico ayuda a evaluar la extensión y profundidad de las acumulaciones de melanina. Esto es necesario para determinar correctamente las estrategias de tratamiento posteriores. [ 15 ]
Si existe la sospecha de que las enfermedades del tracto digestivo y del sistema endocrino están involucradas en el desarrollo del melasma, el médico puede prescribir otros procedimientos de diagnóstico:
- coprograma, determinación de disbacteriosis;
- pruebas bioquímicas del hígado;
- gastroscopia;
- examen ecográfico del hígado y de los órganos abdominales;
- Examen ginecológico para mujeres.
En casos excepcionales, se prescribe adicionalmente una biopsia de una pequeña partícula de piel. Por lo general, este estudio es apropiado si se sospecha un proceso maligno. También es posible realizar un análisis de sangre general y estudios inmunológicos.
Diagnóstico diferencial
El melasma debe distinguirse de enfermedades como el lentigo, el nevo de Becker, el linfoma cutáneo, la pseudoleucodermia en la pitiriasis versicolor, el melasma inducido por fármacos, la pelagra y la melanosis de Riehl. El diagnóstico diferencial solo lo realiza un dermatólogo, ya que a menudo resulta difícil distinguir una patología de otra. Este también determina el tipo de melasma y, si es posible, la causa del trastorno.
La diferenciación implica el uso de un dermatoscopio digital y una lámpara de Wood especial, un dispositivo de diagnóstico capaz de emitir luz ultravioleta en el espectro de onda larga.
A veces es necesario distinguir el melasma del cloasma: son dos conceptos esencialmente equivalentes. El cloasma es una de las variedades de melasma y suele presentarse en mujeres durante el embarazo.
Al igual que el melasma, el cloasma es un exceso de pigmentación en una zona limitada de la piel. Los expertos aún no han decidido el uso correcto de uno u otro concepto, por lo que a menudo se utilizan como sinónimos.
¿A quién contactar?
Tratamiento melasma
El plan de tratamiento para el melasma siempre es complejo e incluye diversos procedimientos, recomendaciones y prescripciones. Dado que el problema suele ser difícil de corregir, se deben realizar los máximos esfuerzos para eliminarlo, utilizando varias opciones de tratamiento simultáneamente. [ 16 ]
- Si el melasma aparece mientras se toman medicamentos hormonales, se suspenden, si es posible.
- Evite tomar medicamentos o productos que puedan aumentar la sensibilidad de la piel a los rayos ultravioleta.
- Compran protectores solares externos de alta calidad y de amplio espectro (UVB+UVA), y los aplican sobre la piel del rostro y del cuello regularmente, independientemente de la época del año.
- Niégate a utilizar medicamentos tópicos agresivos para el acné.
- Revise los cosméticos que usa y consulte con especialistas. La presencia de retinoides, alfahidroxiácidos y betahidroxiácidos (AHA, BHA) en estos productos es indeseable.
- Mantiene la hidratación natural de la piel, previniendo la deshidratación que altera su protección natural.
- Además, se utilizan cosméticos especiales que inhiben el proceso de producción de melanina, por ejemplo:
- hidroquinona (no recomendada durante el embarazo y la lactancia);
- ácido kójico, azelaico;
- corticosteroides tópicos;
- retinoides tópicos (no recomendados durante el embarazo).
- Se utilizan varios procedimientos exfoliantes (peeling químico, microdermoabrasión, peeling láser, renovación fraccionada, varias técnicas combinadas, por ejemplo, peeling superficial con láser de erbio con renovación fraccionada de erbio).
- Practican procedimientos de destrucción de pigmentos, en particular fotorejuvenecimiento (no apto para acumulaciones de pigmentos profundas).
- Las preparaciones de proantocianidina se toman por vía oral.
Los principales procedimientos que permiten deshacerse de las manifestaciones del melasma son:
Procedimiento |
Acción |
Puntos clave |
Procedimientos de peeling |
Exfolia la capa superficial de la piel, eliminando las zonas pigmentadas. |
Ayudan a eliminar únicamente las manchas superficiales características del melasma epidérmico. |
Láser y fotorejuvenecimiento |
Destruyen el pigmento con un rayo láser dirigido o un pulso de color. |
Es eficaz incluso para depósitos profundos de melanina. Sin embargo, el efecto no es duradero: la mancha desaparece parcial o totalmente en pocos meses. |
Mesoterapia |
Consiste en realizar inyecciones superficiales para destruir el pigmento y suprimir la actividad de las células pigmentarias. |
El procedimiento es moderadamente efectivo, pero resuelve con éxito la tarea en combinación con procedimientos de peeling. |
Blanqueamiento cosmético |
Implica el uso externo de medicamentos con efecto mesoterapéutico. |
El efecto aparece solo después de varios meses de uso regular de los productos (generalmente de seis meses a un año). Los más eficaces contienen hidroquinona, que puede causar reacciones alérgicas e inflamatorias. |
El tratamiento del melasma se realiza bajo la supervisión de un dermatólogo-cosmetólogo experimentado. Por lo general, se combinan varias opciones de tratamiento a la vez, ya que los especialistas han demostrado la ineficacia de la monoterapia. [ 17 ]
¿Cómo eliminar el melasma?
En casos leves, si la mancha de melasma es aislada y superficial, se puede intentar eliminarla con remedios caseros. Es cierto que este tratamiento es a largo plazo y nadie puede garantizar el efecto. Sin embargo, muchos pacientes recomiendan los siguientes remedios:
- Pica finamente el perejil, exprime su jugo y aplícalo sobre la mancha durante unos 25 minutos. En lugar de jugo, puedes usar perejil picado, es decir, la papilla verde resultante. Se aplica sobre la zona afectada y se deja actuar de 20 a 25 minutos. Para potenciar el efecto, puedes añadir un poco de limón a la papilla o al jugo. El procedimiento se realiza a diario por la noche, antes de acostarse.
- Haz mascarillas de pepino fresco todas las noches.
- Aplique un trozo de limón durante un cuarto de hora. Después del procedimiento, limpie la piel con agua limpia.
- Prepara una mascarilla con kéfir, requesón agrio y suero de leche. Aplícala todas las noches durante unos 20 minutos, luego enjuaga con agua tibia y aplica una crema hidratante.
No aplique alcohol ni soluciones que contengan alcohol sobre las manchas de melasma. Todos los productos mencionados se aplican por la noche y se enjuagan con agua a la mañana siguiente. No puede salir al exterior inmediatamente después del procedimiento debido al aumento temporal de la fotosensibilidad de la piel.
Medicamentos
A veces el melasma desaparece por sí solo, por ejemplo, tras normalizar los niveles hormonales. Sin embargo, no siempre es así. Para reducir la visibilidad de las manchas, se suelen utilizar agentes externos que contienen hidroquinona. Este componente aclara significativamente la zona oscurecida y afecta directamente a la enzima tirosinasa, que desempeña un papel fundamental en la producción de pigmento. Estos agentes se utilizan según lo prescrito por un especialista. Sin embargo, un solo medicamento con hidroquinona no será suficiente para eliminar el melasma de forma eficaz y duradera. Los especialistas siempre ofrecerán al paciente una combinación de agentes y procedimientos, especialmente para manchas persistentes o múltiples.
Además de la hidroquinona, se utilizan activamente preparaciones con ácido azelaico, tretinoína, ácido kójico, ácido láctico o glicólico. En casos complejos, se prescriben corticosteroides, así como procedimientos especiales, como láser y peeling químico. [ 18 ]
Crema blanqueadora Vivant cuidado de la piel
Crema Obagi Fx C-Therapy
Gel de tretinoína |
Es un análogo de Supatret con mínimos efectos secundarios. Renueva la capa superficial de la piel y puede usarse tanto para el tratamiento como para la prevención de la hiperpigmentación. La duración del tratamiento es de 14 semanas como máximo. |
Expigmentación por ORVA |
Crema antipigmentación elaborada en Turquía con un 4 % de hidroquinona. Eficaz para el melasma, las pecas y el acné. |
Un producto que contiene un 2 % de hidroquinona, además de ácido kójico y propionato de retinilo. Especialmente recomendado para el tratamiento del melasma senil. |
|
Crema Melalite forte de Abbott Laboratories |
El producto, con un 4% de hidroquinona, reduce la síntesis de pigmento y es adecuado para eliminar el melasma de cualquier origen. La crema se aplica diariamente por la noche, se enjuaga por la mañana y se utiliza una crema de día habitual con suficiente protección solar. La duración del tratamiento con este producto es de 3 a 4 meses como máximo. |
Crema blanca de biohidroquinona de Chantarelle |
Agente blanqueador con hidroquinona, reduce la severidad de los defectos, unifica el tono de la piel, reduce la intensidad de las áreas hiperpigmentadas causadas por desequilibrio hormonal, cloasma, fotoenvejecimiento. |
Crema baja en grasa de textura ligera. Contiene vitaminas: ácido ascórbico y tocoferol. Se recomienda aplicar por la noche y dejar actuar durante la noche para un efecto duradero. Es importante evitar el contacto del producto con la mucosa ocular. |
Existen contraindicaciones para el uso de los preparados externos indicados:
- hipersensibilidad a cualquiera de los componentes;
- edad menor de 14 años;
- período de embarazo y lactancia;
- inflamaciones agudas de la piel, heridas, quemaduras en la zona donde se aplica el producto;
- rosácea.
No aplique el producto debajo de los ojos ni cerca de ellos. Tampoco es recomendable usar la crema cerca de los labios. [ 19 ]
Uno de los principales efectos secundarios de estos medicamentos es la sequedad excesiva de la piel en la zona de aplicación. Si esto ocurre, es necesario revisar la cantidad y la frecuencia de uso del producto. Algunos pacientes notan que la sequedad desaparece por sí sola con el uso regular de estos medicamentos. Además, se pueden aplicar cremas hidratantes, alternándolas con la aplicación de medicamentos.
Prevención
El principal método para prevenir el desarrollo del melasma es proteger la piel de la radiación ultravioleta. Para proteger la piel del rostro de los rayos solares, es necesario usar regularmente protectores solares especiales con un FPS de 15 o superior. Estos productos deben aplicarse sobre la piel aproximadamente media hora antes de la exposición al sol, y no olvides renovar la aplicación cada 1,5-2,5 horas.
Otras recomendaciones de los expertos:
- No es aconsejable exponerse a la luz solar directa en verano, desde las 10 hasta las 15 horas.
- Cuando hace sol, es necesario cubrir la zona del rostro con una gorra o un sombrero panamá de visera ancha, y cubrir otras partes del cuerpo con ropa ligera elaborada con tejidos naturales.
- Es importante comer bien: la dieta debe incluir alimentos ricos en vitaminas y microelementos, como cítricos, bayas, verduras y hortalizas. Es recomendable reducir el consumo de café al máximo, sustituyéndolo por zumos naturales, infusiones o simplemente agua pura.
- Un estilo de vida activo es una forma de mantener el equilibrio hormonal. Se pueden obtener aún mayores beneficios haciendo ejercicio al aire libre.
- No debe tomar medicamentos sin consultar a un médico ni automedicarse. Existen varios medicamentos que pueden aumentar la pigmentación: si el tratamiento implica tomarlos, es necesario evitar la exposición a la luz solar durante el tratamiento y usar únicamente ropa cerrada.
- No se recomienda acudir a soláriums con frecuencia, o mejor aún, evitar por completo este tipo de procedimientos.
- Es necesario cuidar diariamente la piel del rostro y prevenir el desarrollo de procesos inflamatorios, lo que evitará la aparición de manchas postinflamatorias.
Pronóstico
Si se aborda el tratamiento del melasma de forma competente e integral, el pronóstico puede considerarse favorable. Para una pronta recuperación, es fundamental determinar la causa de la enfermedad e intentar eliminarla, y solo entonces proceder a una solución cosmética.
Pueden surgir dificultades con el tratamiento cuando es imposible determinar el origen del melasma o no se siguen las indicaciones del médico. Algunos casos de falta de eficacia del tratamiento también se asocian a las características individuales del paciente. Sin embargo, en la mayoría de los casos, la patología puede curarse.
Cabe destacar que el melasma se elimina con extrema lentitud. La eliminación completa del problema solo es posible en uno de cada tres pacientes, ya que en muchos casos, incluso después de una remisión estable, la patología recae con el tiempo. La reaparición de la mancha suele estar asociada a la radiación ultravioleta o a un cambio brusco en el equilibrio hormonal.

