Médico experto del artículo.
Nuevos artículos
Neurinoma espinal
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
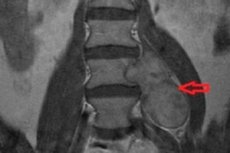
El neurinoma espinal, un tumor benigno del sistema nervioso periférico, se desarrolla a partir de las células de Schwann, responsables de la formación del epineuro. Esta neoplasia también se conoce como schwannoma.
El foco patológico se caracteriza por un crecimiento relativamente lento, de unos 2 mm al año. A pesar de ello, con el paso de los años, el tumor puede alcanzar un tamaño considerable, lo que repercute muy negativamente en la calidad de vida del paciente. El tratamiento de la patología es quirúrgico. [ 1 ]
Epidemiología
El neurinoma espinal es una neoplasia espinal benigna de crecimiento lento. El foco patológico puede afectar cualquier parte del sistema nervioso periférico y se desarrolla a partir de su componente estructural: las células de Schwann, que pueden crecer tanto dentro (en el 70% de los casos) como desde la parte externa (en el 20% de los casos) de la médula dural. En el 10% de los casos, abandonan el canal cefalorraquídeo a lo largo del trayecto del nervio periférico a través del foramen foraminal.
Se cree que los sitios más comunes de desarrollo del neurinoma son:
- Ángulo cerebeloso pontino (neurinoma acústico);
- Terminaciones nerviosas sensitivas de la médula espinal (neurinoma espinal).
Esta última se presenta con mayor frecuencia en los segmentos espinales medio-superiores (columna cervicotorácica, en el 75 % de los casos). La columna lumbosacra se ve afectada en el 25 % de los casos.
El mayor peligro no reside tanto en el neurinoma en sí, sino en los tejidos circundantes afectados. Esta neoplasia suele presentar una cápsula de tejido conectivo y representa aproximadamente el 30 % de todos los tumores benignos primarios de la columna vertebral. La patología afecta con igual frecuencia a hombres y mujeres.
El neurinoma espinal puede aparecer independientemente de la edad, pero la mayoría de los casos se diagnostican en pacientes de 40 a 60 años. [ 2 ]
Causas neurinomas espinales
Los científicos aún no pueden determinar las causas exactas del desarrollo del neurinoma espinal. Sin embargo, no descartan la participación de los siguientes factores desencadenantes:
- Predisposición hereditaria;
- Radiación, exposición a la radiación;
- lesiones de la columna vertebral;
- Intoxicación interna, efectos negativos prolongados de sustancias químicas tóxicas.
Muchos pacientes presentan neurinoma y neurofibromatosis simultáneamente, lo que también puede considerarse un factor que aumenta la probabilidad de desarrollo tumoral. Además, la lesión espinal puede ser una manifestación de múltiples patologías, en las que se encuentran neoplasias similares en otras partes del cuerpo.
A menudo, el neurinoma espinal se acompaña de una mutación genética en el cromosoma 22: una proteína que restringe la fusión de las células de Schwann está codificada incorrectamente. Esta proteína "incorrecta" promueve el crecimiento excesivo de la vaina de mielina del nervio. Este cambio de genotipo puede ser accidental o hereditario. Por ejemplo, en pacientes con neurofibromatosis tipo 2 (con herencia autosómica dominante), el neurinoma se presenta en el 50 % de los casos. [ 3 ]
Factores de riesgo
Algunos factores predisponentes que contribuyen al desarrollo del neurinoma espinal incluyen:
- Efectos teratogénicos en el feto durante el embarazo;
- Intoxicación prolongada de cualquier génesis;
- Traumatismos, trastornos de la columna vertebral de diversos orígenes;
- Neurofibromatosis, herencia oncológica desfavorable;
- La presencia de otros tumores en el cuerpo, tanto malignos como benignos.
El riesgo de neurinoma en los niños aumenta considerablemente si al menos uno de los padres padece esta patología. [ 4 ]
Patogenesia
Un neurinoma espinal es una masa capsular, redondeada, claramente delimitada y abultada. En sección, el tumor es de color marrón parduzco o grisáceo, presenta múltiples áreas de fibrosis y, en ocasiones, quistes con contenido líquido marrón.
A medida que el neurinoma se desarrolla y crece, los tejidos y estructuras cercanas se comprimen, lo que determina la sintomatología clínica.
El examen microscópico de la neoplasia revela filas celulares paralelas con núcleos en forma de bastón que alternan con fibras tisulares. En la periferia del foco se observa una red vascular desarrollada, a diferencia de la parte central. Por esta razón, a menudo se presentan cambios distróficos en el centro. La estructura morfológica cambia y se observa una neoplasia epitelioide, xantomatosa y angiomatosa.
Síntomas neurinomas espinales
Las etapas iniciales del desarrollo del neurinoma espinal no suelen presentar sintomatología pronunciada. Los primeros signos aparecen cuando la neoplasia comienza a comprimir las estructuras cercanas. Los pacientes suelen referir los siguientes síntomas:
- Dolor en la espalda creciente y constantemente molesto, principalmente en la zona de localización del foco patológico, que no desaparece después de tomar medicamentos estándar (analgésicos, antiinflamatorios no esteroides);
- Irradiación del dolor a las extremidades (superiores o inferiores), escápula, hombro;
- Trastornos de la vejiga y/o del intestino;
- Debilidad creciente en los músculos de la extremidad;
- Pérdida de la capacidad para trabajar, disminución de las habilidades motoras;
- Entumecimiento de una parte del cuerpo o extremidades debajo del área afectada (hormigueo, ardor, sensación de "piel de gallina");
- Disminución de la libido.
En casos graves, puede desarrollarse parálisis parcial o completa. [ 5 ]
Las características de la sintomatología dependen estrechamente de la localización y el volumen de la neoplasia. [ 6 ]
- El neurinoma de la columna cervical suele manifestarse con dolor en las extremidades superiores. Girar e inclinar la cabeza resulta doloroso. Puede presentarse tinnitus, dolor de cabeza, irritabilidad, alteraciones del sueño y parestesias.
- El neurinoma de la columna torácica se acompaña de dolor tipo culebrilla en el pecho y la escápula. Puede haber debilidad en los brazos. El dolor de espalda suele ser agudo e intenso, lo que dificulta al paciente realizar cualquier actividad, incluso las cotidianas.
- El neurinoma de la columna lumbar provoca dolor en la espalda de la zona afectada, con inervación hacia las extremidades inferiores. El paciente presenta dificultad para caminar y, en ocasiones, alteraciones en la función pélvica. Puede presentarse entumecimiento en las piernas y la zona lumbar, y disminución de la sensibilidad.
Complicaciones y consecuencias
Los efectos adversos más comunes del neurinoma espinal son la paresia y la parálisis, complicaciones que se acompañan de debilitamiento o incapacidad para realizar movimientos voluntarios. Este problema se asocia con la compresión de las estructuras espinales por el tumor: con una presión fuerte, se produce parálisis, y con una presión débil, paresia.
En el contexto de la lesión del aparato motor se desarrollan trastornos tróficos, disminución del tono muscular.
El síndrome de dolor radicular se manifiesta por un dolor constante y severo a lo largo del recorrido de la columna, posibles problemas sensoriales y motores en el área de inervación nerviosa.
El sistema nervioso autónomo sufre: con el tiempo aparecen trastornos de la micción, del vaciado intestinal y, cuando se afecta la sección torácica, arritmias y trastornos digestivos.
A medida que la neoplasia, un neurinoma espinal, crece, se deterioran las funciones de las estructuras espinales por debajo del nivel de la lesión. La sensibilidad táctil y térmica del lado afectado, así como la sensibilidad al dolor del lado opuesto, se reducen. Los movimientos de las extremidades se debilitan o se vuelven imposibles. [ 7 ]
Diagnostico neurinomas espinales
El neurinoma espinal se detecta mediante medidas de diagnóstico integrales.
Las pruebas suelen ser informativas. Por lo general, se prescriben análisis de sangre generales y bioquímicos, así como análisis de orina.
El diagnóstico instrumental del neurinoma espinal está representado por las siguientes investigaciones:
- La resonancia magnética (MRI) es el procedimiento más informativo que permite visualizar la neoplasia incluso de tamaño relativamente pequeño, así como evaluar el grado de compresión de los tejidos circundantes;
- La tomografía computarizada permite visualizar únicamente neurinomas grandes e implica el uso de realce de contraste;
- La ecografía no es suficientemente informativa, pero a veces puede utilizarse como parte del diagnóstico diferencial;
- La radiografía permite identificar cambios óseos debidos al crecimiento del tumor;
- Biopsia: se realiza para conocer las características estructurales de la neoplasia.
Manifestaciones tomográficas del neurinoma espinal:
- La neoplasia está encapsulada y claramente delimitada;
- Puede haber un componente quístico, combinado con neurofibromatosis;
- Puede propagarse extraduralmente a través del agujero intervertebral.
El neurinoma de la raíz nerviosa espinal se localiza con mayor frecuencia en la columna cervical y torácica. Los pacientes con neurofibromatosis pueden presentar múltiples neoplasias.
Consultas obligatorias al neurólogo, oncólogo, cirujano, reumatólogo, traumatólogo. [ 8 ]
Diagnóstico diferencial
Los neurinomas espinales se diferencian de otros posibles procesos tumorales.
Una neoplasia cerebelosa pontina debe distinguirse de los astrocitomas, meningiomas y tumores cerebelosos.
El neurinoma espinal propiamente dicho se diferencia de otros tumores extramedulares.
El daño a los nervios periféricos se distingue de la neuropatía de origen isquémico-compresivo o inflamatorio.
Ante dolor de espalda realizar diagnóstico diferencial con disección de aneurisma aórtico, cólico renal agudo, pancreatitis aguda, lesiones infecciosas de la columna vertebral, tumores malignos primarios y metastásicos, fractura por compresión espinal, espondiloartritis seronegativa.
¿A quién contactar?
Tratamiento neurinomas espinales
En las primeras etapas del desarrollo del neurinoma espinal, se puede optar por una opción de tratamiento conservadora, pero en la práctica esto rara vez sucede: los expertos recomiendan extirpar el tumor sin esperar hasta que comience a mostrar síntomas patológicos, comprimiendo las estructuras circundantes.
Si aún así se considera una metodología conservadora, ésta puede incluir la toma de analgésicos y antiespasmódicos, así como diuréticos y medicamentos que mejoren la circulación sanguínea en la zona de la columna vertebral.
Entre las técnicas quirúrgicas cardinales, la cirugía abierta y la radiocirugía lideran en términos de eficacia.
El método endoscópico se utiliza para extirpar neurinomas espinales de tamaño pequeño junto con la cápsula. La radiocirugía se utiliza si no es posible la intervención con bisturí o si el paciente se niega a someterse a la cirugía. [ 9 ]
Medicamentos
La terapia farmacológica para el neurinoma espinal se prescribe de forma individual y puede incluir los siguientes medicamentos:
- Inhibidores no selectivos de la ciclooxigenasa 2:
- Diclofenaco 75-150 mg al día en dos dosis
- Ketorolaco 20 mg al día en dos dosis (durante 3-5 días);
- Dexketoprofeno 25-75 mg al día en 1-2-3 dosis;
- Ketoprofeno 100-300 mg al día en 2 dosis;
- Lornoxicam 8-16 mg al día en 2 dosis.
Posibles efectos secundarios de tomar el medicamento durante demasiado tiempo: dispepsia, enfermedad ulcerosa péptica, sangrado gastrointestinal, agravamiento de la enfermedad cardiovascular.
- Inhibidores selectivos de la ciclooxigenasa 2:
- Nimesulida 200 mg al día en 2 dosis;
- Celecoxib 200-400 mg al día en 2 dosis.
Posibles efectos secundarios: náuseas, vómitos, dolor abdominal, picazón en la piel, amargura en la boca, con el uso prolongado - úlceras de la mucosa gastrointestinal.
- Miorrelajantes: ante signos de espasmo muscular, tratamientos cortos (no más de una semana). El uso prolongado está limitado por efectos secundarios (debilidad, mareos, hipotensión):
- Tizanidina 2-4 mg 2-3 veces al día;
- Tolperisona 150 mg tres veces al día.
Otros tipos de terapia farmacológica: según indicaciones individuales y a criterio del médico.
Tratamiento quirúrgico
En la gran mayoría de los casos, el neurinoma espinal requiere su extirpación. Rara vez se adopta una actitud expectante, ya que existe un alto riesgo de desarrollar complicaciones adversas para la salud y la vida, incluyendo la malignización del proceso tumoral. Además, los neurinomas suelen alcanzar un gran tamaño, lo que complica el tratamiento y aumenta significativamente el riesgo de complicaciones.
La extirpación endoscópica y microquirúrgica de tumores y la intervención radical para tumores de gran tamaño son estándar.
El curso de la cirugía varía según la ubicación y el tamaño de la neoplasia. Si el neurinoma se localiza en el canal espinal, se realiza una intervención microquirúrgica suave, lo que facilita la recuperación del paciente. El foco patológico se extirpa con instrumental neuroquirúrgico, equipo microscópico y monitorización neurofisiológica. El nervio se aísla de la neoplasia y se coloca según su ubicación anatómica.
La principal contraindicación para la intervención quirúrgica es la infección en la zona de la incisión. El tratamiento puede posponerse en caso de embarazo, ciertas enfermedades cardiovasculares y en caso de insuficiencia renal o respiratoria. [ 10 ]
Tras la cirugía, el paciente permanece en observación hospitalaria de 5 a 7 días, recibe apoyo farmacológico y cuidado de la herida postoperatoria. Por lo general, la recuperación completa se registra en unos 2 meses, siempre que se sigan todas las recomendaciones médicas.
Al paciente operado se le aconseja:
- Evite levantar objetos y cargas pesadas;
- No practique deportes que supongan tensión sobre la columna vertebral y riesgo de sufrir lesiones en la espalda;
- Mantenga una dieta saludable.
Prevención
Los científicos no pueden determinar las causas exactas del neurinoma espinal; la enfermedad se presenta esporádicamente, es decir, aleatoriamente debido a la transformación de las células de Schwann. Por lo tanto, la prevención primaria de la neoplasia no se cuestiona.
Si tiene antecedentes familiares de neurofibromatosis tipo 2 u otros tumores espinales, debe estar atento a su salud y realizar periódicamente medidas de diagnóstico, especialmente si surge algún síntoma o queja sospechosa.
Según los expertos, los riesgos de desarrollar neurinoma espinal aumentan:
- Exposición a la radiación, radiación ionizante;
- Fluctuaciones hormonales severas;
- Factores externos agresivos (exposición a sustancias químicas tóxicas, condiciones ambientales desfavorables, etc.);
- Dieta inadecuada;
- Traumatismo en la columna vertebral.
Es importante llevar un estilo de vida saludable y, si nota algún síntoma sospechoso, acuda al médico lo antes posible. No se automedique, es peligroso.
Pronóstico
El pronóstico del neurinoma espinal solo puede considerarse favorable si el tumor se detecta y extirpa a tiempo. En casi todos los pacientes, la neoplasia se extirpa sin problemas y por completo; las recurrencias son poco frecuentes.
El problema más frecuente y complejo que los pacientes pueden enfrentar si no se trata es la parálisis, que se presenta en el 50% de los casos. Una intervención quirúrgica realizada lo antes posible puede prevenir la atrofia muscular y acelerar la recuperación.
El neurinoma espinal es una patología que, en principio, no puede tratarse de forma conservadora. Por lo tanto, la opción preferida para su eliminación es la cirugía. La opción de esperar y observar solo puede aplicarse a neoplasias pequeñas y no progresivas detectadas casualmente.

