Médico experto del artículo.
Nuevos artículos
Neuropatía periférica
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Cuando se afectan los nervios periféricos, casi siempre se diagnostica neuropatía periférica; esta enfermedad suele ser secundaria y estar asociada a otras afecciones dolorosas. Con la neuropatía periférica, se dañan las fibras nerviosas responsables del transporte de impulsos desde el sistema nervioso central a los músculos, la piel y diversos órganos.
En la etapa inicial de la neuropatía, el paciente puede no sospechar que padece la enfermedad: por ejemplo, la neuropatía periférica de las extremidades suele manifestarse con sensaciones de cosquilleo u hormigueo en los dedos de las manos o de los pies. Posteriormente, los síntomas se vuelven más alarmantes, y solo entonces la persona piensa en consultar a un médico.
¿Qué necesita saber sobre la neuropatía periférica para identificar el problema a tiempo y prevenir su desarrollo? Encontrará todos los puntos necesarios en este artículo.
Epidemiología
La neuropatía periférica se diagnostica en aproximadamente el 2,5 % de las personas. Si la enfermedad se detecta en la infancia y la adolescencia, la causa más común es la predisposición hereditaria. En pacientes mayores, la neuropatía periférica se detecta en el 8 % de los casos.
La gran mayoría de los pacientes que padecen neuropatía periférica tienen entre 35 y 50 años de edad.
Causas neuropatía periférica
Las distintas formas de neuropatía, en esencia, comienzan su desarrollo con prácticamente las mismas causas:
- contusión, laceración nerviosa;
- daño a las fibras nerviosas por un proceso tumoral;
- disminución crítica de la defensa inmune;
- deficiencia crítica de vitaminas;
- intoxicación crónica, incluido el alcohol;
- enfermedades vasculares, cambios inflamatorios en las paredes vasculares;
- enfermedades del sistema circulatorio, tromboflebitis;
- trastornos metabólicos y endocrinos;
- patologías infecciosas microbianas y virales;
- uso prolongado de ciertos medicamentos, como la quimioterapia;
- polirradiculoneuritis aguda;
- trastorno hereditario del nervio periférico.
Neuropatía periférica después de la quimioterapia
El desarrollo de neuropatía tras la quimioterapia suele ser un efecto secundario de un fármaco quimioterapéutico específico. Sin embargo, esto no siempre ocurre: en muchos pacientes, el desarrollo de neuropatía periférica tras la quimioterapia se asocia con la descomposición tóxica del proceso tumoral. Se cree que algunos productos finales pueden acelerar significativamente el curso del proceso inflamatorio sistémico. En tal caso, el paciente se queja de debilidad general, alteraciones del sueño y pérdida de apetito. En el análisis de laboratorio, la descomposición tóxica del tumor se refleja en todos los parámetros sanguíneos.
La reacción neurotóxica se considera una consecuencia sistémica específica de todos los regímenes quimioterapéuticos. Por lo tanto, es casi imposible evitarla: si se reduce o se suspende por completo la dosis del fármaco quimioterapéutico, el pronóstico del tratamiento empeora significativamente. Para continuar la quimioterapia y aliviar la condición del paciente, los médicos prescriben analgésicos y antiinflamatorios potentes. Como tratamiento auxiliar se utilizan preparados vitamínicos e inmunosupresores.
Factores de riesgo
La neuropatía periférica se produce como resultado de otros factores y enfermedades, aunque en algunos casos no se puede determinar la causa.
Hasta la fecha, los médicos han identificado casi doscientos factores que pueden conducir al desarrollo de la neuropatía periférica. Entre ellos, destacan los siguientes:
- trastornos endocrinos, obesidad, diabetes;
- exposición prolongada a sustancias tóxicas (pinturas, disolventes, productos químicos, alcohol);
- enfermedades malignas que requieren quimioterapia;
- VIH, enfermedades articulares virales, herpes, varicela, enfermedades autoinmunes;
- vacunación específica (por ejemplo, contra la rabia, la gripe);
- posibles daños traumáticos a los nervios (por ejemplo, en accidentes de tráfico, heridas de arma blanca y de bala, fracturas abiertas, compresión prolongada);
- hipotermia crónica, vibración;
- tratamiento a largo plazo con anticonvulsivos, antibióticos, citostáticos;
- desnutrición, ingesta insuficiente de vitaminas del grupo B;
- predisposición hereditaria.
Patogenesia
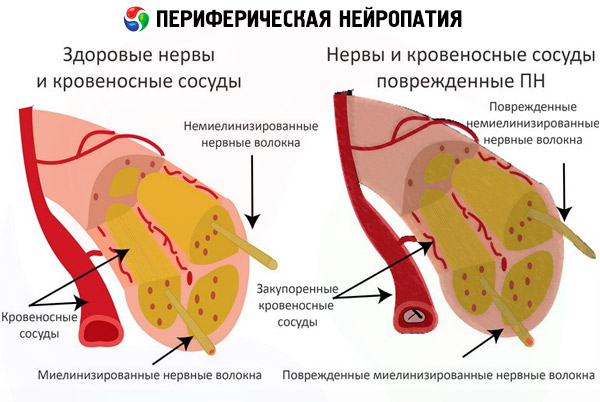
La neuropatía periférica se basa en un proceso degenerativo distrófico. Es decir, las fibras nerviosas se destruyen simultáneamente con el deterioro del trofismo y la intoxicación.
Las membranas de las neuronas y los axones (bastones nerviosos) están sujetas a destrucción.
La neuropatía periférica afecta las fibras nerviosas ubicadas fuera del cerebro y la médula espinal. La neuropatía de las extremidades inferiores es la más frecuentemente diagnosticada, la cual se asocia con una mayor longitud de las fibras nerviosas. Estas fibras son responsables de la sensibilidad general, el trofismo tisular y la función muscular.
En muchos pacientes, la neuropatía periférica se presenta "enmascarada" por otras enfermedades. Si la enfermedad no se detecta a tiempo, el nervio puede destruirse hasta llegar a las partes centrales del sistema nervioso. Si esto ocurre, los trastornos se vuelven irreversibles.
 [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
Síntomas neuropatía periférica
El cuadro clínico de la neuropatía periférica depende del tipo de fibras nerviosas afectadas. Los síntomas pueden no manifestarse de inmediato: la enfermedad se manifiesta de forma progresiva, empeorando a lo largo de días, meses e incluso años.
El síntoma principal al que prestan atención los pacientes es la debilidad muscular: la persona se cansa rápidamente, por ejemplo, al caminar o realizar trabajo físico. Otros síntomas incluyen dolor y calambres musculares (en las etapas iniciales, los calambres suelen manifestarse como pequeñas contracciones de las fibras musculares superficiales).
Además, los síntomas clínicos se intensifican. Se observan cambios atróficos musculares y procesos degenerativos en el tejido óseo. La estructura de la piel, el cabello y las placas ungueales se ve alterada. Estos trastornos suelen estar causados por daño a las fibras sensoriales o vegetativas.
El daño a los nervios sensoriales se caracteriza por varios signos típicos, ya que estos nervios desempeñan funciones muy específicas. Por ejemplo, la sensibilidad a la vibración puede deteriorarse: la persona deja de sentir el tacto y las extremidades, y especialmente los dedos, comienzan a entumecerse. A menudo, el paciente no puede sentir si lleva guantes o calcetines. También le resulta difícil determinar el tamaño y la forma de los objetos mediante el tacto. Con el tiempo, estos problemas provocan la pérdida de reflejos y una distorsión del sentido de la posición espacial del cuerpo.
El dolor neuropático intenso altera gradualmente el estado psicoemocional del paciente, deteriorando su actividad diaria y su calidad de vida. Si el dolor se manifiesta principalmente por la noche, puede causar insomnio, irritabilidad y deterioro de la capacidad laboral.
Si se ven afectadas las estructuras nerviosas responsables del dolor y la sensibilidad térmica, el paciente se vuelve insensible a los estímulos dolorosos y térmicos. Con menos frecuencia, ocurre lo contrario: el paciente percibe incluso un roce leve como un dolor intenso e insoportable.
Si se dañan grupos de fibras nerviosas autónomas, las consecuencias pueden ser más peligrosas; por ejemplo, si estos nervios inervan los órganos respiratorios o el corazón, pueden presentarse problemas respiratorios, arritmias, etc. La función de las glándulas sudoríparas y la función urinaria suelen verse afectadas, y la presión arterial se descontrola, según los nervios afectados.
Los primeros signos se manifiestan con mayor frecuencia como dolor en las extremidades y los músculos, pero sucede que la neuropatía periférica se manifiesta con otros síntomas:
- pérdida de sensibilidad en los dedos o extremidades (esto puede incluir dolor, temperatura o sensibilidad táctil);
- aumento de la sensibilidad de los dedos o de las extremidades;
- una sensación de "piel de gallina" o ardor en la piel;
- dolor espástico;
- inestabilidad de la marcha, alteración de la coordinación motora y del equilibrio;
- aumento de la debilidad muscular;
- Problemas con la respiración, la función cardíaca, la micción, la erección.
También pueden presentarse otras manifestaciones no específicas de neuropatía periférica, que deben ser comunicadas al médico.
Neuropatía periférica en niños
La aparición de neuropatía periférica en la infancia suele ser hereditaria. En muchos niños, estas neuropatías se manifiestan por el desarrollo de una atrofia muscular simétrica y creciente, principalmente de tipo distal.
Por ejemplo, la enfermedad de Charcot-Marie-Tooth se transmite de forma autosómica dominante y es la más común. Esta patología se caracteriza por la desmielinización de las fibras nerviosas dañadas, con posterior remielinización e hipertrofia, lo que provoca la deformación de los nervios. En este caso, las extremidades inferiores son las más frecuentemente afectadas.
La polirradiculoneuropatía aguda infantil es algo menos frecuente. Este tipo de neuropatía infantil se presenta entre 15 y 20 días después de una enfermedad infecciosa. La complicación se manifiesta por disminución de la sensibilidad en las extremidades inferiores, debilidad simétrica y pérdida de reflejos. Si los músculos bulbares se ven afectados, se observan dificultades para masticar y tragar. El pronóstico para esta enfermedad es relativamente favorable: por lo general, el 95 % de los pacientes se recuperan, pero el período de rehabilitación puede durar hasta dos años.
Formas
La neuropatía periférica abarca diversas afecciones dolorosas que, si bien comparten características comunes, pueden ser muy diversas. Esto permite distinguir diferentes tipos de neuropatías periféricas, dependiendo tanto de la localización de la lesión como del mecanismo de desarrollo patológico.
- La neuropatía periférica de las extremidades inferiores es el tipo más común de esta enfermedad. Las extremidades inferiores sufren debido al daño predominante en los nervios largos, por lo que los primeros síntomas suelen afectar la parte más alejada de las piernas: los tobillos. Con el tiempo, la enfermedad se extiende a zonas más altas, afectando las pantorrillas y las rodillas: la función muscular y la sensibilidad se deterioran y el flujo sanguíneo se dificulta.
- La neuropatía periférica diabética es una complicación frecuente en pacientes con diabetes. Generalmente, este diagnóstico se realiza en pacientes con síntomas evidentes de daño a los nervios periféricos. La neuropatía diabética se caracteriza por deterioro de la sensibilidad, trastornos del sistema nervioso autónomo, trastornos urinarios, etc. En la práctica, se manifiesta con entumecimiento de piernas y/o brazos, problemas cardíacos, vasculares y digestivos.
- La neuropatía periférica del nervio facial se manifiesta como una parálisis unilateral de los músculos faciales causada por una lesión del nervio facial. El nervio facial se ramifica en dos, pero solo una de ellas se ve afectada. Por ello, los signos de neuropatía con lesión del nervio facial aparecen en una mitad del rostro. La zona afectada adquiere una apariencia de máscara: las arrugas se suavizan, las expresiones faciales desaparecen por completo y puede haber dolor y entumecimiento, incluso en la zona de la oreja del lado afectado. A menudo se observan lagrimeo, salivación y alteraciones del gusto.
- La neuropatía periférica de las extremidades superiores puede manifestarse como daño a uno de los tres cordones nerviosos principales: el nervio radial, el nervio mediano o el nervio cubital. Por consiguiente, el cuadro clínico dependerá del nervio dañado. Los síntomas más comunes que se presentan con cualquier tipo de daño en las extremidades superiores son dolor intenso y entumecimiento de los dedos o de toda la mano. Otros signos son manifestaciones generales de neuropatías: espasmos musculares espásticos, sensación de hormigueo y deterioro de la sensibilidad y la coordinación motora.
La clasificación también se aplica al daño nervioso predominante. Como se sabe, existen tres tipos de nervios, responsables de la sensibilidad, la actividad motora y la función vegetativa. Por consiguiente, la neuropatía periférica puede ser de varios tipos:
- La neuropatía sensitiva periférica se diagnostica cuando se dañan las fibras nerviosas sensitivas. Esta patología se caracteriza por dolor agudo, hormigueo y aumento de la sensibilidad (también se presenta disminución de la sensibilidad, pero con mucha menos frecuencia).
- La neuropatía motora periférica se produce por daño a las fibras nerviosas motoras. Esta patología se manifiesta por debilidad muscular, que se extiende de las secciones inferiores a las superiores, lo que puede causar una pérdida total de la capacidad motora. El deterioro de la función motora se acompaña de convulsiones frecuentes.
- La neuropatía sensoriomotora periférica tiene una naturaleza mixta de daño y se manifiesta por todos los signos clínicos enumerados.
- La neuropatía autonómica periférica es una lesión de los nervios del sistema nervioso autónomo. El cuadro clínico se caracteriza por aumento de la sudoración, disminución de la potencia y dificultad para orinar.
También existe una clasificación clínica de la neuropatía periférica, según la cual se distinguen los siguientes estadios de la patología:
- Etapa subclínica de manifestaciones iniciales.
- La etapa clínica de la neuropatía es la etapa de un cuadro clínico vívido, que se divide en las siguientes categorías:
- etapa de dolor crónico;
- etapa de dolor agudo;
- una etapa sin dolor en el contexto de una disminución o pérdida total de la sensibilidad.
- Etapa de consecuencias tardías y complicaciones.
Complicaciones y consecuencias
La neuropatía periférica puede perjudicar significativamente la salud de una persona. Por lo tanto, no se descarta la posibilidad de desarrollar consecuencias y complicaciones negativas. En primer lugar, con la neuropatía periférica, la función sensorial se ve afectada, lo que puede conllevar complicaciones como:
- dolor intenso y punzante en la zona de inervación nerviosa;
- sensación de un objeto extraño debajo de la piel;
- pérdida de sensibilidad térmica, que a su vez puede causar quemaduras, criotrauma, etc.
Sin embargo, también pueden ocurrir complicaciones más graves cuando el sistema nervioso autónomo está dañado:
- deterioro del estado de la piel;
- pérdida de cabello en el sitio de inervación;
- hiperpigmentación de la piel;
- trastorno de la sudoración;
- alteración del trofismo de la piel, formación de erosiones, úlceras e incluso gangrena de la extremidad.
Si se ven afectados los nervios responsables de la actividad motora, puede observarse un alisamiento de la rodilla y otros reflejos. Con frecuencia, se presentan convulsiones espasmódicas, debilidad muscular y atrofia muscular. En estos casos, la enfermedad suele causar discapacidad.
Diagnostico neuropatía periférica
El diagnóstico a veces es difícil debido a la variedad de síntomas de la neuropatía periférica. La mayoría de los pacientes deben someterse a un tratamiento neurológico completo para obtener un diagnóstico correcto.
Las pruebas se realizan para detectar diabetes, deficiencia de vitaminas y trastornos de los sistemas vascular y urinario. Esto es especialmente importante si la inervación de órganos individuales está afectada o si la neuropatía periférica está causada por trastornos endocrinos o de otro tipo.
Las pruebas de diagnóstico de la fuerza muscular ayudan a detectar actividad convulsiva y daño a las células nerviosas motoras.
Los diagnósticos instrumentales se prescriben de forma selectiva y pueden incluir los siguientes procedimientos:
- Tomografía computarizada, resonancia magnética: permiten encontrar la causa de la compresión nerviosa (por ejemplo, una hernia espinal, un proceso tumoral).
- Electromiografía: ayuda a rastrear la transmisión de los impulsos nerviosos a los músculos.
- La prueba de conducción nerviosa es una prueba diagnóstica de la transmisión de impulsos nerviosos mediante la colocación de electrodos en la piel.
¿A quién contactar?
Tratamiento neuropatía periférica
El tratamiento se basa en la eliminación de la patología subyacente que provocó el desarrollo de la neuropatía periférica. Por ejemplo, si la diabetes mellitus fue un factor en el desarrollo de la enfermedad, primero es necesario controlar la glucemia. Si la neuropatía periférica fue provocada por una deficiencia de vitamina B, es importante establecer una ingesta adicional de multivitamínicos y ajustar la dieta del paciente.
A menudo, la intervención médica oportuna no solo alivia la condición del paciente, sino que también ayuda a detener la progresión de la neuropatía periférica. Sin embargo, es mejor combinar diferentes métodos de tratamiento.
A los pacientes con neuropatía periférica se les pueden recetar los siguientes medicamentos:
- Analgésicos, por ejemplo, paracetamol, medicamentos antiinflamatorios no esteroides (ibuprofeno, Ortofen).
- Medicamentos destinados a mejorar la circulación sanguínea (Actovegin, Pentoxifilina).
- Vitaminas del grupo B (Undevit, Neurorubin).
- Medicamentos anticolinesterásicos (Axamon, Proserin).
Si la neuropatía periférica es grave, el médico puede recetar además anticonvulsivos (por ejemplo, Sibazon) y antidepresivos (hierba de San Juan).
Para el dolor intenso se utilizan analgésicos recetados (Tramadol).
En caso de neuropatía periférica de origen autoinmune, se utiliza plasmaféresis y administración intravenosa de inmunoglobulina: esto permite suprimir la actividad del propio sistema inmunológico del cuerpo y detener el ataque a las fibras nerviosas.
Método de administración y dosificación |
Efectos secundarios |
Instrucciones especiales |
|
Ortofeno |
La dosis diaria es de 100-150 mg, repartidos en 2-3 tomas. |
Depresión, dolor de cabeza, dolor de estómago, dedos temblorosos, irritabilidad. |
Si el medicamento se va a tomar durante un tiempo prolongado, es necesario proporcionar protección adicional al sistema digestivo con antelación. |
Actovegin |
Administrar por vía intravenosa, 20-30 ml con 200 ml de la solución principal, diariamente durante un mes. |
Existe riesgo de alergia, incluido el desarrollo de anafilaxia. |
Antes de iniciar el tratamiento, es necesaria una inyección de prueba para descartar alergias: se administran 2 ml por vía intramuscular. |
Neurorrubina |
Administrar por vía intramuscular una ampolla al día hasta eliminar los signos clínicos agudos. |
Sensación de ansiedad, taquicardia, trastornos digestivos. |
El uso prolongado del medicamento (más de seis meses) puede provocar el desarrollo de neuropatía sensorial periférica inversa, por lo que la cuestión del tratamiento a largo plazo se discute con el médico individualmente. |
Aksamon |
Administrar por vía intramuscular 5-15 mg hasta 2 veces al día durante 10-15 días, a veces hasta un mes. |
Taquicardia, náuseas, aumento de salivación y sudoración. |
Axamon potencia el efecto sedante de muchos medicamentos, por lo que hay que tener cuidado al conducir y trabajar con diversos mecanismos. |
Tramadol |
Solo recetado por un médico para el dolor intenso, 50 mg por dosis. El límite diario del medicamento es de 400 mg. |
Taquicardia, náuseas, mareos, aumento de la sudoración, deterioro de la visión y del gusto. |
Durante el período de tratamiento, está prohibido el consumo de alcohol en cualquier forma. |
Tratamiento de fisioterapia
La fisioterapia se utiliza con frecuencia para la neuropatía periférica. Los procedimientos regulares y bien seleccionados ayudan a restaurar la funcionalidad muscular perdida y a restablecer el riego sanguíneo a los tejidos. Sin embargo, los métodos de fisioterapia solo se permiten una vez finalizado el período agudo de la enfermedad, así como durante las medidas de rehabilitación.
La electroforesis con fármacos que mejoran el metabolismo y la circulación vascular se utiliza con éxito. Los procedimientos de estimulación mioeléctrica ayudan a las neuronas a recuperar sus capacidades sensoriales y motoras. Sin embargo, es mejor combinar los métodos mencionados.
El masaje, incluido el masaje acuático, tiene un efecto mecánico que acelera la circulación sanguínea y los procesos metabólicos en brazos o piernas doloridos.
Las sesiones de fisioterapia son obligatorias para mantener el tono muscular.
Remedios populares
Existen muchos remedios caseros conocidos para aliviar la neuropatía periférica. Sin embargo, le recomendamos encarecidamente que, al usar estos remedios, consulte primero con su médico.
Las siguientes recetas son consideradas por la gente como las más efectivas.
- Cóctel con yemas de huevo y miel.
Los ingredientes necesarios son una yema de huevo fresca, 4 cucharaditas de aceite vegetal sin refinar, 100 ml de zumo de zanahoria recién exprimido y 2 cucharaditas de miel. Todos los ingredientes deben mezclarse bien en una licuadora. La cantidad resultante del medicamento debe tomarse dos veces al día (mañana y noche) antes de las comidas.
- Baño de sal.
Vierta agua caliente (aproximadamente a 55 °C) en un recipiente hasta la mitad de su capacidad. Añada 200 g de sal y 150 ml de vinagre de mesa. Sumerja las extremidades afectadas en la solución durante 20 minutos. El procedimiento se realiza diariamente durante 4 semanas.
- Mascarilla de arcilla.
Diluya 120 g de arcilla cosmética con agua hasta obtener una consistencia de crema agria. Aplique la mezcla en la zona afectada y deje que se seque. Repita el procedimiento diariamente hasta que la afección mejore progresivamente.
- Masaje con aceite de alcanfor.
Se frota aceite de alcanfor en la zona afectada con ligeros masajes y se deja actuar durante un cuarto de hora. A continuación, se frota intensamente la zona afectada con alcohol y se envuelve con agua tibia. El procedimiento se repite a diario, preferiblemente por la noche, durante cuatro semanas.
 [ 43 ], [ 44 ], [ 45 ], [ 46 ]
[ 43 ], [ 44 ], [ 45 ], [ 46 ]
Tratamiento a base de hierbas
Puedes añadir un tratamiento con plantas medicinales al tratamiento tradicional. El método más sencillo y efectivo es el siguiente: se colocan hojas de ortiga en el suelo y se camina descalzo sobre ellas.
Los siguientes métodos también pueden mejorar el efecto del tratamiento farmacológico básico:
- Se prepara una infusión con laurel en polvo y semillas de fenogreco. Para prepararla, se hierven 2 cucharaditas de laurel en polvo y 2 cucharadas soperas de semillas de fenogreco en un termo de 1 litro. Se deja reposar durante 2 horas, se filtra y se bebe poco a poco a lo largo del día.
- Prepare 2 cucharadas de caléndula en 200 ml de agua hirviendo y déjela reposar durante media hora. Tome 100 ml al día durante un mes.
- Prepara un baño con ramas de pino y pimienta roja picante. Hierve medio kilo de ramas de pino en 3 litros de agua, añade 2 cucharadas de pimienta molida y viértelo en un recipiente. Diluye con agua para que la solución no esté demasiado caliente. Calienta tus pies con vapor durante media hora, durante la noche.
Homeopatía
Como complemento a la terapia principal, también se puede considerar el uso de remedios homeopáticos:
- Acónito: se utiliza para piel seca, hormigueo, temblores, calambres.
- Alumen – se utiliza para picazón insoportable, ulceración, parestesia.
- Argentum nitricum – adecuado para el tratamiento de la neuropatía diabética.
- Carcinosinum está indicado en casos de cicatrización retardada de heridas y procesos purulentos en las extremidades afectadas por neuropatía.
- El cólquico se utiliza para la neuropatía, que se acompaña de daño articular.
- Graphitis - especialmente indicado para el tratamiento del síndrome del pie diabético.
- Mercurius solubilis está indicado en caso de prurito cutáneo y trastornos tróficos.
- Fósforo: se utiliza para complicaciones de la neuropatía.
- Secale cornutum se recomienda para la gangrena seca y la parestesia.
Las dosis de los medicamentos enumerados son individuales: son prescritas por un médico homeópata después de una consulta personal.
Tratamiento quirúrgico
La cirugía puede ser necesaria si la neuropatía periférica se asocia a procesos tumorales que comprimen los nervios. El tratamiento quirúrgico también es adecuado para hernias vertebrales y mononeuropatías. Por lo tanto, la compresión nerviosa puede eliminarse mediante el corte de fibras tendinosas o musculares. Así es como se trata el síndrome del túnel carpiano.
Prevención
La mejor opción para prevenir la neuropatía periférica es una nutrición adecuada con alimentos saludables, además de dejar de fumar y beber alcohol. Las estadísticas de la OMS indican que aproximadamente el 80 % de las neuropatías se producen como resultado de trastornos metabólicos e intoxicaciones crónicas.
Los pacientes con diabetes deben controlar constantemente sus niveles de glucosa en sangre. Cuando los niveles de azúcar son elevados, la glucosa tiene un efecto tóxico sobre las neuronas.
Las personas que pasan mucho tiempo de pie deben prestar especial atención a la calidad de su calzado. Este debe ser cómodo y de alta calidad.
Se recomienda caminar con regularidad como medida preventiva, ya que activa el sistema inmunitario y mejora el sistema cardiovascular. Un buen descanso nocturno en una cama cómoda y una habitación bien ventilada también ayuda a recuperar el equilibrio nervioso.
Pronóstico
En caso de búsqueda oportuna de ayuda médica, con el tratamiento correcto de la enfermedad, el pronóstico de la neuropatía periférica puede considerarse favorable.
En caso de neuropatía periférica de etiología hereditaria, no se puede hablar de una curación completa, pero sí existe la posibilidad de ralentizar el desarrollo de la enfermedad. Por lo general, un tratamiento adecuado y cambios en el estilo de vida pueden aliviar los síntomas dolorosos y prolongar la capacidad laboral de los pacientes.
Si se busca ayuda médica tarde y surgen complicaciones, el pronóstico no puede considerarse favorable: muchos pacientes diagnosticados con neuropatía periférica posteriormente quedan discapacitados.

