Médico experto del artículo.
Nuevos artículos
Cirugía de marcapasos: pros y contras
Último revisado: 06.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
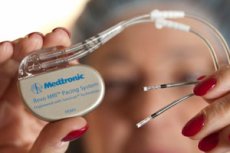
Para mantener la función cardíaca, se utiliza un dispositivo especial: un marcapasos. Analicemos las características, tipos e indicaciones de uso de este dispositivo.
El corazón es el motor de nuestro cuerpo. Es un órgano hueco fibromuscular que, con sus contracciones rítmicas, asegura el flujo sanguíneo a través de los vasos sanguíneos. Este potente músculo se encuentra en el tórax. El corazón está rodeado por una membrana serosa en su exterior y por un endocardio en su interior. El órgano tiene dos divisiones de tejido muscular, así como membranas que crean cuatro secciones diferentes: los ventrículos izquierdo y derecho, y las aurículas izquierda y derecha.
Normalmente, una persona no percibe cómo funciona el corazón. Pero en cuanto se producen interrupciones en este órgano, esto afecta negativamente el funcionamiento de todo el cuerpo. Un corazón enfermo no puede proporcionar un flujo sanguíneo normal, lo que provoca efectos secundarios en muchos órganos y sistemas. Para el tratamiento, es decir, para restaurar la función cardíaca, se utilizan métodos tanto terapéuticos como quirúrgicos. Este último incluye la implantación de un marcapasos artificial.
Un marcapasos es un dispositivo electromédico que establece un ritmo sinusal correcto en el corazón. Las principales indicaciones para su instalación son las siguientes enfermedades:
- Bradicardia severa.
- Bloqueo cardíaco completo (los ventrículos y las aurículas se contraen independientemente uno del otro).
- Grado severo de insuficiencia cardíaca.
- Miocardiopatía (trastornos estructurales de la contractilidad muscular).
Normalmente, el dispositivo se implanta en la región subclavia izquierda, debajo del músculo pectoral mayor. Se introducen electrodos en las cavidades cardíacas a través de la vena subclavia y se fijan a los tejidos circundantes. Tras la instalación del marcapasos, la vida de la persona cambia. Se presentan diversas restricciones y requisitos. A pesar de ello, el dispositivo le permitirá disfrutar de una vida plena.
¿Qué es y qué tipos hay?
Un marcapasos es un dispositivo electrónico que elimina las arritmias cardíacas, restaura y mantiene el funcionamiento normal del órgano. Su tamaño es similar al de una caja de cerillas. Se cose bajo la piel y los electrodos se introducen en la aurícula derecha. El dispositivo impone un ritmo constante de 60 a 65 latidos por minuto al órgano, evitando así la disminución de la frecuencia cardíaca.
Existen varios tipos de marcapasos (EP):
- Unicamerales: comienzan a funcionar cuando aparece bradicardia, es decir, una frecuencia cardíaca de 40-50 latidos por minuto.
- Cámara doble: se enciende automáticamente y monitorea continuamente tu frecuencia cardíaca.
- Tricámara: se utiliza para tratar afecciones potencialmente mortales (arritmia ventricular grave).
El dispositivo consta de un microprocesador, electrodos, un sistema de generación de impulsos eléctricos y una batería. Todos los componentes se encuentran en una carcasa de titanio completamente sellada que prácticamente no interactúa con los tejidos circundantes. El mecanismo se coloca cerca del músculo cardíaco y sus electrodos se conectan al miocardio.
A través de los electrodos, el microprocesador recibe información sobre la actividad eléctrica del corazón y, si es necesario, genera impulsos. Todos los datos sobre el funcionamiento del dispositivo se almacenan en su memoria para su posterior análisis. La configuración del ECS es individual para cada paciente. El médico establece la frecuencia cardíaca basal, por debajo de la cual se generan los impulsos eléctricos.
La vida útil del dispositivo es de aproximadamente 8 a 10 años. En el futuro, podría ser necesario reemplazarlo. En este caso, la garantía del fabricante suele ser de aproximadamente 4 a 5 años.
El primer marcapasos
Cada año aumenta el número de cirugías para la instalación de marcapasos. Y esto no es sorprendente, ya que los dispositivos modernos tienen dimensiones diminutas y una gran funcionalidad. Aunque hace 10 o 20 años los marcapasos tenían dimensiones impresionantes.
El método de estimulación cardíaca fue utilizado por primera vez por Mark Leadwill en 1929. El anestesiólogo describió un dispositivo eléctrico que podía ayudar al corazón. Este dispositivo emitía descargas eléctricas de potencia y frecuencia variables. Un electrodo se insertaba directamente en el corazón y el segundo se aplicaba sobre la piel tras un tratamiento con solución salina.
- El primer marcapasos totalmente implantable se desarrolló en las décadas de 1950 y 1960 del siglo pasado. Este período se considera clave en la estimulación cardíaca. El dispositivo era grande y dependía completamente de la electricidad externa, lo cual constituía su gran desventaja. Así, en 1957, un apagón provocó la muerte de un niño que tenía instalado este dispositivo.
- En 1958, se diseñó e implantó el primer marcapasos portátil. Se instaló en la pared abdominal y se conectaron electrodos al músculo cardíaco.
- En 1970, se creó una batería de litio, que prolongó significativamente la vida útil de los dispositivos. Durante este período, se inventaron los marcapasos bicamerales, que actuaban sobre las aurículas y los ventrículos.
- En la década de 1990, el mundo vio los primeros marcapasos con microprocesador. Estos permitían recopilar y almacenar información sobre el ritmo cardíaco del paciente. Además, el dispositivo podía adaptarse al cuerpo, ajustando el trabajo del corazón y, si era necesario, estableciendo su ritmo.
- En la década de 2000, se desarrolló un sistema de estimulación biventricular para la insuficiencia cardíaca grave, mejorando la contractilidad cardíaca y la supervivencia del paciente.
Hoy en día, un marcapasos es un mecanismo complejo que tiene tres componentes principales:
- Circuito electrónico.
- Batería-acumulador de iones de litio.
- carcasa de titanio
El marcapasos salva la vida de millones de personas en todo el mundo. Gracias a la tecnología moderna, sus dimensiones son bastante reducidas. La implantación del dispositivo se realiza en varias etapas, lo que permite que los pacientes no experimenten molestias físicas ni estéticas debido al mecanismo ubicado bajo la piel.
 [ 1 ]
[ 1 ]
Funciones de un marcapasos
La función principal del marcapasos artificial es controlar y estimular el músculo cardíaco. El mecanismo se activa si se presenta un ritmo cardíaco irregular o atípico, o si se saltan latidos.
Las funciones de un marcapasos dependen del tipo de dispositivo. El mecanismo puede ser unicameral, bicameral o tricameral.
- Cada cámara de estimulación está diseñada para estimular una parte del corazón. Los dispositivos de dos cámaras estimulan el ventrículo y la aurícula derechos, y los de tres cámaras estimulan la aurícula derecha y ambos ventrículos.
- Los dispositivos de resincronización cardíaca están equipados con sensores que monitorean los cambios en el cuerpo.
- Los dispositivos de este tipo se utilizan en formas graves de insuficiencia cardíaca, ya que eliminan la disincronía, es decir, las contracciones descoordinadas de las cámaras del corazón.
Actualmente, se han desarrollado numerosos marcapasos para un tipo específico de trastorno. Esto amplía la funcionalidad del dispositivo y aumenta su eficacia en el tratamiento de patologías cardíacas.
Indicaciones
Para implantar un marcapasos artificial, el paciente se somete a una serie de pruebas diagnósticas que determinan su necesidad. Las indicaciones para un marcapasos pueden ser absolutas y relativas. La necesidad urgente de instalar el dispositivo está indicada si se presentan alteraciones graves en la función cardíaca:
- Pulso raro.
- Largas pausas entre latidos del corazón.
- Síndrome del seno enfermo.
- Síndrome de hipersensibilidad del seno carotídeo.
Los problemas mencionados surgen con la patología de la formación de impulsos en el nódulo sinusal. Algo similar ocurre con las enfermedades congénitas y la cardiosclerosis.
El marcapasos permanente se instala con las siguientes indicaciones absolutas:
- Bradicardia con complejo sintomático pronunciado.
- Síndrome de Morgagni-Adams-Stokes.
- La frecuencia cardíaca durante la actividad física es inferior a 40 latidos por minuto.
- La asistolia según el ECG es más larga que 3 segundos.
- Bloqueo auriculoventricular persistente de segundo o tercer grado con bloqueos de dos o tres fascículos.
- Bloqueo auriculoventricular persistente de grado II-III después de un infarto de miocardio y en presencia de síntomas patológicos.
En caso de indicación absoluta, la operación se realiza de forma planificada después de una serie de estudios diagnósticos o de forma urgente.
Indicaciones relativas para marcapasos:
- Estados sincopales con bloqueos bifasciculares y trifasciculares que no se asocian a bloqueo transversal completo o taquicardias ventriculares, pero no se establece la verdadera etiología.
- Bloqueo auriculoventricular de tercer grado en cualquier sitio anatómico con una frecuencia cardíaca mayor de 40 latidos por minuto sin síntomas pronunciados.
- Bloqueo auriculoventricular regresivo.
- Bloqueo auriculoventricular grado II tipo II sin síntomas.
En caso de indicaciones relativas, la decisión de instalar el dispositivo la toma el médico individualmente para cada paciente. El médico tiene en cuenta la edad del paciente, la presencia de enfermedades concomitantes y el nivel de actividad física.
Los marcapasos se instalan cuando existe un riesgo real para la salud y la vida del paciente. Actualmente, se utilizan con mayor frecuencia modelos de dos, tres y cuatro cámaras. Sin embargo, se pueden implantar dispositivos unicamerales para ciertas indicaciones.
Marcapasos para la fibrilación auricular
La fibrilación auricular se define como una alteración del ritmo cardíaco normal, con un pulso de 300 latidos por minuto y una excitación caótica de las fibras musculares de la aurícula. El objetivo principal del tratamiento quirúrgico es normalizar la frecuencia cardíaca.
Al decidir implantar un ECS para detener los paroxismos, se destruye el nódulo auriculoventricular (AV), es decir, se crea un bloqueo auriculoventricular completo o se extirpa la zona de fibrilación auricular en las aurículas. De no hacerse esto, la patología se desplazará al ventrículo, lo que provocará una taquicardia potencialmente mortal. Con mayor frecuencia, a los pacientes se les implanta un desfibrilador cardioversor o un ECS unicameral con un electrodo ventricular.
Al paciente también se le recetan antiarrítmicos, que ayudan a normalizar la función cardíaca. Un marcapasos es eficaz en el 90 % de los casos para esta patología, por lo que en algunos pacientes el trastorno reaparece al cabo de un año.
 [ 2 ]
[ 2 ]
Marcapasos para la insuficiencia cardíaca
La insuficiencia cardíaca se desarrolla con cambios patológicos en los vasos sanguíneos, el miocardio y el aparato valvular. El peligro de este trastorno reside en su rápida progresión, su tendencia a la descompensación y su transición a una forma crónica.
La implantación de un marcapasos artificial es posible si la enfermedad ha adquirido una forma congestiva grave. La acción del marcapasos tiene como objetivo:
- Eliminación de síntomas dolorosos.
- Disminución de la velocidad de los cambios estructurales en el corazón.
- Eliminación de disfunciones funcionales.
- Reducción de los periodos de hospitalización.
- Mayor supervivencia y mejor calidad de vida.
Al elegir equipos de cardiología, se da preferencia a los modelos unicamerales y bicamerales. También se puede instalar un desfibrilador automático para arritmias ventriculares recurrentes que pongan en peligro la vida.
Marcapasos después de un infarto
La principal indicación para la implantación de un marcapasos tras un infarto de miocardio es el bloqueo auriculoventricular persistente de grado II-III. Al instalar el dispositivo, debe tenerse en cuenta que el marcapasos modifica los datos del cardiograma. Por ello, resulta imposible obtener información fiable sobre el estado del órgano.
Es decir, un marcapasos artificial puede enmascarar los síntomas de la enfermedad. En este caso, se prescriben al paciente una serie de pruebas de laboratorio y un electrocardiograma con un programador ECS.
Cuota para marcapasos
Según el programa del Ministerio de Salud de Ucrania, anualmente se asignan fondos del presupuesto estatal para la compra de dispositivos cardíacos implantables. El cupo para marcapasos implica la instalación gratuita de los dispositivos. Este beneficio se aplica principalmente a los grupos de población socialmente vulnerables.
El procedimiento para la instalación de marcapasos, según cupos, se determina por orden del Ministerio de Salud. La cola para la implantación se crea en comisiones regionales que seleccionan a los pacientes que requieren equipos costosos.
Para recibir un cupo para la instalación de un marcapasos, usted debe:
- Someterse a un examen cardiológico completo y obtener las conclusiones apropiadas del médico tratante y del comité médico asesor.
- La VKK envía la solicitud a la comisión del Ministerio de Salud, que analiza el caso de cada paciente y decide si concede el beneficio.
En Ucrania, los marcapasos unicamerales, bicamerales y tricámeros, así como los marcapasos con función de desfibrilación, se instalan mediante cuotas. Las operaciones se realizan en centros regionales y en la capital, con cargo íntegro al estado. El reemplazo posterior del dispositivo puede realizarse tanto mediante cuota como a cargo del paciente.
En algunos casos, a los pacientes se les asigna una cuota para el dispositivo, con la obligación de pagar el procedimiento de implantación y la rehabilitación posterior. Tras la instalación del marcapasos, el paciente es remitido de nuevo a la VKK para decidir sobre su asignación a un grupo de discapacidad.
Preparación
Antes de la operación para la implantación de un marcapasos artificial permanente, el paciente se somete a una preparación especial. Esta incluye un conjunto de procedimientos diagnósticos:
- Pruebas de laboratorio.
- Radiografía de tórax.
- Electrocardiograma.
- Imágenes por resonancia magnética.
Una semana antes de la operación, el paciente debe suspender los anticoagulantes y antiinflamatorios. Se le indica una dieta especial de alimentos ligeros que preparará el cuerpo para la cirugía.
Comprobación del marcapasos
Un marcapasos es un dispositivo complejo de múltiples componentes que constituye un cuerpo extraño para el cuerpo humano. No solo la salud y el bienestar general, sino también la vida, dependen de su correcto funcionamiento. La prueba sistemática del marcapasos artificial y su correcto ajuste son clave para su funcionamiento eficaz.
Durante la revisión, el médico evalúa el correcto funcionamiento del dispositivo, el estado de los electrodos y las características de los ajustes de estimulación. También se verifica el estado de la batería. La revisión y el ajuste iniciales se realizan inmediatamente después de la implantación. Si el dispositivo funciona correctamente, se programan revisiones adicionales para el paciente:
- De 2 a 3 meses después de la instalación. Durante este tiempo, el cuerpo se adaptará completamente al funcionamiento del marcapasos, por lo que el cardiólogo podrá realizar el ajuste final de sus funciones y parámetros.
- Después de seis meses y un año, el médico evalúa la corrección de los ajustes seleccionados y cuánto ha mejorado el estado del paciente.
Se deben realizar chequeos de rutina al menos una vez al año. Además, a medida que el marcapasos se desgasta, las visitas al médico se vuelven más frecuentes, ya que la batería del dispositivo comienza a descargarse y pueden aparecer síntomas dolorosos.
La evaluación del estado del marcapasos artificial comienza con una entrevista con el paciente realizada por un cardiólogo. El médico pregunta sobre el estado general de salud, la presencia de síntomas dolorosos y la aparición de complicaciones. Posteriormente, se realizan una serie de pruebas:
- Inspección visual del lugar de instalación del equipo. En el 5% de los casos, se desarrolla una reacción inflamatoria o una úlcera por presión en el lugar de la implantación. Además, la patología puede manifestarse varios meses o incluso años después de la implantación. Durante la exploración torácica, el médico presta atención a la presencia de estos síntomas.
- Cambio en el color de la piel.
- Adelgazamiento del tejido.
- Deformación de la cicatriz postoperatoria.
- Aumento de la temperatura de los tejidos circundantes.
- Molestias al presionar el implante.
El cardiólogo identifica los primeros signos de la enfermedad y prescribe métodos de tratamiento/prevención de la inflamación.
- Electrocardiografía y pruebas de esfuerzo. Para comprobar la correcta colocación de los electrodos, el paciente debe contener la respiración y moverse ligeramente. Si se observa tensión significativa y movimientos atípicos en los músculos pectorales, con el aumento de la actividad física, la persona puede experimentar mareos intensos. Es imprescindible realizar una radiografía.
- Para comprobar el marcapasos, se utiliza un programador. Se trata de una computadora especial conectada al cabezal de programación del marcapasos. El dispositivo lee toda la información sobre el equipo cardíaco y la que recopila sobre el funcionamiento del corazón. Si es necesario, el programador modifica la configuración del marcapasos. También se analizan las funciones adicionales del dispositivo.
- Para comprobar el funcionamiento del marcapasos, se prescribe una prueba magnética. El cardiólogo coloca un imán especial sobre el implante. Al interactuar con él, el dispositivo debe activarse a una frecuencia de 99 impulsos por minuto. Si los resultados son inferiores, indica que la batería está descargada.
El marcapasos es revisado y ajustado por un cardiólogo, cirujano cardiovascular o arritmólogo. El procedimiento se realiza en la clínica u hospital donde se instaló el marcapasos.
Electrodos de marcapasos
Hoy en día, existen dos tipos de electrodos en los dispositivos médicos que mantienen el ritmo cardíaco:
- La fijación activa consiste en la instalación de un electrodo en la cavidad cardíaca, es decir, en las cavidades o ventrículos. Para su fijación se utilizan ganchos roscados especiales.
- Fijación pasiva: el dispositivo se conecta al corazón mediante un método de anclaje, es decir, utilizando antenas especiales en el extremo del electrodo.
Las puntas de los electrodos cuentan con un recubrimiento de esteroides, lo que reduce el riesgo de desarrollar procesos inflamatorios en el lugar de implantación. Gracias a ello, se aumenta la vida útil del mecanismo, se reduce el consumo de energía y se aumenta el umbral de sensibilidad. Se presta especial atención a la clasificación por configuración:
- En un esquema bipolar, el cátodo y el ánodo, es decir, ambos polos, se ubican en la parte distal del electrodo. Los electrodos bipolares son de mayor tamaño, pero menos susceptibles a interferencias externas, como la actividad muscular y los campos electromagnéticos. Se instalan durante la implantación endocárdica del marcapasos.
- En un circuito unimodal, la función de ánodo la realiza el cuerpo del dispositivo y la función de cátodo la realiza la punta del electrodo.
Si el marcapasos se instala para tratar bloqueos, los electrodos se colocan en la aurícula y el ventrículo derechos. Se presta especial atención a una fijación mecánica fiable. Con mayor frecuencia, los electrodos auriculares se fijan en el tabique interauricular y los ventriculares en la parte superior del ventrículo derecho. En el 3% de los casos, se observa dislocación del electrodo, es decir, su desplazamiento del lugar de instalación. Esto provoca diversos síntomas patológicos y requiere un procedimiento de reemplazo.
Durante las revisiones de rutina, el médico evalúa el estado de los electrodos, ya que existe el riesgo de desarrollar una complicación infecciosa: endocarditis. La infección microbiana de las estructuras intraarticulares se manifiesta con fiebre y bacteriemia prolongada. El daño infeccioso a los electrodos es extremadamente raro. El tratamiento indicado es la extracción completa del marcapasos con posterior terapia antibacteriana.
Pantallas protectoras para marcapasos
Todos los modelos modernos de EKS cuentan con pantallas protectoras contra la radiación electromagnética y magnética. El principal método de blindaje del dispositivo es su carcasa protectora, fabricada con metales inertes para el cuerpo, generalmente titanio.
Gracias a esto, el marcapasos no es rechazado tras su implantación y no es sensible a los efectos de estructuras metálicas ni cables eléctricos. Sin embargo, los detectores de metales utilizados en instalaciones de alta seguridad y aeropuertos pueden suponer un peligro potencial. Deben evitarse mostrando el pasaporte y la tarjeta del paciente del marcapasos.
Técnica inserción de marcapasos
La instalación del marcapasos se realiza con anestesia local y dura aproximadamente de 2 a 3 horas. La técnica de la operación depende del tipo de dispositivo implantado. Los dispositivos unicamerales se instalan más rápido, mientras que los modelos tricamerales y cuatricamerales son mucho más complejos y tardan más.
La operación consta de las siguientes etapas:
- Preparación del campo quirúrgico y anestesia. Se trata la zona torácica con un antiséptico y se administra un anestésico. Una vez que el medicamento hace efecto, comienza el procedimiento de implantación. El dispositivo se sutura en el lado derecho o izquierdo, debajo de la clavícula.
- Inserción de electrodos. El cirujano disecciona el tejido subcutáneo e inserta los electrodos a través de la vena subclavia en las cavidades cardíacas correspondientes. Todas las manipulaciones se realizan bajo control radiológico.
- Instalación del cuerpo del marcapasos. Si los electrodos están correctamente instalados, el cardiólogo procede a fijar el dispositivo debajo del músculo pectoral o en el tejido. En personas diestras, el dispositivo se coloca a la izquierda y en personas zurdas, a la derecha.
- Programación del dispositivo, sutura y tratamiento de la herida. En esta etapa, se establece la frecuencia de estimulación por impulsos necesaria y se aplican las suturas.
Una vez finalizada la vida útil del ECS, se pueden reinstalar tanto la propia carcasa como todo el sistema de electroestimulación.
Cirugía para instalar un marcapasos cardíaco
La implantación de un marcapasos artificial se considera mínimamente invasiva. La operación se realiza con anestesia local en un quirófano especial con equipo de rayos X. El médico punciona la vena subclavia e inserta un introductor con un electrodo. Todos los movimientos se realizan bajo control radiológico.
La etapa más difícil es la instalación y fijación de los electrodos en la aurícula o el ventrículo para lograr un buen contacto. El cirujano mide el umbral de excitabilidad varias veces para seleccionar la ubicación óptima y altamente sensible de los electrodos.
El siguiente paso consiste en suturar el cuerpo del dispositivo. El marcapasos se instala bajo la piel o en una cavidad especial debajo del músculo. A continuación, el médico sutura la herida y vuelve a probar el dispositivo. Normalmente, la operación dura unas dos horas. En casos excepcionales, al utilizar métodos especiales de implantación, la intervención quirúrgica puede durar hasta tres o cuatro horas.
Duración de la cirugía del marcapasos
El tiempo que lleva la instalación de un marcapasos artificial depende del tipo. En promedio, la operación dura de 2 a 3 horas.
La implantación de un marcapasos unicameral dura aproximadamente 30 minutos, más el tiempo necesario para suturar la herida. Los dispositivos bicamerales se instalan en una hora, y los de tres y cuatro cámaras, hasta 3-4 horas. La intervención quirúrgica se realiza con anestesia local, por lo que el paciente no experimenta molestias.
¿Dónde se coloca un marcapasos?
La instalación del dispositivo médico para mantener el ritmo cardíaco se realiza debajo de la clavícula. La elección de esta zona se debe a que los cables que salen del marcapasos se introducen en el corazón a través de la vena subclavia.
Los electrodos pueden insertarse a través de una vena en la base del cuello o en el hombro. El cirujano inserta el electrodo en la cavidad correcta, verifica su posición con un equipo de rayos X y lo fija en su lugar.
En la siguiente etapa, el cable instalado se conecta al cuerpo del marcapasos y el dispositivo se sutura en el espacio preparado entre la piel y el músculo pectoral. En la etapa final, se comprueba la estimulación de las contracciones cardíacas y se sutura la herida.
Contraindicaciones
La ausencia de indicaciones justificadas para la implantación de un marcapasos es la principal contraindicación. En la práctica médica, existen varios casos controvertidos en los que la implantación del dispositivo puede ser innecesaria:
- Bloqueo auriculoventricular de primer grado sin manifestaciones clínicas.
- Bloqueo auriculoventricular proximal de segundo grado tipo I sin síntomas clínicos.
- Bloqueo auriculoventricular regresivo. Puede desarrollarse debido a medicamentos.
Para minimizar el riesgo de una intervención innecesaria, se prescribe al paciente un Holter. La monitorización continua de la frecuencia cardíaca y el análisis de los datos obtenidos permiten concluir definitivamente si es necesario un marcapasos.
Contraindicaciones por edad
La cirugía de implante de marcapasos no tiene contraindicaciones según la edad. El dispositivo puede implantarse a cualquier edad, tanto en bebés como en ancianos. Existen restricciones cuando existe un alto riesgo de rechazo del dispositivo.
La supervivencia del marcapasos puede ser baja debido a una reacción autoinmune del organismo. En este caso, el sistema inmunitario percibe el implante como un cuerpo extraño y comienza a atacarlo. Estas reacciones ocurren en el 2-8% de los casos, pero son más frecuentes en pacientes de edad avanzada.
En cuanto a la posibilidad de desarrollar complicaciones purulentas, infecciosas o de otro tipo, su aparición no está relacionada con la edad ni el sexo del paciente. Dichas consecuencias se producen por un sistema inmunitario debilitado o por el incumplimiento de las precauciones de seguridad durante la instalación del dispositivo.
 [ 6 ]
[ 6 ]
Contraindicaciones después de la instalación
Como en cualquier intervención quirúrgica, tras la colocación del marcapasos, el paciente se enfrentará a diversas restricciones. La mayoría de las contraindicaciones son temporales; a continuación, se presentan:
- Actividad física excesiva.
- Cualquier actividad peligrosa.
- Imágenes por resonancia magnética.
- Permanecer cerca de detectores de metales y líneas eléctricas durante mucho tiempo.
- Someterse a litotricia por ondas de choque sin ajustar la configuración del marcapasos.
- Electrocoagulación de tejidos durante operaciones sin cambiar el modo de estimulación del marcapasos.
- Llevar un teléfono móvil cerca del corazón.
El cumplimiento de las recomendaciones anteriores permite evitar el fallo prematuro del dispositivo o el desarrollo de complicaciones debido al funcionamiento incorrecto del implante.
Complicaciones después del procedimiento
La implantación de un marcapasos artificial es la única posibilidad de mantener la actividad cardíaca en algunas enfermedades. Sin embargo, en casos excepcionales, la instalación de un SCE puede provocar complicaciones graves. Las principales causas de problemas postoperatorios incluyen:
- Función ventricular asincrónica.
- Pérdida de conexión entre las contracciones y las excitaciones de las secciones del corazón.
- Falta de coordinación entre la eyección de sangre hacia la aorta y la resistencia periférica.
- Desarrollo de arritmia.
- Conducción de impulsos desde el ventrículo hasta la aurícula.
Con mayor frecuencia, los pacientes encuentran las siguientes complicaciones después de la implantación de un marcapasos:
- Complicaciones hemorrágicas. Las hemorragias subcutáneas pueden derivar en hematomas graves. Un hematoma a tensión requiere una extirpación urgente. Se realiza una cirugía mínimamente invasiva para extirpar el trombo. Para prevenir la formación de más trombos, se coloca al paciente un vendaje compresivo sobre la cicatriz postoperatoria.
- El desplazamiento de electrodos es una de las complicaciones más comunes de la cirugía. Pueden surgir problemas durante la punción de la vena subclavia. Los pacientes suelen sufrir daño del plexo braquial y punción de la arteria subclavia, neumotórax, embolia gaseosa y hemotórax.
- Se presentan complicaciones infecciosas en el 2% de los casos, generalmente causadas por estafilococos. Para prevenir la infección, se administran antibióticos intravenosos. Si el proceso infeccioso ha afectado a todo el organismo, se indica la retirada del marcapasos cardíaco y un tratamiento antibiótico complejo.
- Ulceración de la piel sobre el implante. Esta es una complicación tardía que se desarrolla debido a una mala técnica quirúrgica. El problema se presenta en los siguientes casos:
- Formación de un lecho apretado para la instalación del cuerpo del marcapasos.
- Cercanía del dispositivo a la superficie de la piel.
- Cuerpo con bordes afilados.
- El paciente tiene una complexión delgada.
El adelgazamiento y el enrojecimiento del tejido son signos de una úlcera por presión y también pueden indicar una infección secundaria. El tratamiento requiere cambiar la ubicación del dispositivo o retirarlo por completo.
- Trombo venoso: esta complicación es poco frecuente. Es posible que se produzca trombosis de la vena subclavia o embolia pulmonar. Se utiliza terapia anticoagulante para su tratamiento.
Para minimizar el riesgo de desarrollar las complicaciones postoperatorias mencionadas anteriormente, se indica una preparación integral para la cirugía, así como un seguimiento de los resultados de la implantación durante el primer año.
Rechazo del marcapasos
Los marcapasos implantables están fabricados con un material inerte para el cuerpo humano. Esto se debe a que el sistema inmunitario percibe el dispositivo implantado como una amenaza para la salud y comienza a atacarlo. El sistema inmunitario produce autoanticuerpos específicos contra cuerpos extraños, lo que provoca el rechazo del marcapasos.
Para prevenir el rechazo, se prepara al paciente para la implantación y se le observa en un entorno hospitalario durante 10 a 14 días después de la operación. También se le recetan medicamentos que reducen el riesgo de un resultado desfavorable del tratamiento.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Paro cardíaco con marcapasos
En casos de mayor riesgo de paro cardíaco repentino o alteración grave del ritmo cardíaco, se coloca un marcapasos con función de desfibrilación. El dispositivo se implanta en caso de taquicardia o fibrilación. En este caso, el dispositivo monitoriza el corazón y, si es necesario, lo estimula mediante descargas eléctricas.
Un marcapasos artificial garantiza que una persona no muera por un paro cardíaco ni por las consecuencias de una disfunción orgánica. El paro cardíaco con un SCE es posible si el dispositivo falla o surgen complicaciones potencialmente mortales. Es decir, el marcapasos en sí no prolonga la vida, sino que mejora su calidad.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
Cuidado después del procedimiento
Tras la cirugía de implante de marcapasos, el paciente se somete a un programa de rehabilitación cuyo objetivo es restablecer el funcionamiento normal del músculo cardíaco y de todo el cuerpo. La recuperación comienza al salir de la unidad de cuidados intensivos, donde se coloca a todos los pacientes con un marcapasos implantado.
- El paciente permanece acostado las primeras 24 horas, con el brazo del lado donde se suturó el dispositivo inmovilizado. Se le recetan analgésicos y otros medicamentos.
- Después de uno o dos días, podrá levantarse y caminar gradualmente, con el brazo aún inmovilizado. Si es necesario, se le administrará anestesia y se cambiará el vendaje de la herida.
- El cuarto o quinto día se controla el funcionamiento del marcapasos y también se prescriben una serie de pruebas para evaluar el estado del organismo.
- Después de 1 o 2 semanas, el paciente recibe el alta para continuar su rehabilitación. Antes del alta, se retiran el vendaje y los puntos. La cicatriz postoperatoria no debe estar húmeda durante 3 a 5 días. Si la herida no cicatriza bien, se recetan antibióticos y antiinflamatorios.
Durante el alta, el cardiólogo conversa con el paciente, le entrega un pasaporte para el dispositivo instalado y le explica los detalles de su funcionamiento y vida útil. Al regresar a casa, es necesario mantener la actividad física, pero sin sobrecargar el cuerpo. También se recomienda una dieta equilibrada y rica en vitaminas.
Rehabilitación después de un marcapasos
Tras la implantación de un marcapasos artificial, el paciente se someterá a una larga rehabilitación. La recuperación dura de 2 a 8 meses. Tradicionalmente, este período se divide en varias etapas:
- Cuidado posoperatorio de la herida y monitorización del funcionamiento del marcapasos. El paciente permanece de 7 a 14 días hospitalizado, y los primeros días en cuidados intensivos.
- Entre 2 y 4 meses después de la implantación del dispositivo, se prescriben ejercicios especiales, dieta y, si es necesario, terapia farmacológica.
- Después de 6 meses, la zona operada queda totalmente cicatrizada, por lo que se levantan las restricciones en cuanto a la actividad física.
A los pacientes también se les dan las mismas recomendaciones de salud que se aplican a todas las personas con enfermedades cardíacas: dieta, actividad moderada y controles regulares con un cardiólogo.
Vida útil de un marcapasos
En promedio, un marcapasos artificial tiene una vida útil de 7 a 10 años. La vida útil exacta del marcapasos depende de su modelo, modo de funcionamiento y funciones. Antes de finalizar su funcionamiento, el dispositivo emite una señal específica, que es registrada por un cardiólogo durante una revisión de rutina.
El dispositivo averiado se reemplaza por uno nuevo mediante varias intervenciones quirúrgicas, ya que es imposible recargar la batería. La batería del dispositivo se descarga gradualmente y presenta los siguientes síntomas:
- Disminución del ritmo cardíaco.
- Mareos y desmayos.
- Insuficiencia respiratoria y dificultad para respirar.
- Aumento de la fatiga.
En algunos casos, el marcapasos falla mucho antes de que se agote la batería. Esto puede deberse al rechazo del marcapasos, infecciones y otras complicaciones potencialmente mortales.
Reemplazo de marcapasos
La principal indicación para reemplazar un marcapasos artificial es el agotamiento de su batería. Sin embargo, también existen casos de emergencia que requieren la extracción del dispositivo:
- Fallo del dispositivo.
- Supuración del lecho del marcapasos.
- Procesos infecciosos cerca de los electrodos o la carcasa.
- Rechazo.
El reemplazo se realiza con anestesia local. El médico realiza una incisión y retira el cuerpo del marcapasos. A continuación, se comprueba el estado de los electrodos y se conecta un nuevo dispositivo. Después, el cirujano sutura la herida y envía al paciente a la sala de postoperatorio. Si se reemplazaron los electrodos, el paciente permanece en cuidados intensivos durante 24 horas.
El costo de reemplazar un marcapasos es el mismo que el de su instalación inicial. En algunos casos, la reimplantación se realiza bajo una cuota.
Reseñas
Numerosas críticas positivas sobre el marcapasos confirman no sólo la eficacia, sino también la necesidad de este dispositivo, especialmente cuando otros métodos de tratamiento no pueden restaurar la función cardíaca normal.
A pesar del largo periodo de rehabilitación, del riesgo de complicaciones y de una serie de restricciones que deben seguirse a lo largo de la vida, la ECS permite volver a sentirse en el propio cuerpo y disfrutar de la vida.
Alternativa al marcapasos
Hasta la fecha, no existen métodos que sustituyan la implantación de un marcapasos artificial. En algunas enfermedades, se puede ofrecer al paciente un tratamiento farmacológico de por vida en lugar de un SCE. Sin embargo, es necesario tener en cuenta el riesgo para la salud, ya que las pastillas son tóxicas.
Es decir, no existe una alternativa válida a un marcapasos que supere los ensayos clínicos y sea segura para el organismo. A pesar de ello, científicos estadounidenses están desarrollando fármacos cuya acción está dirigida a simular el ritmo cardíaco. Si se confirma la eficacia de este proyecto, en un futuro próximo la terapia génica permitirá abandonar la implantación quirúrgica de un ECS.

