Médico experto del artículo.
Nuevos artículos
Síndrome lumbalgia: ¿qué es?
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
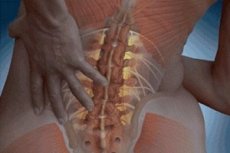
Lumbago es un término colectivo que designa el dolor y la inflamación en la región lumbar. El proceso inflamatorio afecta los discos intervertebrales, la columna vertebral y la zona que la rodea. También afecta los tejidos y las fibras musculares circundantes.
¿Es peligrosa la lumbodinia?
Con el tratamiento adecuado, los cambios que se producen con el lumbago son bastante fáciles de tratar y no representan un peligro grave, sin dejar rastros. Sin embargo, si no se trata o se elige un tratamiento inadecuado, el lumbago puede ser peligroso debido a su progresión constante e intensa, en la que cada vez más tejidos se ven afectados por el proceso inflamatorio. Cabe destacar también que la enfermedad progresa muy rápidamente.
Su peligro también reside en el grave riesgo de que el líquido cefalorraquídeo se vea afectado por el proceso inflamatorio-infeccioso, lo que puede provocar su infección y su propagación por el canal raquídeo, incluyendo la zona cerebral. Esto puede provocar un proceso inflamatorio-infeccioso en la zona cerebral. Una consecuencia frecuente del lumbago es la mielitis (inflamación de las meninges) y el accidente cerebrovascular (hemorragia cerebral).
También puede presentarse un proceso inflamatorio y reumático generalizado, acompañado de daño al tejido conectivo y muscular. En este caso, el músculo cardíaco suele verse afectado por el proceso reumático, que conlleva cardiopatías, daño grave al músculo cardíaco e incluso cardiopatías e insuficiencia cardíaca.
Epidemiología
Según las estadísticas, el lumbago se presenta en una de cada diez personas de forma grave y pronunciada. Suele aparecer en invierno, ya que durante este período el cuerpo se encuentra en su punto máximo de debilitamiento, y también se presentan casos frecuentes de hipotermia. Esto conlleva dolor en la región lumbar. En primer lugar, en cuanto a la frecuencia de lumbago, se encuentran los pacientes con un estilo de vida sedentario e inactivo, así como aquellos con antecedentes de enfermedades del sistema musculoesquelético. En segundo lugar, por extraño que parezca, se encuentran los deportistas, quienes, por el contrario, experimentan una carga excesiva en el sistema óseo y muscular, se sienten sobrecargados y sobreentrenados, además de sufrir lesiones y daños frecuentes. En tercer lugar se encuentran las personas mayores, especialmente quienes padecen artritis aguda y crónica, osteocondrosis y radiculitis. En cuarto lugar se encuentran las personas que han padecido enfermedades infecciosas o se someten a quimioterapia y radioterapia. En quinto lugar se encuentran los niños menores de un año y los recién nacidos con anomalías genéticas en el sistema motor.
Causas lumbalgia
Puede haber muchas razones, y en casi todos los casos son estrictamente individuales. Por ejemplo, el lumbago puede ser consecuencia del estrés frecuente, la sobrecarga nerviosa y mental, así como del desarrollo de enfermedades alérgicas, infecciosas o infectoalérgicas. A menudo, el dolor en la región lumbar se desarrolla en un contexto de hipotermia general y de inflamación de músculos y tejidos con afectación de otros tejidos en el proceso inflamatorio.
La enfermedad suele ser crónica y, en algún momento, se manifiesta en forma de episodios agudos de dolor. Además, suele ser un factor concomitante en el contexto de enfermedades inflamatorias de las vías respiratorias superiores e inferiores, enfermedades nerviosas e insuficiencia cardíaca. Suele manifestarse durante el embarazo y la lactancia. Otros tejidos y órganos también pueden verse afectados por el proceso inflamatorio.
A menudo, el dolor en la región lumbar se debe a trabajo físico intenso, carga mal distribuida o sobrecarga excesiva en la zona lumbar. La causa suele ser una infección bacteriana o viral que acompaña al proceso inflamatorio. La infección por citomegalovirus, herpes y otras infecciones bacterianas (estreptococos) desempeñan un papel importante en el mantenimiento de la inflamación. Con menor frecuencia, la infección por estafilococos. El lumbago suele estar causado por una enfermedad infecciosa reciente, como la amigdalitis.
En ocasiones, se desarrolla lumbago congénito, de origen genético, durante el desarrollo intrauterino y posteriormente como consecuencia de diversas enfermedades del sistema musculoesquelético, su subdesarrollo y el aumento de la actividad física. La causa puede incluso ser una infección intrauterina y posnatal del feto, con posterior progresión de la infección a lo largo de la columna vertebral y el resto del cuerpo.
Osteocondrosis
Es una enfermedad inflamatoria de la columna cervical, en la que no solo las vértebras, sino también la región intervertebral se ven afectadas. Otra característica de esta enfermedad es la intensa deposición de lunares en los discos intervertebrales, lo que causa dolor y rigidez. Se presenta principalmente en el contexto de un estilo de vida sedentario, con marcha inadecuada, postura sentada inadecuada y permanencia prolongada en la misma posición.
Lumbago en el contexto de una dorsopatía
Se trata de un síndrome doloroso de origen inflamatorio, cuyo principal factor etiológico se considera la movilidad insuficiente, la falta de higiene y la rutina diaria, lo que conlleva un proceso inflamatorio e infeccioso. Las estructuras óseas y musculares, incluyendo las vértebras y los discos intervertebrales, se ven afectadas. El riesgo reside en que las fibras nerviosas también puedan verse afectadas por el proceso inflamatorio, lo que contribuye a un aumento del dolor, que se propaga intensamente a lo largo de la fibra nerviosa. El proceso puede manifestarse con episodios de dolor intenso, que se alternan con una sensación de ardor y calor en la zona afectada.
Lumbago postraumático
Como su nombre indica, se trata de un lumbago que se desarrolla en respuesta a un traumatismo. Es decir, se trata de un síndrome de dolor intenso en la región lumbar que se presenta tras un traumatismo que la afecta. Cualquier factor de alta intensidad y fuerza puede ser traumático. Este puede ser un factor mecánico de naturaleza dañina (una caída, un empujón fuerte, presión, fricción mecánica). A menudo, este dolor se produce como resultado de un impacto brusco en la región lumbar de la columna vertebral.
Según las estadísticas, esto suele ser consecuencia de una caída, un golpe o un accidente de vehículo. Puede ocurrir por la flexión del hueso y la columna vertebral, superando su límite de elasticidad, con una fuerte compresión y rotura, torsión y aplastamiento. El lumbago ocupa un lugar especial, causado por el efecto traumático de enfermedades óseas, en particular, por fragilidad congénita, inflamación purulenta, raquitismo, sífilis y tuberculosis.
Factores de riesgo
El grupo de riesgo incluye a las personas que sufren resfriados y procesos infecciosos con frecuencia, así como a quienes toman antibióticos y quimioterapia. Un grupo especial está formado por personas que suelen estar expuestas a efectos traumáticos y someten la zona lumbar a cargas físicas intensas. Las personas con disbacteriosis, así como con focos de infección (bacteriana o viral), también tienen un riesgo significativo de padecer lumbago. El riesgo también aumenta en presencia de enfermedades agudas o crónicas del sistema musculoesquelético, como osteocondrosis, artritis y bursitis. El riesgo también es alto en presencia de enfermedades del sistema nervioso.
 [ 6 ]
[ 6 ]
Patogenesia
La patogénesis se basa en el desarrollo de procesos patológicos en la columna lumbar. Esto puede provocar la interrupción de la circulación sanguínea normal, la alteración de la inervación y la alteración de los procesos metabólicos en la región lumbar. También puede producirse el depósito de sales y cálculos entre las vértebras, así como la liberación de material intervertebral en el espacio entre dos vértebras. Gradualmente, el proceso inflamatorio se desarrolla y la infección progresa, lo que conlleva la progresión de la enfermedad, su propagación y la formación de nuevos focos de infección.
Síntomas lumbalgia
Los primeros signos de lumbago, que indican su desarrollo, son un dolor intenso. Suele ir acompañado de disfunción (rigidez, dolor al moverse y, en lesiones y daños graves, incapacidad para ponerse de pie y otras disfunciones de la columna vertebral). En ocasiones, puede aparecer un hematoma e inflamación del tejido.
Formas
El lumbago tiene varias etapas de desarrollo. Investigadores y médicos clínicos distinguen básicamente tres.
En la primera etapa, se presenta una sensación de presión y malestar en la región lumbar. Puede aparecer un dolor moderado al permanecer en la misma posición durante un tiempo prolongado, durante el sueño prolongado. Suele ser bastante difícil enderezarse por la mañana, y se presenta un dolor agudo y punzante al intentar levantarse, con movimientos bruscos y descuidados.
En la segunda etapa, el dolor se intensifica y se vuelve bastante persistente. Durante el día, puede haber un dolor constante que disminuye con la actividad física moderada y se intensifica con movimientos bruscos e intentos de ponerse de pie. Por lo general, en esta etapa, el dolor intenso molesta por la mañana, y por la noche y durante el día se vuelve menos pronunciado. También en esta etapa, el dolor se irradia con intensidad a los glúteos, los muslos e incluso las espinillas.
En la tercera etapa, el dolor afecta principalmente toda la zona lumbar, así como la zona del sacro y el cóccix, y se irradia de forma bastante aguda y fuerte a la zona pélvica, las extremidades inferiores e incluso a las costillas y el espacio intercostal.
Lumbago agudo
La fase aguda implica la presencia de un proceso inflamatorio en la región lumbar, el cóccix. Los nervios se ven afectados y sufren daño mecánico durante el proceso inflamatorio. El dolor suele ser agudo y agudo, más intenso durante el día y también después de permanecer en la misma posición durante un tiempo prolongado. El dolor agudo prácticamente no se alivia con ejercicio físico, sino que requiere un tratamiento especial, como inyecciones y el uso de remedios locales. Con mayor frecuencia, se utilizan ungüentos, geles, cremas y otros medicamentos.
 [ 12 ]
[ 12 ]
Lumbago subagudo
La forma subaguda de la enfermedad se caracteriza por un curso relativamente leve, en el que el dolor solo molesta en circunstancias adecuadas. Por ejemplo, si una persona permanece sentada o acostada durante mucho tiempo sin moverse, experimentará dolor. El dolor es menos punzante, más bien sordo y tirante, y se propaga fácilmente a las zonas vecinas. Pasa con bastante rapidez con ejercicios físicos dirigidos a la región lumbar.
 [ 13 ]
[ 13 ]
Lumbago crónico
El dolor que se extiende a las zonas adyacentes causa hormigueo y ardor intensos. Por lo general, la exacerbación se produce bajo la influencia de diversos factores que desencadenan el desarrollo de la enfermedad. Por ejemplo, pueden ser hipotermia grave, estrés nervioso y mental excesivo, esfuerzo físico intenso e incluso una distribución inadecuada de la carga, con localización predominante en la región lumbar.
 [ 14 ]
[ 14 ]
Lumbago moderado
Un indicador de moderación es el control del dolor, que puede aliviarse fácilmente con diversos medicamentos y con actividad física adecuada. Existe un conjunto especial de ejercicios para aliviar la tensión en la zona lumbar. La práctica regular de ejercicio físico es clave para controlar la condición de la zona lumbar y permite eliminar el dolor en poco tiempo.
Complicaciones y consecuencias
En primer lugar, el principal efecto adverso es el dolor, que es bastante intenso y molesta a la persona durante un período prolongado. Cabe destacar también otra consecuencia desagradable: la irradiación del dolor, la inflamación o el daño mecánico al nervio. Gradualmente, la inflamación aséptica puede extenderse a la zona afectada, pero en ocasiones puede desarrollarse un proceso inflamatorio normal, acompañado de infección.
También vale la pena preocuparse por la posibilidad de procesos degenerativos, que se acompañan de trastornos de la conducción, inflamación de los nervios e inflamación de las vainas de mielina.
 [ 15 ], [ 16 ], [ 17 ], [ 18 ]
[ 15 ], [ 16 ], [ 17 ], [ 18 ]
Exacerbación
Se presenta principalmente en primavera y otoño, ya que es durante este período cuando se producen la mayor cantidad de inflamaciones. Esto se debe a que este período se acompaña del máximo debilitamiento del cuerpo, sus mecanismos de defensa y su resistencia.
Se produce bajo la influencia de diversos factores desfavorables para el organismo: estrés excesivo, sobreesfuerzo, aumento de la carga corporal. Con frecuencia, la exacerbación ocurre en verano, cuando una persona realiza diversas actividades físicas, nada en un río, se baña, toma el sol en suelo frío, se congela, hay un cambio brusco de temperatura; después de tomar el sol, la persona se sumerge en agua fría de un río. El incumplimiento de la rutina diaria, la mala alimentación, el abuso de alimentos no dietéticos, el alcohol: todos estos pueden ser factores que desencadenan una exacerbación.
Cabe destacar que las exacerbaciones son bastante comunes en invierno, especialmente con heladas severas (debido a hipotermia, corrientes de aire, resfriados y vientos fuertes). También suelen ocurrir debido al estrés y la tensión nerviosa y mental.
Remisión
Se caracteriza por un estado de relativa calma y mejoría de la afección. Casi siempre se presenta con cualquier patología crónica. Puede producirse una remisión bastante prolongada tras la curación de un ataque agudo de lumbago. El tratamiento con medicamentos especiales, así como tras inyecciones de analgésicos, suele producir remisión.
Si esta condición no se controla con terapia de apoyo especial, medicamentos preventivos y fisioterapia, la remisión puede derivar rápidamente en una nueva exacerbación. Sin embargo, si se mantiene este régimen, la remisión puede durar bastante tiempo, desde varios meses hasta varios años. Se conocen casos en los que, tras el inicio de la remisión, no se presentan más exacerbaciones y la persona sobrevive durante décadas sin nuevos ataques, aunque, debido a diversas circunstancias, el diagnóstico no se haya descartado definitivamente.
Lumbago persistente
Esta afección también puede ser bastante prolongada. El dolor no suele aliviarse con medicamentos ni pomadas. Sin embargo, para que el lumbago persistente no se vuelva crónico, se requiere tratamiento obligatorio. En la mayoría de los casos, se requiere hospitalización obligatoria, ya que el tratamiento hospitalario es ineficaz.
Lumbago recurrente
A menudo, el lumbago se cura por completo y reaparece tras unas semanas. Esta reaparición de la enfermedad tras una mejoría se denomina recaída. En este caso, si se repite, también se requiere tratamiento. Si es posible, es necesario un tratamiento complejo, que puede incluso requerir hospitalización (ya que es el tratamiento más eficaz y complejo). Cabe destacar que el tratamiento de una recaída debe abordarse con la máxima seriedad, ya que si no se cura de inmediato, la enfermedad puede cronificarse.
Diagnostico lumbalgia
En cuanto sienta un dolor agudo, contacte con un neurólogo o cirujano. El neurólogo le realizará una exploración y revisará los reflejos principales. También es importante consultar con un cirujano, quien, en la mayoría de los casos, palpará la patología y determinará su causa y patogénesis. Si estos especialistas no están disponibles, un traumatólogo, un ortopedista o un cirujano ortopedista pueden brindarle asistencia.
En primer lugar, es fundamental un diagnóstico de calidad, que ayudará a realizar el diagnóstico correcto y a elegir el mejor tratamiento. Sin un diagnóstico, es imposible elegir un tratamiento y, por lo tanto, es imposible curar a una persona. Por lo tanto, lo ideal es acudir a un buen especialista. Sin embargo, en nuestro país, la práctica de visitar a un especialista aún no está lo suficientemente extendida. Este esquema se practica principalmente en EE. UU. y Europa: una persona acude a una consulta médica, quien realiza un examen completo y emite un diagnóstico único basado en los datos de diversas pruebas y exámenes, así como en el análisis de todos los resultados obtenidos y la información disponible.
En casos extremos, si la clínica no cuenta con especialistas en estas áreas, conviene contactar con un terapeuta, quien le derivará a los especialistas necesarios. En estos casos, casi siempre se recomienda una consulta con un cirujano y un neurólogo.
Generalmente, el diagnóstico se basa en los resultados de la exploración: dolor intenso. Se observa una disminución de los reflejos principales. En primer lugar, se puede diagnosticar una alteración del reflejo de la rodilla, una alteración del funcionamiento normal del tendón de Aquiles y la ausencia de los reflejos correspondientes. Se observan los síntomas de Lasegue.
Diagnóstico instrumental
Es indispensable el uso de métodos de investigación instrumental. Los principales métodos son la radiografía, la resonancia magnética y la tomografía computarizada. Estos métodos permiten determinar la causa y la localización exacta de la patología con la mayor precisión posible y en un tiempo relativamente corto.
El objetivo principal de este estudio es determinar a qué nivel (sección de la columna vertebral) se produjo el pinzamiento. Se realiza una radiografía. Se utilizan tomografías computarizadas y resonancias magnéticas (RM) en la zona afectada.
En ocasiones, puede ser necesaria una electroneuromiografía; no se trata tanto de determinar las causas, sino de determinar la alteración de la capacidad contráctil de los músculos. Esta prueba registra cómo y a qué velocidad/intensidad pasan los impulsos nerviosos.
Pruebas
Los métodos de laboratorio son ineficaces y rara vez se utilizan para diagnosticar el lumbago. Al menos, los métodos estándar, como los análisis de sangre clínicos y bioquímicos, no ofrecen una imagen precisa de la patología. Sin embargo, en ocasiones, estos métodos de investigación pueden ser necesarios. Por ejemplo, si una radiografía o una tomografía muestran pinzamiento y compresión de un nervio, las pruebas pueden determinar la causa exacta de la compresión. Por ejemplo, un análisis de sangre bioquímico puede utilizarse para identificar un tumor y determinar su ubicación. Un análisis de sangre clínico de rutina se utiliza a menudo para determinar la presencia de un proceso inflamatorio. Además, con la ayuda de estas pruebas, es posible determinar qué tipo de inflamación se está produciendo: séptica o aséptica.
Si se sospecha un proceso inflamatorio séptico, el desarrollo de un proceso infeccioso o procesos degenerativos, se realiza un estudio del líquido cefalorraquídeo. Se realiza una punción, tras lo cual se realizan estudios microbiológicos y microscópicos. Se realiza un cultivo bacteriológico para identificar con mayor precisión el proceso inflamatorio y la presencia de infección.
 [ 24 ]
[ 24 ]
Diagnóstico diferencial
El diagnóstico diferencial se basa en la necesidad de diferenciar diversos tipos de patología con características similares al lumbago. Para ello, se utilizan principalmente métodos de investigación instrumental.
Toracalgia
Este diagnóstico implica un nervio pinzado en la columna torácica. El síntoma principal es el dolor. Con mayor frecuencia, la toracalgia también se acompaña de neuralgia en las zonas intercostales.
Cervicalgia
Una lesión similar afecta la columna cervical (daño del nervio cervical) y las zonas cercanas. Se requiere tratamiento obligatorio, ya que el daño a la columna cervical puede provocar un aumento de la presión arterial y el desarrollo de hipertensión persistente. También puede observarse osteocondrosis cervical. Además, la cervicalgia se acompaña de una alteración de la presión arterial y la circulación cerebral, lo que puede provocar cambios hipóxicos en el cerebro.
 [ 25 ]
[ 25 ]
¿A quién contactar?
Tratamiento lumbalgia
El tratamiento del lumbago se divide en terapia en el período agudo, cuyo objetivo es eliminar el proceso inflamatorio agudo, y terapia de mantenimiento, que se utiliza durante el período de remisión y durante el período de estabilización de la enfermedad en la patología crónica. En ocasiones, la terapia de mantenimiento se utiliza como medida preventiva, previniendo el desarrollo de lumbago y ciática en el futuro.
Prevención
La prevención se basa en evitar la hipotermia, las corrientes de aire, el ejercicio regular, un estilo de vida activo y el cumplimiento de las normas de higiene al sentarse a la mesa y al permanecer en la misma posición durante largos periodos. También es importante una alimentación saludable e incluir la cantidad necesaria de vitaminas y minerales en la dieta.
 [ 26 ]
[ 26 ]
Pronóstico
Si se identifica la causa a tiempo y se aplica el tratamiento necesario, el pronóstico del lumbago será favorable. Es fundamental seguir las recomendaciones del médico. El tratamiento será largo y complejo. Es necesario ser paciente y seguir estrictamente todas las recomendaciones del médico. Si se retrasa el diagnóstico y el tratamiento, el pronóstico puede ser impredecible e incluso causar discapacidad.
Baja por enfermedad
Todo depende de cómo se sienta, la gravedad de la enfermedad y el tratamiento. Por lo tanto, si la enfermedad es leve y no requiere tratamiento específico ni hospitalización, se podría conceder una baja de 5 a 7 días, ya que, debido al dolor intenso, la capacidad para trabajar aún está limitada.
En los casos moderados y graves de la enfermedad, puede requerirse un tratamiento más riguroso e incluso hospitalización. En este caso, la baja por enfermedad puede durar de 7 días a 2-3 meses. En casos graves que requieren tratamiento intensivo, hospitalización y rehabilitación adicional, la baja por enfermedad puede durar hasta 7 meses. Posteriormente, el médico suele recomendar cambiar de actividad a un trabajo más sencillo que no requiera actividad física intensa o sin hipodinamia.
¿Aceptan personas con lumbago en el ejército?
Es imposible dar una respuesta definitiva, ya que la comisión toma la decisión individualmente en cada caso. En este caso, se analizan un conjunto de factores acompañantes, las características de la evolución de la enfermedad, el tratamiento y el pronóstico. Se conocen casos en los que el lumbago no impidió el servicio militar. También hay casos en los que una persona fue declarada no apta para el servicio militar.

