Médico experto del artículo.
Nuevos artículos
Síndrome de Susac
Last reviewed: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
No hace mucho, a finales del siglo pasado (1979), el Dr. J. Susek y un grupo de coautores describieron por primera vez la enfermedad, que posteriormente recibió su nombre. Se trata de una rara patología autoinmune, caracterizada por una microangiopatía en las arteriolas de la cóclea del oído interno y la retina, que provoca pérdida de audición y deterioro de la visión, así como del cerebro, que se manifiesta en la incapacidad para mantener el equilibrio y la pérdida de memoria. Los pacientes con este síndrome viven plenamente el presente, porque no recuerdan nada del ayer.
Este síndrome se consideraba anteriormente una forma de lupus, una enfermedad sistémica con reacción de aglutinación negativa; sin embargo, esta suposición no se confirmó. También se le conoce como vasculopatía retinococleocerebral, es decir, una lesión inflamatoria de los vasos sanguíneos cerebrales, así como de la retina y el nervio auditivo.
Epidemiología
El síndrome de Susak es más común en mujeres que en hombres en una proporción de 5:1. La epidemiología de la enfermedad, identificada apenas a finales del siglo XX, no se ha estudiado a fondo. Lo que sí es cierto es que es una enfermedad poco común: según diversas fuentes, se han registrado entre 100 y 250 casos en todo el mundo. El rango de edad de inicio conocido actualmente es de 9 a 72 años, pero la mayoría de los pacientes son mujeres de entre 20 y 40 años.
Causas Síndrome de Susac
Aún se desconocen las razones del desarrollo repentino de esta enfermedad, aunque en ocasiones se ha presentado tras una infección viral. Otros factores de riesgo conocidos incluyen la terapia hormonal sustitutiva y el embarazo.
Todos estos datos llevan a la hipótesis de que el síndrome de Susak está precedido por alteraciones en el funcionamiento del sistema inmune, cambios en los niveles hormonales y en la reología sanguínea.
Actualmente, esta enfermedad se clasifica como un trastorno mental, sin tener en cuenta que el comportamiento del paciente sea absolutamente adecuado a la situación.
Patogenesia
La patogénesis del síndrome se basa en la respuesta inmunitaria del organismo, que por alguna razón percibe como antígeno a las células endoteliales, una capa continua que recubre los vasos sanguíneos de la cóclea del oído interno, la retina y el cerebro. Las consecuencias de este ataque inmunitario son la inflamación de las células y la alteración parcial o total del flujo sanguíneo en las arteriolas del órgano.
Síntomas Síndrome de Susac
El síndrome de Susak se define por una tríada sintomática:
- pérdida auditiva neurosensorial en ambos lados;
- aparición periódica de velo, empañamiento delante de ambos ojos, visión doble, ceguera a corto plazo de un ojo, escotomas paracentrales en el campo visual, ocasionalmente – disminución persistente de la visión (retinopatía isquémica);
- fatiga y alteraciones del sueño, debilidad y mareos, fuertes dolores de cabeza y amnesia, a veces convulsiones y trastornos autonómicos (síntomas de encefalopatía subaguda).
Al mismo tiempo, las primeras etapas de la enfermedad no siempre se caracterizan por la presencia de todos los síntomas. En aproximadamente el 90% de los pacientes, los primeros signos del desarrollo del síndrome se manifestaron en forma de discapacidad visual, y cerca del 70% se quejaron de discapacidad auditiva. Menos de la mitad de los pacientes, al inicio de la enfermedad, buscaron ayuda por trastornos neuropsiquiátricos. Mareos, pérdida parcial de audición y visión, cefalea intensa y fotofobia son quejas muy comunes por las que las personas buscan ayuda en las etapas iniciales de la enfermedad.
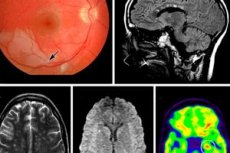
La resonancia magnética muestra múltiples focos que acumulan contraste en la sustancia blanca del cerebro, cerebelo y cuerpo calloso, y focos únicos en la sustancia gris, lo que no acompaña a otros tipos de vasculitis.
Las transformaciones vasculares en la retina con síntomas de oclusión arteriolar y ausencia de desmielinización también son características de esta patología.
Complicaciones y consecuencias
Diagnostico Síndrome de Susac
Los análisis de sangre para el síndrome de Susak se diferencian de otras vasculitis por la ausencia de alteraciones en la sangre. Además, el diagnóstico instrumental (ecografía, Dopplerografía) no revela trastornos vasculares sistémicos.
La resonancia magnética muestra pequeñas lesiones focales en la sustancia blanca cerebral a lo largo de los ventrículos laterales, así como en el cuerpo calloso y el cerebelo, similares a las lesiones observadas en la esclerosis múltiple. También se observan zonas aisladas donde se acumula el marcador de contraste. Este contraste no es característico del lupus eritematoso sistémico.
Las lesiones de resonancia magnética en la sustancia gris del cerebro son ocasionalmente visibles en la tomografía de pacientes con síndrome de Susak, pero, a diferencia de la esclerosis múltiple, nunca se localizan en la médula espinal.
Para estudiar el estado de la retina en el diagnóstico moderno, se utilizan métodos instrumentales: electrorretinografía, electrooculografía, oftalmoscopia, angiografía fluorescente y registro de potenciales visuales evocados de la corteza cerebral.
En este caso, se detecta dilatación de las arteriolas retinianas, microaneurismas y telangiectasias. Con frecuencia se observan pequeñas hemorragias retinianas, acompañadas de edema en la zona de la microangiopatía, causado por el aumento de la permeabilidad de las paredes vasculares.
Las deficiencias auditivas se detectan mediante estudios de emisiones otoacústicas, potenciales evocados auditivos del tronco encefálico y otros exámenes otoneurológicos.
 [ 21 ]
[ 21 ]
¿A quién contactar?
Tratamiento Síndrome de Susac
La terapia farmacológica se realiza con glucocorticosteroides, principalmente metilprednisolona.
La acción del fármaco es similar a la de la prednisolona; sin embargo, su capacidad para retener sodio es menor, por lo que se tolera mejor. La metilprednisolona se absorbe más lentamente y actúa durante más tiempo que la hidrocortisona y la prednisolona.
La dosis promedio es de 4 a 48 mg al día. El régimen de tratamiento y la dosis son prescritos por el médico.
El tratamiento a largo plazo con el fármaco (para reducir los efectos secundarios y maximizar su eficacia) se realiza según el siguiente esquema: administración matutina, en días alternos, de una dosis diaria doble. Con el uso prolongado, la retirada del fármaco se realiza gradualmente, con una reducción gradual de la dosis.
Contraindicado en casos de hipertensión grave, trastornos mentales, disfunción suprarrenal, osteoporosis y enfermedades ulcerativas del tracto gastrointestinal, ya que puede causar efectos secundarios similares y agravar el proceso patológico. No se prescribe en el postoperatorio, a pacientes con sífilis, durante una exacerbación de endocarditis, tuberculosis abierta, con inflamación renal, ni a mujeres embarazadas y lactantes, con precaución en personas mayores.
Los efectos secundarios al tomar el medicamento pueden incluir
sobrecarga de sodio, hiperhidratación, hipocalemia, hipocalcemia, debilidad muscular, disminución de la inmunidad e irregularidades menstruales.
En las formas graves de la enfermedad, se utilizaron citostáticos en combinación con terapia de pulsos de metilprednisolona (administración de dosis ultraaltas de hormonas por goteo durante varios días), fármacos que inhiben el proceso de división celular patológica. Estos fármacos se utilizan principalmente en el tratamiento de neoplasias malignas, pero en algunos casos se emplean en el tratamiento de enfermedades autoinmunes.
Por ejemplo, la azatioprina es un inmunosupresor que, al mismo tiempo, suprime la división celular. Su dosis diaria, administrada por vía oral, se calcula en 1,5-2 mg por kg de peso corporal, dividida en dos o cuatro dosis.
No se debe recetar a mujeres embarazadas o lactantes, niños, en caso de hipersensibilidad o en casos de supresión de la hematopoyesis. Como todos los citostáticos, presenta numerosos efectos secundarios, especialmente con el uso prolongado, incluyendo alteraciones cromosómicas, fenómenos dispépticos, disfunción hepática, hematopoyesis, carcinogenicidad y teratogénesis. Durante el tratamiento, es necesario controlar la composición sanguínea semanalmente.
En algunos casos se observaron síntomas de coagulopatía y a los pacientes se les recetaron medicamentos que reducen la coagulación sanguínea y la agregación plaquetaria.
Por ejemplo, el anticoagulante indirecto warfarina, que previene la formación de trombos al inhibir la vitamina K.
El régimen de tratamiento y la dosis son prescritos individualmente por el médico tratante. La dosis diaria suele consistir en la administración oral de un máximo de 5 mg, divididos en dos dosis.
La warfarina está contraindicada en mujeres embarazadas y lactantes. Tampoco se prescribe para la insuficiencia hepática y renal, las hemorragias ni la hipertensión aguda. Una sobredosis de este medicamento puede provocar hemorragias.
Los antiagregantes plaquetarios más simples incluyen la aspirina regular, que se usa con mayor frecuencia para prevenir la formación de trombos. El efecto aparece en menos de media hora después de su administración. La capacidad antiplaquetaria se desarrolla con dosis de 75 mg a 325 mg. Puede causar daño a la mucosa gástrica, por lo que debe tomarse después de las comidas con suficiente líquido, preferiblemente leche o agua mineral alcalina. Contraindicado en mujeres embarazadas y lactantes.
Las vasculopatías (vasculitis) requieren una dieta y un régimen nutricional específicos. Se recomiendan seis comidas al día. La dieta diaria no debe contener más de ocho gramos de sal de mesa.
La dieta diaria debe incluir alimentos que contengan vitaminas B1, B6, C, K y A. Con la vasculopatía, el cuerpo pierde una cantidad significativa de calcio; para compensar esto, es necesario consumir diariamente productos lácteos bajos en grasa.
Según algunos datos, el uso de preparados de ginkgo biloba en terapias complejas resulta eficaz en el tratamiento de la vasculopatía (vasculitis). Para activar las funciones cerebrales (mejorar la memoria y eliminar la inhibición), se utiliza un extracto de las hojas de esta planta. Los preparados sin extracto (tintura alcohólica o polvo de hojas secas) revitalizan el funcionamiento de las células nerviosas, la microcirculación sanguínea y los nervios óptico y auditivo, restauran la elasticidad y la fuerza de las paredes de los vasos sanguíneos y mejoran el flujo sanguíneo.
En combinación con medicamentos y vitaminas, también se combina el tratamiento de fisioterapia, en particular la oxigenación hiperbárica, es decir, el uso de oxígeno en cámaras de presión.
En caso de isquemia y distrofia retiniana, se utilizan magnetoterapia, electrorreflexoterapia y estimulación láser de la retina para mejorar la circulación sanguínea.
En caso de pérdida auditiva neurosensorial, el médico también puede prescribir un tratamiento fisioterapéutico: procedimientos con láser, electroforesis, terapia de ultrasonidos, terapia magnética transcraneal.
En casos de vasculitis y vasculopatías, se utilizan métodos físicos de purificación de la sangre a partir de complejos inmunes: hemosorción y plasmaféresis.
Tratamiento alternativo
En la medicina popular existen muchas recetas para reducir la inflamación vascular, fortalecer sus paredes y prevenir hemorragias.
Sin embargo, antes de iniciar un tratamiento popular, es imprescindible consultar con su médico; quizás alguna receta se adapte con éxito al régimen terapéutico.
El té verde tiene un efecto fortalecedor sobre las paredes de los vasos sanguíneos, puedes beber 1/2 taza tres veces al día, pero no antes de acostarte, ya que tiene un efecto estimulante.
La medicina tradicional sugiere aliviar la vasculitis bebiendo una infusión de bergenia crassifolia media hora antes del desayuno. Por la noche, preparar una infusión con una cucharadita de hojas secas trituradas en un vaso de agua hirviendo y dejar reposar toda la noche. Colar por la mañana, diluir con una cucharadita de miel y beber.
Para fortalecer la salud física y mental, se utiliza el té curativo de Altái. Para prepararlo, se necesita una hoja negra de bergenia. Estas son las hojas inferiores de la planta, secadas y dejadas en la nieve durante el invierno. Lo mejor es recolectarlas de la bergenia en primavera. El té debe sus propiedades a estas hojas. Basta con secarlas para que se mantengan en buen estado durante dos años. Después de triturarlas, se añaden a cualquier infusión o al té común.
Las infusiones de hojas y bayas de grosella negra, hierba helenio, siempreviva, hipérico, flores de caléndula, raíces y hojas de bardana y raíces de regaliz tienen un efecto antiinflamatorio.
Las hojas de grosella negra se usan para preparar una infusión: se prepara una cucharada de hojas machacadas en un termo con un vaso de agua hirviendo, se deja reposar dos horas y se cuela. Se toma medio vaso cuatro o cinco veces al día.
La ruda, el aronia, los escaramujos, los arándanos rojos y las grosellas se utilizan para fortalecer las paredes de los vasos sanguíneos.
Bebida de ruda aromática: por cada cucharadita de hierba, 250 ml de agua hirviendo, dejar reposar durante cinco minutos. Colar y beber dos veces al día.
El jugo de aronia (chokeberry) se toma para fortalecer los vasos sanguíneos, una o dos cucharadas tres veces al día. Se recomienda preparar té con bayas de aronia secas. Prepare dos cucharadas de bayas secas con dos vasos de agua hirviendo, hierva a fuego lento durante diez minutos y deje reposar durante al menos cinco horas. Bébalo tres veces al día, añadiendo miel.
La homeopatía es una rama especial de la medicina clínica que se caracteriza por un enfoque diferente de los principios terapéuticos. No utiliza grandes dosis de sustancias químicas con efectos muy diversos en pacientes con el mismo diagnóstico.
Las dosis y regímenes de tratamiento los prescribe el médico homeópata sólo de forma individual; no existen dosis recomendadas del medicamento en la homeopatía clásica, como en la medicina tradicional.
Se estudia cuidadosamente el complejo sintomático del paciente y se prescribe un fármaco que puede causar síntomas similares en una persona sana. La homeopatía no trata la enfermedad, sino a la persona, es decir, todo el complejo sintomático inherente a un paciente específico, con un solo fármaco. En este caso, el fármaco se prescribe en dosis ultrabajas.
En homeopatía existen remedios para afecciones cuya descripción es similar a los primeros signos y efectos residuales del síndrome de Susak.
Por ejemplo:
- Baryta carbonica (Baryta carbonica) - el paciente muestra todos los signos de pérdida de memoria: olvida el orden de las acciones rutinarias diarias, sus deberes, palabras, pierde la orientación en el lugar habitual; un velo ante los ojos, visión débil, lagrimeo; pérdida de audición, patología del nervio auditivo; parálisis por accidente cerebrovascular agudo;
- Baryta sulphurica (Baryta sulphurica) – dolores punzantes, espasmódicos, opresivos en las partes temporal, frontal y occipital de la cabeza, mareos al estar de pie, al caminar; disminución de la agudeza visual, velo, manchas, moscas delante de los ojos; tinnitus, pérdida de audición, pulsaciones, dolor; paresia indolora, memoria débil, desmayos;
- Chininum sulphuricum (Quininum sulphuricum): pérdida de audición, a veces con dolor de cabeza intenso;
- Gelsemium – deterioro de la memoria, dolores de cabeza, inflamación o desprendimiento de la retina y otros trastornos visuales, alteración de la coordinación motora.
Tratamiento quirúrgico de las consecuencias del síndrome de Susak
Uno de los signos del síndrome de Susak es la retinopatía isquémica combinada con la oclusión de la arteria central de la retina; la recuperación espontánea de la visión en este caso es extremadamente rara. Los trastornos circulatorios agudos en la retina y el nervio óptico casi siempre causan ceguera parcial y, en ocasiones, absoluta. El pronóstico de las enfermedades vasculares del nervio óptico es muy grave, pero no desesperanzador. Existen diversos métodos quirúrgicos para mejorar la hemodinámica retiniana (por ejemplo, la coagulación láser); su uso depende de la evaluación de la gravedad de los trastornos.
La audición se corrige seleccionando un audífono. Si solo se conserva una pequeña parte del aparato receptor coclear, se recurre a la implantación coclear. Estas operaciones se popularizaron a nivel mundial a finales de los años ochenta del siglo pasado.
Prevención
El síndrome de Susak se presenta de forma repentina y por causas desconocidas, por lo que la principal medida preventiva es un estilo de vida saludable que evite las frecuentes infecciones virales, que en muchos casos preceden a la aparición de esta enfermedad.
Las alteraciones agudas de la audición y de la visión, sobre todo en los jóvenes (el grupo de alto riesgo incluye a las mujeres embarazadas), deben recibir una mayor atención: hospitalización obligatoria y diagnóstico exhaustivo: resonancia magnética, estudios de potenciales evocados acústicos del tronco encefálico, ya que un diagnóstico inoportuno e incorrecto puede provocar la discapacidad del paciente.
Pronóstico
La duración del síndrome de Susak suele ser de uno a cinco años, tras los cuales la enfermedad se estabiliza. Algunos estudios describen casos de recurrencia de la enfermedad durante 18 años.
Sin embargo, incluso si la enfermedad dura poco, es posible que no se recuperen la visión ni la audición.

