Médico experto del artículo.
Nuevos artículos
Tratamiento de la sepsis grave y el shock séptico
Last reviewed: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
El tratamiento eficaz de la sepsis solo es posible con la desinfección quirúrgica completa del foco de infección y una terapia antimicrobiana adecuada. Una terapia antimicrobiana inicial inadecuada es un factor de riesgo de muerte en pacientes con sepsis. Mantener la vida del paciente y prevenir y eliminar las disfunciones orgánicas solo es posible con cuidados intensivos específicos.
Su objetivo principal es optimizar el transporte de O₂ en condiciones de mayor consumo de O₂, típico de la sepsis grave y el choque séptico. Este tratamiento se implementa mediante soporte hemodinámico y respiratorio.
Soporte hemodinámico
Terapia de infusión
La terapia de infusión es una de las medidas iniciales para mantener la hemodinámica y, sobre todo, el gasto cardíaco. Sus principales funciones en pacientes con sepsis son:
- restauración de la perfusión tisular adecuada,
- corrección de trastornos de la homeostasis,
- normalización del metabolismo celular,
- reducción de la concentración de mediadores de la cascada séptica y metabolitos tóxicos.
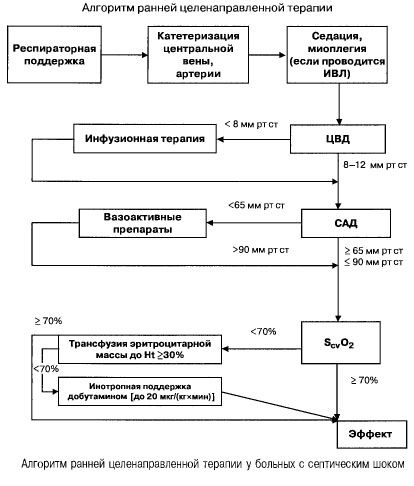
En caso de sepsis con insuficiencia orgánica múltiple y shock séptico, se intenta alcanzar rápidamente (en las primeras 6 horas) los siguientes valores de indicadores importantes:
- hematocrito >30%,
- diuresis 0,5 ml/(kgh),
- saturación sanguínea en la vena cava superior o la aurícula derecha >70%,
- presión arterial media >65 mm Hg,
- Presión arterial coronaria 8-12 mmHg
Mantener estos valores en el nivel especificado mejora la supervivencia del paciente (categoría de evidencia B). La monitorización hemodinámica mediante un catéter Swan-Ganz y la tecnología PICCO (termodilución transpulmonar y análisis de la onda de pulso) amplían las posibilidades de monitorizar y evaluar la eficacia de la terapia hemodinámica, pero no hay evidencia de que mejoren la supervivencia.
El valor óptimo de precarga se selecciona individualmente, ya que es necesario considerar el grado de daño endotelial, el estado del drenaje linfático pulmonar, la función diastólica de los ventrículos y los cambios en la presión intratorácica. El volumen de la terapia de infusión se selecciona de modo que la PCWP no supere el COP plasmático (prevención de OL) ni se produzca un aumento del CO. Además, se tienen en cuenta los parámetros que caracterizan la función de intercambio gaseoso pulmonar (paO₂ y paO₂ / FiO₂ ) y los cambios en la imagen radiográfica.
Para la terapia de infusión como parte del tratamiento dirigido de la sepsis y el shock séptico, se utilizan soluciones cristaloides y coloidales con resultados prácticamente idénticos.
Todos los medios de infusión tienen ventajas y desventajas. Actualmente, dados los resultados de estudios experimentales y clínicos, no hay razón para preferir ningún tipo en particular.
- Por ejemplo, para una adecuada corrección del retorno venoso y la precarga, es necesario administrar un volumen de cristaloides de 2 a 4 veces mayor que el de coloides, lo cual se asocia a las peculiaridades de la distribución de la solución en el organismo. Además, la infusión de cristaloides se asocia con un mayor riesgo de edema tisular y su efecto hemodinámico es más breve que el de los coloides. Al mismo tiempo, los cristaloides son más económicos, no afectan la coagulación y no provocan reacciones anafilactoides. Con base en lo anterior, la composición cualitativa del programa de infusión se determina en función de las características del paciente, teniendo en cuenta el grado de hipovolemia, la fase del síndrome de CID, la presencia de edema periférico, la concentración sérica de albúmina y la gravedad de la lesión pulmonar aguda.
- Los sustitutos plasmáticos (dextranos, preparaciones de gelatina, hidroxietilalmidón) están indicados en casos de deficiencia grave de BCC. Los hidroxietilalmidones con un grado de sustitución de 200/0,5, 130/0,4 y 130/0,42 presentan una posible ventaja sobre los dextranos debido a un menor riesgo de escape de la membrana y a la ausencia de un efecto clínicamente significativo sobre la hemostasia.
- La administración de albúmina en condiciones críticas puede aumentar el riesgo de muerte. El aumento del COP durante su infusión es transitorio y, posteriormente, en condiciones de mayor permeabilidad del lecho capilar (síndrome de "fuga capilar"), se produce una mayor extravasación de albúmina. Es posible que la transfusión de albúmina solo sea útil si su concentración sérica es inferior a 20 g/l y no hay signos de "fuga" al intersticio.
- El uso de crioplasma está indicado en casos de coagulopatía de consumo y disminución del potencial de coagulación de la sangre.
- El uso generalizado de la masa de glóbulos rojos del donante debe limitarse debido al alto riesgo de desarrollar diversas complicaciones (LPA, reacciones anafilácticas, etc.). Según la mayoría de los expertos, la concentración mínima de hemoglobina en pacientes con sepsis grave es de 90-100 g/l.
Corrección de la hipotensión
La baja presión de perfusión requiere la activación inmediata de fármacos que aumentan el tono vascular o la función inotrópica del corazón. La dopamina o la noradrenalina son los fármacos de primera línea para la corrección de la hipotensión en pacientes con shock séptico.
La dopamina (dopmin) en dosis <10 mcg/(kg x min) aumenta la presión arterial, principalmente al aumentar el GC, y tiene un efecto mínimo sobre la resistencia vascular sistémica. En dosis altas, predomina su efecto α-adrenérgico, lo que produce vasoconstricción arterial, y en dosis <5 mcg/(kg x min), la dopamina estimula los receptores dopaminérgicos de los vasos renales, mesentéricos y coronarios, lo que produce vasodilatación, aumento de la filtración glomerular y excreción de Na+.
La noradrenalina aumenta la presión arterial media y la filtración glomerular. La optimización de la hemodinámica sistémica bajo su acción conduce a una mejora de la función renal sin necesidad de administrar dosis bajas de dopamina. Estudios recientes han demostrado que su uso aislado, en comparación con la combinación con dosis altas de dopamina, produce una disminución estadísticamente significativa de la mortalidad.
La adrenalina es un fármaco adrenérgico con los efectos secundarios hemodinámicos más pronunciados. Tiene un efecto dosis-dependiente sobre la frecuencia cardíaca, la presión arterial media, el gasto cardíaco, la función ventricular izquierda y el aporte y consumo de O₂ . Sin embargo, se presentan simultáneamente taquiarritmias, deterioro del flujo sanguíneo a los órganos e hiperlactatemia. Por lo tanto, el uso de adrenalina se limita a casos de refractariedad completa a otras catecolaminas.
La dobutamina es el fármaco de elección para aumentar el aporte y el consumo de CO y O₂ con precarga normal o elevada. Debido a su acción predominante sobre los receptores beta1-adrenérgicos, es más eficaz que la dopamina para aumentar estos parámetros.
Estudios experimentales han demostrado que las catecolaminas, además de favorecer la circulación sanguínea, pueden regular el curso de la inflamación sistémica al influir en la síntesis de mediadores clave con un efecto a distancia. Bajo la influencia de la adrenalina, la dopamina, la noradrenalina y la dobutamina, los macrófagos activados reducen la síntesis y secreción de TNF-α.
La selección de agentes adrenérgicos se realiza según el siguiente algoritmo:
- índice cardíaco 3,5-4 l/(min x m 2 ), SvO 2 >70% - dopamina o noradrenalina,
- índice cardíaco <3,5 l/(min x m 2 ), SvO 2 <70% - dobutamina (si presión arterial sistólica <70 mm Hg - junto con noradrenalina o dopamina).
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
Soporte respiratorio
Los pulmones se encuentran entre los primeros órganos diana involucrados en el proceso patológico de la sepsis. La insuficiencia respiratoria aguda es uno de los principales componentes de la disfunción multiorgánica. Sus manifestaciones clínicas y de laboratorio en la sepsis corresponden a la ALI y, con la progresión del proceso patológico, al SDRA. Las indicaciones para la ventilación mecánica en la sepsis grave se determinan en función de la gravedad de la insuficiencia respiratoria parenquimatosa (IRA o SDRA). Su criterio es el índice respiratorio:
- <200 - se indica intubación traqueal y soporte respiratorio,
- >200 - las lecturas se determinan individualmente.
Si el paciente está consciente durante la respiración espontánea con oxígeno, no presenta un esfuerzo respiratorio elevado ni taquicardia pronunciada (FC <120 por minuto), y el valor normal de retorno venoso de SO₂ es >90%, se puede evitar la transferencia a ventilación artificial. Sin embargo, es necesario monitorizar cuidadosamente el estado del paciente. El valor óptimo de SO₂ es de alrededor del 90%. Puede mantenerse mediante diversos métodos de administración de gases (mascarillas faciales, catéteres nasales) en concentraciones no tóxicas (FiO₂ < 0,6). La ventilación artificial no invasiva está contraindicada en casos de sepsis (categoría de evidencia B).
Se deben evitar los modos de ventilación mecánica de alto volumen (MVV) (VO2 = 12 ml/kg), ya que en estos casos aumenta la secreción pulmonar de citocinas, lo que agrava el FMO. Es necesario seguir el concepto de ventilación mecánica segura, lo cual es posible si se cumplen las siguientes condiciones (categoría de evidencia A):
- OD <10 ml/kg,
- relación no invertida de inhalación y exhalación,
- presión máxima en las vías respiratorias <35 cm H2O,
- FiO2 <0,6 .
La selección de los parámetros del ciclo respiratorio se realiza hasta lograr una ventilación mecánica adecuada, sus criterios son paO2 > 60 mm Hg, SpO2 > 88-93%, pvO2 35-45 mm Hg, SvO2 > 55%.
Uno de los métodos eficaces para optimizar el intercambio gaseoso es la ventilación artificial en decúbito prono (posición prona) (categoría de evidencia B). Esta posición es eficaz en pacientes con la afección más grave, aunque su efecto en la reducción de la mortalidad a largo plazo es estadísticamente insignificante.
Apoyo nutricional
El soporte nutricional artificial es un elemento importante del tratamiento y una de las medidas obligatorias, ya que el desarrollo del síndrome de insuficiencia multiorgánica en la sepsis suele ir acompañado de manifestaciones de hipermetabolismo. En tal situación, las necesidades energéticas se satisfacen mediante la destrucción de las propias estructuras celulares (autocanibalismo), lo que agrava la disfunción orgánica y aumenta la endotoxicosis.
El soporte nutricional se considera un método para prevenir el agotamiento severo (deficiencia proteico-energética) en el contexto de un aumento pronunciado del catabolismo y el metabolismo. La inclusión de la nutrición enteral en el complejo de terapia intensiva previene el movimiento de la microflora intestinal y la disbacteriosis, aumenta la actividad funcional de los enterocitos y las propiedades protectoras de la mucosa intestinal. Estos factores reducen el grado de endotoxicosis y el riesgo de complicaciones infecciosas secundarias.
Cálculo del soporte nutricional:
- valor energético - 25-35 kcal/(kg de peso corporal x día),
- cantidad de proteína - 1,3-2,0 g/(kg de peso corporal x día),
- cantidad de carbohidratos (glucosa) - menos de 6 g/kg/día,
- cantidad de grasa - 0,5-1 g/kg/día,
- dipéptidos de glutamina 0,3-0,4 g/kg/día,
- Vitaminas - dosis diaria estándar + vitamina K (10 mg/día) + vitaminas B 1 y B 6 (100 mg/día) + vitaminas A, C, E,
- microelementos - dosis diaria estándar + Zn (15-20 mg/día + 10 mg/día en presencia de heces blandas),
- electrolitos – Na+, K+, Ca2+ según cálculos de equilibrio y concentración en plasma.
El inicio precoz del soporte nutricional (24-36 h) es más efectivo que el 3º-4º día de terapia intensiva (categoría de evidencia B), especialmente con alimentación por sonda enteral.
En la sepsis grave, la nutrición enteral o parenteral no ofrece ventajas; la duración de la disfunción orgánica, la duración del soporte respiratorio e inotrópico son iguales, y las tasas de mortalidad son las mismas. Por lo tanto, la nutrición enteral temprana es una alternativa más económica que la nutrición parenteral. El uso de mezclas enriquecidas con fibra dietética (prebióticos) para la alimentación por sonda reduce significativamente la incidencia de diarrea en pacientes con sepsis grave.
Para una síntesis proteica eficaz, es importante mantener la relación metabólica "nitrógeno total (g) - calorías no proteicas (kcal)" = 1-(110-130). La dosis máxima de carbohidratos es de 6 g/kg de peso corporal al día, ya que la administración de dosis altas puede provocar hiperglucemia y la activación del catabolismo muscular. Se recomienda administrar emulsiones de grasa durante todo el día.
Contraindicaciones del soporte nutricional:
- acidosis metabólica descompensada,
- intolerancia individual a los medios de soporte nutricional,
- hipovolemia grave no recuperada,
- shock refractario - dosis de dopamina >15 mcg/(kg x min) y presión arterial sistólica <90 mm Hg,
- hipoxemia arterial grave intratable.
Control glucémico
Un aspecto importante del tratamiento complejo de la sepsis grave es la monitorización constante de la concentración plasmática de glucosa y la terapia con insulina. La glucemia elevada y la necesidad de corregirla son factores que influyen en un pronóstico desfavorable en la sepsis. Dadas las circunstancias mencionadas, se mantiene la normoglucemia (4,5-6,1 mmol/l) en los pacientes, por lo que, cuando la concentración de glucosa supera los valores aceptables, se administra una infusión de insulina (0,5-1 U/h). Según la situación clínica, la concentración de glucosa se monitoriza cada 1-4 horas. Al implementar este algoritmo, se observó un aumento estadísticamente significativo en la supervivencia de los pacientes.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
Glucocorticoides
Los resultados de estudios modernos sobre la eficacia del uso de glucocorticoides en pacientes con shock séptico se resumen en las siguientes afirmaciones:
- No es adecuado utilizar hormonas en dosis altas [metilprednisolona 30-120 mg/(kg x día) una vez o durante 9 días, dexametasona 2 mg/(kg x día) durante 2 días, betametasona 1 mg/(kg x día) durante 3 días] - mayor riesgo de infecciones hospitalarias, sin efecto sobre la supervivencia,
- El uso de hidrocortisona a dosis de 240-300 mg al día durante 5-7 días acelera la estabilización de los parámetros hemodinámicos, permite la retirada del soporte vascular y mejora la supervivencia en pacientes con insuficiencia suprarrenal relativa concomitante (categoría de evidencia B).
Es necesario abandonar la prescripción empírica caótica de prednisolona y dexametasona; no hay fundamento para extrapolar nueva información a estas. En ausencia de evidencia de laboratorio de insuficiencia suprarrenal relativa, se administra hidrocortisona a una dosis de 300 mg al día (en 3-6 inyecciones).
- en shock refractario,
- Si se requieren altas dosis de vasopresores para mantener una hemodinámica efectiva.
Es posible que, en condiciones de inflamación sistémica en el shock séptico, la eficacia de la hidrocortisona se asocie con la activación del inhibidor del factor nuclear kB (NF-kB-a) y la corrección de la insuficiencia suprarrenal relativa. A su vez, la inhibición de la actividad del factor nuclear de transcripción (NF-kB) conduce a una disminución en la formación de la sintetasa de NO inducible (el NO es el vasodilatador endógeno más potente), citocinas proinflamatorias, COX y moléculas de adhesión.
Proteína C activada
Una de las manifestaciones características de la sepsis es la alteración de la coagulación sistémica (activación de la cascada de coagulación e inhibición de la fibrinólisis), que finalmente provoca hipoperfusión y disfunción orgánica. El efecto de la proteína C activada sobre el sistema inflamatorio se manifiesta de varias maneras:
- reducción de la unión de la selectina a los leucocitos, lo que protege al endotelio de daños, lo que juega un papel clave en el desarrollo de la inflamación sistémica,
- disminución de la liberación de citocinas de los monocitos,
- bloqueando la liberación de TNF-a de los leucocitos,
- inhibición de la producción de trombina (potencia la respuesta inflamatoria).
Acción anticoagulante, profibrinolítica y antiinflamatoria.
- La proteína C activada se debe a
- degradación de los factores Va y VIIIa - supresión de la formación de trombos,
- supresión del inhibidor del activador del plasminógeno - activación de la fibrinólisis,
- efecto antiinflamatorio directo sobre las células endoteliales y los neutrófilos,
- protección del endotelio contra la apoptosis
La administración de proteína C activada [drotrecogina alfa (activada)] a una dosis de 24 mcg/(kg·h) durante 96 h reduce el riesgo de muerte en un 19,4 %. Indicaciones de administración: sepsis con fallo miccional agudo y alto riesgo de muerte (APACHE II > 25 puntos, disfunción de 2 o más órganos, categoría de evidencia B).
La proteína C activada no reduce la mortalidad en niños, pacientes con disfunción uniorgánica, APACHE II < 25 puntos, en pacientes con sepsis no quirúrgica.
 [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ]
Inmunoglobulinas
La conveniencia de la administración intravenosa de inmunoglobulinas (IgG e IgG+IgM) se asocia a su capacidad para limitar la acción excesiva de las citocinas proinflamatorias, aumentar la depuración de endotoxinas y superantígeno estafilocócico, eliminar la anergia y potenciar el efecto de los antibióticos ß-lactámicos. Su uso en el tratamiento de la sepsis grave y el choque séptico es el único método de inmunocorrección que aumenta la supervivencia. El mejor efecto se registró al utilizar una combinación de IgG e IgM [RR=0,48 (0,35-0,75), categoría de evidencia A]. La pauta posológica estándar es de 3-5 ml/(kg x día) durante 3 días consecutivos. Al utilizar inmunoglobulinas, los resultados más óptimos se obtuvieron en la fase temprana del choque ("choque caliente") y en pacientes con sepsis grave (puntuación APACHE II de 20-25 puntos).
Prevención de la trombosis venosa profunda
La prevención de la TVP en las extremidades inferiores afecta significativamente los resultados del tratamiento en pacientes con sepsis (categoría de evidencia A). Para este fin se utilizan tanto heparinas no fraccionadas como HBPM. Las principales ventajas de las heparinas de bajo peso molecular son una menor incidencia de complicaciones hemorrágicas, un efecto más leve sobre la función plaquetaria y un efecto prolongado (puede administrarse una vez al día).
Prevención de la formación de úlceras por estrés del tracto gastrointestinal.
Esta dirección juega un papel importante en un resultado favorable en el tratamiento de pacientes con sepsis grave y choque séptico, ya que la tasa de mortalidad por sangrado por úlceras por estrés del tracto gastrointestinal es del 64-87%. Sin medidas preventivas, las úlceras por estrés ocurren en el 52.8% de los pacientes críticos. Sin embargo, el uso de inhibidores de la bomba de protones y bloqueadores de los receptores H2 de histamina reduce el riesgo en más del doble (el primer grupo de fármacos es más efectivo que el segundo). La principal dirección de prevención y tratamiento es mantener el pH entre 3.5 y 6.0. Cabe destacar que, además de los fármacos mencionados, la nutrición enteral juega un papel importante en la prevención de la formación de úlceras por estrés.
Purificación sanguínea extracorpórea
Diversas sustancias biológicamente activas y productos metabólicos que intervienen en el desarrollo de la inflamación generalizada son objetivos de los métodos de desintoxicación, lo cual es especialmente importante en ausencia de depuración hepatorrenal natural en casos de insuficiencia multiorgánica. Los métodos de terapia de reemplazo renal se consideran prometedores, ya que pueden afectar no solo los trastornos urémicos en pacientes con insuficiencia renal, sino también otros cambios en la homeostasis y disfunciones orgánicas que se producen en la sepsis, el shock y la insuficiencia multiorgánica.
Hasta la fecha, no existen datos que confirmen la necesidad de utilizar métodos de purificación sanguínea extracorpórea como una de las principales líneas de tratamiento patogénico de la sepsis y el choque séptico. Su uso está justificado en caso de insuficiencia multiorgánica con predominio renal.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
Hemodiálisis
La esencia del método reside en la difusión de sustancias de bajo peso molecular (hasta 5 x 10⁻³ Da ) a través de una membrana semipermeable y la eliminación del exceso de líquido del organismo mediante un gradiente de presión. La hemodiálisis se utiliza ampliamente para tratar a pacientes con insuficiencia renal crónica y aguda. La velocidad de difusión de las sustancias depende exponencialmente de su peso molecular. Por ejemplo, la eliminación de oligopéptidos es más lenta que su síntesis.
Hemofiltración
La hemofiltración es un método eficaz para eliminar sustancias con un peso molecular de 5x10⁻³ - 5x10⁻³ Da y la única manera de eliminar un gran grupo de sustancias biológicamente activas y metabolitos del cuerpo. El método se basa en el método de convección de transferencia de masa. Además de la corrección adecuada de la azotemia, la hemofiltración elimina eficazmente las anafilatoxinas C3a, C5a, las citocinas proinflamatorias (TNF-a, IL-1b, 6 y 8), la ß2-microglobulina, la mioglobina, la hormona paratiroidea, la lisozima (peso molecular: 6000 Da), la α-amilasa (peso molecular: 36 000-51 000 Da), la creatina fosfoquinasa, la fosfatasa alcalina, las transaminasas y otras sustancias. La hemofiltración elimina aminoácidos y proteínas plasmáticas (incluyendo inmunoglobulinas y complejos inmunes circulantes).
Hemodiafiltración
La hemodiafiltración es el método más eficaz de purificación sanguínea, ya que combina difusión y convección (es decir, GD y GF). La sorción de sustancias patológicas en la membrana del filtro contribuye adicionalmente al proceso de desintoxicación.
Plasmaféresis
La plasmaféresis (plasmaféresis, filtración de plasma) también se considera un posible método para corregir la inflamación generalizada en pacientes con sepsis y choque séptico. El método óptimo es la plasmaféresis continua, con la extracción de 3 a 5 volúmenes de plasma y su reemplazo simultáneo con soluciones de albúmina, coloidales y cristaloides frescas congeladas. Con un coeficiente de cribado de 1, la filtración de plasma asegura una buena eliminación de la proteína C reactiva, la haptoglobina, el fragmento C3 del complemento, la 1-antitripsina, la IL-6, el tromboxano B2, el factor estimulante de granulocitos y el TNF. El uso de sorbentes para purificar el plasma del paciente reduce el riesgo de infección y el coste del procedimiento, ya que no es necesario utilizar proteínas extrañas.
El uso de infusión prolongada de selenito de sodio (selenasa) 1000 mcg/día en la sepsis grave conduce a una disminución de la mortalidad.
El selenio es un microelemento esencial, cuya importancia se asocia a su papel clave en los sistemas antioxidantes de las células. El nivel de selenio en sangre se mantiene entre 1,9 y 3,17 μM/l. La necesidad diaria de selenio es de 50 a 200 μg, y depende de la disponibilidad de otros antioxidantes y microelementos.
El selenio es un potente antioxidante, componente de la glutatión peroxidasa, la fosfoliglutatión peroxidasa, otras oxidorreductasas y algunas transferasas. La glutatión peroxidasa es el eslabón más importante del sistema antioxidante endógeno.
La eficacia del selenio en condiciones críticas se ha estudiado en los últimos años. Estos estudios han demostrado que los principales mecanismos de acción del selenio son:
- supresión de la hiperactivación de NF-kB;
- disminución de la activación del complemento;
- Su acción como inmunomodulador, antioxidante y antiinflamatorio
- mantener la utilización de peróxido;
- supresión de la adhesión endotelial (expresión reducida de ICAM-1, VCAM-2,
- E - selectina, P - selectina);
- protección del endotelio frente a los oxirradicales (mediante selenoproteína P, que impide la formación de peroxinitrito a partir de O2 y NO).
Para resumir lo anterior, podemos definir tareas específicas de cuidados intensivos para la sepsis grave:
- Soporte hemodinámico: PVC 8-12 mmHg, PA media >65 mmHg, diuresis 0,5 ml/(kg h), hematocrito >30%, saturación sanguínea venosa mixta >70%.
- Soporte respiratorio: presión máxima en la vía aérea <35 cm H2O, fracción inspiratoria de oxígeno <60%, volumen corriente <10 ml/kg, relación inspiración-espiración no invertida.
- Glucocorticoides - "dosis bajas" (hidrocortisona 240-300 mg por día).
- Proteína C activada 24 mcg/(kg h) durante 4 días en sepsis grave (APACHE II >25).
- Terapia sustitutiva inmunocorrectiva con pentaglobina.
- Prevención de la trombosis venosa profunda de las extremidades inferiores.
- Prevención de la formación de úlceras por estrés del tracto gastrointestinal: uso de inhibidores de la bomba de protones y bloqueadores del receptor de histamina H2.
- Terapia de reemplazo para la insuficiencia renal aguda.
- Soporte nutricional: valor energético de los alimentos 25-30 kcal/kg de peso corporal x día), proteínas 1,3-2,0 g/(kg de peso corporal x día), dipéptidos de glutamina 0,3-0,4 g/(kg x día), glucosa - 30-70% de las calorías no proteicas, siempre que la glucemia se mantenga <6,1 mmol/l, grasas - 15-50% de las calorías no proteicas.

