Médico experto del artículo.
Nuevos artículos
Fibrosis del retroperitoneo
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
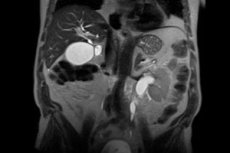
La fibrosis retroperitoneal, una enfermedad poco común, se caracteriza por el crecimiento excesivo de tejido fibroso detrás de la superficie externa posterior del estómago y los intestinos, es decir, en el espacio retroperitoneal. Este tejido fibroso es rugoso y denso y crece en la zona entre la columna vertebral y órganos como el páncreas, los riñones y los uréteres. Cuando el crecimiento es severo, se ejerce presión sobre estos órganos, lo que provoca patologías y síntomas secundarios.
La fibrosis retroperitoneal tiene otro nombre: enfermedad de Ormond. Este nombre se debe a que fue el urólogo Dr. Ormond quien la describió por primera vez a mediados del siglo pasado y la asoció con un proceso inflamatorio inespecífico en el tejido retroperitoneal. También existen otros términos menos comunes: peritonitis fibrosa, fibrosis retroperitoneal, etc.
Epidemiología
La fibrosis retroperitoneal se diagnostica con mayor frecuencia en hombres de 40 a 60 años, pero también puede presentarse a cualquier edad. La incidencia de la enfermedad, según el sexo, es de 2:1 (hombres y mujeres).
La causa de la fibrosis retroperitoneal se detecta solo en el 15% de los casos. En general, la enfermedad se considera relativamente rara. Un estudio finlandés halló una prevalencia de 1,4 por 100.000 habitantes y una incidencia de 0,1 por 100.000 personas-año. [ 1 ] Sin embargo, otro estudio informó una incidencia mayor, de 1,3 por 100.000. [ 2 ]
En la infancia, la patología se presenta sólo en casos aislados.
La fibrosis retroperitoneal es predominantemente bilateral, aunque también se presentan lesiones unilaterales. La localización más frecuente de la enfermedad es la zona lumbar IV-V, pero la patología puede extenderse a toda la zona, desde la curvatura inferior de la columna hasta la región ureteropélvica.
Cuando el foco patológico alcanza grandes tamaños pueden verse afectadas la aorta y la vena cava inferior.
Causas fibrosis retroperitoneal
Los expertos aún no pueden determinar las causas exactas de la fibrosis retroperitoneal. Se asume que la enfermedad se produce debido a reacciones inflamatorias o inmunitarias. Algunos médicos asocian la patología con trastornos sistémicos del tejido conectivo. El criterio patogénico básico descubierto es el aumento de la expresión del complejo IgG4 por las células plasmáticas.
La fibrosis retroperitoneal a menudo se convierte en una patología secundaria causada por varias razones posibles:
- Enfermedades que afectan a los riñones, uréteres u otras estructuras ubicadas en estrecha proximidad al tejido retroperitoneal.
- Procesos tumorales malignos, incluido el cáncer de recto, carcinoma de próstata y cáncer de vejiga.
- Procesos infecciosos (brucelosis, tuberculosis, toxoplasmosis).
- Reflujo de pelvis renal, traumatismo renal con extravasación de orina.
- Traumatismo abdominal, hemorragia interna, trastornos linfoproliferativos, linfadenectomía, colectomía, intervenciones aórticas.
- Radioterapia dirigida a los órganos abdominales y pélvicos.
- Uso prolongado de preparados de cornezuelo, así como bromocriptina, hidralazina, metildopa, dosis altas de antibióticos y β-bloqueantes.
- Intolerancia alérgica a medicamentos, casos de reacción de hipersensibilidad a fármacos y productos químicos.
No se descarta por completo la influencia de la predisposición hereditaria: en particular, algunos casos de fibrosis retroperitoneal se asociaron con la presencia del marcador leucocitario humano HLA-B27. Actualmente se están estudiando otras posibles asociaciones genéticas.
Factores de riesgo
Existen varios factores conocidos que pueden provocar la formación de fibrosis retroperitoneal. Entre ellos se incluyen:
- procesos malignos tumorales;
- inflamación crónica del páncreas;
- hepatitis crónica;
- tuberculosis de la columna vertebral;
- daño por radiación;
- lesiones en la cavidad lumbar y abdominal, hemorragias internas;
- intoxicación (química, medicinal).
En muchos pacientes, no se encuentra asociación con ningún factor. En estos casos, se dice que la fibrosis retroperitoneal es de origen idiopático.
Patogenesia
En la gran mayoría de los casos, el desarrollo de fibrosis retroperitoneal se asocia a la presencia de células plasmáticas linfocíticas productoras de IgG4. La enfermedad suele ser sistémica, ya que también se observan cambios fibrosos en los ganglios linfáticos, el páncreas y la hipófisis. Se observa edema tumoral de los órganos afectados, reacción fibroesclerótica e infiltración linfoplasmática de intensidad variable. El proceso fibrótico provoca la compresión del uréter y la red vascular (sanguínea y linfática), así como de los riñones. [ 3 ]
En algunos casos, la formación de fibrosis retroperitoneal se debe a la aparición de tumores malignos. El crecimiento de tejido fibroso se observa en el contexto de la presencia de células malignas en el espacio retroperitoneal, o con la aparición de linfoma, sarcoma o metástasis de otros órganos. [ 4 ]
El infiltrado fibroso está representado por múltiples linfocitos, células plasmáticas linfocíticas, macrófagos y, con menor frecuencia, neutrófilos. Las estructuras proinflamatorias se encuentran incrustadas en grupos de colágeno que se unen cerca de pequeños vasos. La enfermedad se clasifica como relacionada con IgG4 si presenta un patrón fibroso muaré, infiltración eosinofílica y flebitis obliterante. Las células del tejido mieloide se degranulan y se observa una reacción inflamatoria-fibrosa activa. [ 5 ]
Síntomas fibrosis retroperitoneal
El cuadro clínico de la fibrosis retroperitoneal se caracteriza con mayor frecuencia por los siguientes síntomas:
- Dolor vago en el abdomen, costado, espalda baja, zona de la ingle;
- temperatura periódicamente elevada, que luego se normaliza y vuelve a subir, a menudo acompañada de escalofríos;
- hinchazón de la parte inferior del cuerpo;
- trastornos venosos, tromboflebitis;
- A veces – aumento de la presión arterial;
- adelgazamiento;
- diarrea, náuseas, indigestión, aumento de la formación de gases y otros síntomas dispépticos;
- ataque de cólico renal;
- trastornos urinarios (más frecuentemente: disuria, hematuria);
- sensación de pesadez en las piernas, fatiga severa.
Los síntomas principales de la fibrosis retroperitoneal se deben al deterioro de la circulación sanguínea en la cavidad abdominal. El cuadro clínico inicial puede incluir los siguientes signos:
- dolor sordo en el abdomen o la espalda, con incapacidad para determinar una localización clara;
- dolor en el costado, miembro inferior;
- Hinchazón y palidez de uno o ambos miembros inferiores.
A medida que la enfermedad progresa, el dolor abdominal se vuelve intenso y aparecen otros síntomas:
- pérdida de apetito;
- adelgazamiento;
- aumento de temperatura;
- náuseas, dispepsia;
- falta de micción;
- nubosidad de la conciencia.
Más tarde pueden aparecer signos de insuficiencia renal. [ 6 ]
Primeros signos
La primera queja más común en pacientes con fibrosis retroperitoneal es un dolor sordo y constante en el abdomen, la zona lumbar o el hipocondrio derecho e izquierdo. El dolor se irradia a la zona inguinal, los genitales externos y las piernas. En la etapa inicial de la patología, puede manifestarse por un aumento moderado de la temperatura y leucocitosis, así como un aumento de la VSG.
Los signos que indican compresión de las estructuras tubulares retroperitoneales aparecen gradualmente: hipertensión arterial, pielonefritis e hidronefrosis. La insuficiencia renal crónica aparece algo más tarde, en un período de 4 semanas a dos años. La obstrucción ureteral parcial o completa se presenta en aproximadamente el 80 % de los pacientes, y se desarrolla oligo o anuria en el 40 % de los casos. [ 7 ]
Etapa
Los síntomas clínicos de la fibrosis retroperitoneal dependen de la etapa del proceso patológico. Por lo general, la enfermedad se caracteriza por un desarrollo lento y una progresión gradual. Durante su evolución, la enfermedad atraviesa las siguientes etapas:
- El período inicial del desarrollo de la enfermedad.
- Un período activo caracterizado por la propagación del proceso celular y fibroso a las estructuras retroperitoneales.
- El período de compresión de las masas fibrosas de las estructuras implicadas en el proceso patológico. [ 8 ]
Formas
Se suele distinguir entre fibrosis retroperitoneal primaria (idiopática) y lesiones secundarias. Los especialistas señalan el origen autoinmunitario de la fibrosis retroperitoneal idiopática. La patología secundaria suele desarrollarse como resultado de diversas afecciones y enfermedades dolorosas:
- tumores malignos;
- lesiones infecciosas;
- patologías hepáticas crónicas;
- enfermedades de los intestinos, páncreas;
- patologías urogenitales;
- lesiones tuberculosas de la columna vertebral;
- diversas intoxicaciones (incluidas las inducidas por drogas). [ 9 ]
La fibrosis retroperitoneal idiopática primaria suele comenzar en el tejido retroperitoneal que rodea los vasos ilíacos y se propaga al promontorio sacro y al hilio renal. [ 10 ]
Complicaciones y consecuencias
Cada segundo paciente con fibrosis retroperitoneal desarrolla presión arterial alta y se observa compresión de los uréteres con mayor desarrollo de insuficiencia renal. [ 11 ]
Las complicaciones remotas pueden incluir:
- acumulación excesiva de líquido en la cavidad abdominal (ascitis);
- trastornos vasculares (flebitis, trombosis);
- hidrocele en hombres;
- obstrucción de los conductos biliares, ictericia;
- obstrucción intestinal;
- compresión de la columna vertebral, compresión de los nervios espinales, interrupción del suministro de sangre a la médula espinal.
Muchas complicaciones pueden ser fatales. En particular, los procesos patológicos en los uréteres provocan el desarrollo de pielonefritis, hidronefrosis e insuficiencia renal crónica. Aproximadamente el 30% de los pacientes presentan cambios atróficos en los riñones y se observan cambios aórticos que, en última instancia, pueden causar un aneurisma.
Diagnostico fibrosis retroperitoneal
La fibrosis retroperitoneal es difícil de diagnosticar. En primer lugar, la enfermedad es relativamente rara. En segundo lugar, no presenta síntomas específicos y se camufla con otras patologías. Los resultados de las pruebas de laboratorio no son específicos. Con frecuencia, se prescribe a los pacientes un tratamiento incorrecto e impreciso: en lugar de fibrosis retroperitoneal, se trata a los pacientes por patologías urológicas y gastroenterológicas no relacionadas con procesos fibróticos. Mientras tanto, la enfermedad empeora y se propaga, empeorando el pronóstico.
Para sospechar la presencia de fibrosis retroperitoneal en un paciente, el médico debe seguir el siguiente algoritmo diagnóstico:
- Las pruebas de laboratorio muestran los siguientes cambios patológicos:
- aumento de los niveles de marcadores proinflamatorios (VSG, proteína C reactiva);
- un aumento de IgG4 superior a 135 mg/dl en el contexto de signos histológicos.
- Es obligatorio estudiar los niveles de urea, creatinina y tasa de filtración glomerular para evaluar la función renal.
- El análisis de orina puede mostrar hematuria, proteinuria y baja gravedad específica.
- El diagnóstico instrumental debe incluir técnicas de visualización como la resonancia magnética y la tomografía computarizada. El diagnóstico computarizado permite distinguir entre patología fibrosa idiopática y secundaria. La ecografía es necesaria para confirmar la etapa inicial de la enfermedad, obtener características de la hidronefrosis e identificar cambios en la aorta. Se utiliza contraste para obtener resultados más claros. La tomografía por emisión de positrones se prescribe para identificar enfermedades infecciosas, inflamatorias y malignas ocultas.
- Se indica una biopsia para aclarar el diagnóstico. La etapa temprana del desarrollo del proceso fibrótico se caracteriza por la detección de tejido hipervascular con infiltrado linfocítico perivascular, así como macrófagos con inclusiones lipídicas. En la etapa tardía del desarrollo de la fibrosis retroperitoneal, se detecta una masa avascular característica sin estructura celular.
Diagnóstico diferencial
Los síntomas de un absceso retroperitoneal a menudo tienen mucho en común con otras patologías, en particular con las patologías urológicas:
- hidronefrosis bilateral (hidropesía renal);
- estenosis ureterales (estrechamiento anormal del canal);
- acalasia de los uréteres (displasia neuromuscular).
La principal diferencia entre la fibrosis retroperitoneal y las patologías mencionadas anteriormente es la obstrucción de los uréteres en la zona de su intersección con los vasos ilíacos: por encima de esta intersección, se observa una expansión de los uréteres y por debajo de ella no se detectan cambios.
¿A quién contactar?
Tratamiento fibrosis retroperitoneal
El tratamiento de la fibrosis retroperitoneal depende de la localización exacta de la patología, su magnitud, el grado de compresión de los órganos internos y la presencia de un componente infeccioso. Dado que la enfermedad es poco frecuente y su etiología es poco conocida, actualmente no existe un estándar único para su tratamiento. No existe una definición clara del papel del tratamiento conservador ni del método quirúrgico óptimo.
La magnitud del tratamiento farmacológico generalmente depende de la causa subyacente de la fibrosis retroperitoneal. Por ejemplo, la fibrosis por intoxicación desaparece tras el cese de la acción del agente tóxico. Si se trata de un proceso tumoral maligno, el tratamiento es adecuado.
La forma idiopática de la fibrosis retroperitoneal se cura en muchos pacientes mediante el uso de inmunosupresores y fármacos proteolíticos. Según las indicaciones, se utiliza terapia antiinflamatoria, antibacteriana, desintoxicante y sintomática. Se puede prescribir cirugía en casos agudos o si el tratamiento farmacológico resulta ineficaz.
Si se diagnostica pielonefritis crónica, se prescribe el tratamiento adecuado para la enfermedad.
Tratamiento quirúrgico
A los pacientes con fibrosis retroperitoneal en etapa temprana sin indicaciones claras de tratamiento quirúrgico se les prescribe terapia farmacológica con el uso de corticosteroides y fármacos proteolíticos.
Sin embargo, con frecuencia es necesario recurrir al tratamiento quirúrgico: la operación se denomina ureterolisis y consiste en liberar los uréteres del tejido fibroso circundante. A algunos pacientes se les recomienda la resección del uréter y la posterior anastomosis, el trasplante del segmento de intestino delgado o el uso de prótesis. [ 12 ], [ 13 ]
En estadios avanzados, con hidronefrosis pronunciada y desarrollo de pielonefritis crónica, se realiza cirugía plástica reconstructiva simultáneamente con la extirpación del conducto urinario mediante pielostomía o nefropielostomía, y nefrostomía por punción bajo observación ecográfica. Tras la cirugía, se prescribe al paciente un tratamiento de soporte con corticosteroides a largo plazo, necesario para suprimir el crecimiento fibroso. El fármaco de elección más frecuente es cortisol 25 mg al día durante 8-12 semanas.
Generalmente se administra una dosis inicial de prednisona de 1 mg/kg al día (dosis máxima de 80 mg/día) durante aproximadamente 4 a 6 semanas. Posteriormente, la dosis puede reducirse gradualmente a lo largo de 1 a 2 años, dependiendo de la progresión de la enfermedad. Si la enfermedad no responde adecuadamente al tratamiento con esteroides solo, se pueden usar inmunosupresores concomitantemente con esteroides. Entre los agentes que se han utilizado con aparente éxito en informes de casos y series de casos se incluyen azatioprina, metotrexato, micofenolato de mofetilo, ciclofosfamida y ciclosporina. [ 14 ] Además, se utilizan fármacos que aceleran la resorción (Lidase, Longidaza). [ 15 ], [ 16 ]
Prevención
No se ha desarrollado una prevención específica de la fibrosis retroperitoneal debido a las causas poco claras de la enfermedad. Esto es especialmente cierto en las formas idiopáticas de la patología. La fibrosis retroperitoneal secundaria puede prevenirse en la mayoría de los casos si se siguen estas recomendaciones:
- abandonar los malos hábitos, no fumar, no abusar del alcohol;
- evitar situaciones de estrés, sobrecarga física y emocional;
- no comer en exceso, no pasar hambre, comer poco a poco varias veces al día;
- dar preferencia a alimentos de alta calidad de origen vegetal y animal, rechazar productos semiacabados, comida rápida, alimentos grasos y salados, alimentos ahumados;
- observar las normas de higiene, cepillarse los dientes regularmente, lavarse las manos antes de comer, así como después de visitar la calle y el baño;
- pasar más tiempo al aire libre y estar físicamente activo;
- evitar el traumatismo abdominal;
- Si aparece algún síntoma consulte a un médico y no se automedique;
- Después de la cirugía abdominal, siga estrictamente todas las órdenes y recomendaciones del médico;
- evitar la hipotermia y el sobrecalentamiento del cuerpo;
- beber suficiente agua limpia todos los días;
- Durante las comidas, preste atención a masticar bien los alimentos, no se distraiga con conversaciones, el ordenador, etc.
Nuestra salud depende en gran medida de nuestro estilo de vida. Por lo tanto, seguir estas sencillas reglas ayudará a mantenerla y preservarla durante muchos años.
Pronóstico
La fibrosis retroperitoneal es una enfermedad rara y difícil de diagnosticar, que a menudo provoca un retraso en el inicio del tratamiento y una medicación ineficaz durante un tiempo prolongado. Con frecuencia, los pacientes reciben tratamiento por error para otras patologías similares o terapia dirigida para eliminar complicaciones ya desarrolladas, como hipertensión arterial, procesos tumorales, enterocolitis crónica, colecistopancreatitis, lesiones ulcerativas del estómago y el duodeno, pielonefritis, hidronefrosis, insuficiencia renal crónica, anuria, etc.
El inicio temprano del tratamiento puede mejorar significativamente el pronóstico de la patología. La fibrosis retroperitoneal en las primeras etapas de desarrollo responde bien al tratamiento con corticosteroides, pero la terapia debe prescribirse antes del desarrollo de procesos fibróticos irreversibles. La tasa de recurrencia tras la interrupción del tratamiento oscila entre menos del 10 % y el 30 %, aunque una serie reportó una tasa de recurrencia superior al 70 %. [ 17 ] La enfermedad avanzada se trata únicamente mediante intervención quirúrgica, y la mortalidad depende del grado de obstrucción y las complicaciones asociadas.
La fibrosis retroperitoneal, una enfermedad poco común, se caracteriza por el crecimiento excesivo de tejido fibroso detrás de la superficie externa posterior del estómago y los intestinos, es decir, en el espacio retroperitoneal. Este tejido fibroso es rugoso y denso y crece en la zona entre la columna vertebral y órganos como el páncreas, los riñones y los uréteres. Cuando el crecimiento es severo, se ejerce presión sobre estos órganos, lo que provoca patologías y síntomas secundarios.
La fibrosis retroperitoneal también tiene otro nombre: enfermedad de Ormond. Este nombre se debe a que fue el urólogo Dr. Ormond quien la describió por primera vez a mediados del siglo pasado y la asoció con un proceso inflamatorio inespecífico en el tejido retroperitoneal. También existen otros términos menos comunes: peritonitis fibrosa, fibrosis retroperitoneal, etc. [ 18 ]

