Médico experto del artículo.
Nuevos artículos
Estudio de reflejos
Último revisado: 07.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
En la práctica clínica se examinan los reflejos profundos (estiramiento muscular) y superficiales (piel, mucosas).
Reflejo profundo (miotático): contracción involuntaria de un músculo en respuesta a la estimulación de los receptores del huso muscular que contiene, lo cual, a su vez, se produce por el estiramiento pasivo del músculo. En la práctica clínica, este estiramiento suele lograrse mediante un golpe corto y brusco de un martillo neurológico sobre el tendón del músculo.
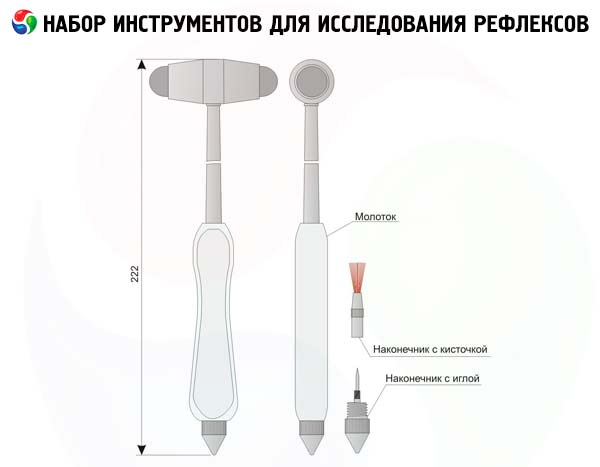
Las características de los reflejos profundos reflejan la integridad de todo el arco reflejo (el estado de las fibras sensitivas y motoras del nervio periférico, las raíces posterior y anterior de los nervios raquídeos, los segmentos correspondientes de la médula espinal), así como la proporción de las influencias suprasegmentarias inhibitorias y activadoras. Un reflejo profundo se evoca mediante un golpe ligero y rápido sobre el tendón de un músculo relajado y ligeramente estirado. Al golpear, la mano debe realizar un movimiento oscilatorio libre en la articulación de la muñeca; el mango del martillo neurológico se mantiene suelto para que este pueda realizar un movimiento oscilatorio adicional alrededor de su punto de fijación. Se deben evitar los movimientos bruscos de la mano. El paciente debe estar suficientemente relajado y no esforzarse por mantener el equilibrio; sus extremidades deben estar simétricamente ubicadas. Si el paciente tensa el músculo, el reflejo disminuye o desaparece por completo. Por lo tanto, si el reflejo es difícil de obtener, la atención del paciente se desvía del área que se está examinando: por ejemplo (cuando se examinan los reflejos de las piernas), se le pide que apriete los dientes con fuerza o que junte los dedos de ambas manos y tire con fuerza de las manos hacia los lados (la maniobra de Jendrasik).
La intensidad de los reflejos profundos se evalúa a veces en una escala de 4 puntos: 4 puntos: reflejo muy aumentado; 3 puntos: intenso, pero dentro de los límites normales; 2 puntos: intensidad normal; 1 punto: disminución; 0 puntos: ausencia. La intensidad de los reflejos en individuos sanos puede variar significativamente.
Normalmente, los reflejos en las piernas suelen expresarse con mayor claridad y se evocan con mayor facilidad que en los brazos. Un ligero aumento bilateral de los reflejos profundos no siempre indica daño en el sistema piramidal; también puede observarse en varios individuos sanos con mayor excitabilidad del sistema nervioso. Un aumento brusco de los reflejos profundos, a menudo acompañado de espasticidad, indica daño en el sistema piramidal. Una disminución o ausencia de reflejos debe ser alarmante: ¿el paciente presenta neuropatía o polineuropatía? La hiporreflexia e hiperreflexia bilaterales tienen menor valor diagnóstico en comparación con la asimetría de los reflejos, que suele indicar la presencia de una enfermedad.
Estudio profundo de los reflejos
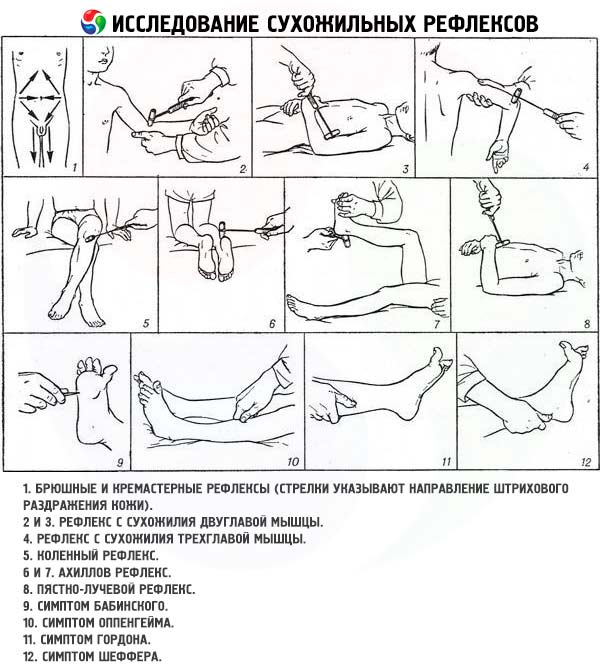
- El reflejo del tendón del bíceps (reflejo biceps, reflejo de flexión del codo) se cierra a la altura de C5 C6 . El médico coloca el brazo del paciente, ligeramente flexionado a la altura del codo, sobre su antebrazo, sujeta el codo con cuatro dedos desde abajo y coloca el pulgar en la extremidad superior relajada del paciente, boca abajo. El codo descansa sobre la camilla desde arriba, sobre el tendón del bíceps. Se da un golpe corto y rápido con un martillo en el pulgar de la mano. Se evalúa la contracción del bíceps braquial y el grado de flexión del brazo del paciente.
- El reflejo del tendón del tríceps (reflejo tricipital, reflejo de extensión del codo) se cierra a la altura de C7 C8 . El médico, de pie frente al paciente, le sujeta el brazo semiflexionado por la articulación del codo y el antebrazo (o bien, le sujeta el hombro en abducción directamente sobre la articulación del codo, con el antebrazo colgando libremente) y golpea el tendón del tríceps con un martillo a 1-1,5 cm por encima del olécranon. Se evalúa el grado de extensión refleja del brazo en la articulación del codo.
- El reflejo carporradial se cierra a nivel de C5 C8 . El médico coloca libremente la mano del paciente sobre su muñeca de modo que esté doblada en la articulación del codo en un ángulo de aproximadamente 100°, y el antebrazo está en una posición entre pronación y supinación. Se aplican golpes con un martillo a la apófisis estiloides del radio, evaluando la flexión en la articulación del codo y la pronación del antebrazo. El examen se lleva a cabo de manera similar con el paciente acostado sobre su espalda, pero las manos de sus brazos, dobladas en las articulaciones del codo, están sobre el estómago. Si el reflejo se examina con el paciente en posición de pie, la mano de su brazo, medio doblada en la articulación del codo, se mantiene en la posición requerida (semipostrada) por la mano del médico. Al examinar los reflejos profundos en el brazo, se debe prestar especial atención a la zona de distribución de la reacción refleja. Por ejemplo, al inducir un reflejo flexocubital o carporradial, los dedos de la mano pueden flexionarse, lo que indica daño en la neurona motora central. En ocasiones, se observa una inversión (distorsión) del reflejo: por ejemplo, al inducir un reflejo bicepsiano, se produce una contracción del músculo tríceps del hombro, en lugar del bíceps. Este trastorno se explica por la propagación de la excitación a segmentos adyacentes de la médula espinal si el paciente presenta daño en la raíz anterior que inerva el músculo bíceps del hombro.
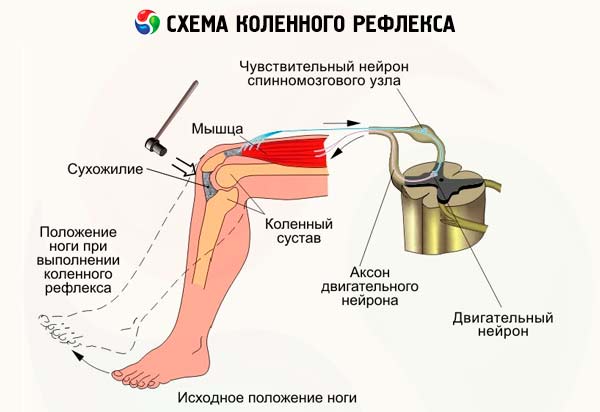
- El reflejo de la rodilla se cierra a nivel de L3 L4 . Al evaluar este reflejo en un paciente acostado boca arriba, las piernas deben estar en una posición semiflexionada y los pies deben estar en contacto con la camilla. Para ayudar al paciente a relajar los músculos del muslo, el médico coloca las manos debajo de las rodillas, sosteniéndolas. Si la relajación es insuficiente, se le pide al paciente que presione con fuerza con los pies sobre la camilla o se utiliza la maniobra de Jendrasik. Se aplican golpes de martillo al tendón del cuádriceps femoral debajo de la rótula. Se evalúa el grado de extensión en la articulación de la rodilla, observando si la reacción refleja se extiende a los músculos aductores del muslo. Al evaluar el reflejo en un paciente sentado, sus talones deben estar en contacto libre con el suelo y las piernas deben estar flexionadas en un ángulo obtuso en las articulaciones de las rodillas. Con una mano, sujete la parte distal del muslo del paciente, con la otra, golpee el tendón del cuádriceps femoral con un martillo. Con este tipo de examen, la contracción refleja del músculo no solo se puede observar, sino también palpar con la mano sobre el muslo. El reflejo de la rodilla también se puede examinar cuando el paciente está sentado en posición de "pierna sobre pierna" o en una silla alta, de modo que sus espinillas cuelguen libremente, sin tocar el suelo. Estas opciones permiten observar un reflejo de rodilla poco atenuado, similar a un péndulo (en caso de patología cerebelosa), o el reflejo de Gordon (en caso de corea de Huntington o corea menor), que consiste en que, tras un golpe en el tendón del cuádriceps femoral, la espinilla se flexiona y permanece en esta posición durante un tiempo.
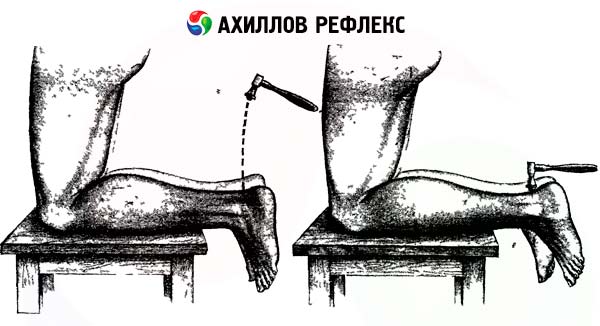
- El reflejo de Aquiles se cierra a nivel de S 1 -S 2. La esencia de este reflejo es que con un paciente acostado boca arriba, una mano agarra el pie de la pierna que se está examinando, dobla la pierna en las articulaciones de la cadera y la rodilla y simultáneamente extiende el pie. Con la otra mano, golpea el tendón de Aquiles con un martillo. Para estudiar el reflejo con el paciente acostado boca abajo, dobla su pierna en ángulo recto en las articulaciones de la rodilla y el tobillo. Sujeta el pie con una mano, estirándolo ligeramente en la articulación del tobillo (flexión dorsal) y con la otra mano golpea suavemente el tendón de Aquiles. También puedes pedirle al paciente que se arrodille en la camilla de manera que los pies cuelguen libremente sobre su borde; golpea el tendón de Aquiles con un martillo, evaluando el grado de extensión en la articulación del tobillo.
Al examinar los reflejos profundos de las piernas, se busca simultáneamente clonus del pie o la rótula. El clonus es una contracción rítmica involuntaria y repetida de un músculo causada por un estiramiento pasivo rápido del propio músculo o de su tendón. El clonus se produce cuando la neurona motora central (sistema piramidal) se daña debido a la pérdida de las influencias inhibitorias supraespinales. El aumento de los reflejos profundos en las extremidades inferiores suele ir acompañado de clonus del pie y la rótula. Para inducir el clonus del pie en un paciente en decúbito supraespinal, flexione la pierna a la altura de la cadera y la rodilla, sujetándola con una mano por el tercio inferior del muslo y sujete el pie con la otra. Tras la flexión plantar máxima, estire el pie de forma repentina y con fuerza a la altura del tobillo y continúe aplicando presión, manteniéndolo en esta posición. En pacientes con paresia muscular espástica, esta prueba suele causar clonus del pie: flexión y extensión rítmicas del pie debido a contracciones repetidas del gastrocnemio, que se producen en respuesta al estiramiento del tendón de Aquiles. En personas sanas, son posibles varios movimientos oscilatorios del pie, pero el clonus persistente (cinco o más movimientos de flexión-extensión) indica patología. La prueba para detectar el clonus de la rótula se realiza con el paciente en decúbito supino con las piernas rectas. Sujetando el borde superior de la rótula con el pulgar y el índice, se levanta junto con la piel y luego se baja bruscamente, manteniéndola en la posición extrema. En pacientes con espasticidad grave, esta prueba provoca oscilaciones rítmicas de la rótula hacia arriba y hacia abajo, causadas por el estiramiento del tendón del cuádriceps femoral.
Estudio de los reflejos cutáneos (superficiales)
- Los reflejos de la piel abdominal se evocan acariciando la piel abdominal en ambos lados hacia la línea media. Para evocar el reflejo abdominal superior, se aplica el acariciamiento directamente debajo de los arcos costales (el arco reflejo se cierra al nivel de T7 T8 ). Para evocar el reflejo abdominal medio (T9 T10 ), la estimulación se aplica horizontalmente al nivel del ombligo, y el reflejo abdominal inferior (T11 T12 ) se aplica por encima del ligamento inguinal. La estimulación se produce con un palo de madera romo. La respuesta es la contracción de los músculos abdominales. Con la estimulación repetida, los reflejos abdominales disminuyen ("se agotan"). Los reflejos abdominales a menudo están ausentes en la obesidad, en los ancianos, en las mujeres multíparas y en los pacientes que se han sometido a cirugía abdominal. La asimetría de los reflejos abdominales puede tener valor diagnóstico. Su pérdida unilateral puede indicar una lesión medular ipsilateral (interrupción del tracto piramidal en los funículos laterales de la médula espinal por encima del nivel de T6 T8 ) o una lesión cerebral contralateral que involucra las áreas motoras de la corteza cerebral o el sistema piramidal a nivel de las formaciones subcorticales o del tronco encefálico.
- El reflejo plantar (que se cierra a la altura de L5 S2 ) se produce al rozar el borde exterior de la planta del pie desde el talón hasta el dedo meñique, y luego en dirección transversal hasta la base del primer dedo. La irritación cutánea debe ser lo suficientemente intensa y durar aproximadamente 1 s. Normalmente, en adultos y niños mayores de 1,5 a 2 años, la flexión plantar de los dedos se produce como respuesta a la irritación.
- El reflejo cremastérico (cerrado a nivel de L1 L2 ) se produce al acariciar la piel de la cara interna del muslo, de abajo a arriba. Normalmente, esto provoca la contracción del músculo que eleva el testículo.
- El reflejo anal (cerrado a la altura de S4 S5 ) se produce por la irritación de la piel que rodea el ano. Se le pide al paciente que se recueste de lado y doble las rodillas, y se le toca ligeramente el borde del ano con una vara fina de madera. La respuesta suele ser una contracción del esfínter anal externo y, en ocasiones, de los músculos glúteos.
Los reflejos patológicos aparecen cuando la neurona motora central (sistema piramidal) se daña. Los reflejos evocados desde las extremidades se dividen en extensión (extensor) y flexión (flexor). Los reflejos de automatismo oral también se consideran patológicos (en adultos).
Reflejos extensores patológicos
- El reflejo de Babinski (reflejo plantar extensor) es el síntoma diagnóstico más importante que indica daño a la neurona motora central. Se manifiesta como una respuesta anormal a la estimulación del borde exterior de la planta del pie: en lugar de la flexión plantar habitual de los dedos, se observa una extensión tónica lenta del primer dedo y una ligera divergencia en abanico de los demás. Simultáneamente, a veces se observa una ligera flexión de la pierna en las articulaciones de la rodilla y la cadera. Debe tenerse en cuenta que si el síntoma de Babinski es leve, los repetidos intentos de evocarlo suelen provocar un mayor desvanecimiento del reflejo; por lo tanto, en casos dudosos, es necesario esperar unos minutos antes de volver a intentar identificar el reflejo plantar extensor. En niños menores de 2 a 2,5 años, el reflejo plantar extensor no es patológico, pero a edades más avanzadas su presencia siempre indica patología. Es importante recordar que la ausencia del reflejo de Babinski no descarta daño a la neurona motora central. Por ejemplo, puede estar ausente en un paciente con paresia central con debilidad severa de los músculos de la pierna (el dedo gordo no puede enderezarse) o con interrupción concomitante de la parte aferente del arco reflejo correspondiente. En estos pacientes, la estimulación del borde de la planta del pie con un golpe no produce ninguna respuesta, ni el reflejo plantar normal ni el síntoma de Babinski.
- Reflejo de Oppenheim: Con el paciente en decúbito supino, la prueba se realiza presionando con la yema del pulgar la superficie anterior de la espinilla (a lo largo del borde interno de la tibia) hacia abajo, desde la rodilla hasta el tobillo. La respuesta patológica es la extensión del primer dedo del pie.
- Reflejo de Gordon: el paciente presiona el gastrocnemio con las manos. El reflejo patológico es la extensión del primer dedo o de todos los dedos.
- Reflejo de Chaddock: se aplica una caricia en la piel del borde lateral del pie justo debajo del maléolo externo, desde el talón hasta el dorso. La respuesta patológica es la extensión del primer dedo.
- Reflejo de Schaeffer: el tendón de Aquiles del paciente se comprime con los dedos. El reflejo patológico es la extensión del primer dedo del pie.
Reflejos de flexión patológicos
- Reflejo de Rossolimo superior (reflejo de Tromner). El paciente relaja el brazo y la mano. El médico sujeta la mano del paciente de modo que los dedos cuelguen libremente y, con un movimiento rápido y brusco, golpea la superficie palmar de las yemas de los dedos semiflexionados del paciente en dirección a la palma. En caso de reacción patológica, el paciente flexiona la falange distal del pulgar y flexiona excesivamente las falanges distales de los dedos. E.L. Venderovich propuso una modernización cualitativa del agarre de la mano para estudiar este reflejo (reflejo de Rossolimo-Venderovich): con la mano del paciente en supinación, el golpe se aplica a las falanges distales de los dedos II-V, ligeramente flexionadas en las articulaciones interfalángicas.
- Reflejo de Rossolimo. Con el paciente en decúbito supino, los dedos de la mano se golpean rápida y bruscamente contra la superficie plantar de las falanges distales de los dedos del pie, en dirección a su dorso. El reflejo patológico se manifiesta como una rápida flexión plantar de todos los dedos.
- Reflejo de Bekhterev-Mendel inferior. El paciente está acostado boca arriba y se le da un golpecito con una madeja en el dorso del pie, en la zona de los metatarsianos III-IV. El reflejo patológico consiste en una flexión plantar rápida de los dedos II-V.
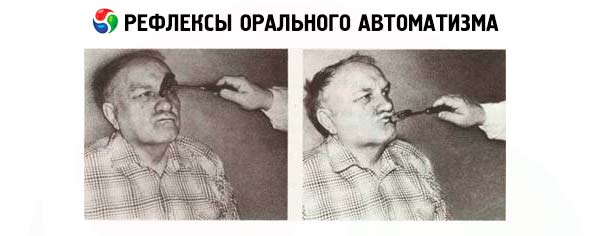
Reflejos de automatismo oral
Algunos de estos reflejos (por ejemplo, el de succión) se observan en niños durante el primer año de vida, pero a medida que el cerebro madura, desaparecen. Su presencia en adultos indica daño bilateral en las vías corticonucleares y una disminución del efecto inhibidor del lóbulo frontal.
- El reflejo de la probóscide se evoca golpeando ligeramente los labios del paciente. Se le pide que cierre los ojos y se le golpean ligeramente los labios con un martillo. Si el reflejo del paciente es positivo, el músculo orbicular de la boca se contrae y los labios se retraen hacia adelante. Esta misma reacción, que se produce al acercar un dedo a los labios del paciente, se denomina reflejo oral a distancia de Karchikyan.
- El reflejo de succión se manifiesta por movimientos involuntarios de succión o deglución en respuesta a una irritación al acariciar los labios cerrados del paciente.
- El reflejo nasolabial de Astvatsaturov se expresa en la extensión de los labios hacia adelante en respuesta a un ligero golpe con un martillo en el puente de la nariz.
- El reflejo palmomental de Marinescu-Radovic se produce al frotar (con una cerilla o el mango de un martillo) la piel de la palma por encima de la eminencia del pulgar; se manifiesta tirando de la piel del mentón hacia arriba (contracción del músculo mentoniano ipsilateral). Este reflejo a veces se detecta incluso en ausencia de patología.
- El reflejo glabelar (del latín glabella, puente nasal) se produce por la percusión en la zona del puente nasal, es decir, al golpear ligeramente con un martillo en un punto situado entre los bordes internos de las cejas. Normalmente, en respuesta a los primeros golpes, el paciente parpadea y luego cesa. Una reacción en la que el paciente continúa cerrando los párpados con cada golpe del martillo se considera patológica. Se observa un reflejo glabelar positivo en casos de daño del lóbulo frontal, así como en algunos trastornos extrapiramidales.
Los reflejos de protección se producen en la parálisis central y son movimientos involuntarios de la extremidad paralizada que se producen en respuesta a una irritación intensa de la piel o el tejido subcutáneo. Un ejemplo de reflejos de protección es el reflejo de acortamiento de Bekhterev-Marie-Foix, que consiste en la flexión de la pierna a nivel de las articulaciones de la cadera y la rodilla, combinada con la dorsiflexión del pie a nivel del tobillo («triple acortamiento» de la pierna) en respuesta a una flexión plantar pasiva intensa de los dedos de la pierna paralizada (u otra irritación intensa).
El reflejo de prensión se observa en casos de daño extenso del lóbulo frontal. Este reflejo se desencadena por una irritación de la palma del paciente en la base de los dedos (por encima de las articulaciones metacarpofalángicas), imperceptible para el paciente, o al tocarla con el mango de un martillo u otro objeto. Se manifiesta como una prensión involuntaria del objeto que irritó la piel. En casos extremos de este reflejo, incluso tocar la palma del paciente puede provocar un movimiento de prensión.

