Médico experto del artículo.
Nuevos artículos
Obstrucción intestinal congénita
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
La obstrucción intestinal congénita es una afección en la que se interrumpe el paso de materia intestinal a través del tracto digestivo.
El artículo describe en detalle las causas y mecanismos de desarrollo, el cuadro clínico y los métodos de diagnóstico, el tratamiento quirúrgico y el pronóstico de la obstrucción intestinal en los recién nacidos.
Causas obstrucción intestinal congénita
Las causas de la obstrucción intestinal congénita son todo un grupo de enfermedades y malformaciones de los órganos abdominales:
- atresia o estenosis intestinal,
- compresión del tubo intestinal (páncreas anular, enterocistoma),
- malformaciones de la pared intestinal (enfermedad de Hirschsprung),
- fibrosis quística,
- violación de la rotación y fijación del mesenterio (síndrome de Ledd, vólvulo del intestino medio).
Patogenesia
La mayoría de los defectos del tubo intestinal ocurren en las primeras etapas del desarrollo intrauterino (4-10 semanas) y se asocian con una formación deficiente de la pared intestinal, la luz intestinal, el crecimiento y la rotación intestinal. Entre la semana 18 y la 20 de desarrollo intrauterino, el feto comienza a deglutir y el líquido amniótico ingerido se acumula sobre la obstrucción, causando expansión intestinal. Las anomalías del desarrollo del páncreas posterior entre la semana 5 y la 7 de desarrollo intrauterino pueden causar una obstrucción completa del duodeno. La fibrosis quística pancreática, de origen genético, en pacientes con fibrosis quística, conduce a la formación de meconio denso y espeso, causa de la obstrucción del íleon a nivel de la sección terminal. La enfermedad de Hirschsprung se origina en un retraso en la migración de las células ganglionares desde las crestas neurales hasta la mucosa intestinal, lo que resulta en una zona aperistáltica a través de la cual se imposibilita el movimiento del contenido intestinal. Cuando el intestino se retuerce, se interrumpe el suministro de sangre a la pared intestinal, lo que puede provocar necrosis y perforación del intestino.
Síntomas obstrucción intestinal congénita
Tras el nacimiento de un niño, el momento de aparición de los signos clínicos y su gravedad dependen no tanto del tipo de defecto como del nivel de obstrucción. Se debe asumir una obstrucción intestinal congénita si se obtienen más de 20 ml de contenido durante la aspiración del estómago del niño inmediatamente después del nacimiento. Hay dos síntomas característicos principales: vómitos con impurezas patológicas (bilis, sangre, contenido intestinal) y ausencia de heces durante más de 24 horas después del nacimiento. Cuanto más distal sea el nivel de obstrucción, más tardíamente aparecen los síntomas clínicos y más pronunciada la distensión abdominal en el niño. La estrangulación (vólvulo intestinal) causa síndrome de dolor, que se caracteriza por episodios de ansiedad y llanto.
Formas
Hay obstrucción intestinal alta y baja, el nivel de división es el duodeno.
En el 40-62% de los casos, la obstrucción duodenal se caracteriza por enfermedades cromosómicas y anomalías del desarrollo combinadas:
- defectos cardíacos,
- defectos del sistema hepatobiliar,
- síndrome de Down,
- anemia de Fanconi
En el 50% de los niños con atresia del intestino delgado se detecta vólvulo intestinal intrauterino, las anomalías combinadas ocurren en el 38-55% de los casos, las aberraciones cromosómicas son raras.
La obstrucción colónica congénita a menudo se combina con defectos cardíacos congénitos (20-24%), del sistema musculoesquelético (20%) y del sistema genitourinario (20%); las enfermedades cromosómicas son raras.
En el íleo meconial, pueden aparecer problemas respiratorios inmediatamente después del nacimiento o pueden producirse daños pulmonares más tarde (forma mixta de fibrosis quística).
En la enfermedad de Hirschsprung es posible una combinación con defectos del sistema nervioso central, del sistema musculoesquelético y síndromes genéticos.
Diagnostico obstrucción intestinal congénita
Las radiografías de los órganos abdominales (simples y con contraste) pueden detectar niveles de líquido en la obstrucción baja, el síntoma de la "doble burbuja" en la obstrucción duodenal, calcificaciones en el íleo meconial o la perforación intestinal prenatal. El diagnóstico de la enfermedad de Hirschsprung se confirma mediante biopsia intestinal e irrigografía.
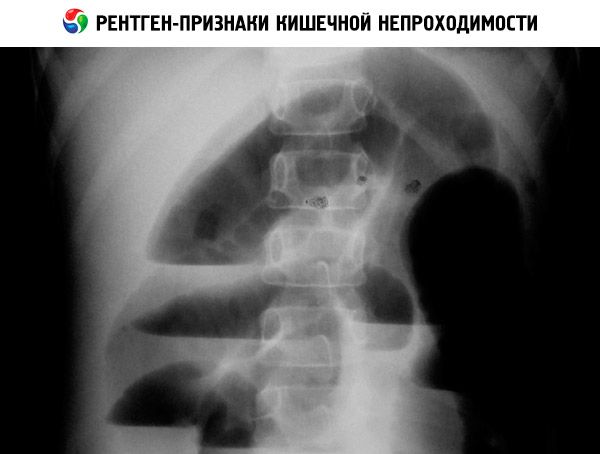
Diagnóstico prenatal
La obstrucción intestinal congénita puede sospecharse a partir de la semana 16-18 del desarrollo intrauterino, por la expansión del intestino o el estómago del feto. El tiempo promedio para diagnosticar la obstrucción del intestino delgado es de 24 a 30 semanas, con una precisión del 57 al 89%. El polihidramnios aparece de forma temprana y se presenta en el 85-95% de los casos; su aparición se asocia a una alteración de los mecanismos de utilización del líquido amniótico en el feto. La obstrucción intestinal congénita del colon no se diagnostica en la mayoría de los casos, ya que el líquido es absorbido por la mucosa intestinal, lo que impide la expansión intestinal. Un criterio importante es la ausencia de haustras y el aumento del tamaño del abdomen.
Cómo examinar?
¿A quién contactar?
Tratamiento obstrucción intestinal congénita
La detección de signos de obstrucción intestinal requiere el traslado urgente del niño a un hospital quirúrgico. En la maternidad, se inserta una sonda nasogástrica para descomprimir el estómago y se establece una evacuación constante del contenido gástrico. Las pérdidas significativas de líquidos con vómitos y hacia el tercer espacio, que a menudo acompañan a la obstrucción intestinal, provocan rápidamente una deshidratación grave, que puede llegar hasta el shock hipovolémico. Por ello, se debe iniciar la terapia de infusión en la maternidad mediante la cateterización de la vena periférica.
La duración de la preparación preoperatoria depende del tipo y nivel de obstrucción intestinal congénita.
Preparación preoperatoria
Si se sospecha que un niño tiene un vólvulo, la operación se realiza con urgencia. En este caso, la preparación preoperatoria se limita a 0,5-1 hora, se administra terapia de infusión a 10-15 ml/(kg x h) y se corrige el equilibrio ácido-base, se prescriben fármacos hemostáticos, analgésicos (trimeperidina a una dosis de 0,5 mg/kg) y, si es necesario, se administra ventilación artificial. Las medidas diagnósticas incluyen determinar:
- grupos sanguíneos y factor Rh,
- KOS,
- nivel de hemoglobina,
- hematocrito,
- tiempo de coagulación sanguínea.
A todos los niños con obstrucción intestinal se les realiza una cateterización venosa central, ya que se espera una terapia de infusión a largo plazo en el período postoperatorio.
En caso de obstrucción intestinal congénita baja, la operación no es tan urgente. La preparación preoperatoria puede durar de 6 a 24 horas, lo que permite realizar exámenes adicionales al niño para identificar anomalías del desarrollo en otros órganos y lograr una corrección más completa de los trastornos hidroelectrolitos existentes. Se realiza un drenaje gástrico constante y un registro estricto de la cantidad de secreciones. Se prescribe terapia de infusión, antibióticos y fármacos hemostáticos.
En caso de obstrucción intestinal congénita grave, la operación puede posponerse de 1 a 4 días. Se realiza un examen completo del niño y se tratan todos los trastornos identificados de los órganos vitales y el estado hidroelectrolítico. Durante la preparación preoperatoria, se realiza un drenaje gástrico constante y se excluye la alimentación. Se prescribe una terapia de infusión de 70 a 90 ml/kg al día; tras 12 a 24 horas de vida, se puede añadir nutrición parenteral. Se corrigen los trastornos electrolíticos y la hiperbilirrubinemia, y se prescribe terapia antibacteriana y hemostática.
Tratamiento quirúrgico de la obstrucción intestinal congénita
El objetivo de la operación es restablecer la permeabilidad del tubo intestinal, garantizando así la alimentación del niño. El alcance de la operación depende de la causa de la obstrucción intestinal:
- colocación de estoma intestinal,
- resección de una sección del intestino con creación de una anastomosis o estoma,
- Anastomosis en forma de T,
- enderezando el giro,
- anastomosis de bypass,
- Apertura de la luz intestinal y evacuación del tapón meconial. Cuidados intensivos en el postoperatorio.
En intervenciones mínimamente invasivas en lactantes a término sin enfermedades concomitantes, la extubación puede realizarse inmediatamente después de la cirugía. En la mayoría de los niños con obstrucción intestinal, está indicada la ventilación mecánica prolongada durante 1 a 5 días después de la cirugía. Durante este tiempo, se administra alivio del dolor mediante infusión intravenosa de analgésicos opioides [fentanilo en dosis de 3-7 mcg/kg xh, trimeperidina en dosis de 0,1-0, mg/kg xh] en combinación con metamizol sódico en dosis de 10 mg/kg o paracetamol en dosis de 10 mg/kg. Si se instala un catéter epidural, es posible utilizar la infusión continua de anestésicos locales en el espacio epidural.
La terapia antibacteriana incluye necesariamente fármacos activos contra bacterias anaerobias. Simultáneamente, es necesario monitorear el estado microecológico, al menos dos veces por semana. Si se observa peristalsis, se realiza una descontaminación oral del intestino.
12-24 horas después de la cirugía, se prescriben medicamentos que estimulan el peristaltismo intestinal: metilsulfato de neostigmina a una dosis de 0,02 mg/kg.
A todos los niños después de una cirugía por obstrucción intestinal congénita se les muestra nutrición parenteral temprana (12 a 24 horas después de la cirugía).
La alimentación enteral completa solo será posible después de 7 a 20 días, y en algunos casos la necesidad de nutrición parenteral persistirá durante muchos meses (síndrome del intestino corto). La alimentación enteral se posibilita cuando se produce el tránsito intestinal. Tras la cirugía por obstrucción duodenal, la alimentación se realiza con mezclas espesas (Frisovom, Nutrilon antirreflujo, Enfamil AR), que promueven la rápida restauración de la motilidad gástrica y duodenal.
En caso de resecciones de intestino grueso o estomas de intestino alto (síndrome del intestino corto), la alimentación se realiza con mezclas elementales (Progestimil, Alfare, Nutrilon Pepti MCT, Humana LP+MCT) en combinación con preparados enzimáticos (pancreatina).
Si después de la operación se conservan todas las secciones del intestino (colostomía, resección de una pequeña sección del intestino), se puede iniciar inmediatamente la lactancia materna.
En todos los casos se prescriben preparados biológicos (lactobacilos acidófilos, bifidobacterias bifidum, premadophilus).
Pronóstico
La tasa de supervivencia tras la cirugía es del 42 al 95 %. Algunos niños necesitan repetir el tratamiento quirúrgico (estadio 2). Si se preservan todas las secciones del tracto gastrointestinal tras la cirugía por obstrucción intestinal congénita, el pronóstico es favorable. Los problemas que surgen se asocian con trastornos nutricionales (desnutrición, alergia) y disbacteriosis. Con resecciones intestinales significativas, se forma un síndrome de intestino corto, que causa importantes problemas nutricionales y desnutrición grave. Se requieren múltiples hospitalizaciones prolongadas para la nutrición parenteral y, en ocasiones, repetidas cirugías. En el caso de la fibrosis quística, el pronóstico es desfavorable.


 [
[