Médico experto del artículo.
Nuevos artículos
Psoriasis limitada
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
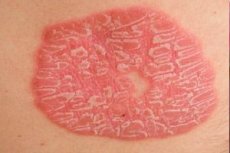
Las erupciones psoriásicas pueden tener una localización específica y aparecer siempre en las mismas zonas del cuerpo. El curso clínico de esta forma de la enfermedad suele ser más leve. Sin embargo, se caracteriza por exacerbaciones frecuentes y persistentes. En la psoriasis limitada, no suele verse afectada más del 10% de la superficie corporal total; algunos autores también indican un porcentaje de daño mayor, de hasta el 40%. Lo fundamental es que la localización de la erupción sea estrictamente constante.
Epidemiología
La frecuencia poblacional de la enfermedad psoriásica, según la mayoría de los estudios, se estima entre el 1% y el 5%, con variaciones significativas según las condiciones climáticas de la región. Por ejemplo, en los países desarrollados de la península escandinava y entre la población indígena del extremo norte de Rusia, la tasa de incidencia se estima en aproximadamente el 4%. En Kuwait, esta cifra es del 0,11% y se considera la más baja del mundo. La prevalencia de la enfermedad no solo se ve influenciada por las condiciones climáticas; la probabilidad de desarrollar psoriasis está determinada por la herencia y se debe a las características de cada subpoblación. Por ejemplo, según observaciones de dermatólogos estadounidenses, los afroamericanos padecen psoriasis con mucha menos frecuencia que los estadounidenses blancos, mientras que prácticamente no se encuentra entre los indígenas americanos. Si bien, en general, en Estados Unidos, más del 7% de la población padece psoriasis.
Según algunos datos, la población indígena de África no es susceptible a esta enfermedad, aunque en Uganda la proporción de psoriasis es del 2,8% de las patologías de la piel, lo que corresponde a la tasa de prevalencia europea.
La mayoría de los pacientes con esta enfermedad (3/4) padecen psoriasis tipo I, de origen genético. Este tipo de enfermedad se manifiesta a una edad temprana y su evolución es más grave. La psoriasis tipo II no está determinada por una predisposición hereditaria, afecta a personas mayores y se caracteriza por una evolución clínica más leve.
Causas psoriasis limitada
La etiología de la psoriasis, incluida la psoriasis limitada, aún no está clara. Existen numerosas hipótesis sobre el origen de la enfermedad, entre las que se atribuye un papel importante a la predisposición genética; se han identificado genes que aumentan la probabilidad de padecerla en sus portadores. La herencia genética participa hasta en un 70% en la formación de la patología, y se estima que la influencia de factores externos es del 30%. La psoriasis, determinada por la predisposición genética, se detecta en la mayoría de los pacientes y su primera manifestación se observa hasta los 25 años. La ausencia de predisposición genética no garantiza la seguridad; simplemente, bajo la influencia de diversos factores externos, la enfermedad puede desarrollarse a una edad más avanzada.
Los factores de riesgo para el desarrollo de la enfermedad son muy diversos. Se cree que la primera manifestación no se debe a un solo factor, sino a una combinación de ellos, que en un momento desfavorable debilita el sistema inmunitario. A veces, el propio paciente no puede identificar las causas visibles, y estas permanecen desconocidas.
Así pues, además de la herencia, la aparición de la enfermedad puede desencadenarse por cambios en los niveles hormonales (pubertad, embarazo, trastornos de la menopausia, tratamiento con fármacos hormonales). Uno de los factores principales son las situaciones estresantes asociadas con un sobreesfuerzo físico o mental severo. Las lesiones superficiales de la piel, los focos de infecciones crónicas (faringitis, sinusitis), la vacunación y la farmacoterapia con ciertos tipos de fármacos (antipsicóticos, citostáticos, inmunoestimulantes, etc.) pueden desencadenar las primeras manifestaciones de la psoriasis. Están en riesgo las personas con alcoholismo, tabaquismo, alergias y diabetes, así como las personas con sobrepeso y enfermedades crónicas, que han cambiado sus condiciones climáticas de residencia.
Se cree que las infecciones bacterianas o virales que sufre el paciente pueden causar mutaciones genéticas y también existe un vínculo entre la raza y la incidencia de la enfermedad.
Las causas de la enfermedad todavía son hipotéticas, sin embargo, las consecuencias y el impacto en la piel, así como otros sistemas del cuerpo, han sido bastante estudiados.
Patogenesia
La patogenia de la enfermedad se asocia con trastornos del sistema inmunitario. Sin embargo, no se sabe con certeza si son primarios o una respuesta inmunitaria al proceso inflamatorio en la dermis.
La piel humana sana se renueva cada cuatro semanas. Durante este período, las células nuevas maduran y las viejas mueren, tras haber cumplido su función, y se desprenden. En zonas con erupciones psoriásicas, este proceso se acelera: la piel se renueva cada tres o cuatro días. Las células inmaduras recién formadas suben a la superficie, mueren casi de inmediato y forman una capa gruesa y masiva. En las zonas con erupciones, se encuentran numerosos linfocitos T, macrófagos y otras células inmunitarias activas, lo que provoca una hiperproliferación de células cutáneas que no tienen tiempo de formarse adecuadamente. Los mediadores proinflamatorios activos presentes en las zonas dañadas de la piel son la histamina, las enzimas hidrolasas, las prostaglandinas y otros productos del metabolismo del ácido araquidónico. Su sobreproducción se debe, hipotéticamente, a las citocinas sintetizadas por los macrófagos o los queratinocitos. En estas zonas, la función barrera de la piel no funciona y la piel se vuelve vulnerable a los efectos adversos.
La enfermedad es individual y requiere un enfoque terapéutico personalizado. Los casos de tratamiento eficaz de la psoriasis como dermatosis primaria confirman una teoría de la patogénesis; sin embargo, no siempre resulta exitoso. El tratamiento de la psoriasis como proceso autoinmune también puede ser eficaz, y a menudo un conjunto de medidas antiinflamatorias resulta eficaz.
El contacto con personas enfermas no es peligroso; incluso una transfusión de sangre de una persona con psoriasis a una persona sana no provocará la enfermedad en esta última.
Todas las hipótesis todavía tienen derecho a existir, pero no hay confirmación absoluta de ninguna de ellas, y cada teoría tiene además suficientes refutaciones.
Síntomas psoriasis limitada
La erupción se localiza en zonas del cuerpo caracterizadas por piel más seca (por ejemplo, las superficies extensoras de las extremidades [codos], la cabeza y la región lumbar). Los primeros signos son una erupción papular roja, con un diámetro aproximado del tamaño de la cabeza de un alfiler. Las pápulas tienen límites bien definidos. Son propensas a crecer formando placas cubiertas de escamas de color gris plateado. El tamaño de las placas psoriásicas es muy variable, desde unos pocos milímetros hasta 10 cm. Las zonas afectadas no suelen picar demasiado. Las placas psoriásicas se desprenden fácilmente de la superficie, dejando escamas más densas debajo (liquen escamoso).
La proliferación excesiva de queratinocitos en las placas psoriásicas se acompaña de la formación de infiltrados cutáneos y contribuye al engrosamiento de la capa cutánea que sobresale de la piel sana. Una tríada de síntomas indica el origen psoriásico de la erupción:
- La superficie de la placa es de color gris plateado y se parece a una mancha de estearina;
- Si le quitas las placas escamosas, debajo de ellas encontrarás una película terminal, que parece lisa y húmeda;
- rocío de sangre: porciones de sangre en forma de gota que aparecen en la película.
La piel cubierta de placas psoriásicas suele estar seca, a veces se agrieta y supura; las zonas donde se localiza la erupción se caracterizan por una sensación de tirantez de la piel.
La enfermedad psoriásica tiene una evolución ondulada, típica de cualquier forma de la enfermedad. La psoriasis limitada suele caracterizarse por recaídas frecuentes y persistentes.
Etapa
Las etapas de manifestación se dividen convencionalmente en:
- progresiva: se caracteriza por la aparición constante de nuevas erupciones de color rojo brillante que evolucionan en un eritema pruriginoso con límites claros;
- estacionario: no aparecen nuevas erupciones, el crecimiento de las lesiones antiguas se detiene, el borde limitante (hasta ≈ 5 mm) se seca y las placas se cubren con placas escamosas;
- regresiva: la erupción desaparece, la desaparición comienza desde el centro de las lesiones hacia su periferia.
Formas
El liquen escamoso presenta diversas variedades clínicas, siendo la más común la psoriasis vulgar limitada. La descripción anterior corresponde a este tipo. Las placas psoriásicas se localizan preferentemente en los pliegues externos de las extremidades (codos, rodillas), el cuero cabelludo y, con menor frecuencia, en el cuerpo, por ejemplo, en la región lumbar. La erupción casi nunca afecta la cara, aunque ocasionalmente se extiende a la parte superior de la frente. Las pequeñas áreas dañadas de piel lisa casi no pican; sin embargo, las erupciones seborreicas pican mucho. En el cuero cabelludo, pueden presentarse pequeñas placas separadas, que a veces se fusionan en un eritema continuo, agrietado y con exudado. Las erupciones en el cuero cabelludo, detrás de las orejas, en la zona de la nariz, los labios, el pecho y entre los omóplatos se denominan psiasis seborreica. Las placas de esta localización se caracterizan por contornos borrosos y su color no es gris plateado, sino amarillento. En el cuero cabelludo hay exceso de caspa, enmascarando las placas, pueden bajar a la frente y cuello (coronilla psoriásica).
La forma clínica de la enfermedad pustulosa limitada es la psoriasis palmoplantar de Barber. Suele tener un curso benigno y afecta principalmente a personas que realizan trabajos manuales con sustancias cáusticas. Las placas psoriásicas están cubiertas de pústulas (ampollas dolorosas llenas de exudado inflamatorio estéril), rodeadas de piel edematosa, inflamada y descamada.
Cualquier forma de psoriasis puede ser localizada, aunque casi siempre pueden encontrarse placas psoriásicas de diferente tipo y en otros lugares del cuerpo del paciente.
Inversa (intertriginosa): las manchas dolorosas se localizan en zonas donde se encuentran grandes pliegues naturales (interdigitales, anogenitales, axilares y debajo del pecho) y tienen un aspecto atípico. Prácticamente no se descama, su superficie es brillante y, a menudo, rojiza. El diagnóstico de esta forma de la enfermedad presenta algunas dificultades.
La erupción papilomatosa suele localizarse alrededor de los tobillos, las muñecas, el empeine y el tercio inferior de la espinilla. La erupción se presenta en forma de pápulas redondas, convexas sobre la superficie cutánea. Las recaídas prolongadas y la fricción mecánica provocan cambios hipertróficos en la piel en estas zonas. Existe riesgo de malignidad.
La onicodistrofia psoriásica (psoriasis ungueal) consiste en la destrucción de la estructura ungueal y del lecho periungueal; si el proceso se prolonga, puede producirse hiperfragilidad ungueal u onicólisis (desaparición de la uña). La artropatía psoriásica suele manifestarse de esta manera.
Por lo general, en las primeras manifestaciones de la enfermedad, las lesiones son limitadas y afectan pequeñas áreas del cuerpo. Con el tiempo, el área afectada aumenta y se observa una progresión de la enfermedad. Se considera una etapa leve de dermatosis cuando el daño afecta hasta el 3% de la superficie corporal; entre el 3% y el 10%, moderada; y más del 10%, grave.
No consultar a un médico a tiempo ante el problema de las erupciones psoriásicas, incluso en una zona muy limitada, puede tener consecuencias y complicaciones muy graves. En la fase inicial, generalmente leve, de la enfermedad, la exacerbación se alivia con tratamientos externos; en caso de un proceso extendido, se utilizan agentes terapéuticos más potentes.
Además, la piel inflamada puede infectarse, lo que provoca supuración, hinchazón y eritema, lo que dificulta el diagnóstico y el tratamiento.
Diagnostico psoriasis limitada
El diagnóstico comienza con un examen visual. Si se detectan signos de la tríada psoriásica, se interroga al paciente para determinar los eventos que precedieron a la enfermedad. Se le prescriben las pruebas de laboratorio necesarias. Por lo general, con psoriasis limitada al inicio de la enfermedad, los resultados de las pruebas no superan los límites normales.
En caso de complicaciones y de una zona de daño significativa, aunque limitada, los análisis de sangre muestran una inflamación intensa, la presencia de trastornos del sistema endocrino o reumatismo.
En ocasiones, para aclarar el diagnóstico, se toma una muestra de piel para biopsia. El estudio debería revelar queratinocitos subdesarrollados histológicamente, su hiperproliferación (cuerpos de Rete), exceso de inmunocitos en la zona afectada y formación acelerada de nuevos capilares en la misma.
El principal método de diagnóstico instrumental de la enfermedad psoriásica es la dermatoscopia. Si es necesario, se realizan diagnósticos auxiliares según lo prescrito por el médico tratante para evaluar el funcionamiento de otros sistemas corporales y la presencia de enfermedades en otros órganos internos: radiografía, ecografía abdominal y tiroides, y electrocardiografía.
Diagnóstico diferencial
El diagnóstico diferencial permite distinguir la psoriasis de enfermedades con síntomas similares. Se realiza a partir de una anamnesis completa, obtenida a partir de signos visuales, resultados de exámenes y pruebas de laboratorio. La enfermedad psoriásica se diferencia del linfoma cutáneo de células T (además de las diferencias observadas, a veces se utiliza la punción del líquido cefalorraquídeo); el liquen plano, cuya localización es similar a la psoriasis papilomatosa («brazaletes» en muñecas y tobillos, que ocasionalmente afecta las uñas); el liquen crónico (simple y rosado); el eccema numular; la candidiasis; la dermatitis seborreica; la dermatofitosis y la sífilis secundaria.
¿A quién contactar?
Tratamiento psoriasis limitada
Las lesiones psoriásicas locales leves suelen responder bien al tratamiento local. Sin embargo, cabe recordar que la remisión a largo plazo solo es posible con un estilo de vida saludable y el cumplimiento de ciertas normas dietéticas. Se excluyen los alimentos enlatados, grasos, ahumados y salados, así como los productos que causan reacciones alérgicas, y se prohíbe el alcohol y el tabaco. Dado que la reacción a un mismo producto varía según la persona, las recomendaciones dietéticas para los pacientes pueden no coincidir. No obstante, la perspectiva general sobre la organización de la nutrición en la enfermedad psoriásica sugiere un predominio de productos alcalinos en la dieta (70-80%), y la mitad de ellos se deben consumir preferiblemente crudos.
El tratamiento comienza con la prescripción de ungüentos o lociones externas más simples, no hormonales.
Por ejemplo, el ungüento salicílico, que se incluye en muchos medicamentos para la psoriasis. Este producto tiene potentes propiedades antiinflamatorias y desinfectantes, y además exfolia eficazmente las células muertas de la piel. Para la psoriasis, se utiliza un ungüento salicílico al 2%. Su desventaja es su fuerte efecto secante, por lo que a veces se mezcla con vaselina. Este ungüento no debe combinarse con otros medicamentos de acción local.
Además, las preparaciones a base de zinc o una combinación de zinc y ácido salicílico son eficaces. Por ejemplo, el aerosol Zinokap. Esta es la forma de administración más cómoda; la irrigación de las zonas afectadas se realiza a distancia. Para las formas seborreicas de psoriasis, existe una boquilla especial. El fármaco posee propiedades antiproliferativas y antisépticas pronunciadas, y prácticamente no causa efectos secundarios ni sobredosis. Puede usarse a partir del año de edad. Se pulveriza sobre las zonas afectadas dos o tres veces al día. La duración del tratamiento es de un mes a un mes y medio.
También se utilizan ungüentos a base de alquitrán de abedul, como el ungüento de Wilkinson, un fármaco combinado que contiene alquitrán, azufre purificado, aceite de naftaleno y jabón verde. La acción de los componentes del ungüento se limita a la reabsorción de infiltrados y al suavizado de la piel, además de proporcionar una analgesia suave. Posee propiedades desinfectantes y antiparasitarias, lo que permite su uso en infecciones fúngicas asociadas. La presencia de azufre en su composición favorece la formación de compuestos queratoplásticos con sustancias orgánicas, restaurando la superficie cutánea dañada. El producto se aplica dos veces al día durante dos semanas, con un descanso de un mes. El ungüento no se utiliza para la psoriasis seborreica.
El medicamento moderno Daivonex, disponible en crema y solución, tiene como ingrediente activo el calcipotriol (análogo de la vitamina D). Inactiva los linfocitos T e inhibe la hiperproliferación de queratinocitos. Se espera que su efecto terapéutico sea bastante rápido, en dos semanas. Puede usarse tanto de forma independiente como en combinación con glucocorticosteroides y ciclosporina, y no debe administrarse simultáneamente con fármacos salicílicos.
Los ungüentos hormonales actúan rápidamente. Dermovate, con el ingrediente activo propionato de clobetasol, se considera el más eficaz. Se presenta en ungüento o crema, que se utiliza para tratar erupciones cutáneas una o dos veces al día. Duración de uso: no más de 28 días; la dosis semanal no debe exceder los 50 g. Un efecto secundario puede ser el desarrollo de psoriasis pustulosa.
Las presentaciones tópicas que contienen glucocorticosteroides se consideran relativamente seguras. Sin embargo, solo deben usarse según lo prescrito por un dermatólogo. Su efecto es perceptible casi de inmediato, pero es de corta duración. Estos ungüentos y soluciones son adictivos y causan síntomas de abstinencia, por lo que conviene reflexionar antes de iniciar la terapia hormonal.
Cualquier medicamento, incluso los que contienen ingredientes naturales, puede causar reacciones alérgicas y, en lugar de la mejoría esperada, agravar el proceso. Antes de comenzar el tratamiento, puede realizar una prueba cutánea en una zona sensible y sana de la piel, por ejemplo, la cara interna del antebrazo. Aplique una capa fina de ungüento por la noche y espere hasta la mañana siguiente. Si al despertar no nota enrojecimiento ni sarpullido, puede empezar a usarlo.
Las vitaminas se utilizan en la terapia compleja de la enfermedad psoriásica. Es difícil subestimar la importancia de la vitamina A en la regeneración de la piel. La vitamina D previene enfermedades cutáneas y elimina la descamación, y las propiedades antioxidantes de las vitaminas C y E se utilizan en el tratamiento de la psoriasis. Si es necesario y según las indicaciones, se pueden recetar vitaminas de otros grupos.
En caso de erupciones localizadas se utiliza con éxito el tratamiento fisioterapéutico: terapia PUVA, terapia láser, en particular irradiación sanguínea con láser, terapia magnética, electroforesis medicinal y fonoforesis.
Generalmente no se utiliza tratamiento quirúrgico para la psoriasis limitada. En casos avanzados de artropatía psoriásica, se emplean métodos quirúrgicos reconstructivos.
Tratamiento alternativo
La psoriasis localizada es una enfermedad grave que se ha tratado durante mucho tiempo, por lo que existen numerosas recetas populares que alivian la afección. Antes de usar un tratamiento popular, es recomendable consultar con un dermatólogo y tener en cuenta que los remedios populares también pueden causar reacciones alérgicas.
En el tratamiento de erupciones psoriásicas locales, la brea de abedul es eficaz. Se elabora a partir de corteza de abedul y los métodos de limpieza modernos permiten su uso seguro.
El alquitrán de abedul tiene una composición bastante compleja que le permite suavizar la capa externa de la epidermis, exfoliando las células muertas y ayudando a restaurar la suavidad de la piel. Además, tiene un efecto antimicrobiano e insecticida, y junto con el estrato córneo afectado, elimina los microbios que se han asentado allí. Todo esto ayuda a reducir la inflamación y normalizar el proceso de proliferación celular de la piel. El alquitrán puede causar una reacción alérgica, por lo que antes de comenzar el tratamiento, es necesario realizar una prueba: se recomienda aplicar un poco de alquitrán en la piel interna del codo con un hisopo de algodón y esperar media hora. Si no hay reacción, puede usarlo sin temor. El tratamiento con alquitrán debe realizarse siguiendo unas sencillas reglas:
- Antes del procedimiento, especialmente en caso de erupciones antiguas, es aconsejable tomar un baño con hierbas y aceites medicinales;
- Después de utilizar alquitrán aumenta la fotosensibilidad de la piel, es necesario protegerse del sol y cubrir las zonas tratadas con tela ligera y transpirable;
- Se recomienda realizar los procedimientos todos los días antes de acostarse, ya que el olor a alquitrán permanece incluso después de un enjuague minucioso y desaparece durante la noche;
- Durante el tratamiento es necesario controlar el funcionamiento del sistema urinario (realizar periódicamente un análisis de orina).
- Receta n.° 1. Es preferible comprar alquitrán de farmacia, envasado en un frasco de vidrio (no de plástico). Aplique alquitrán en las zonas afectadas al inicio del tratamiento durante 10 minutos (durante varios días) y luego enjuague solo con jabón de alquitrán. Aumente gradualmente el tiempo de aplicación de 1 a 2 minutos, hasta media hora o un máximo de 40 minutos. Continúe el tratamiento hasta lograr la remisión completa. El efecto se nota desde los primeros días. La piel de las zonas de aplicación puede adquirir un tono oscuro debido al alquitrán, que luego desaparecerá.
- Receta n.° 2. Utiliza alquitrán con un 2 % de ácido bórico. Se recomienda aplicar esta mezcla con un cepillo duro y enjuagar después de media hora. Luego, lubricar las zonas afectadas con una crema suavizante a base de lanolina.
- Receta n.° 3. Mezcla 50 ml de aceite de ricino y la misma cantidad de alquitrán con 100 g de miel y claras de huevo batidas de dos huevos de gallina caseros. Refrigera durante tres días. Aplica una capa fina en las zonas afectadas todas las noches antes de acostarte durante un mes. Repite el tratamiento si es necesario.
La fitoterapia tampoco se queda atrás. El tratamiento herbal de la psoriasis se realiza tanto externa como internamente.
Puedes preparar un ungüento con celidonia seca. Muele la celidonia hasta convertirla en polvo y mézclala con grasa de pavo. Hierve la mezcla a fuego lento al baño María durante al menos una hora y déjala enfriar. Aplícala en las zonas afectadas de la piel.
Infusiones de hierbas:
- hacer una mezcla de hierbas secas picadas en las siguientes proporciones: tres partes de hierba de sucesión, una parte de raíz de valeriana, una de celidonia y una de hipérico, verter 200 ml de agua hirviendo sobre una cucharada de la mezcla y dejar cocer a fuego lento al baño maría durante un cuarto de hora, enfriar, colar y beber medio vaso dos veces al día después de las comidas;
- Vierta 400 ml de agua hirviendo en un termo, agregue 40 g de pensamiento silvestre y la misma cantidad de celidonia, deje reposar durante dos o tres horas, enfríe y tome dos cucharadas tres veces al día antes de las comidas (guarde la infusión en el refrigerador por no más de dos días, después de este período, viértala y haga una nueva).
En verano, cuando estés en tu casa de campo o en otro lugar ecológicamente limpio, puedes lubricar cada punto con jugo de celidonia fresco; al final del verano, puedes lograr la remisión de esta manera.
La homeopatía puede aliviar significativamente la condición de un paciente con psoriasis. Es un tratamiento muy efectivo que puede mejorar la calidad de vida y casi llevar a una recuperación completa. El tratamiento con dosis bajas implica un tratamiento a largo plazo, pero minimiza los efectos secundarios y las reacciones adversas. El tratamiento más efectivo es el prescrito por un médico homeópata, teniendo en cuenta todas las características de salud del paciente y sus antecedentes familiares. Las prescripciones son completamente individuales; por lo tanto, la mejoría terapéutica se produce a largo plazo, y con paciencia y seguimiento de las recomendaciones, se pueden evitar las recaídas. En el tratamiento de la psoriasis limitada, se utilizan fármacos como Aquifolium (psoriasis seborreica), Crotalus horridus (palmar), Manganum y Phosphorus (superficies extensoras); sin embargo, al prescribir, no solo se tiene en cuenta la localización de la erupción.
Se pueden usar medicamentos homeopáticos de farmacia, pero carecen de lo principal: la individualidad. Sin embargo, también pueden ser útiles, tanto en monoterapia como en combinación con otros remedios caseros.
Prevención
La principal medida preventiva para la psoriasis limitada es un estilo de vida saludable y una dieta sana, y esto también se aplica a los períodos de latencia.
Es necesario depurar regularmente el organismo de toxinas para eliminar la sobrecarga de la piel. Vigile el funcionamiento normal de los intestinos, evitando el estreñimiento, la diarrea o sus síntomas.
Los pacientes con formas estacionales de psoriasis deben tener en cuenta esta característica de su cuerpo, por ejemplo, visitando soláriums en invierno, realizando fisioterapia o evitando la radiación solar cubriendo el cuerpo con ropa, sombrillas y sombreros con ala.
Evite comer en exceso y tenga cuidado con los medicamentos al tratar otras enfermedades.
Cocine con sal marina, tome baños con sal marina o rocíe agua de mar sobre las áreas afectadas diariamente.
Consumir regularmente aceite de linaza, levadura de cerveza y ortiga (en cualquier forma: fresca - en ensaladas y borscht; seca - en té e infusión), excluir el gluten y los productos lácteos de la dieta por un tiempo, si la condición mejora, entonces vale la pena excluirlos para siempre.
Pronóstico
Oficialmente, la enfermedad se considera incurable; sin embargo, el pronóstico, especialmente para la psoriasis limitada, es relativamente favorable. Actualmente, es posible lograr largos periodos de latencia, aunque requiere esfuerzo, pero vale la pena. El estricto cumplimiento de las recomendaciones médicas, una dieta equilibrada y un estilo de vida saludable ofrecen resultados significativos. La medicina alternativa en foros promete una cura completa, pero la predisposición del paciente a las erupciones psoriásicas persiste para siempre.
Muchos están interesados en la cuestión del servicio militar para jóvenes con manifestaciones de psoriasis. La psoriasis limitada y el servicio militar son conceptos incompatibles, y lo más probable es que el joven sea reconocido parcialmente apto para el servicio; es decir, en tiempos de paz, estas personas no son convocadas. Sin embargo, esta cuestión es competencia del reconocimiento médico militar.


 [
[