Médico experto del artículo.
Nuevos artículos
Adamantinoma del maxilar superior e inferior
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
El adamantinoma, una enfermedad muy poco frecuente, es una formación maligna del sistema óseo. Su especificidad radica en que este tumor surge de las estructuras celulares del esmalte. Actualmente, la enfermedad se encuentra en fase de estudio, ya que su etiología aún presenta muchos puntos controvertidos y poco claros.
Epidemiología
El adamantinoma se considera un tumor maligno muy poco frecuente (localmente maligno en el 0,15%). Según las estadísticas, su frecuencia de detección oscila entre el 0,3 % y el 0,48 % de todas las patologías óseas oncológicas registradas.
El adamantinoma afecta principalmente a hombres de 50 a 60 años. Sin embargo, se han detectado casos en mujeres de entre 25 y 35 años, e incluso en recién nacidos.
La localización predominante del adamantinoma es la zona mandibular (en el 90% de los pacientes). Sin embargo, en algunos casos, la patología se registró en la tibia.
Causas adamantinomas
Las razones de la aparición del tumor siguen siendo un misterio para los científicos hoy en día. Aún no hay una respuesta clara. Solo existen suposiciones que suelen hacer ciertos autores de artículos científicos.
Algunos expertos creen que el adamantinoma es consecuencia del desarrollo anormal del germen dental. Otros científicos insisten en que su origen está asociado con las estructuras epiteliales de los tejidos mucosos de la cavidad oral. Un tercer grupo de especialistas está convencido de que el tumor se origina en los islotes odontogénicos de Malassez, elementos del epitelio.
Además, existe una cuarta versión: la aparición de adamantinoma a partir de la capa epitelial de formaciones quísticas foliculares.
Dado que se desconocen las causas del tumor, también se cuestionan muchos factores de riesgo. Anteriormente, se asumía que la enfermedad podía ser causada por traumatismos o daños tisulares debido a otras patologías.
Patogenesia
Anteriormente, la enfermedad se identificaba con un endotelioma, y solo a partir de 1913 se describió como una enfermedad independiente (en aquel entonces, se trataba de un adamantinoma primario de la tibia). En aquel entonces, los médicos asumieron el origen teórico del tumor a partir del tejido epitelial embrionario del germen dentinario. Esta versión existió durante bastante tiempo, hasta que los científicos señalaron la posible histogénesis de la neoplasia.
En la década de 1930, el adamantinoma se clasificó como un tumor epitelial primario. Sin embargo, esto no puso fin a la patogénesis de la enfermedad. Ya entre 10 y 20 años después, los especialistas describieron casos de adamantinoma en los huesos en el contexto de una displasia fibrosa. Como resultado, las teorías sobre el origen del tumor comenzaron a divergir aún más: se sugería una etiología vascular, un tipo de angioblastoma, etc.
Actualmente, el mecanismo patogénico no se ha esclarecido por completo. La mayoría de los expertos han decidido que lo más lógico es clasificar los adamantinomas como variedades de endotelioma, ya que estos tumores presentan una estructura similar. Mediante una cuidadosa microscopía electrónica, los científicos han indicado una estructura celular compleja de la neoplasia, y su histología es variable, lo que dificulta la descripción del tumor.
Síntomas adamantinomas
El desarrollo del adamantinoma suele ser lento, gradual e indoloro.
Los primeros signos pueden manifestarse con la aparición de edema o una ligera hinchazón. Sin embargo, como demuestra la práctica, pueden pasar varios años (e incluso décadas) entre la aparición del edema y la consulta médica.
En casos aislados, el adamantinoma se desarrolla de forma rápida y violenta, acompañado de síntomas locales y generales pronunciados, con propagación de metástasis a través de la sangre y la linfa.
Si el adamantinoma se desarrolla en la zona mandibular, con el tiempo se observa deformación facial, el paciente comienza a experimentar dificultades para hablar, tragar y masticar, y aparecen sensaciones dolorosas. Si el tumor alcanza un tamaño considerable, es posible que se presenten hemorragias, ulceración de la mucosa y fracturas patológicas de los huesos mandibulares.
El adamantinoma mandibular se localiza con mayor frecuencia en la zona del ángulo o la rama. En la mayoría de los casos, se asemeja a un quiste, pero no presenta una cápsula bien definida. Si estos quistes se localizan varias veces, se fusionan y se transforman en grandes formaciones. Generalmente, se trata de un tumor gris, elástico y maleable. Las cavidades de la neoplasia contienen un contenido amarillento (a veces de consistencia coloidal). El tejido óseo que rodea al adamantinoma se caracteriza por su delgadez. El tumor puede crecer profundamente, provocando la deformación de los huesos faciales.
El adamantinoma de la tibia se desarrolla con la formación de un foco destructivo difuso significativo. En algunos casos, se observa la fusión de varios focos esféricos y, en ocasiones, se detectan alteraciones patológicas de la integridad ósea. Se considera típica la aparición de cambios destructivos primarios en la capa cortical del hueso largo, seguidos de su destrucción y daño a la cavidad medular y la diáfisis.
El adamantinoma del maxilar superior es extremadamente raro; solo se presenta en casos aislados. Si el maxilar superior se ve afectado, el paciente puede experimentar dificultad para respirar por la nariz. En ocasiones, se presentan alteraciones visuales como visión doble y aumento del lagrimeo. La sensibilidad de la piel en la mitad superior del rostro puede verse afectada. Algunos pacientes presentan dolor sordo, similar a un dolor de muelas común. No se observa deformación facial en el maxilar.
Etapa
Según su tipo estructural, se distinguen dos tipos de adamantinoma: sólido y poliquístico. De hecho, estos tipos no pertenecen a formas independientes, sino que se presentan uno tras otro.
El adamantinoma sólido es la etapa inicial de la neoplasia, que se desarrolla a un ritmo más acelerado, a diferencia de la variante poliquística. El adamantinoma sólido es una formación nodular de densidad variable, con un tono grisáceo o rojizo, con o sin cápsula.
El adamantinoma poliquístico es una combinación de varias formaciones quísticas que contienen secreción clara o marrón. Microscópicamente, se puede detectar la presencia de filamentos epiteliales ramificados típicos o inclusiones con capas de tejido conectivo, con vasos sanguíneos y linfáticos. En la parte central del complejo epitelio, se observan estructuras celulares estrelladas.
Las etapas descritas tienen mucho en común con los cambios estructurales del órgano dental en crecimiento del esmalte.
También existe otra clasificación histológica del adamantinoma:
- tumor de células granulares;
- tumor de células basales;
- tumor acantomatoso (queratina);
- tumor pleomórfico (con presencia de filamentos epiteliales);
- tumor folicular.
Complicaciones y consecuencias
El adamantinoma suele complicarse con enfermedades inflamatorias que conducen a la formación de úlceras y fístulas con secreción serosa o purulenta que penetra en la cavidad oral. Los traumatismos y las lesiones mecánicas de la neoplasia pueden provocar el desarrollo de un proceso inflamatorio purulento u osteomielitis purulenta del tejido óseo adyacente. La fusión ósea y los procesos de osteólisis destructivos, consecuencia de la infiltración, pueden provocar una fractura ósea patológica.
El adamantinoma localmente maligno puede transformarse en un proceso maligno completo, con metástasis por vía linfática y hematógena. Esto ocurre en aproximadamente el 4,5 % de los casos; con mayor frecuencia, esta complicación afecta a pacientes que no recibieron el tratamiento necesario a tiempo.
Diagnostico adamantinomas
El adamantinoma mandibular se detecta durante una exploración oral realizada por un dentista. El diagnóstico se basa en los resultados de la exploración, el interrogatorio del paciente y la presencia de síntomas característicos.
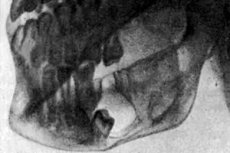
El diagnóstico instrumental implica el uso de radiografías, que se realizan en diferentes proyecciones: panorámica, intracavitaria, lateral y axial. Las imágenes resultantes permiten evaluar el tamaño y el estadio del foco doloroso, así como el estado del hueso dañado.
Los principales signos radiológicos típicos del adamantinoma son:
- la presencia de un tumor sólido, que tiene el aspecto de pequeños nódulos oscuros divididos por membranas óseas;
- la presencia de un tumor quístico, con áreas de destrucción o con áreas afectadas divididas por membranas óseas;
- hinchazón o deformidad mandibular en forma de bahía;
- esclerosis y adelgazamiento de los huesos mandibulares;
- cambios destructivos en el proceso alveolar, deformación y alteración de la colocación de las raíces dentales (no en todos los casos);
- Procesos destructivos en la región angular de la mandíbula inferior, hasta el proceso coronoideo.
La zona afectada puede ser de tamaño pequeño o extenderse sobre grandes áreas de tejido: el médico seguramente lo notará durante el examen.
Un componente importante del diagnóstico del adamantinoma es la confirmación o exclusión de la naturaleza oncológica de la enfermedad. Para ello, el médico puncionará la neoplasia. Posteriormente, se realizarán pruebas citológicas en el líquido recolectado. En caso de un proceso benigno, el análisis indicará la presencia de fibrina, células sanguíneas, colesterol, células lipídicas granulares y estrelladas.
¿Qué es necesario examinar?
Diagnóstico diferencial
El diagnóstico diferencial del adamantinoma se realiza con quistes dentales inflamatorios, carcinoma y quiste de las glándulas salivales, osteoblastoclastoma y otras formaciones tumorales.
¿A quién contactar?
Tratamiento adamantinomas
El adamantinoma solo se cura completamente mediante cirugía. Si la enfermedad se acompaña de procesos purulentos, se prescribe previamente un tratamiento antibacteriano con saneamiento de la cavidad bucal.
El tratamiento quirúrgico del adamantinoma puede variar según el tamaño de la neoplasia y la extensión de la infección a los tejidos adyacentes. Si la patología se detecta en una etapa temprana, la extirpación puede realizarse sin afectar la integridad de la mandíbula; este tratamiento es más adecuado, ya que permite preservar su funcionalidad en mayor o menor medida. Durante la intervención quirúrgica, tras la enucleación del tumor, se lavan las paredes de la cavidad con una solución de fenol. Esto permite que se produzcan procesos de necrosis en los tejidos epiteliales restantes, lo que sirve como medida preventiva para la recurrencia del adamantinoma.
Si la neoplasia ha crecido significativamente, el cirujano la extirpa, afectando parcialmente la integridad del hueso maxilar. Al extirpar una gran área de tejido óseo, es posible realizar cirugía plástica ósea con estructuras ortopédicas.
El tratamiento del adamantinoma después de la cirugía implica tomar antibióticos, fisioterapia y nutrición dietética con exclusión de alimentos gruesos y densos.
La velocidad de recuperación del cuerpo en el período postoperatorio depende tanto del cumplimiento regular de las órdenes del médico como del cumplimiento de las reglas generales de rehabilitación.
Durante las 24 horas posteriores a la operación, el paciente debe permanecer en reposo absoluto y en cama. El descanso y un buen sueño ayudarán a que el cuerpo se recupere más rápido. Se pueden usar compresas frías para aliviar la inflamación y el dolor posoperatorio. Se aplican durante unos 15 minutos.
Si la cirugía se realizó en los huesos maxilares, se le prescribirá al paciente una dieta durante un tiempo, con el consumo exclusivo de alimentos líquidos y en puré. Si el adamantinoma se extirpó de otros huesos, el médico prescribirá un programa de rehabilitación individualizado, teniendo en cuenta la condición del paciente y sus capacidades motoras.
Medicamentos
Los medicamentos que deben tomarse después de la cirugía para extirpar el adamantinoma y en qué cantidades deben ser determinados exclusivamente por el médico tratante. Con frecuencia, el médico puede recomendar tomar complejos vitamínicos (las vitaminas A, E y C son especialmente importantes). Los medicamentos más sencillos y accesibles en esta categoría son las pastillas de ácido ascórbico, las cápsulas Aevit, las pastillas Undevit y Hexavit. Cualquier enfermedad, incluido el adamantinoma, cursa con una disminución de las defensas del organismo. Si se toman medidas a tiempo y se fortalece el sistema inmunitario, es posible no solo prevenir el desarrollo de complicaciones, sino también prevenir la recaída de la neoplasia. Las prescripciones del médico durante el período de rehabilitación deben incluir necesariamente vitaminas para apoyar al cuerpo y fortalecer sus defensas internas.
Los antibióticos y las sulfonamidas se utilizan para prevenir infecciones y eliminar los signos de inflamación en los tejidos dañados. Entre estos fármacos, los más populares son la ciprofloxacina, la ampicilina, el etazol y la sulfazina.
Además, el médico puede recetar medicamentos que mejoran la circulación sanguínea: Ácido nicotínico, Trental, Pentoxifilina.
Los antiinflamatorios no esteroideos ayudan a aliviar el dolor y a estabilizar la temperatura corporal. Los medicamentos más populares en esta categoría son el diclofenaco, el ibuprofeno y el ácido acetilsalicílico.
Método de administración y dosificación |
Efectos secundarios |
Instrucciones especiales |
|
Ciprofloxacino |
Se prescribe por vía oral a dosis de 0,125-0,5 g dos veces al día durante 1-2 semanas. |
Rara vez: alergia, alteración del gusto, dolor abdominal, diarrea. |
Los comprimidos no deben tomarse con agua mineral alcalina. |
Sulfazina |
Tomar 1-2 g diariamente hasta que el estado del paciente se normalice. |
A veces: náuseas, vómitos, hematuria. |
No se recomienda el medicamento durante el embarazo. |
Pentoxifilina |
Tomar por vía oral, 2 comprimidos (0,2 g) tres veces al día después de las comidas, sin masticar. La duración del tratamiento es de 2 a 3 semanas. |
Dolor de cabeza, alteración del sueño, dolor en la zona del corazón, dispepsia. |
El medicamento está contraindicado durante el embarazo y para el tratamiento de niños menores de 12 años. |
Ibuprofeno |
Se prescribe en comprimidos de 200 mg hasta 4 veces al día, preferiblemente durante no más de cinco días. |
Dolor abdominal, zumbido en los oídos, mareos, alteraciones del sueño, alergias. |
El medicamento se utiliza en tratamientos cortos, con seguimiento del estado del sistema digestivo. |
Tratamiento de fisioterapia
Los métodos fisioterapéuticos son un complemento importante al tratamiento conservador del adamantinoma en el postoperatorio. Los procedimientos fisioterapéuticos ayudarán a reducir la intensidad de la inflamación, aliviar el dolor y prevenir la infección de la herida.
Como regla general, los médicos recomiendan prestar atención a los siguientes tipos de tratamiento:
- irradiación ultravioleta de la membrana mucosa utilizando un espectro de radiación corto o integral, comenzando con 2 biodosis, aumentando gradualmente a 5-6 biodosis (por curso - hasta 6 sesiones);
- fluctuación de diez minutos en la cantidad de cinco a seis sesiones;
- Terapia SMV de 5 a 7 minutos por procedimiento;
- electroforesis con anestésicos (para el dolor), por ejemplo, con trimecaína;
- terapia magnética con campo magnético pulsante en modo pulso (1:1 o 1:2), durante 25-30 minutos, en una cantidad de 12-16 procedimientos.
Remedios populares
Como complemento a la medicación habitual para el adamantinoma, el médico puede recomendar recetas tónicas y analgésicas de la medicina tradicional. Por ejemplo:
- Para el adamantinoma tibial, use una compresa con un medicamento a base de acacia blanca: mezcle flores de acacia con sal de mesa en una proporción de 10:1, deje actuar durante al menos tres horas y aplique como compresa sobre la zona afectada. No aplique esta compresa si la piel está dañada (con grietas, rasguños o cortes).
- En caso de adamantinoma, la tintura de castaño de Indias ayudará a aliviar la afección. Las flores de la planta se vierten con vodka en una proporción de 1:1 y se conservan en un lugar oscuro durante 20 días. La tintura se toma por vía oral, 5 ml tres veces al día antes de las comidas, durante un mes.
- Para recuperarse después de la cirugía para eliminar el adamantinoma, utilice la siguiente bebida: mezcle 50 ml de jugo fresco de hipérico con 200 ml de leche y beba por la mañana en ayunas.
- En el postoperatorio, es útil beber compota de manzanas ácidas, por ejemplo, de "Antonovka". Para prepararla, se cortan tres manzanas medianas en rodajas, se vierte agua, se lleva a ebullición, se retira del fuego y se tapa. Después de tres horas, se puede beber la bebida, preferiblemente en ayunas.
Tratamiento a base de hierbas
En el tratamiento del adamantinoma mandibular, el enjuague bucal se considera un procedimiento importante que ayuda a eliminar posibles infecciones, reducir el dolor y prevenir y prevenir la inflamación. El uso de decocciones e infusiones de hierbas complementa eficazmente el tratamiento tradicional prescrito por el médico.
Para aliviar la afección causada por adamantinoma, plantas como la salvia, la manzanilla, la caléndula, el tomillo, el hisopo, la cola de caballo, las hojas de eucalipto, el tomillo y la milenrama son eficaces. Para preparar una infusión medicinal, se vierten dos cucharadas de hierbas en 200 ml de agua hirviendo, se deja reposar y se filtra. La infusión resultante se usa para enjuagarse la boca, cuanto más a menudo, mejor.
La salvia posee excelentes propiedades antiinflamatorias y antisépticas. Para preparar el medicamento, hierva 1 cucharada de la planta durante 20 minutos en 200 ml de agua hirviendo. La decocción se utiliza para enjuagar.
Para aumentar la eficacia del remedio sugerido anteriormente, puedes agregarle un poco de rizoma triturado de la planta de lados escamosos.
El enjuague debe realizarse al menos 10 veces al día. Las infusiones deben prepararse a diario para que estén frescas. El líquido del enjuague no debe estar caliente: la temperatura óptima es de unos 36-37 °C.
Homeopatía
Los medicamentos homeopáticos se prescriben de forma individual, teniendo en cuenta las características del paciente y el estadio de la enfermedad.
Después de la extirpación quirúrgica del adamantinoma, la condición del paciente generalmente mejora después de tomar Árnica o Hipérico.
Se recomienda la quinina para el sangrado postoperatorio.
En presencia de un proceso inflamatorio, Mercury solubilis, Nux Vomica, Phosphorus y Lachesis pueden ayudar.
Por regla general, los medicamentos se prescriben en diluciones bajas, teniendo en cuenta que cuanto menor sea la dilución, con más frecuencia se tomará el medicamento.
Las preparaciones se toman antes de las comidas, aproximadamente media hora antes. Además, no se puede cepillar los dientes ni masticar chicle inmediatamente antes ni después de tomar remedios homeopáticos.
Prevención
No existen métodos específicos para prevenir el adamantinoma, por lo que es muy difícil prevenir la patología con antelación. Se recomienda consultar al dentista periódicamente, al menos una vez cada seis meses, para una revisión preventiva. También debe acudir al médico ante los primeros signos de enfermedades bucodentales.
En la medida de lo posible, se deben evitar daños mecánicos en los huesos, contusiones e impactos. Al instalar prótesis dentales, es necesario seleccionar materiales de alta calidad, y la instalación debe confiarse únicamente a un especialista con experiencia.
Pronóstico
El pronóstico del adamantinoma es positivo en la mayoría de los casos, pero sólo si la neoplasia se detecta y se elimina de manera oportuna.
Sin embargo, hay que tener en cuenta que el adamantinoma tiene una tendencia importante a recidivar, por lo que el paciente está sujeto a observación médica tras la cirugía.


 [
[