Médico experto del artículo.
Nuevos artículos
Adenoma suprarrenal
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
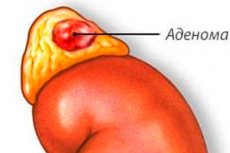
El adenoma suprarrenal es un tumor benigno que se desarrolla en las glándulas suprarrenales, órganos pares ubicados encima de los riñones.
Las glándulas suprarrenales, ubicadas sobre los riñones, producen hormonas. Están compuestas de tejido medular y cortical. El tejido medular suprarrenal, que constituye aproximadamente el 15 % de la masa suprarrenal, responde a la dopamina circulante durante situaciones de estrés mediante la producción y liberación de catecolaminas como parte de la respuesta simpática al estrés. [ 1 ] La corteza suprarrenal se puede dividir en áreas distintas conocidas como zona medular, zona de haces y zona reticular. Cada zona es responsable de la producción de ciertas hormonas, concretamente mineralocorticoides, glucocorticoides y andrógenos, respectivamente.
Los adenomas productores de andrógenos son extremadamente raros y se asocian con mayor frecuencia al carcinoma adrenocortical. [ 2 ], [ 3 ] La producción excesiva de cortisol puede clasificarse según la cantidad de hormona producida y los síntomas asociados. Los adenomas productores de cortisol asociados con síntomas sistémicos se consideran manifestaciones típicas del síndrome de Cushing. Por otro lado, los adenomas que producen cortisol en cantidades menores, sin signos evidentes de hipercortisolismo, se denominan tumores leves de secreción autónoma de cortisol (MACS).
Aquí hay más información sobre causas, síntomas, diagnóstico, tratamiento y pronóstico por separado:
Razones:
- Las causas de los adenomas suprarrenales pueden variar, pero a menudo se desconocen las causas exactas. En algunos casos, pueden estar asociados a mutaciones genéticas o factores hereditarios.
- Es importante señalar que en algunos casos, un adenoma suprarrenal puede ser funcional, es decir, produce un exceso de hormonas, lo que lleva al desarrollo de síntomas y enfermedades relacionados.
Síntomas:
- Los síntomas del adenoma suprarrenal pueden depender del tipo de hormonas que produce y de la cantidad excesiva de estas. Por ejemplo, los síntomas pueden incluir presión arterial alta (hipertensión), sobrepeso, debilidad muscular, disminución de la masa ósea (osteoporosis), irregularidades menstruales en las mujeres, aumento del vello facial y corporal (hirsutismo), entre otros.
Diagnóstico:
- El diagnóstico del adenoma suprarrenal puede incluir varios métodos, como tomografías computarizadas (TC), resonancias magnéticas (RM) y análisis de sangre para determinar los niveles hormonales.
- El diagnóstico preciso determina el tipo de tumor y su actividad funcional.
Tratamiento:
- El tratamiento de los adenomas suprarrenales puede incluir la extirpación quirúrgica del tumor (adenomectomía), especialmente si este es grande, funcional o causa síntomas graves. La cirugía puede realizarse mediante técnicas laparoscópicas, lo que suele permitir un período de recuperación más corto.
- En algunos casos, si el tumor no es funcional y no representa una amenaza grave, el médico puede decidir simplemente monitorearlo.
Predicción:
- El pronóstico depende de muchos factores, como el tamaño y el tipo de tumor, la presencia de síntomas, el éxito de la cirugía y otros. En la mayoría de los casos, si un adenoma suprarrenal se detecta a tiempo y se extirpa con éxito, el pronóstico suele ser favorable.
- Sin embargo, es importante controlar su condición después del tratamiento y consultar regularmente con su médico para detectar recurrencias u otros problemas.
Epidemiología
El creciente uso de la tomografía computarizada (TC) ha provocado un aumento en la incidencia de adenoma suprarrenal. La prevalencia del incidentaloma suprarrenal varía según los criterios utilizados. Estudios basados en TC han reportado una prevalencia de incidentalomas suprarrenales que oscila entre el 0,35 % y el 1,9 %. Sin embargo, una serie de autopsias mostró una prevalencia ligeramente superior, del 2,3 %. [ 4 ]
Los adenomas suprarrenales representan aproximadamente entre el 54% y el 75% de los incidentalomas suprarrenales. [ 5 ] Aunque la mayoría de los estudios indican una prevalencia más alta de adenoma suprarrenal en mujeres que en hombres, [ 6 ], [ 7 ] hay algunos casos predominantemente masculinos, especialmente en un gran estudio coreano. [ 8 ] La edad media del diagnóstico es de 57 años, y los casos notificados cubren un amplio rango de edad, de 16 a 83 años.
Aproximadamente el 15% de los incidentalomas suprarrenales presentan hipersecreción hormonal. La prevalencia reportada de hipercorticismo oscila entre el 1% y el 29%, la de hiperaldosteronismo entre el 1,5% y el 3,3%, y la de feocromocitoma entre el 1,5% y el 11%. [ 9 ]
Causas adenomas suprarrenales
Las causas del adenoma suprarrenal pueden variar y pueden incluir:
- Predisposición genética: Ciertas mutaciones genéticas se asocian con adenomas suprarrenales, tanto hormonalmente activos como hormonalmente inactivos. Sin embargo, los mecanismos exactos que subyacen a su patogénesis siguen sin estar claros. [ 10 ] Algunos casos de adenoma suprarrenal pueden estar asociados con la presencia de mutaciones genéticas hereditarias o antecedentes familiares de la enfermedad. Por ejemplo, los síndromes de hiperplasia suprarrenal hereditaria, como el síndrome de Mendelson, pueden aumentar el riesgo de desarrollar adenoma. [ 11 ]
Las mutaciones en el gen CTNNB1, que proporciona instrucciones para la producción de beta-catenina (vía Wnt/beta-catenina), están asociadas con el desarrollo de adenomas más grandes y no secretores de la corteza suprarrenal. [ 12 ]
Las mutaciones asociadas con nódulos suprarrenales macronodulares productores de cortisol incluyen PRKACA (asociado con adenoma productor de cortisol), [ 13 ], [ 14 ] GNAS1 (asociado con síndrome de McCune-Albright), [ 15 ] MENIN (asociado con neoplasia endocrina múltiple tipo 1)., ARMC5 (asociado con hiperplasia suprarrenal macronodular bilateral primaria), APC (asociado con hiperplasia suprarrenal macronodular bilateral primaria) y FH (asociado con hiperplasia suprarrenal macronodular bilateral primaria). [ 16 ] La hiperplasia suprarrenal micronodular que produce cortisol resulta de PRKAR1A (asociado con enfermedad nodular pigmentaria suprarrenal primaria debido al complejo de Carney alterado), PDE11A (asociado con enfermedad suprarrenal micronodular aislada) y PDE8B (también asociado con enfermedad suprarrenal micronodular aislada). [ 17 ]
Las mutaciones asociadas con los adenomas suprarrenales productores de aldosterona incluyen KCNJ5, que representa aproximadamente el 40% de dichos casos. [ 18 ] Además, las mutaciones en ATP1A1, ATP2B3, CACNA1D y CTNNB1 también están asociadas con esta enfermedad.[ 19 ]
- Mutaciones aleatorias: En casos raros, los adenomas suprarrenales pueden desarrollarse debido a mutaciones aleatorias en las células de la glándula suprarrenal.
- Aumento de la secreción hormonal: El aumento de la producción de ciertas hormonas por parte de las glándulas suprarrenales puede contribuir al desarrollo de un adenoma. Por ejemplo, las glándulas suprarrenales producen hormonas como el cortisol, la aldosterona y la adrenalina, y una mayor liberación de estas hormonas puede propiciar el desarrollo de un tumor.
- Uso no controlado de medicamentos hormonales: El uso prolongado y no controlado de ciertos medicamentos hormonales, como los glucocorticosteroides, puede aumentar el riesgo de adenoma suprarrenal.
- Adenoma idiopático: en algunos casos, la causa del desarrollo del adenoma sigue siendo desconocida y se denomina "idiopático".
Síntomas adenomas suprarrenales
Los síntomas del adenoma suprarrenal pueden variar según su tamaño, actividad funcional y otros factores. Estos son algunos de los posibles síntomas:
- Hipertensión (presión arterial alta): debido a la liberación excesiva de hormonas como la aldosterona o las catecolaminas, el adenoma suprarrenal puede causar presión arterial alta.
- Aumento de peso: Algunos tumores pueden provocar acumulación excesiva de líquido y aumento de peso.
- Hiperpigmentación de la piel: Debido al exceso de producción de ACTH (hormona adrenocorticotrópica) por las glándulas suprarrenales, puede desarrollarse pigmentación de la piel, especialmente en las membranas mucosas y áreas revestidas del cuerpo.
- Trastornos de la glucosa y del metabolismo: El exceso de producción de hormonas por parte de las glándulas suprarrenales puede afectar el metabolismo y causar resistencia a la glucosa y a la insulina.
- Trastornos hormonales: Los síntomas pueden incluir niveles de hormonas como el cortisol (corticosteroides), que pueden provocar el síndrome de Icenko-Cushing, o andrógenos (hormonas sexuales masculinas), que pueden causar síntomas asociados con el hiperandrogenismo en las mujeres.
- Dolor abdominal o de espalda: En algunos casos, el adenoma suprarrenal puede causar molestias o dolor en la zona abdominal o de la espalda.
Complicaciones y consecuencias
El síndrome de Cushing resultante del adenoma suprarrenal productor de cortisol se asocia con una amplia gama de complicaciones, entre las que destacan los trastornos metabólicos y cardiovasculares. [ 20 ] Los efectos secundarios se atribuyen principalmente a un mecanismo de aumento de la resistencia a la insulina causado por el hipercorticismo, que conduce a un aumento posterior de la obesidad abdominal. [ 21 ] En los últimos años, estas complicaciones también se han descrito en adenomas suprarrenales con MACS. [ 22 ], [ 23 ] Además, la sobreproducción de cortisol suprime el eje hipotálamo-hipofisario-tiroideo y estimula la somatostatina, que reduce los niveles de la hormona T3/T4. [ 24 ] El mismo mecanismo de acción también es responsable de la disminución de la producción de la hormona del crecimiento en estos pacientes. [ 25 ]
La complicación más común asociada con los adenomas productores de aldosterona es la hipertensión arterial no controlada. Sin un diagnóstico y tratamiento adecuados, el hiperaldosteronismo primario puede provocar retención de sodio y agua a nivel de la nefrona, lo que resulta en complicaciones como sobrecarga de líquidos, insuficiencia cardíaca, fibrilación auricular e infarto de miocardio. [ 26 ]
En casos raros, los adenomas suprarrenales no funcionantes pueden causar efectos de masa. Sin embargo, es importante destacar que la mayoría de las lesiones lo suficientemente grandes como para causar efectos de masa suelen ser malignas.
Diagnostico adenomas suprarrenales
El diagnóstico del adenoma suprarrenal implica diversos métodos y pruebas que ayudan a detectar la presencia del tumor, determinando su tamaño, naturaleza y ubicación. Estos son algunos de los principales métodos para diagnosticarlo:
- Examen clínico y anamnesis: El médico realiza un examen general del paciente y hace preguntas sobre síntomas que pueden estar asociados con el adenoma suprarrenal, como hipertensión (presión arterial alta), hiperpigmentación (aumento de la pigmentación de la piel), exceso de vello y otros.
- Análisis de sangre:
- Determinación de los niveles de hormonas suprarrenales como cortisol, aldosterona y dehidroepiandrosterona (DHEA).
- Determinación de los niveles de hormona adrenocorticotrópica (ACTH) en sangre.
- Inmunodiagnóstico: Medición de los niveles de 17-hidroxiprogesterona en orina y/o sangre, que pueden estar elevados en algunas formas de adenomas suprarrenales.
- Métodos educativos:
- Tomografía computarizada (TC) y/o resonancia magnética (RM) del abdomen y las glándulas suprarrenales para la obtención de imágenes y caracterización de tumores.
- Ecografía de abdomen y glándulas suprarrenales.
- Biopsia: En ocasiones, se requiere una biopsia de un adenoma suprarrenal para determinar su naturaleza (p. ej., maligno o benigno). La biopsia puede realizarse mediante punción cutánea o por laparoscopia.
- Pruebas funcionales: En algunos casos, se pueden realizar pruebas especiales, como pruebas de secreción de hormonas suprarrenales, para determinar cómo el tumor está afectando los niveles hormonales en el cuerpo.
La evaluación de los tumores suprarrenales se centra principalmente en dos objetivos clave: el primer objetivo es distinguir entre masas benignas y malignas, mientras que el segundo objetivo es determinar si los tumores son hormonalmente activos o no funcionales. [ 27 ]
Una vez detectada una masa suprarrenal, la TC o la resonancia magnética (RM) son las técnicas de imagen preferidas para la evaluación de adenomas suprarrenales. [ 28 ] Un tumor suprarrenal mayor de 4,0 cm presenta una alta sensibilidad para el carcinoma suprarrenal. [ 29 ] Además, las lesiones suprarrenales que muestran menos de 10 unidades Hounsfield (UH) en la TC sin contraste sugieren firmemente un adenoma benigno. [ 30 ] Algunos adenomas benignos pueden tener valores superiores a 10 UH. En estos casos, la TC con contraste tardío puede ayudar a diferenciar las lesiones benignas de las malignas. [ 31 ], [ 32 ]
Se ha descrito que un lavado de contraste absoluto superior al 60 % y un lavado relativo superior al 40 % en imágenes de TC tardías son altamente sensibles y específicos para el diagnóstico de pacientes con adenomas, en comparación con pacientes con carcinomas, feocromocitomas o metástasis. [ 33 ], [ 34 ] Sin embargo, un estudio reciente demostró que el lavado de contraste tiene menor sensibilidad y especificidad para reconocer con precisión adenomas benignos. [ 35 ] La RMN se puede utilizar para evaluar neoplasias suprarrenales como alternativa a la TC. La RMN con imágenes de desplazamiento químico ha demostrado una alta sensibilidad y especificidad en el diagnóstico de adenomas suprarrenales.
Diagnóstico diferencial
El diagnóstico diferencial del adenoma suprarrenal implica identificar y distinguir esta afección de otras posibles enfermedades o afecciones que pueden simular los síntomas del adenoma suprarrenal. Es importante considerar que los adenomas suprarrenales pueden ser funcionales (que producen un exceso de hormonas) y no funcionales (que no producen un exceso de hormonas), lo que también influye en el proceso de diagnóstico diferencial. A continuación, se presentan algunos de los posibles diagnósticos y pruebas que pueden incluirse en el diagnóstico diferencial del adenoma suprarrenal:
- Glucocorticosteroides: Los niveles elevados de cortisol pueden estar asociados con un adenoma suprarrenal o el síndrome de Icenko-Cushing. Para el diagnóstico diferencial, se puede realizar una comparación con otras causas de cortisol elevado, como el síndrome de Addison (lesión de la corteza suprarrenal), la depresión endógena y el uso de esteroides.
- Aldosterona: La aldosterona elevada puede estar asociada con un adenoma suprarrenal o hiperaldosteronismo primario (síndrome de Conn). Se pueden realizar mediciones de renina y aldosterona en sangre, así como pruebas especializadas, para el diagnóstico diferencial.
- Adrenalina y noradrenalina: El feocromocitoma, un tumor suprarrenal que produce cantidades excesivas de adrenalina y noradrenalina, puede simular un adenoma. Los perfiles de metanefrina y catecolaminas en orina o sangre pueden utilizarse para el diagnóstico diferencial.
- Tumores neuroendocrinos: Algunos tumores neuroendocrinos pueden localizarse en tejidos cercanos y simular los síntomas del adenoma suprarrenal. Estudios como la tomografía computarizada (TC) o la resonancia magnética (RM) permiten detectar y localizar tumores.
- Metástasis: En casos raros, el adenoma suprarrenal puede ser resultado de la metástasis de un cáncer de otros órganos. Estudios como la biopsia o la tomografía por emisión de positrones (PET-CT) pueden ayudar a determinar el origen del tumor.
Tratamiento adenomas suprarrenales
El tratamiento del adenoma suprarrenal depende de varios factores, como el tamaño y las características del tumor, y su actividad funcional. Es importante consultar con su médico para determinar el mejor plan de tratamiento para su caso específico. Sin embargo, los tratamientos comunes para el adenoma suprarrenal pueden incluir los siguientes pasos:
- Diagnóstico: Es importante diagnosticar con precisión el adenoma suprarrenal. Esto puede incluir un examen con tomografía computarizada (TC) o resonancia magnética (RM), y análisis de sangre para medir los niveles de hormonas como el cortisol y la aldosterona.
- Monitoreo: Si un adenoma suprarrenal no produce hormonas en exceso ni causa síntomas, es posible que solo requiera un seguimiento regular con su médico para controlar su crecimiento y actividad.
- Extirpación quirúrgica (adrenalectomía): Si un adenoma suprarrenal produce hormonas en exceso o ha alcanzado un gran tamaño, podría ser necesaria una cirugía. El cirujano extirpa una o ambas glándulas suprarrenales. Esta puede ser una cirugía abierta o laparoscópica, según la complejidad del caso.
La adrenalectomía unilateral es el tratamiento de elección para adenomas mayores de 4 cm con sospecha de malignidad o cualquier adenoma hormonalmente activo con características bioquímicas del síndrome de Cushing o hiperaldosteronismo primario. Si bien no se ha demostrado que la adrenalectomía sea superior al tratamiento médico en casos de MACS, destacados expertos en adrenalectomía han sugerido que se considere la adrenalectomía en pacientes más jóvenes con MACS que presenten empeoramiento de la diabetes mellitus, hipertensión u osteoporosis. [ 36 ] El diálogo y la toma de decisiones compartida entre los pacientes y sus profesionales de la salud son esenciales para determinar la modalidad de tratamiento más adecuada.
El tratamiento médico de los adenomas secretores de hormonas suele reservarse para pacientes que no son aptos para cirugía debido a edad avanzada, comorbilidades graves o que rechazan la corrección quirúrgica. En estos casos, el objetivo principal es aliviar los síntomas y bloquear los receptores hormonales. La mifepristona, un antagonista de los receptores de glucocorticoides, puede utilizarse para la secreción excesiva de cortisol. El ketoconazol también puede ser una opción potencial debido a sus efectos directos sobre las glándulas suprarrenales. [ 37 ] Los pacientes con hiperaldosteronismo deben recibir tratamiento con antagonistas de los receptores de mineralocorticoides, como la espironolactona o la eplerenona.
Los adenomas hormonalmente inactivos se tratan inicialmente con estudios de imagen repetidos después de 3 a 6 meses, seguidos de estudios de imagen anuales durante 1 a 2 años. Además, se deben realizar evaluaciones hormonales repetidas anualmente durante 5 años. Si la masa supera 1 cm o se vuelve hormonalmente activa, se recomienda la suprarrenalectomía. [ 38 ]
- Tratamiento farmacológico: En algunos casos, especialmente cuando la cirugía no es posible o antes de la cirugía, se pueden utilizar medicamentos para reducir los niveles hormonales o reducir el tamaño del tumor.
- Seguimiento regular: Después de un tratamiento exitoso, es importante continuar con un seguimiento médico regular para monitorear los niveles hormonales y detectar posibles recurrencias.
- Dieta y estilo de vida: En algunos casos, los cambios en la dieta y el estilo de vida pueden ayudar a controlar los síntomas y mantener la salud suprarrenal.
Cuidados postoperatorios y de rehabilitación
La decisión de realizar la corrección quirúrgica se toma tras una amplia conversación entre el paciente y el médico tratante, considerando las posibles complicaciones de la enfermedad y los riesgos asociados a la cirugía. En los casos en que un examen exhaustivo confirme que el adenoma no produce hormonas, no se requiere corrección quirúrgica. Sin embargo, en los adenomas unilaterales con actividad hormonal, la adrenalectomía se considera el tratamiento de referencia. [ 39 ], [ 40 ]
Debido a la producción excesiva de cortisol en el síndrome de Cushing y el MACS, los pacientes experimentan una supresión crónica del eje hipófisis-hipófisis-suprarrenal (HPA). Después de una adrenalectomía, los pacientes requerirán la adición de glucocorticoides exógenos durante la recuperación del eje HPA, que puede tardar varios meses. Según las directrices de la Endocrine Society, se recomienda iniciar el tratamiento con hidrocortisona el primer día después de la cirugía, comenzando con una dosis de 10-12 mg/m2 al día, dividida en 2-3 dosis a lo largo del día.[ 41 ] Aunque la administración de glucocorticoides dos veces al día es el enfoque estándar para la terapia de reemplazo de glucocorticoides, estudios recientes han demostrado que la administración de glucocorticoides 3 veces al día puede ayudar a reducir la hipercortisolemia por la mañana y la hipocortisolemia por la noche. [ 42 ] En los casos en que los pacientes no pueden tolerar múltiples dosis diarias, el uso de prednisolona en una dosis diaria de 3 a 5 mg es una opción alternativa. [ 43 ] Sin embargo, cabe señalar que incluso después de la terapia de reemplazo de glucocorticoides posoperatoria, muchos pacientes aún pueden desarrollar síntomas de insuficiencia suprarrenal.
Pronóstico
El pronóstico a largo plazo para los pacientes con adenomas suprarrenales suele ser favorable. Los adenomas suprarrenales no funcionantes a menudo no requieren tratamiento. Los adenomas suprarrenales sin producción hormonal excesiva tienen un riesgo estimado de volverse hormonalmente activos del 17 %, 29 % y 47 % en 1, 2 o 5 años, respectivamente. [ 44 ] Sin embargo, la transformación de un adenoma suprarrenal en carcinoma adrenocortical es extremadamente rara.
Lista de libros y estudios autorizados relacionados con el estudio del adenoma suprarrenal
Libros:
- "La corteza suprarrenal" (1991) - de Shlomo Melmed.
- "Síndrome de Cushing" (2010) - por Lynnette Nieman.
- "Trastornos suprarrenales" (2001) - de Bruno Allolio y Wiebke Arlt.
- "Tumores suprarrenales" (2008) - por Henning Dralle y Orlo H. Clark.
Investigaciones y artículos:
- "Carcinoma adrenocortical: Avances recientes en investigación básica y clínica" (2018) - por Wengen Chen et al. El artículo se publicó en Frontiers in Endocrinology.
- "Genética clínica y molecular del carcinoma adrenocortical" (2020) - por Tobias Else et al. El artículo se publicó en la revista Molecular and Cellular Endocrinology.
- "Síndrome de Cushing: fisiopatología, diagnóstico y tratamiento" (2015) - por André Lacroix. El artículo se publicó en la revista Seminars in Nuclear Medicine.
Literatura
Dedov, II Endocrinología: guía nacional / ed. Por II Dedov, GA Melnichenko. I. Dedov, GA Melnichenko. - 2ª ed. Moscú: GEOTAR-Media, 2021.

