Médico experto del artículo.
Nuevos artículos
La babesiosis en humanos es una enfermedad peligrosa pero tratable
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
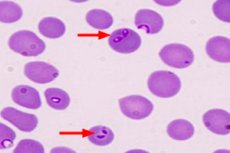
Entre las enfermedades zoonóticas producidas por protozoos, la babesiosis en humanos no es tan conocida como, por ejemplo, la malaria o la leishmaniasis.
Aunque la parasitología detectó su patógeno en animales a finales del siglo XIX, los infectólogos se convencieron de la posibilidad de infectar a las personas a mediados del siglo pasado. En la Clasificación Internacional de Enfermedades (CIE-10), a esta enfermedad transmisible aguda se le asignó el código B60.0.
Epidemiología
Según las estadísticas de la Sociedad Internacional de Enfermedades Infecciosas, los casos de babesiosis en humanos rara vez se registran en Europa: desde 1957, cuando se detectó accidentalmente el primer caso (en la entonces Yugoslavia), no se han registrado oficialmente más de cuatro docenas de casos, principalmente en Irlanda, Gran Bretaña y Francia. Cabe destacar que todos los pacientes tenían antecedentes de esplenectomía.
También se registraron casos aislados con un cuadro clínico pronunciado en México, Colombia, Sudáfrica, Egipto, Corea, China y Japón. La mayoría de los pacientes tenían más de 45-50 años.
En casi el 20-25% de los pacientes, la babesiosis se combina con la enfermedad de Lyme.
La incidencia mundial de la babesiosis humana ha aumentado con el tiempo. Por ejemplo, si bien no existe una babesiosis humana endémica en China, en las últimas tres décadas la incidencia de pacientes con esta enfermedad ha aumentado.
Según datos oficiales del Centro para la Salud Global (CDC), entre 2011 y 2014 hubo 5.542 casos de babesiosis en humanos en Estados Unidos.
Causas babesiosis
La única causa de la babesiosis en el ser humano es la invasión, es decir, la entrada en el organismo de una variedad de protozoos como Babesia divergens y Babesia microti o babesia, pertenecientes al tipo Apicomplexa (o Sporozoea), género Plasmodium, orden Piroplasmidae.
La primera subespecie se distribuye por el continente europeo y Asia, la segunda por el hemisferio occidental, y ambas subespecies se encuentran en el este y norte de Australia. Lea más sobre este parásito microscópico (sus huéspedes, ciclo biológico y reproducción) en una publicación independiente: Babesia.
El agente causante de la babesiosis es transportado por artrópodos hematófagos infectados con protistas, parásitos de vertebrados: las garrapatas ixódidas: Ixodes ricinus (garrapata del perro), Ixodes persulcatus (garrapata de la taiga), garrapata negra (Ixode scapulari) e Ixodes pacificus, que prefiere la costa del Pacífico.
Está claro que las vías de infección de la babesiosis son transmisibles: a través de la picadura de garrapatas en el ser humano, cuando, junto con el líquido salival secretado durante la picadura, los esporozoitos de Babesia que se encuentran en él entran en la sangre humana.
Normalmente, el período de incubación para el desarrollo de la parasitemia después de una picadura de garrapata es de una a cuatro semanas, pero a veces puede ser mucho más largo.
Además, otras posibles vías de infección incluyen las transfusiones de sangre y los trasplantes de órganos. Desde 2003, los Centros para el Control y la Prevención de Enfermedades de EE. UU. han documentado más de 40 casos de babesiosis tras transfusiones de plasma almacenado y dos casos tras alotrasplantes.
Factores de riesgo
Los especialistas en enfermedades infecciosas consideran que vivir o visitar regiones endémicas y tener un sistema inmunitario debilitado son los principales factores de riesgo para contraer babesiosis. Esto incluye no solo el VIH, sino también enfermedades crónicas de cualquier órgano interno y oncología que inhiben el sistema inmunitario, así como la terapia inmunosupresora.
Es casi imposible resistirse a esta enfermedad transmisible si a una persona se le ha realizado una esplenectomía, es decir, le han extirpado el bazo (cuya función es destruir los glóbulos rojos que han cumplido su tiempo y han muerto).
Al igual que ocurre con otras infecciones, los niños y los ancianos corren un mayor riesgo de desarrollar formas graves de babesiosis.
 [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
Patogenesia
Al explicar la patogénesis de esta enfermedad, los especialistas destacan la capacidad de la Babesia para penetrar no solo en la sangre humana, sino también en el citoplasma de los glóbulos rojos. El número de glóbulos rojos afectados suele ser del 3 al 10 % de la masa total de glóbulos rojos, pero puede variar desde menos del 1 % hasta el 85 %.
A continuación, dentro de los glóbulos rojos, los esporozoítos de Babesia se transforman en trofozoítos y luego en merozoítos. El aumento de su número simplemente rompe los glóbulos rojos, y las células reproductivas del parásito son transportadas por el torrente sanguíneo y atacan a los nuevos glóbulos rojos.
La reproducción y los efectos patológicos de la babesia que ingresa al torrente sanguíneo provocan una reacción inflamatoria (debido a la activación de citocinas proinflamatorias) y hemólisis (muerte masiva de glóbulos rojos), lo que provoca el cuadro clínico de la babesiosis en humanos.
Debido a una disminución drástica del nivel de glóbulos rojos, se observa anemia hemolítica (que provoca la falta de oxígeno en todos los tejidos); el volumen de bilirrubina, un subproducto de la lisis de los eritrocitos, aumenta en la sangre (lo que se manifiesta como ictericia); entran sustancias tóxicas en la sangre, sobrecargando el bazo y el hígado (con un aumento de su tamaño y una disminución de su función). Además, fragmentos de eritrocitos destruidos pueden acumularse en los capilares y causar congestión microvascular.
Con el aumento de la hemólisis, los riñones ya no pueden filtrar la sangre, que contiene hemoglobina liberada por los glóbulos rojos dañados. Esta proteína, que contiene hierro y transporta oxígeno, obstruye los túbulos renales, interrumpiendo la producción y excreción de orina.
Síntomas babesiosis
La gravedad de la enfermedad y sus manifestaciones dependen del estado del sistema inmunológico humano y, según algunos datos, la mitad de los niños y una cuarta parte de los adultos previamente sanos no presentan síntomas de babesiosis.
Los primeros signos de esta infección son inespecíficos y suelen manifestarse como síntomas gripales: debilidad y malestar general; fiebre (constante o intermitente, con una temperatura de hasta +40,5 °C), con escalofríos y aumento de la sudoración; dolor de cabeza, muscular y articular; y pérdida de apetito. Este cuadro clínico puede durar desde varios días hasta varios meses.
Los síntomas menos comunes pueden incluir náuseas, vómitos, dolor abdominal; coloración amarillenta de la piel y oscurecimiento de la orina (si se desarrolla anemia hemolítica); aparición de petequias y equimosis; fotofobia con enrojecimiento de la conjuntiva y hemorragia en la retina; dolor y enrojecimiento en la garganta o tos seca; rigidez de los músculos occipitales; hiperestesia; dificultad para respirar; depresión.
Complicaciones y consecuencias
Los casos graves pueden tener múltiples consecuencias y complicaciones:
- insuficiencia cardíaca y respiratoria congestiva, edema pulmonar y síndrome de dificultad respiratoria aguda;
- insuficiencia renal aguda, renal-hepática o multiorgánica;
- anemia hemolítica grave;
- trombocitopenia o coagulopatía.
Puede producirse rotura espontánea del bazo, infarto de miocardio y shock con consecuencias fatales.
Los pacientes con bazo extirpado presentan un estado peor debido a que la sangre no se limpia de glóbulos rojos infectados. Esto conlleva un mayor grado de parasitemia, que finalmente causa hipoxemia y el consiguiente riesgo de insuficiencia cardiopulmonar aguda.
Además, estos pacientes pueden desarrollar síndrome hemofagocítico, insuficiencia renal y otros fallos orgánicos, lo que lleva al coma.
En la babesiosis de larga duración con daño orgánico al cerebro, las complicaciones son de naturaleza neurológica y mental.
Diagnostico babesiosis
Esta infección es difícil de diagnosticar, y el diagnóstico correcto de la babesiosis requiere una alta cualificación en parasitología médica. Las quejas del paciente y la palpación del bazo y el hígado no son suficientes para identificar la verdadera causa.
Los análisis de sangre se solicitan en laboratorios especializados que pueden diagnosticar adecuadamente la infección por Babesia.
Se requieren los siguientes análisis de sangre: hemograma completo con diferencial (recuento completo de glóbulos blancos) y VSG; ensayo inmunoabsorbente ligado a enzimas (ELISA); análisis por PCR; ELISA de IgM, análisis serológico para IgG e IgM; prueba de Coombs directa; análisis del nivel de LDH (lactato deshidrogenasa); de bilirrubina total y haptoglobina; de creatinina sérica y de transaminasas hepáticas.
También se realizan análisis de orina para detectar hemoglobinuria y proteinuria.
La confirmación del diagnóstico por parte del parasitólogo es la detección de Babesia al microscopio en un frotis de sangre periférica.
Puede ser necesario un diagnóstico instrumental (radiografía de tórax) en pacientes con complicaciones respiratorias.
Diagnóstico diferencial
Los diagnósticos diferenciales están diseñados para excluir malaria, anemia aguda, anaplasmosis granulocítica (ehrlichiosis), borreliosis transmitida por garrapatas (enfermedad de Lyme), fiebre Q y tularemia en el paciente examinado.
Tratamiento babesiosis
El tratamiento farmacológico combinado de la babesiosis se realiza teniendo en cuenta la gravedad de la enfermedad.
Para las formas leves y moderadas, se utilizan los siguientes medicamentos durante 7 a 12 días: azitromicina (un antibiótico macrólido) y atovacuona (Atovaquone, Mepron, Malarone), un agente antiprotozoario hidroxinaftoquinona.
La azitromicina se administra por vía intravenosa: 500 mg una vez al día (los primeros tres días) y, hasta el final del tratamiento, 250 mg al día; la dosis para niños se calcula según el peso corporal. Atovacon se utiliza a dosis de 750 mg cada 12 horas.
En pacientes con babesiosis grave, es necesaria la administración parenteral del antibiótico lincosamida Clindamicina (Cleocin): 0,5-0,6 g cada 8-12 horas; la quinina, hingamina, hinocid o fosfato de cloroquina (cloroquina, Delagil) se toman por vía oral: 0,5-1 g en los mismos intervalos.
Se sabe que los medicamentos antibacterianos causan efectos secundarios: náuseas, dolor abdominal, trastornos intestinales, etc. Sin embargo, su uso en forma de inyecciones mitiga en cierta medida los efectos indeseables. Los medicamentos antiprotozoarios también tienen efectos secundarios, pero sin ellos, el tratamiento de la babesiosis es actualmente imposible. Sin embargo, en caso de alergia grave a la quinina, se utiliza una combinación de clindamicina, doxiciclina y azitromicina.
El resultado del tratamiento se evalúa mediante los resultados del frotis de sangre para Babesia; si los frotis son negativos durante al menos dos semanas, la terapia ha sido exitosa.
En caso de altos niveles de parasitemia y hemólisis, para mantener las funciones de los riñones, hígado y pulmones en pacientes graves, se recurre a la transfusión sanguínea de intercambio.
Prevención
La prevención para reducir el riesgo de infección con Babesia implica el uso de repelentes acaricidas (con permetrina) para repeler las garrapatas, cuando las personas viven, trabajan o viajan en áreas donde se encuentran estos artrópodos, así como durante caminatas en áreas boscosas con cubierta de hierba (es mejor caminar por senderos).
Minimice la piel expuesta: use calcetines, zapatos cerrados, pantalones largos (metidos dentro de los calcetines) y una camisa de manga larga. Es mejor usar ropa de colores claros, ya que es más fácil ver una garrapata. El tratamiento del pelaje del perro y un collar especial deberían protegerlo de las garrapatas.
Después de salir de la ciudad o caminar por el bosque o el parque, debes sacudirte la ropa y examinarte cuidadosamente a ti mismo y a tus mascotas.
Información útil: Qué hacer después de una picadura de garrapata
Pronóstico
La babesiosis tiene muchas consecuencias graves que afectan el pronóstico de la enfermedad.
La infección asintomática o subclínica en personas con inmunidad fuerte puede permanecer latente durante mucho tiempo.
Una forma leve (sin síntomas agudos) puede durar dos o más meses después del tratamiento. Una forma grave de la enfermedad no excluye recaídas persistentes y puede ser mortal (5 % de los casos). Sin embargo, con un bazo sano, este desenlace es poco frecuente, pero la neumonía inespecífica añadida empeora las posibilidades de una recuperación rápida.
Pero la babesiosis en una persona a la que se le ha extirpado el bazo es más grave y a menudo tiene infecciones concomitantes: en tales casos, la tasa de mortalidad puede alcanzar el 50%.
Un diagnóstico oportuno y correcto es fundamental. A finales de 2012, en Kiev, tras una picadura de garrapata y como resultado de un diagnóstico inicial erróneo, un niño de seis años falleció a causa de babesiosis.

