Médico experto del artículo.
Nuevos artículos
Displasia cervical de 2º grado
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Los cambios en las estructuras celulares de las membranas mucosas del cuello uterino se denominan displasia. Esta dolorosa afección se divide en varios grados, según la profundidad del daño tisular y el tamaño del foco patológico. En este artículo, analizaremos la displasia cervical de grado 2. Los especialistas la clasifican como moderada cuando el proceso doloroso afecta aproximadamente a dos tercios del espesor total del tejido epitelial.
 [ 1 ]
[ 1 ]
Causas displasia cervical de grado 2
La influencia del virus del papiloma humano en el desarrollo de la displasia ya está científicamente demostrada. En 2008, Harald zur Hausen recibió el Premio Nobel por su descubrimiento del virus del papiloma humano.
La patogénesis de la enfermedad se ha estudiado a fondo. Tras la infección por VPH, una buena inmunidad debería hacer frente a la invasión infecciosa. Sin embargo, en algunas pacientes, los subtipos 6 y 11 del virus provocan el desarrollo de displasia cervical. También existe una lista específica de subtipos oncogénicos que pueden causar displasia grave e incluso degeneración cancerosa de las células. Los virus 16 y 18 representan el mayor peligro.
Pueden pasar varios años desde que el virus entra al organismo hasta que se desarrolla la enfermedad, pero los expertos han identificado ciertos factores desfavorables que pueden acelerar este proceso:
- vida sexual promiscua;
- actividad sexual temprana;
- enfermedades de transmisión sexual (clamidia, gonorrea, VIH, sífilis, etc.);
- más de cinco embarazos que terminaron en parto;
- inmunidad débil, estado de inmunodeficiencia (por ejemplo, después de operaciones de trasplante o quimioterapia);
- malos hábitos (la nicotina aumenta los efectos nocivos del virus del papiloma).
El desarrollo de la displasia es un proceso lento pero progresivo, que en las etapas iniciales tiende a curarse por sí solo.
Síntomas displasia cervical de grado 2
La displasia cervical en estadio 2 puede no manifestarse en absoluto ni presentar síntomas. Aproximadamente el 10 % de los pacientes presentan un desarrollo latente (oculto) de la enfermedad.
Si la patología bacteriana (infección) se une a la displasia, pueden aparecer los primeros signos de la enfermedad, que recuerdan al cuadro clínico de la colitis o la endocervicitis:
- sensación de picazón y ardor en la vagina;
- la aparición de secreción de los genitales;
- El flujo puede tener un olor y un tono diferente y, en ocasiones, contener sangre (especialmente después del contacto sexual o el uso de tampones).
En la gran mayoría de los casos, no hay dolor asociado con la displasia.
La displasia en etapa 2 tiende a resolverse por sí sola si el cuerpo cuenta con un sistema inmunitario suficientemente fuerte. De lo contrario, la enfermedad progresa gradualmente.
A menudo, el daño a los tejidos del cuello uterino se desarrolla en el contexto de gonorrea, condilomatosis y clamidia.
En los casos asintomáticos es muy importante realizar medidas de diagnóstico clínico y de laboratorio de alta calidad.
Displasia cervical grado 2 y embarazo
La displasia cervical es una patología muy grave que no sólo puede empeorar el estado del sistema reproductivo, sino que también puede conducir al desarrollo de cáncer.
Los expertos consideran que la displasia cervical de grado 2 y el embarazo son compatibles: según las estadísticas, en la mayoría de los casos no presenta consecuencias graves ni perjudica la salud del niño. Sin embargo, durante el embarazo, la displasia puede seguir progresando, por ejemplo, de grado 2 a grado 3. A pesar de ello, no se realiza tratamiento en mujeres embarazadas.
Durante la planificación del embarazo, la mujer debe someterse a procedimientos de diagnóstico general para evaluar su salud. Si se produce daño patológico en los tejidos del cuello uterino como resultado de trastornos hormonales, el embarazo puede permitir la autocuración de la enfermedad.
Si a la paciente se le ha diagnosticado virus del papiloma o condilomas, la enfermedad debe tratarse antes del embarazo. Si se detectaron displasia o condilomas durante el embarazo, lo más probable es que se le ofrezca una cesárea. Esto protegerá al niño de la infección por el virus del papiloma. El tratamiento de la paciente se pospondrá hasta el posparto para no poner en riesgo al niño ni agravar el problema.
 [ 4 ]
[ 4 ]
¿Donde duele?
Etapa
- N 87.0 – grado leve de displasia (grado 1).
- N 87.1 – grado moderado de displasia (grado 2).
- N 87.9 – grado no especificado de displasia.
Complicaciones y consecuencias
La displasia cervical de segundo grado en más del 40% de los casos se cura espontáneamente después de la destrucción del virus del papiloma en el organismo.
En más del 30% de los casos, la enfermedad se vuelve crónica, estable y de evolución lenta. Por lo tanto, aproximadamente el 70% de los pacientes experimentan una recuperación estable entre 1 y 3 años después del diagnóstico.
En más del 20% de los pacientes, la displasia de grado 2 se transforma en grado 3, que, a su vez, en el 20-30% de los casos se transforma en un tumor canceroso.
El tratamiento de la displasia de grado 2 también puede provocar algunas complicaciones:
- desarrollo de sangrado (principalmente después de la cirugía);
- formación de cicatrices y complicaciones del parto (estrechamiento de la luz cervical, pérdida de elasticidad del cuello uterino, ruptura del canal, sangrado del parto);
- desarrollo recurrente de displasia (explicada por la presencia del virus del papiloma en el organismo);
- infección (por incumplimiento de las normas de higiene o como resultado de contacto sexual sin protección).
En general, el pronóstico para la displasia cervical en estadio 2 es relativamente favorable, ya que esta etapa aún no se considera una afección potencialmente precancerosa. En la mayoría de los casos, las medidas oportunas permiten superar la enfermedad por completo.
Diagnostico displasia cervical de grado 2
La colposcopia es una forma de examinar el tejido mucoso de la vagina y el cuello uterino. También existe una versión extendida de este procedimiento, que se realiza en etapas:
- En primer lugar, el médico trata el cuello uterino con ácido acético al 3%;
- tratado adicionalmente con solución de Lugol al 3%;
- realiza una inspección.
Bajo la influencia del ácido acético, se produce edema tisular y disminuye el riego sanguíneo a la mucosa. La solución de Lugol modifica el color de los gránulos de glucógeno. Si quedan zonas sin color en el epitelio, esto puede hacer sospechar displasia.
El legrado cervical se realiza cuando una colposcopia convencional no permite obtener la cantidad necesaria de material. Tras el legrado, los tejidos extraídos se envían a análisis de laboratorio.
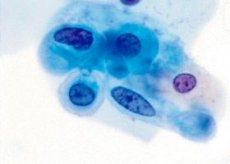
Se toma un frotis de la mucosa cervical para microscopía, que determina los signos típicos de la enfermedad:
- núcleos sin forma, distribución anormal de la cromatina;
- contornos suaves de los grumos de cromatina y del núcleo membranoso;
- un núcleo cuyo tamaño es mayor que el de la propia célula.
Una biopsia con posterior examen microscópico consiste en la toma de una muestra de la mucosa mediante instrumentos durante una colposcopia. Posteriormente, el tejido se envía para su análisis, que determinará el estado de las estructuras celulares y las capas de la mucosa. Una biopsia no solo puede confirmar o descartar el diagnóstico, sino también evaluar la extensión de la lesión.
El examen del cuello uterino en espejos permite ver cambios en el color de la membrana mucosa, crecimientos patológicos del tejido epitelial, presencia de manchas y brillos alrededor de la circunferencia del orificio externo.
Durante el embarazo, el diagnóstico instrumental puede consistir únicamente en colposcopia, ya que no se realiza biopsia durante este período. Este examen puede prescribirse únicamente 45 días después del parto. En ese momento, es adecuado el examen citológico e histológico de los tejidos.
Cómo examinar?
Diagnóstico diferencial
El diagnóstico diferencial se realiza con la erosión cervical y el cáncer:
- Durante la erosión, la capa mucosa se destruye bajo la influencia de ciertos factores o debido a un trastorno en el trofismo tisular;
- En los tumores cancerosos se observa la proliferación de células atípicas en los tejidos.
¿A quién contactar?
Tratamiento displasia cervical de grado 2
Antes de iniciar el tratamiento de la displasia, es necesario comprender y eliminar la causa de la enfermedad, que puede ser un desequilibrio hormonal, una invasión viral o reacciones infecciosas e inflamatorias. En ocasiones, esta acción por sí sola es suficiente para promover la regresión de la enfermedad. Si no se produce el efecto deseado, se le prescribirá al paciente una intervención quirúrgica.
Los medicamentos para la displasia solo pueden recetarse simultáneamente con otros métodos de tratamiento. Generalmente, el objetivo de la prescripción de medicamentos es estimular el sistema inmunitario y destruir los virus, la principal causa de la enfermedad.
- Medicamentos inmunoestimulantes (isoprinosina, reaferón, prodigiosan).
- • Preparados de vitaminas y minerales (ácido fólico, vitamina A, tocoferol, ácido ascórbico, selenio).
Se permite utilizar el tratamiento tradicional para la displasia además del tratamiento principal, lo que ayudará a aliviar el bienestar del paciente.
- El jugo de aloe vera se usa para los tampones: se machaca la hoja inferior de aloe (de al menos 3 años de edad) y se exprime el jugo. Se humedece un tampón y se coloca en la cavidad vaginal durante media hora. El procedimiento se repite dos veces al día durante 4 semanas. Este medicamento ayuda a fortalecer la protección del tejido y a acelerar la cicatrización de las heridas.
- Una mezcla de 50 g de caléndula, 40 g de escaramujo, 40 g de ortiga y la misma cantidad de milenrama aliviará la inflamación y acelerará el metabolismo local. Para preparar el medicamento, infusione una cucharadita de la mezcla en 250 ml de agua hirviendo y realice duchas vaginales tres veces al día.
- El aceite de espino amarillo fortalece los tejidos vaginales y cervicales, restaurando la mucosa. El efecto terapéutico se obtiene mediante tampones impregnados en aceite que se insertan en la vagina durante la noche. La duración del tratamiento es de 3 a 4 semanas.
- El propóleo se usa en forma de ungüento: se mezclan 10 g de propóleo con 100 g de mantequilla derretida y se calienta al baño maría durante 20 minutos. Se empapa un tampón en la mezcla resultante y se coloca en la vagina durante 20 minutos por la mañana y por la noche. La duración del tratamiento es de 3 a 4 semanas.
No hay que olvidar que cualquier tratamiento a base de hierbas debe ser acordado y aprobado por el médico tratante.
La homeopatía es una forma de tratamiento alternativo que apenas está comenzando su andadura en la medicina rusa. Sus adeptos afirman que los medicamentos homeopáticos son seguros, eficaces y asequibles. En particular, para el tratamiento de la displasia y la infección por el virus del papiloma, se recomienda un medicamento como el Acidum nitricum: se prescriben 5 gránulos o 5-10 gotas entre las comidas, por la mañana y por la noche. Este medicamento promueve la cicatrización de superficies erosivas y ulcerativas, así como de grietas difíciles de tratar.
El tratamiento quirúrgico se prescribe en la primera fase del ciclo menstrual. El médico selecciona el método de forma estrictamente individualizada, tras un diagnóstico exhaustivo.
- El método de cauterización se basa en la destrucción de las células modificadas por la corriente. Para realizar el procedimiento, se utiliza un dispositivo especial con electrodos de asa. Este método es accesible y fácil de usar, pero puede dejar cicatrices y contribuir al desarrollo de endometriosis.
- El método de criodestrucción consiste en congelar los tejidos con nitrógeno líquido. Las células epiteliales congeladas mueren. No se forman cicatrices después de este procedimiento, lo que permite a la mujer pensar en un futuro embarazo. Después del tratamiento, puede aparecer secreción, que desaparece en aproximadamente un mes.
- La terapia láser consiste en la evaporación del tejido dañado mediante un rayo láser. Este método es beneficioso porque no deja cicatrices ásperas y las células dañadas se eliminan por completo. Sin embargo, es posible que se produzcan daños simultáneos en los tejidos sanos, lo que puede provocar su necrosis.
- La radioterapia consiste en la exposición a ondas de radio de alta frecuencia mediante equipos Surgitron. El procedimiento es mínimamente invasivo, indoloro, la curación es rápida y prácticamente sin recaídas. La única desventaja de la radioterapia es su alto costo.
- La escisión quirúrgica (método de conización) consiste en la extirpación quirúrgica del tejido dañado con bisturí o láser. Por lo general, no se utiliza en mujeres que planean tener hijos.
Nutrición para la displasia cervical grado 2
Una dieta especial para la displasia ayudará a aliviar la condición del paciente y retrasar el desarrollo de la patología, además de reducir el riesgo de que la enfermedad se transforme en un tumor canceroso.
Para combatir el virus del papiloma, causante de la enfermedad, es importante fortalecer el sistema inmunitario. Para ello, es fundamental garantizar una nutrición adecuada, con cantidades suficientes de vitaminas y minerales. La deficiencia de algunas vitaminas y microelementos puede reducir la función protectora, lo que favorece la propagación de la infección viral.
Qué se debe excluir de la dieta:
- alimentos ahumados y fritos;
- alcohol;
- comida picante;
- productos transgénicos;
- azúcar y dulces.
Se recomienda consumir alimentos con alto contenido en vitaminas, que ayudan a restaurar el tejido dañado y fortalecer el sistema inmunológico.
El ácido fólico se encuentra en los siguientes alimentos:
- verde;
- legumbres;
- agrios;
- plátanos;
- repollo;
- cereales (trigo sarraceno y mijo);
- nueces.
El retinol (vitamina A) se encuentra en:
- en el hígado;
- en mantequilla y productos lácteos;
- en algas;
- en el pescado.
El ácido ascórbico se puede encontrar:
- en los kiwis;
- en pimientos morrones;
- en todo tipo de coles;
- en frutas cítricas;
- en acedera;
- en rábanos;
- en grosellas y frambuesas.
El tocoferol (vitamina E) es rico en:
- aceites vegetales y de mantequilla;
- verde;
- cojones;
- frutas secas;
- trigo sarraceno, guisantes;
- salmón.
En caso de displasia, es útil consumir productos con β-caroteno:
- zanahoria;
- repollo, hojas de lechuga;
- calabaza;
- batata;
- albaricoques, melocotones, ciruelas cereza.
El cuerpo también necesita selenio, que activa el sistema inmunológico y reduce el riesgo de desarrollar cáncer:
- huevos de gallina;
- legumbres;
- maní;
- raíz de apio;
- maíz;
- granos de arroz;
- repollo.
Se recomienda seguir los principios de una alimentación saludable: evitar la comida rápida, los productos semiacabados y los productos con aditivos químicos. También es recomendable establecer un régimen de bebidas: se puede beber agua pura sin gas y té verde, rico en antioxidantes.
Más información del tratamiento
Prevención
La prevención específica de la displasia consiste en la vacunación contra los virus del papiloma humano (VPH) de los tipos 16 y 18. Estos virus se consideran los más peligrosos y pueden provocar el desarrollo de displasia y cáncer cervical. La administración de una vacuna específica reduce significativamente el riesgo de desarrollar esta patología.
La prevención no específica implica:
- mantener la pureza de las relaciones sexuales, prevenir enfermedades venéreas;
- aportando al organismo ácido fólico;
- nutrición completa y racional;
- visitas regulares al médico, exámenes regulares del sistema reproductivo.
Además, no se recomienda abusar del bronceado. Tampoco se debe introducir en la vagina ningún producto o líquido que no haya sido prescrito por un médico.
La displasia cervical en estadio 2 suele ser asintomática, lo que a menudo provoca que las pacientes busquen ayuda médica tardíamente. Por ello, los médicos recomiendan visitas regulares al ginecólogo con fines preventivos. Esto permitirá detectar enfermedades peligrosas a tiempo.
 [ 9 ]
[ 9 ]

