Médico experto del artículo.
Nuevos artículos
Espolones en el talón y el dedo del pie: síntomas, qué hacer, tratamiento popular en casa
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
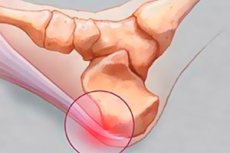
Los espolones en los pies son comunes en la medicina moderna. No se trata de una simple callosidad, como muchos pacientes creen, sino de una enfermedad grave. La inflamación se produce en la zona donde se localiza el espolón y se extiende gradualmente a otras zonas del pie. Con el tiempo, en lugar de un proceso inflamatorio, se forma un crecimiento óseo (osteofito). No espere que el espolón desaparezca por sí solo. Requiere necesariamente una terapia compleja y la eliminación de las causas de su formación, sin lo cual puede progresar y extenderse, afectando otras zonas.
 [ 1 ]
[ 1 ]
Epidemiología
Hoy en día, el espolón calcáneo es una de las patologías más comunes. En comparación con el siglo pasado, su incidencia ha aumentado un 8%. Anteriormente, se creía que el espolón calcáneo era consecuencia de una lesión crónica o aguda del pie. Sin embargo, actualmente existen muchas más causas que lo explican. Este diagnóstico se presenta en el 17% de los casos. Es especialmente común en habitantes de ciudades y grandes áreas metropolitanas. En el 80% de los casos, se presenta en mujeres. Presumiblemente, la causa es el uso constante de tacones. El riesgo aumenta significativamente con la edad. Así, en personas mayores de 40 años, el espolón calcáneo se presenta tres veces más frecuentemente que en jóvenes.
Causas espolones de los dedos
Existen muchas razones para la aparición de espolones, y son muy diversas. Muchos médicos identifican el pie plano y otras patologías congénitas o adquiridas, así como anomalías del desarrollo del pie, como la causa principal. Por lo tanto, en el pie plano, el arco del pie se aplana. Como resultado, se produce una redistribución incorrecta del peso corporal y la carga sobre el pie. En el pie plano, el peso principal recae en el talón.
Otros expertos afirman que la causa de la enfermedad puede ser diversas enfermedades articulares. Una caída o un salto desde cierta altura pueden causar daños en los huesos y las articulaciones.
Con frecuencia, la causa es la sobrecarga de los pies. Caminar constantemente, así como realizar actividades deportivas ligeras o pesadas, perjudica la salud y contribuye a la formación de espolones.
Los cambios en el metabolismo y la gota provocan la formación de espolones. Los depósitos de sal y la formación de trombos tienen un efecto especialmente negativo. Por ello, las enfermedades con mala conductividad vascular y trastornos circulatorios (diabetes mellitus, aterosclerosis) suelen provocar la formación de espolones.
Algunas enfermedades infecciosas también desarrollan espolones. Esto se ve facilitado especialmente por infecciones latentes, como la clamidia y la gonorrea. En estas enfermedades, el espolón también se comporta de forma encubierta. Al principio, se desarrolla asintomático, sin manifestarse de ninguna manera. Y solo después de varios meses, casi después de su maduración completa, se manifiesta como un dolor agudo en el pie y un crecimiento pronunciado.
A menudo, la causa son cambios relacionados con la edad en el esqueleto y el pie, así como trastornos relacionados con la edad de la circulación sanguínea en los vasos, congestión en el sistema venoso de las piernas y recuperación lenta de ligamentos y tendones.
Factores de riesgo
El grupo de riesgo incluye a las personas que padecen pie plano, artritis y enfermedades inflamatorias de huesos, articulaciones y tejidos blandos. Los procesos inflamatorios en la zona articular tienen un efecto especialmente negativo. Como resultado, provocan deformación del pie y alteraciones en la marcha. Inicialmente, el tejido tendinoso se ve afectado por el proceso inflamatorio, que posteriormente crece y forma depósitos.
La gota también es un factor de riesgo. La elasticidad y resiliencia del ligamento disminuyen, se produce inflamación e hipertrofia ósea. Pueden producirse roturas de ligamentos y fibras individuales.
Las personas con diabetes y aterosclerosis también corren riesgo. Esto se debe al deterioro de los vasos sanguíneos, la alteración de su tono y la acumulación de colesterol en su luz. Como resultado, los vasos no pueden realizar plenamente sus funciones. No pueden proporcionar al cuerpo la cantidad necesaria de nutrientes y oxígeno, ni eliminar los desechos, lo que provoca la formación de toxinas, intoxicación y la progresión del proceso inflamatorio.
Las personas con infecciones genitales también corren riesgo, especialmente si se trata de infecciones latentes como clamidia, gonorrea, sífilis o micoplasmosis. Las bacterias causan intoxicaciones bacterianas y provocan reacciones alérgicas, ya que son factores de sensibilización. Pueden tener un efecto no solo local, sino también afectar a todo el cuerpo, formando nuevos focos de infección y provocando procesos generalizados. También pueden afectar articulaciones, músculos y tendones, lo que finalmente provoca el crecimiento de la capa superficial del hueso. Una característica distintiva de los espolones de etiología bacteriana es que el dolor se presenta no solo en movimiento, sino también en reposo.
El reumatismo y el lupus eritematoso sistémico son factores de riesgo importantes. Se trata de enfermedades autoinmunes en las que el sistema inmunitario humano produce anticuerpos contra sus propios tejidos. Cualquier tejido es atacado, incluso el conectivo y el muscular, lo cual constituye un excelente prerrequisito para el desarrollo de reacciones inflamatorias y la proliferación tisular.
También corren riesgo las personas con obesidad, ya que se produce un trastorno metabólico, como resultado del cual los tejidos crecen, cambian las características anatómicas y fisiológicas del cuerpo y se produce compresión y lesión de la fascia y los huesos.
 [ 4 ]
[ 4 ]
¿Los espolones plantares son contagiosos?
No son contagiosas, ya que se trata principalmente de una inflamación aséptica, es decir, una inflamación que se produce sin un proceso infeccioso ni el desarrollo de microflora patógena. La consecuencia de esta inflamación es la proliferación de tejido conectivo o el depósito de sales en la zona del pie. Tras el endurecimiento, se forma un espolón.
 [ 5 ]
[ 5 ]
Patogenesia
Generalmente, la formación de un espolón va precedida de alguna patología, que puede provocar su desarrollo. Esta puede ser una inflamación, un proceso infeccioso, cambios relacionados con la edad, congestión en las piernas o trastornos circulatorios.
Debido a esto, se producen más traumatismos en los huesos y vasos sanguíneos de las piernas, y aparecen microrroturas en músculos, vasos sanguíneos y otras estructuras. Esto provoca dolor, hematomas y una mayor regeneración tisular. Este proceso suele culminar en una inflamación aséptica (sin alteración de la microflora ni infección).
Posteriormente, se produce daño muscular, dañando la bolsa mucosa y las estructuras localizadas bajo el tubérculo calcáneo. El proceso se acompaña de la formación de exudado líquido. Este líquido agrava la patología, ya que la circulación sanguínea y linfática se deteriora, las células y los tejidos no reciben la cantidad necesaria de oxígeno y nutrientes, y los productos de descomposición y el dióxido de carbono no se eliminan por completo. Esto contribuye al desarrollo de un proceso inflamatorio o infeccioso, ya que las condiciones ambientales satisfacen los requerimientos de la microflora anaeróbica, que inicia su desarrollo.
Un signo característico es la acumulación de líquido en los espacios intercelulares, que posteriormente puede convertirse en pus. Esto solo agrava las patologías previas. Se altera la circulación sanguínea y, en consecuencia, el metabolismo tisular, se depositan sales de calcio en el tubérculo óseo y se desarrolla una protuberancia puntiaguda. Por lo tanto, en general, un espolón puede considerarse una reacción secundaria que se produce en respuesta a un proceso inflamatorio.
Síntomas espolones de los dedos
El síntoma principal es un dolor intenso en la zona afectada. El espolón se localiza principalmente en el talón y la planta del pie. En estas zonas, el enrojecimiento se desarrolla gradualmente, aparece una elevación y la zona afectada crece. Al palpar el pie, la zona afectada estará mucho más caliente que el resto. Este dolor suele compararse con la sensación de un clavo en el talón. El dolor es especialmente intenso por la mañana, al apoyarse sobre el pie al levantarse. Esto se debe a la contracción de la fascia durante el descanso o el sueño. Por la noche, se produce la regeneración tisular más intensa, que, al recuperarse, se consolida. Por la mañana, al levantarse, el espolón vuelve a romperse, lo que se acompaña de un dolor intenso. Este dolor se localiza primero en la zona afectada y luego se extiende rápidamente.
La enfermedad puede manifestarse de forma aguda: simplemente duele levantarse por la mañana o apoyarse en la pierna después de estar sentado durante mucho tiempo. En algunos casos, el dolor aparece gradualmente, al principio moderado, y la persona prácticamente no presta atención. Todo depende de la localización del proceso inflamatorio. Una persona con espolón calcáneo es fácil de reconocer por su forma de andar: suele ser cambiante. La persona pisa en una zona donde no le duele o donde no hay patología. Así, con un espolón calcáneo, la persona se apoya sobre los dedos del pie, protegiendo el talón de la carga. Cuando el espolón se localiza en los dedos, la persona, por el contrario, se apoya en el talón o en la superficie lateral del pie.
Un espolón no siempre se manifiesta con dolor. A muchas personas no les molesta y ni siquiera sospechan su existencia. Se detecta accidentalmente en una ecografía o radiografía como un crecimiento óseo. Pero también puede darse el caso contrario: una persona siente un dolor intenso y agudo, pero durante el examen no se detecta ninguna patología en forma de espolones o crecimientos.
¿Cómo es un espolón en el pie?
Parece un pequeño crecimiento que sobresale de la superficie de la zona intacta. Su estructura es más densa que en otras zonas. El color de la piel puede cambiar. Con mayor frecuencia, adquiere un tono apagado, amarillento o ligeramente grisáceo. El tamaño varía considerablemente según la gravedad de la patología, la negligencia y el período de formación del espolón. Puede medir desde unos pocos milímetros hasta decenas de centímetros. Por lo general, no se presenta enrojecimiento.
- espolón calcáneo
Los espolones son especialmente comunes en la planta del pie en las mujeres, ya que prefieren usar tacones altos, lo que deforma significativamente el pie y altera la circulación sanguínea. Se observan espolones similares en bailarinas profesionales, coreógrafas y bailarinas de ballet debido a sus actividades profesionales.
- La pierna se hincha debido a un espolón.
Por lo general, no se observa hinchazón ni enrojecimiento en los espolones. Sin embargo, en ocasiones excepcionales, se presenta hinchazón. Esto ocurre con mayor frecuencia si el espolón se ha desarrollado en el contexto de trastornos metabólicos o una mayor sensibilización del organismo. Esto también puede ser un signo de una reacción alérgica o presentarse como un efecto secundario en respuesta a la acción de medicamentos, fisioterapia u otros efectos.
- Dolor en las piernas debido a espolones
Con los espolones, a menudo se presenta dolor no solo en la zona del espolón, sino también en las piernas. Generalmente se extiende a las articulaciones, tendones y músculos. Con frecuencia, el dolor abarca las articulaciones. En este caso, primero sufre la articulación del tobillo y luego se ven afectadas las demás.
Un niño tiene un espolón en el pie.
La causa más frecuente es un traumatismo: un salto brusco o una caída. Los niños llevan un estilo de vida activo, por lo que los trastornos circulatorios son poco frecuentes. Con frecuencia, los espolones se producen como resultado de fracturas, cuando se aplica una escayola y la pierna permanece inmovilizada durante un tiempo prolongado. Tras retirar la escayola, se forma una cicatriz en el punto de fusión ósea, que gradualmente se transforma en un crecimiento óseo.
Etapa
Generalmente, el desarrollo de un espolón ocurre en tres etapas. En la primera, se desarrolla un proceso patológico que contribuye al desarrollo de la enfermedad, aparece un factor etiológico y un microorganismo susceptible.
En la segunda etapa, se desarrolla el proceso inflamatorio, se activa la respuesta inmune y se agregan patologías concomitantes: alteración de la circulación sanguínea, flujo linfático, acumulación de líquido, exudado o pus.
En la tercera etapa, el tejido inflamado crece. Como resultado, se forman crecimientos que dañan los tejidos blandos circundantes.
Formas
La clasificación se basa en diversas características, como la localización. Así, existen espolones calcáneos, espolones plantares, espolones en los dedos y espolones interdigitales. Cada uno presenta sus propias características, aunque debido a la similitud de los procesos y la estructura principales, se agrupan bajo una misma denominación.
Espolones calcáneos
El tipo más común de espolón calcáneo es el espolón calcáneo. Al agravarse, una pequeña inflamación puede provocar la formación de púas afiladas. Estas son la causa del síndrome de dolor, ya que las protuberancias afiladas se absorben en los tejidos blandos y la piel, dañándolos. Muchos asocian este dolor con un pinchazo en una uña. El dolor es similar a la sensación que se produce al pisar un objeto afilado con el pie descalzo.
El dolor es el síntoma principal para diagnosticar un espolón calcáneo. Sin embargo, a veces el espolón calcáneo no causa dolor. Esto ocurre raramente, pero a veces ocurre. En estos pacientes, el espolón se descubre accidentalmente durante una exploración diagnóstica. El dolor se determina por las peculiaridades de la ubicación de las excrecencias calcáneas. Por ejemplo, pueden estar ubicadas oblicuamente, por lo que el extremo afilado no toca los tejidos blandos. Hay casos en que la longitud de las excrecencias no es suficiente para dañar los tejidos blandos. Sin embargo, los casos de progresión indolora de la enfermedad son muy raros, por lo que la patología se detecta principalmente por el síndrome doloroso.
Además, un paciente con espolón calcáneo se reconoce por su forma de andar, que cambia significativamente. La persona intenta no pisar las zonas que le causan dolor, sino otras, lo que provoca una mayor deformación del pie.
Las causas de los espolones calcáneos son el uso de calzado fisiológicamente inadecuado, traumatismos y patologías congénitas o adquiridas del pie (por ejemplo, pie plano). También pueden serlo procesos inflamatorios o infecciosos agudos, el sobrepeso y los cambios relacionados con la edad. También pueden serlo las actividades deportivas intensas y profesionales, en las que el cuerpo sufre lesiones con frecuencia. Los microtraumatismos suelen cicatrizar, pero las cicatrices se acumulan, lo que finalmente conduce al desarrollo de inflamación y espolones.
Los espolones calcáneos requieren tratamiento obligatorio, ya que pueden ser peligrosos debido a sus complicaciones. El tratamiento debe iniciarse lo antes posible, ya que si no se inicia a tiempo, pueden producirse daños en la articulación de la cadera, pérdida parcial de movilidad y neurosis.
Espolón calcáneo
En la planta del pie, los espolones suelen aparecer como una patología secundaria que se presenta en el contexto de trastornos metabólicos o tras enfermedades inflamatorias e infecciosas recientes. Son consecuencia de la inflamación de los tejidos del pie, que gradualmente pierden su capacidad para realizar plenamente sus funciones. La circulación sanguínea empeora, se altera el drenaje linfático y tisular, y se desarrollan edemas e hiperplasia. Las sales comienzan a depositarse en el tejido inflamado, lo que conduce a la formación de crecimientos óseos.
Espolón del dedo gordo del pie
Con mayor frecuencia, este tipo de espolón se forma tras una lesión o daño en el dedo gordo. El daño más peligroso es el daño óseo y articular, mientras que el daño a los tejidos blandos es menos peligroso. También puede ser consecuencia de una distribución inadecuada del peso y la carga, que se desplaza hacia adelante y no se distribuye uniformemente por todo el pie. Puede ocurrir por usar calzado inadecuado y ajustado durante mucho tiempo.
Un espolón en el dedo meñique del pie
En el dedo meñique del pie, el espolón aparece con mayor frecuencia en niños o personas mayores. La causa es la movilidad insuficiente, características del entorno hormonal y endocrino, y una inmunidad reducida. También puede deberse a un trastorno metabólico y algunas patologías congénitas o adquiridas con la edad, como la diabetes mellitus y la aterosclerosis, que presentan alteraciones de la circulación sanguínea, una composición sanguínea normal y depósitos de componentes individuales en las paredes de los vasos sanguíneos.
Espolón entre los dedos del pie
Los espolones entre los dedos se forman principalmente como resultado de un traumatismo o daño mecánico en los tejidos blandos o el hueso. Se produce inflamación, lo que altera la homeostasis. El tejido inflamado se hincha gradualmente y se produce hiperplasia, es decir, comienzan a formarse protuberancias. Además, pueden formarse crecimientos óseos debido a depósitos de sal debido a un metabolismo inadecuado.
Espuelas azules en las patas
Los espolones azules pueden indicar el desarrollo de un proceso inflamatorio, así como una intensa falta de oxígeno y un exceso de dióxido de carbono. Esto se debe principalmente a una alteración de la circulación sanguínea en las extremidades. Se produce un trombo o varices, en las que se estanca la sangre y la linfa.
Complicaciones y consecuencias
No existen complicaciones peligrosas que pongan en peligro la vida. Sin embargo, pueden reducir significativamente la calidad de vida de una persona. Si el espolón no se trata durante un tiempo prolongado, puede producirse pérdida parcial o total de la sensibilidad. Con frecuencia, se produce inflamación y daño articular. El síndrome de dolor constante agota a la persona y puede provocar neurosis y trastornos mentales.
 [ 9 ]
[ 9 ]
Diagnostico espolones de los dedos
Para hacer un diagnóstico, es necesario consultar a un médico y someterse a un diagnóstico. Generalmente, el médico interroga al paciente (recopila una anamnesis de su vida y enfermedad). Con base en el análisis de estos datos, es posible extraer conclusiones sobre las posibles causas de la enfermedad. Basándose en las quejas subjetivas del paciente, es posible establecer un diagnóstico. Para confirmarlo, se examina al paciente y se prescriben estudios de laboratorio e instrumentales.
Durante el examen, el médico palpa la pierna. Si se presenta dolor en la zona del espolón, presiona la zona afectada desde todos los lados. Externamente, el espolón es bastante fácil de detectar, ya que alcanza varios centímetros de altura.
Pruebas
El diagnóstico se puede confirmar mediante pruebas. Podría requerirse un análisis de sangre clínico y bioquímico general. Esto permitirá establecer el factor etiológico principal de la enfermedad y comprender a grandes rasgos la evolución del proceso patológico y su dirección.
Un análisis de sangre clínico puede determinar la presencia de un proceso inflamatorio y su gravedad. Un análisis bioquímico ayudará a aclarar diversas características del proceso inflamatorio, a determinar las tácticas y la estrategia del tratamiento posterior y a predecir su evolución.
Además, un análisis clínico puede mostrar el grado de sensibilización y alergización celular. Los indicadores de alergia y la propensión del organismo a las reacciones alérgicas se mostrarán mediante el nivel de eosinófilos. Un nivel elevado de eosinófilos también puede ser un signo de un proceso parasitario, que a su vez puede provocar el desarrollo de un proceso inflamatorio. Según el análisis, es posible detectar signos que indican la aparición de una infección viral en el organismo e infecciones latentes.
De ser necesario, se pueden prescribir estudios adicionales, como análisis de infecciones latentes, estudios virológicos, frotis de la lesión u otro biotopo. Se puede prescribir un estudio alergológico, la determinación del nivel de inmunoglobulina E (un indicador de alergia), histamina y mediadores. Un inmunograma será muy informativo, mostrando el estado del sistema inmunitario, las defensas del organismo, el potencial protector de las mucosas y la piel.
 [ 10 ]
[ 10 ]
Diagnóstico instrumental
El principal método instrumental es una radiografía, que permite visualizar el espolón. En las etapas iniciales de la patología, el espolón tiene una forma redondeada y sobresale ligeramente de la superficie del hueso. Sin embargo, puede causar dolor intenso, lo cual es otro signo que permite diagnosticar la enfermedad basándose en el cuadro clínico. En unos 2-3 años, el espolón alcanza varios centímetros de tamaño y ya es perceptible incluso a simple vista. En este caso, la persona se desplaza exclusivamente con muletas. No obstante, también hay casos en los que el espolón, incluso de este tamaño, no causa ninguna molestia.
Diagnóstico diferencial
El diagnóstico diferencial se basa en la necesidad de diferenciar un espolón de otras formaciones similares, así como de determinar con precisión su tipo. En primer lugar, los espolones se diferencian de las callosidades y durezas. Para ello, se utilizan diversos métodos. A menudo, basta con una evaluación y exploración del paciente para determinar la naturaleza de la patología basándose en el cuadro clínico y los signos específicos. Si esto no es suficiente, se utilizan los métodos disponibles de diagnóstico de laboratorio e instrumental.
- Callos, espolones en los pies
Un espolón es un crecimiento óseo que daña el tejido blando y se acompaña de dolor intenso. Por lo tanto, es bastante fácil distinguirlo de un callo por sus signos externos.
Las callosidades que se forman en la planta, los dedos y el espacio interdigital suelen ser dolorosas y dificultan la marcha. Sin embargo, son fáciles de distinguir de los espolones durante la exploración, ya que solo se dañan la piel y el tejido subcutáneo. El dolor se produce por la presión sobre las terminaciones nerviosas. En ocasiones, las callosidades tienen raíces muy profundas. Las callosidades se eliminan fácilmente después de tratar los pies y tomar un baño de pies caliente.
- Espuelas, callos en los pies
Los callos son formaciones en la superficie de la piel que se distinguen fácilmente de los espolones. Al palparlos, no penetran profundamente en las raíces; su localización superficial se percibe claramente. Los callos, a diferencia de los espolones, se caracterizan por una estructura relativamente blanda.
Tratamiento espolones de los dedos
Los principales métodos de tratamiento son conservadores. Este es el tratamiento etiológico. Sin embargo, también se suele utilizar el tratamiento sintomático, cuyo objetivo es eliminar los síntomas, aliviar la afección y aliviar el dolor.
Si es necesario, se prescribe tratamiento local, principalmente pomadas y cremas. La fisioterapia es ampliamente utilizada, lo que ayuda a normalizar la circulación sanguínea y a eliminar la congestión.
Si los métodos de tratamiento conservadores no son efectivos, se recurre a la cirugía. Sin embargo, los médicos intentan recurrir a estos métodos en casos de extrema necesidad. Una gran desventaja de estos métodos es la alta probabilidad de reaparición del espolón.
Cómo tratar los espolones calcáneos con medicamentos
Al principio, los médicos intentan curar los espolones con métodos conservadores, y solo si estos resultan ineficaces, recurren a la cirugía. Los principales medicamentos son los antiinflamatorios no esteroideos, cuyo objetivo es reducir la permeabilidad de los vasos sanguíneos y eliminar el proceso inflamatorio. Estos medicamentos también mejoran la circulación sanguínea, normalizan el metabolismo linfático y actúan como bloqueadores de la inflamación.
También se utilizan condroprotectores, que permiten restaurar las estructuras anatómicas y las funciones fisiológicas, eliminando la inflamación en articulaciones y ligamentos. Esto acelera la regeneración de los tejidos dañados.
A menudo se utilizan bloqueos terapéuticos, realizados únicamente por cirujanos cualificados. El procedimiento consiste en la inyección de un fármaco anestésico y antiinflamatorio directamente en el espolón.
Medicamentos
Cualquier medicamento debe tomarse siguiendo estrictamente las precauciones. Para el paciente, la principal precaución es consultar obligatoriamente con un médico y seguir estrictamente todas las recomendaciones, así como un régimen de tratamiento personalizado. De lo contrario, pueden presentarse efectos secundarios, incluyendo trastornos metabólicos, aumento del dolor y progresión del espolón.
Entre los antiinflamatorios no esteroideos, el ibuprofeno se utiliza con frecuencia: 1 comprimido 2-3 veces al día, según la intensidad del dolor y la gravedad del proceso patológico. También se puede recomendar nise, un antiinflamatorio y analgésico bastante potente; se toma 1 o 0,5 comprimidos antes de acostarse. El ácido acetilsalicílico se toma 1 comprimido dos veces al día. Está contraindicado en personas con coagulación reducida y tendencia al sangrado durante el postoperatorio, ya que contiene fármacos anticoagulantes.
Entre los condroprotectores, se recomienda la condrocerina. Si es necesario, el médico puede prescribirla en forma de inyecciones intramusculares.
Cremas y ungüentos para los pies por espolones calcáneos
Entre los ungüentos, recomendamos el ungüento de indometacina, Voltaren, el gel Diclac y el gel Deep-relief. Estos ayudan a suprimir la enzima ciclooxigenasa. La frecuencia óptima de uso es tres veces al día, durante al menos 14-28 días. No se espera un efecto prematuro. Puede evitar la adicción cambiando al análogo más cercano cada 14 días.
También se utilizan ungüentos de hidrocortisona, prednisolona, betametasona y dexametasona.
Deben usarse con precaución, ya que contienen hormonas, sustancias extremadamente peligrosas que pueden causar diversos efectos secundarios, como desequilibrio hormonal. Es importante tener en cuenta que no se recomienda su uso en niños. El tratamiento no debe exceder los 14 días. Está contraindicado en mujeres embarazadas y lactantes.
Existen ungüentos específicos para el tratamiento de los espolones en las piernas. Estimulan la regeneración tisular. Artrin, Mucosat y Chondroxide han demostrado su eficacia. El mecanismo de acción de estos ungüentos es simple: se detiene o ralentiza el crecimiento del espolón. Se debe frotar sobre la piel hasta su completa absorción. La duración del tratamiento es de 1 a 12 meses.
Los ungüentos homeopáticos, como el ungüento de apis y el ungüento para el espolón calcáneo, se aplican sobre la piel limpia y se frotan hasta su completa absorción. Su composición incluye numerosos componentes con efectos directos o indirectos. Ayudan a aliviar la inflamación. Los extractos de plantas tienen menos efectos secundarios y alivian eficazmente el dolor y la hinchazón.
Se utilizan ungüentos a base de hierbas y otros componentes, como el bálsamo en crema Golden Us, Contractubex y el ungüento de cinquefoil. Estos ungüentos se aplican en la zona afectada de 3 a 4 veces al día. Es mucho más eficaz aplicarlos después de baños y masajes de pies. Esto permite una mejor absorción del medicamento y un mayor efecto. Se recomienda combinar los ungüentos y aplicarlos juntos. Los dos primeros días, se recomienda aplicar los ungüentos cada 2 horas. Después, se alternan, lo que ayuda a evitar reacciones alérgicas y la adicción. Los productos se utilizan durante un período prolongado, un promedio de 1 a 3 meses.
Su acción principal se centra en aliviar el dolor, eliminar la inflamación y reducir los depósitos de sal en la superficie ósea y en las fibras fasciales. Esto mejora la circulación sanguínea y aumenta la elasticidad de los ligamentos.
Los ungüentos con efecto calor mejoran la circulación sanguínea, normalizan los procesos metabólicos en los tejidos y aceleran la eliminación de productos de descomposición y toxinas que se forman durante el proceso inflamatorio. Esto permite no solo eliminar la inflamación, sino también reducir el dolor. El ungüento mejora el intercambio de calor en los tejidos y acelera la recuperación de las zonas dañadas. Entre estos ungüentos se incluyen Viprosal, Efkamon, Nikoflex, Apizatron, Finalgon y otros.
Frote con suaves movimientos circulares y deje actuar durante 3 minutos. Después, es recomendable ponerse calcetines de lana, ya que así el producto se absorberá más rápido y obtendrá los máximos beneficios. Después de aplicar la pomada, lávese bien las manos. El tratamiento dura 14 días.
 [ 13 ]
[ 13 ]
Tratamiento de fisioterapia
La medicina moderna tiene una amplia gama de métodos de tratamiento fisioterapéutico.
El tratamiento con Vitafon se utiliza ampliamente y ayuda a aliviar rápidamente la hinchazón y la inflamación, mejora la función vascular y normaliza la circulación sanguínea.
Se utiliza la fonoforesis, durante la cual se administra ungüento de hidrocortisona mediante ultrasonido. El efecto deseado se consigue gracias a la acción combinada de la luz ultravioleta y un agente hormonal. Ayuda a mejorar los procesos metabólicos, normaliza la microcirculación sanguínea, facilita el drenaje sanguíneo y linfático y elimina la congestión. Gracias al ultrasonido, la hidrocortisona penetra mucho más profundamente en el tejido, lo que aumenta significativamente su actividad.
La terapia láser o cuántica ayuda a aliviar el dolor, la hinchazón, el enrojecimiento y reduce la inflamación. Tiene un efecto estimulante en el cuerpo. El rayo láser puede penetrar profundamente en el tejido a través de la piel y tener un efecto terapéutico.
La terapia de rayos X bloquea las terminaciones nerviosas alrededor del espolón, lo que elimina el dolor y reduce la inflamación.
La esencia de la terapia de ondas de choque también consiste en bloquear los receptores del dolor. Como resultado, el dolor durante el ejercicio se reduce significativamente, se fortalecen los tendones y ligamentos, y se absorben las excrecencias óseas.
En promedio, se requieren de 7 a 15 sesiones de fisioterapia para lograr un efecto positivo, dependiendo del tipo de terapia y la gravedad del proceso patológico. Por lo general, una sesión es suficiente para eliminar por completo los espolones en las piernas y prevenir su reaparición.

