Médico experto del artículo.
Nuevos artículos
Fibroelastosis
Último revisado: 05.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
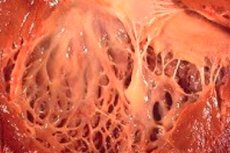
En medicina, el término "fibroelastosis" se refiere a cambios en el tejido conectivo que recubre la superficie de los órganos internos y los vasos sanguíneos, causados por una alteración en el crecimiento de las fibras elásticas. Simultáneamente, se observa un engrosamiento de las paredes de los órganos y sus estructuras, lo que afecta necesariamente el funcionamiento de los sistemas vitales del cuerpo, en particular los sistemas cardiovascular y respiratorio. Esto, a su vez, conlleva un deterioro del bienestar del paciente, especialmente durante el esfuerzo físico, lo que afecta la calidad y la esperanza de vida.
Epidemiología
En general, las enfermedades que cursan con cambios en el tejido conectivo, que resultan en el engrosamiento de las membranas y tabiques de los órganos internos, se pueden dividir en dos grupos: fibroelastosis cardíaca y fibroelastosis pulmonar. La cardiopatía puede ser congénita o adquirida; en la forma pulmonar de la enfermedad, se trata de una enfermedad adquirida.
La fibroelastosis pulmonar comienza a desarrollarse en la mediana edad (cerca de los 55-57 años), aunque en la mitad de los casos el origen de la enfermedad debe buscarse en la infancia. Es característico un período leve, en el que no se presentan síntomas. Al mismo tiempo, la enfermedad no tiene preferencia por género y puede afectar por igual a mujeres y hombres. Esta patología, relativamente poco frecuente, se caracteriza por cambios en los tejidos de la pleura y el parénquima (células funcionales) del pulmón, principalmente en el lóbulo superior. Dado que la etiología y la patogénesis de la enfermedad siguen sin esclarecerse, se clasifica como una patología idiopática. Según la terminología médica, se denomina «fibroelastosis pleuroparenquimatosa». [ 1 ]
La fibroelastosis cardíaca es un nombre generalizado para una patología de las membranas cardíacas, caracterizada por su engrosamiento y disminución de su funcionalidad. Las formas congénitas de esta patología se caracterizan por un engrosamiento difuso (generalizado) de la membrana interna del corazón. Este tejido conectivo delgado recubre la cavidad cardíaca (sus secciones) y forma sus válvulas.
En pacientes adultos, generalmente se diagnostica una forma focal de la enfermedad, cuando la superficie interna del corazón parece estar cubierta con parches de tejido más fuerte y grueso (puede incluir no solo fibras crecidas, sino también masas trombóticas).
En la mitad de los casos de fibroelastosis cardíaca, no solo la pared del órgano se engrosa, sino también las válvulas (la mitral bicúspide, entre la aurícula y el ventrículo homónimo; la aórtica tricúspide, entre el ventrículo izquierdo y la aorta; y la pulmonar, entre el ventrículo derecho y la arteria pulmonar). Esto, a su vez, puede alterar el funcionamiento de las válvulas y provocar el estrechamiento del orificio arterial, que ya es pequeño en comparación con otras cavidades del corazón.
En terminología médica, la fibroelastosis endocárdica se denomina fibroelastosis endocárdica (fibroelastosis prenatal, esclerosis endocárdica, endocarditis fetal, etc.). Sin embargo, con frecuencia, la capa muscular media de la membrana cardíaca también puede verse afectada. [ 2 ]
Las anomalías en la estructura del miocardio (la capa muscular del corazón, compuesta por cardiomiocitos), las mutaciones genéticas y los procesos infecciosos graves pueden causar una forma común de fibroelastosis, cuando no solo el endocardio, sino también el miocardio, están involucrados en el proceso. Generalmente, los procesos displásicos en el endocardio, causados por diversas razones, ocurren en el límite de su contacto con la membrana muscular, alterando la contractilidad de esta capa. En algunos casos, incluso se produce un crecimiento interno de la capa interna en el miocardio, reemplazando los cardiomiocitos por fibroblastos y fibras, lo que afecta la conducción de los impulsos nerviosos y el ritmo cardíaco.
La compresión de los vasos sanguíneos en el espesor de la membrana cardíaca por el miocardio engrosado altera la nutrición del miocardio (isquemia miocárdica), lo que a su vez puede conducir a la necrosis de los tejidos del músculo cardíaco.
La fibroelastosis endocárdica con daño al miocardio del corazón se denomina fibroelastosis subendocárdica o endomiocárdica.
Según las estadísticas, en la mayoría de los casos de esta rara enfermedad (sólo el 0,007% del total de recién nacidos) se diagnostica fibroelastosis del ventrículo izquierdo del corazón, aunque en algunos casos el proceso se extiende también al ventrículo derecho y las aurículas, incluidas las válvulas que los separan.
La fibroelastosis cardíaca suele ir acompañada de daño a los grandes vasos coronarios, también recubiertos de tejido conectivo. En la edad adulta, suele presentarse en un contexto de aterosclerosis vascular progresiva.
La enfermedad se registra con mayor frecuencia en países tropicales de África entre poblaciones con un bajo nivel de vida, lo que se ve facilitado por una mala nutrición, infecciones frecuentes y ciertos alimentos y plantas consumidos como alimento.
El engrosamiento endocárdico también se observa en la última etapa de la endocarditis fibroplásica de Löffler, que afecta principalmente a hombres de mediana edad. La patogénesis de esta enfermedad también se asocia con agentes infecciosos que causan el desarrollo de eosinofilia grave, más típica de las infecciones parasitarias internas. En este caso, los tejidos corporales (principalmente el músculo cardíaco y el cerebro) comienzan a experimentar falta de oxígeno (hipoxia). A pesar de la similitud de los síntomas de la fibroelastosis cardíaca y la endocarditis fibrosa de Löffler, los médicos las consideran enfermedades completamente diferentes.
Causas fibroelastosis
La fibroelastosis se refiere a cambios en el tejido conectivo de órganos vitales como el corazón y los pulmones, que se acompañan de una alteración de la función orgánica y se reflejan en la apariencia y el estado del paciente. Los médicos conocen esta enfermedad desde hace décadas. La fibroelastosis del revestimiento interno del corazón (endocardio) se describió a principios del siglo XVIII, y dos siglos y medio después comenzaron a debatirse cambios similares en los pulmones. Sin embargo, los médicos aún no han llegado a un acuerdo definitivo sobre las causas de la proliferación patológica del tejido conectivo.
Aún no se sabe con certeza qué causa exactamente la alteración del crecimiento y desarrollo de las fibras conectivas. Sin embargo, los científicos identifican ciertos factores de riesgo para estos cambios, considerándolos posibles (aunque no definitivas) causas de la enfermedad.
Así, en la patogénesis de la fibroelastosis pulmonar, considerada una enfermedad propia de personas mayores, se atribuye un papel especial a las lesiones infecciosas recurrentes del órgano, presentes en la mitad de los pacientes. Las infecciones provocan inflamación del tejido pulmonar y la pleura, y la inflamación prolongada predispone a su transformación fibrosa.
Algunos pacientes tienen antecedentes familiares de fibroelastosis, lo que sugiere una predisposición hereditaria. Se han encontrado autoanticuerpos inespecíficos en sus organismos, que provocan procesos inflamatorios a largo plazo de etiología incierta.
Se cree que los cambios fibrosos en el tejido pulmonar pueden ser causados por la enfermedad por reflujo gastroesofágico. Aunque esta conexión probablemente sea indirecta, también se cree que el riesgo de fibroelastosis es mayor en personas con enfermedades cardiovasculares o trombosis pulmonar.
La fibroelastosis pulmonar en la juventud y la adolescencia puede manifestarse durante el embarazo. Generalmente, la enfermedad permanece latente durante unos 10 años o más, pero puede manifestarse antes, posiblemente debido al aumento de la carga sobre el cuerpo de la futura madre y a los cambios hormonales, aunque aún no existe una explicación exacta. No obstante, se observó un cuadro similar de desarrollo de la enfermedad en el 30% de las pacientes examinadas en edad reproductiva.
El embarazo por sí solo no puede causar la enfermedad, pero puede acelerar el desarrollo de los acontecimientos, lo que es muy triste, porque la tasa de mortalidad de la enfermedad es muy alta y la esperanza de vida con fibroelastosis es corta.
En la mayoría de los casos, la fibroelastosis cardíaca puede atribuirse a enfermedades infantiles. La patología congénita se detecta en el período prenatal en un feto de 4 a 7 meses, pero el diagnóstico solo puede confirmarse después del nacimiento. Se consideran varios posibles factores negativos en la patogénesis de esta forma de la enfermedad: enfermedades infecciosas e inflamatorias de la madre transmitidas al feto, anomalías en el desarrollo de las membranas cardíacas, alteración del riego sanguíneo al tejido cardíaco, mutaciones genéticas y deficiencia de oxígeno.
Se cree que, entre las infecciones, los virus son los que más contribuyen a la patogénesis de la fibroelastosis cardíaca, ya que se incrustan en las células del organismo, las destruyen y modifican las propiedades de los tejidos. El sistema inmunitario del feto, aún no formado, no puede protegerlo contra estos patógenos, a diferencia del sistema inmunitario de la futura madre. Esta última puede no experimentar las consecuencias de una infección viral, mientras que, en el feto, una infección intrauterina puede provocar la aparición de diversas anomalías.
Algunos científicos creen que el papel decisivo en la patogénesis de la fibroelastosis infecciosa reside en una infección que afecta al feto hasta los 7 meses de edad. Posteriormente, solo puede causar enfermedades inflamatorias del corazón (miocarditis, endocarditis).
Las anomalías en el desarrollo de las membranas y válvulas del corazón pueden ser provocadas tanto por el proceso inflamatorio como por reacciones autoinmunes inadecuadas, como resultado de lo cual las células del sistema inmune comienzan a atacar a las propias células del cuerpo.
Las mutaciones genéticas provocan un desarrollo anormal del tejido conectivo, porque los genes contienen información sobre la estructura y el comportamiento de las estructuras proteicas (en particular, las proteínas de colágeno y elastina).
La hipoxia y la isquemia del tejido cardíaco pueden ser consecuencia de un desarrollo cardíaco anormal. En este caso, hablamos de fibroelastosis secundaria, provocada por cardiopatías congénitas (CC). Estas incluyen anomalías que causan obstrucción (alteración de la permeabilidad del corazón y sus vasos):
- estenosis o estrechamiento de la aorta cerca de la válvula,
- coartación o estrechamiento segmentario de la aorta en la unión de su arco y sección descendente,
- atresia o ausencia de una abertura natural en la aorta,
- subdesarrollo del tejido cardíaco (con mayor frecuencia el ventrículo izquierdo, con menor frecuencia el ventrículo derecho y las aurículas), lo que afecta la función de bombeo del corazón.
Existe la opinión de que la toxicosis durante el embarazo también puede actuar como un factor predisponente para la fibroelastosis en el feto.
En el período posnatal, el desarrollo de fibroelastosis cardíaca puede verse facilitado por enfermedades infecciosas e inflamatorias de las membranas orgánicas, trastornos hemodinámicos por lesiones, tromboembolia vascular, hemorragia miocárdica y trastornos metabólicos (aumento de la formación de fibrina, trastornos del metabolismo de proteínas y hierro: amiloidosis, hemocromatosis). Estas mismas causas provocan el desarrollo de la enfermedad en adultos.
Patogenesia
El tejido conectivo es un tejido especial del cuerpo humano que forma parte de casi todos los órganos, pero no participa activamente en sus funciones. Se le atribuyen funciones de soporte y protección. Al formar una especie de esqueleto (estroma) y limitar las células funcionales del órgano, asegura su forma y tamaño definitivos. Con suficiente resistencia, el tejido conectivo también protege las células del órgano de la destrucción y las lesiones, impide la penetración de patógenos y, con la ayuda de macrófagos especiales, absorbe estructuras obsoletas: células de tejido muerto, proteínas extrañas, componentes sanguíneos de desecho, etc.
Este tejido puede denominarse auxiliar, ya que no contiene elementos celulares que garanticen la funcionalidad de un órgano en particular. Sin embargo, su papel en la vida del cuerpo es muy importante. Al formar parte de las membranas de los vasos sanguíneos, el tejido conectivo garantiza la seguridad y la funcionalidad de estas estructuras, gracias a las cuales se lleva a cabo la nutrición y la respiración (trofismo) de los tejidos circundantes del entorno interno del cuerpo.
Existen varios tipos de tejido conectivo. La membrana que recubre los órganos internos se denomina tejido conectivo laxo. Es una sustancia semilíquida e incolora que contiene fibras onduladas de colágeno y fibras rectas de elastina, entre las cuales se encuentran dispersos aleatoriamente diversos tipos de células. Algunas de estas células (fibroblastos) son responsables de la formación de estructuras fibrosas, otras (endoteliocitos y mastocitos) forman una matriz translúcida de tejido conectivo y producen sustancias especiales (heparina, histamina), otras (macrófagos) realizan la fagocitosis, etc.
El segundo tipo de tejido fibroso es el tejido conectivo denso, que no contiene muchas células individuales y se divide en tejido blanco y tejido amarillo. El tejido blanco está compuesto por fibras de colágeno densamente compactadas (ligamentos, tendones, periostio), mientras que el tejido amarillo está compuesto por fibras de elastina entrelazadas caóticamente con inclusiones de fibroblastos (parte de ligamentos, membranas vasculares y pulmones).
Los tejidos conectivos también incluyen sangre, grasa, hueso y cartílago, pero aún no nos interesan, ya que al hablar de fibroelastosis nos referimos a cambios en las estructuras fibrosas. Las fibras elásticas y resilientes se encuentran únicamente en los tejidos conectivos laxos y densos.
La síntesis de fibroblastos y la formación de fibras de tejido conectivo a partir de ellos se regula a nivel cerebral. Esto garantiza la constancia de sus características (fuerza, elasticidad, grosor). Si, por alguna causa patológica, se altera la síntesis y el desarrollo del tejido auxiliar (aumento del número de fibroblastos, cambio en su comportamiento), se produce una proliferación de fibras de colágeno fuertes o un cambio en el crecimiento de las elásticas (permanecen cortas y se retuercen), lo que altera las propiedades de la membrana del órgano y de algunas estructuras internas recubiertas de tejido conectivo. Estas adquieren un grosor mayor del necesario, se vuelven más densas, fuertes e inelásticas, asemejándose al tejido fibroso de ligamentos y tendones, lo que requiere un gran esfuerzo para estirarse.
Este tejido no se estira bien, lo que limita los movimientos del órgano (movimientos rítmicos automáticos del corazón y de los vasos sanguíneos, cambios en el tamaño de los pulmones durante la inhalación y la exhalación), de ahí la interrupción del suministro de sangre a los órganos respiratorios, lo que lleva a una deficiencia de oxígeno.
El riego sanguíneo del cuerpo se realiza gracias al corazón, que funciona como una bomba, y a dos circuitos circulatorios. La circulación pulmonar se encarga del suministro de sangre y el intercambio de gases en los pulmones, desde donde el oxígeno llega al corazón con el flujo sanguíneo, y de allí a la circulación sistémica, distribuyéndose por todo el cuerpo, proporcionando respiración a los órganos y tejidos.
La membrana elástica, que limita la contracción del músculo cardíaco, reduce la funcionalidad del corazón, que no bombea sangre con la misma intensidad y, con ella, oxígeno. Con la fibroelastosis pulmonar, se altera su ventilación (osigenación), lo que claramente reduce el aporte de oxígeno a la sangre, lo que, incluso con una función cardíaca normal, contribuye a la hipoxia (falta de oxígeno) de los tejidos y órganos. [ 3 ]
Síntomas fibroelastosis
La fibroelastosis cardíaca y pulmonar son dos tipos de enfermedad que se caracterizan por un trastorno de la síntesis de fibras en el tejido conectivo. Presentan localizaciones diferentes, pero ambas son potencialmente mortales, ya que se asocian con insuficiencia cardíaca y respiratoria progresiva o grave.
La fibroelastosis pulmonar es un tipo raro de enfermedad intersticial de este importante órgano del sistema respiratorio. Estas incluyen patologías crónicas del parénquima pulmonar con daño a las paredes alveolares (inflamación, alteración de su estructura), al revestimiento interno de los capilares pulmonares, etc. La fibroelastosis suele considerarse una forma rara y particular de neumonía progresiva con tendencia a cambios fibrosos en los tejidos del pulmón y la pleura.
Es casi imposible detectar la enfermedad en sus inicios, ya que puede tardar unos 10 años en manifestarse. Este período se denomina intervalo libre de síntomas. La aparición de cambios patológicos que aún no afectan el volumen pulmonar ni el intercambio gaseoso puede detectarse por casualidad durante un examen pulmonar detallado en relación con otra enfermedad o lesión del sistema respiratorio.
La enfermedad se caracteriza por una progresión lenta de los síntomas, por lo que las primeras manifestaciones pueden retrasarse considerablemente desde su aparición. Los síntomas se intensifican gradualmente.
Los primeros signos de la enfermedad a los que conviene prestar atención son la tos y la creciente dificultad para respirar. Estos síntomas suelen ser consecuencia de una enfermedad respiratoria previa, por lo que pueden asociarse con un resfriado y sus consecuencias durante mucho tiempo. La dificultad para respirar suele percibirse como un trastorno cardíaco o cambios relacionados con la edad. Al fin y al cabo, la enfermedad se diagnostica en personas que se acercan a la vejez.
Tanto los pacientes como los médicos que los examinan pueden cometer errores, lo que lleva a la detección tardía de una enfermedad peligrosa. Conviene prestar atención a la tos, que es improductiva en la fibroelastosis y no se alivia con mucolíticos ni expectorantes, sino que se alivia con antitusivos. Una tos prolongada de esta naturaleza es un síntoma característico de la fibroelastosis pulmonar.
La disnea se debe a una insuficiencia respiratoria progresiva causada por el engrosamiento de las paredes alveolares y la pleura, y a una disminución del volumen y número de cavidades alveolares en el pulmón (el parénquima del órgano se observa en la radiografía como un panal). El síntoma se intensifica con el esfuerzo físico, primero significativo y luego incluso leve. A medida que la enfermedad progresa, empeora, lo que provoca discapacidad y la muerte del paciente.
La progresión de la fibroelastosis se acompaña de un deterioro del estado general: la hipoxia provoca debilidad y mareos, el peso corporal disminuye (se desarrolla anorexia), las falanges ungueales cambian al tipo de baquetas, la piel se vuelve pálida y tiene un aspecto enfermizo.
La mitad de los pacientes presentan síntomas inespecíficos, como dificultad para respirar y dolor torácico, característicos del neumotórax (acumulación de gases en la cavidad pleural). Esta anomalía también puede presentarse como resultado de lesiones, enfermedades pulmonares primarias y secundarias, o un tratamiento inadecuado, por lo que no puede diagnosticarse.
La fibroelastosis cardíaca, así como la patología del crecimiento del tejido conectivo en los pulmones, se caracteriza por palidez, pérdida de peso, debilidad, a menudo paroxística, y dificultad para respirar. También puede observarse fiebre subfebril persistente sin signos de resfriado ni infección.
Muchos pacientes experimentan cambios en el tamaño del hígado. Este aumenta de tamaño sin síntomas de disfunción. También es posible que se presente hinchazón en piernas, cara, brazos y región sacra.
Una manifestación característica de la enfermedad es la insuficiencia circulatoria progresiva asociada a la disfunción cardíaca. En este caso, se diagnostica taquicardia (aumento de la frecuencia cardíaca, a menudo acompañada de arritmia), disnea (incluso en ausencia de actividad física) y cianosis tisular (coloración azulada causada por la acumulación de carboxihemoglobina en la sangre, es decir, una combinación de hemoglobina y dióxido de carbono debido a la alteración del flujo sanguíneo y, en consecuencia, del intercambio gaseoso).
En este caso, los síntomas pueden aparecer inmediatamente después del nacimiento del niño con esta patología o con el tiempo. En niños mayores y adultos, los signos de insuficiencia cardíaca grave suelen aparecer en el contexto de una infección respiratoria, que actúa como desencadenante. [ 4 ]
Fibroelastosis en niños
Si bien la fibroelastosis pulmonar es una enfermedad de adultos, que a menudo se origina en la infancia, pero que no se manifiesta durante mucho tiempo, una patología similar del endocardio cardíaco suele aparecer incluso antes del nacimiento del bebé y afecta su vida desde sus primeros momentos. Esta patología, rara pero grave, es la causa del desarrollo de insuficiencia cardíaca difícil de corregir en bebés, muchos de los cuales fallecen en los primeros dos años. [ 5 ]
La fibroelastosis endocárdica en recién nacidos suele ser resultado de procesos patológicos que ocurren en el cuerpo del bebé durante la etapa prenatal. Infecciones maternas, mutaciones genéticas, anomalías en el desarrollo del sistema cardiovascular y enfermedades metabólicas hereditarias, según los científicos, pueden provocar cambios en el tejido conectivo de las membranas cardíacas. Esto es especialmente cierto si un feto de 4 a 7 meses se expone a dos o más factores simultáneamente.
Por ejemplo, una combinación de anomalías en el desarrollo del corazón y los vasos coronarios (estenosis, atresia, coartación aórtica, desarrollo anormal de las células miocárdicas, debilidad endocárdica, etc.), que contribuyen a la isquemia tisular, junto con un proceso inflamatorio debido a una infección, deja al niño con una probabilidad prácticamente nula de supervivencia. Si bien los defectos en el desarrollo de los órganos aún pueden corregirse con prontitud, la fibroelastosis progresiva solo puede ralentizarse, pero no curarse.
Por lo general, la fibroelastosis cardíaca fetal se detecta durante el embarazo mediante ecografía en el segundo o tercer trimestre. La ecografía y la ecocardiografía entre las semanas 20 y 38 mostraron hiperecogenicidad, lo que indica engrosamiento y compactación del endocardio (generalmente difuso, con menos frecuencia focal), y un cambio en el tamaño y la forma del corazón (el órgano se agranda y adquiere la forma de una bola o bala, y las estructuras internas se suavizan gradualmente). [ 6 ]
En el 30-35% de los casos, la fibroelastosis se detectó antes de las 26 semanas de embarazo, y en el 65-70%, en el período posterior. En más del 80% de los recién nacidos, la fibroelastosis se asocia a cardiopatías obstructivas, es decir, es secundaria, a pesar de su detección temprana. Se detectó hiperplasia ventricular izquierda en la mitad de los niños afectados, lo que explica la alta prevalencia de fibroelastosis en esta estructura cardíaca en particular. Las patologías de la aorta y su válvula, detectadas en un tercio de los niños con proliferación endocárdica, también provocan un aumento (dilatación) de la cavidad ventricular izquierda y la alteración de su funcionalidad.
En caso de fibroelastosis cardíaca confirmada instrumentalmente, los médicos recomiendan la interrupción del embarazo. En casi todos los niños nacidos cuyas madres rechazaron un aborto con medicamentos, se confirmaron los signos de la enfermedad. Los síntomas de insuficiencia cardíaca, característicos de la fibroelastosis, aparecen en el plazo de un año (raramente entre el segundo y tercer año de vida). En los niños con una forma combinada de la enfermedad, los signos de insuficiencia cardíaca se detectan desde los primeros días de vida.
Las formas congénitas de fibroelastosis primaria y combinada en niños suelen presentar una evolución rápida con el desarrollo de insuficiencia cardíaca grave. La baja actividad, el letargo del niño, el rechazo a la lactancia materna debido a la fatiga rápida, la falta de apetito y el aumento de la sudoración indican problemas de salud. Todo esto provoca que el niño no gane peso adecuadamente. La piel del bebé presenta una palidez dolorosa, en algunos casos con un tono azulado, con mayor frecuencia en el triángulo nasolabial.
Existen signos de inmunidad debilitada, por lo que estos niños contraen infecciones respiratorias con frecuencia y rapidez, lo que complica la situación. A veces, durante los primeros días y meses de vida, el niño no presenta trastornos circulatorios, pero las infecciones frecuentes y las enfermedades pulmonares pueden desencadenar insuficiencia cardíaca congestiva.
Exámenes de salud adicionales a recién nacidos y niños pequeños con sospecha de fibroelastosis o previamente diagnosticados mostraron presión arterial baja (hipotensión), cardiomegalia, tonos apagados al auscultar el corazón, en ocasiones soplo sistólico característico de la insuficiencia valvular mitral, taquicardia y disnea. La auscultación pulmonar revela sibilancias, lo que indica congestión.
El daño endocárdico del ventrículo izquierdo suele provocar un debilitamiento de la capa muscular del corazón (miocardio). El ritmo cardíaco normal consta de dos tonos que se alternan rítmicamente. En caso de fibroelastosis, puede aparecer un tercer tono (y a veces un cuarto). Este ritmo patológico es claramente audible y su sonido se asemeja al paso de tres tiempos de un caballo (galope), por lo que se denomina ritmo de galope.
Otro síntoma de fibroelastosis en niños pequeños es la aparición de una giba cardíaca. En el período posnatal temprano, las costillas del niño permanecen sin osificar y están compuestas de tejido cartilaginoso. El aumento de tamaño del corazón provoca que este comience a presionar las costillas blandas, lo que provoca que se doblen y adquieran una curvatura permanente hacia adelante (giba cardíaca). En la fibroelastosis en adultos, la giba cardíaca no se forma debido a la resistencia y rigidez del tejido óseo costal, incluso con un aumento de tamaño en todas las estructuras del corazón.
La formación de una giba cardíaca en sí misma solo indica una cardiopatía congénita, sin especificar su naturaleza. Sin embargo, en cualquier caso, se asocia con un aumento del tamaño del corazón y sus ventrículos.
El síndrome de edema en la fibroelastosis en niños rara vez se diagnostica, pero muchos niños experimentan un hígado agrandado, que comienza a sobresalir un promedio de 3 cm por debajo del borde del arco costal.
Si la fibroelastosis es adquirida (por ejemplo, consecuencia de enfermedades inflamatorias de las membranas cardíacas), el cuadro clínico suele ser de progresión lenta. Durante un tiempo, los síntomas pueden estar completamente ausentes, y luego aparecen signos leves de disfunción cardíaca, como disnea durante el esfuerzo físico, aumento de la frecuencia cardíaca, fatiga rápida y baja resistencia física. Poco después, el hígado comienza a agrandarse y aparecen edemas y mareos.
Todos los síntomas de la fibroelastosis adquirida son inespecíficos, lo que dificulta el diagnóstico de la enfermedad, similar a la miocardiopatía y la enfermedad hepática y renal. La enfermedad se diagnostica con mayor frecuencia en la etapa de insuficiencia cardíaca grave, lo que afecta negativamente los resultados del tratamiento.
Complicaciones y consecuencias
Cabe mencionar que la fibroelastosis cardíaca y pulmonar es una patología grave, cuya evolución depende de diversas circunstancias. Las cardiopatías congénitas complican significativamente la situación, pudiendo ser quirúrgicamente extirpadas a una edad temprana, pero con un riesgo de muerte bastante alto (aproximadamente el 10%).
Se cree que cuanto más precoz se desarrolle la enfermedad, más graves serán sus consecuencias. Esto se confirma por el hecho de que la fibroelastosis congénita, en la mayoría de los casos, presenta un curso fulminante o agudo con rápida progresión de la insuficiencia cardíaca. El desarrollo de insuficiencia cardíaca aguda en un niño menor de 6 meses se considera un signo de mal pronóstico.
Sin embargo, el tratamiento no garantiza la restauración completa de la función cardíaca, sino que solo ralentiza la progresión de los síntomas de insuficiencia cardíaca. Por otro lado, la ausencia de este tratamiento de apoyo puede provocar la muerte del bebé durante los dos primeros años de vida.
Si se detecta insuficiencia cardíaca en los primeros días o meses de vida de un bebé, lo más probable es que no sobreviva ni una semana. La respuesta al tratamiento varía entre niños. Sin un efecto terapéutico, prácticamente no hay esperanza. Pero con la ayuda brindada, la esperanza de vida de un niño enfermo es corta (de varios meses a varios años).
La cirugía y la corrección de cardiopatías congénitas que causan fibroelastosis suelen mejorar el estado del paciente. Con un tratamiento quirúrgico exitoso de la hiperplasia ventricular izquierda y el cumplimiento de las indicaciones médicas, la enfermedad puede evolucionar de forma benigna: la insuficiencia cardíaca tendrá una evolución crónica sin signos de progresión. Sin embargo, las esperanzas de que esto ocurra son escasas.
En cuanto a la fibroelastosis cardíaca adquirida, se cronifica rápidamente y progresa gradualmente. La medicación puede ralentizar el proceso, pero no detenerlo.
La fibroelastosis pulmonar, independientemente del momento en que aparezcan los cambios en el parénquima y las membranas del órgano después del período de luz, comienza a progresar rápidamente y, de hecho, puede causar la muerte en un par de años, causando insuficiencia respiratoria grave. Lamentablemente, aún no se han desarrollado métodos eficaces para tratar la enfermedad. [ 7 ]
Diagnostico fibroelastosis
La fibroelastosis endomiocárdica, cuyos síntomas se detectan en la mayoría de los casos a una edad temprana, es una enfermedad congénita. Si excluimos los casos excepcionales en los que la enfermedad comenzó a desarrollarse al final de la infancia y en la edad adulta como complicación de lesiones y enfermedades somáticas, es posible identificar la patología en el período prenatal, es decir, antes del nacimiento del niño.
Los médicos creen que los cambios patológicos en los tejidos endocárdicos, las alteraciones en la forma del corazón fetal y algunas características de su funcionamiento, característicos de la fibroelastosis, pueden detectarse ya en la semana 14 del embarazo. Sin embargo, este período es relativamente corto, y no se puede descartar que la enfermedad se manifieste un poco más tarde, cerca del tercer trimestre del embarazo, e incluso un par de meses antes del parto. Por ello, durante el seguimiento de las embarazadas, se recomienda realizar ecografías clínicas del corazón fetal con intervalos de varias semanas.
¿Qué signos pueden indicar la sospecha de la enfermedad en la siguiente ecografía? Depende mucho de la forma de la enfermedad. Con mayor frecuencia, la fibroelastosis se diagnostica en el ventrículo izquierdo, pero esta estructura no siempre está agrandada. La forma dilatada de la enfermedad, con un ventrículo izquierdo agrandado, se detecta fácilmente mediante ecografía por la forma esférica del corazón, cuyo vértice está representado por el ventrículo izquierdo, el aumento general del tamaño del órgano y la protrusión del tabique interventricular hacia el ventrículo derecho. Sin embargo, el principal signo de fibroelastosis es el engrosamiento del endocardio y de los tabiques cardíacos, con un aumento característico de la ecogenicidad de estas estructuras, que se determina mediante una ecografía específica.
El estudio se realiza con un equipo de ultrasonido especial con programas de cardiología. La ecocardiografía fetal no daña ni a la madre ni al feto, sino que permite no solo identificar cambios anatómicos en el corazón, sino también determinar el estado de los vasos coronarios, la presencia de coágulos sanguíneos y los cambios en el grosor de las membranas cardíacas.
La ecocardiografía fetal se prescribe no solo en presencia de desviaciones durante la decodificación de los resultados de la ecografía, sino también en el caso de una infección de la madre (especialmente viral), toma de medicamentos potentes, predisposición hereditaria, presencia de trastornos metabólicos, así como patologías cardíacas congénitas en niños mayores.
La ecocardiografía fetal también puede detectar otras formas congénitas de fibroelastosis. Por ejemplo, la fibroelastosis del ventrículo derecho, un proceso generalizado con daño simultáneo del ventrículo izquierdo y las estructuras adyacentes: el ventrículo derecho, las válvulas cardíacas y las aurículas; formas combinadas de fibroelastosis; y la fibroelastosis endomiocárdica con engrosamiento del revestimiento interno de los ventrículos y afectación de parte del miocardio en el proceso patológico (generalmente asociada con trombosis de la pared).
La fibroelastosis endocárdica detectada en edad prenatal tiene un pronóstico muy malo, por lo que los médicos recomiendan la interrupción del embarazo en este caso. La posibilidad de un diagnóstico erróneo se descarta mediante una ecografía fetal repetida, realizada 4 semanas después del primer examen que reveló la patología. Es evidente que la decisión final sobre la interrupción o la continuación del embarazo recae en los padres, pero deben ser conscientes del tipo de vida al que condenan a su hijo.
La fibroelastosis endocárdica no siempre se detecta durante el embarazo, sobre todo considerando que no todas las futuras madres acuden a una clínica de salud femenina ni se someten a ecografías preventivas. La enfermedad del feto en su útero prácticamente no afecta al estado de la embarazada, por lo que el nacimiento de un bebé enfermo suele ser una sorpresa desagradable.
En algunos casos, tanto los padres como los médicos se enteran de la enfermedad del bebé varios meses después de su nacimiento. En este caso, los análisis de sangre podrían no mostrar nada, salvo un aumento de la concentración de sodio (hipernatremia). Sin embargo, sus resultados serán útiles para realizar diagnósticos diferenciales y descartar enfermedades inflamatorias.
Aún hay esperanza para el diagnóstico instrumental. Un estudio estándar del corazón (ECG) no es particularmente indicativo en el caso de la fibroelastosis. Ayuda a identificar alteraciones en el corazón y la conductividad eléctrica del músculo cardíaco, pero no especifica las causas de dichos trastornos. Por lo tanto, un cambio en el voltaje del ECG (a una edad temprana suele ser subestimado, a una edad avanzada, por el contrario, excesivamente alto) indica una miocardiopatía, que puede asociarse no solo con patologías cardíacas, sino también con trastornos metabólicos. La taquicardia es un síntoma de enfermedades cardíacas. Y si ambos ventrículos del corazón están afectados, el cardiograma generalmente puede parecer normal. [ 8 ]
La tomografía computarizada (TC) es una excelente herramienta no invasiva para detectar calcificación cardiovascular y excluir pericarditis.[ 9 ]
La resonancia magnética (RM) puede ser útil para detectar fibroelastosis debido a que la biopsia es invasiva. Un borde hipointenso en una secuencia de perfusión miocárdica y un borde hiperintenso en una secuencia de realce tardío son indicativos de fibroelastosis.[ 10 ]
Pero esto no significa que se deba abandonar el estudio, ya que ayuda a determinar la naturaleza del trabajo del corazón y el grado de desarrollo de la insuficiencia cardíaca.
Cuando aparecen síntomas de insuficiencia cardíaca y el paciente consulta al médico, también se le prescriben radiografías de tórax, tomografía computarizada o resonancia magnética cardíaca, y ecocardiografía (EcoCG). En casos dudosos, es necesario recurrir a una biopsia de tejido cardíaco con posterior examen histológico. El diagnóstico es muy grave, por lo que requiere el mismo enfoque diagnóstico, aunque el tratamiento no difiere mucho del tratamiento sintomático para la enfermedad coronaria y la insuficiencia cardíaca.
Pero incluso un examen tan minucioso será inútil si sus resultados no se utilizan en el diagnóstico diferencial. El ECG permite diferenciar la fibroelastosis aguda de la miocarditis idiopática, la pericarditis exudativa y la estenosis aórtica. Al mismo tiempo, las pruebas de laboratorio no mostrarán signos de inflamación (leucocitosis, aumento de la VSG, etc.) y las mediciones de temperatura no mostrarán hipertermia.
El análisis de los ruidos y soplos cardíacos, los cambios en el tamaño de las aurículas y el estudio de la anamnesis ayudan a distinguir la fibroelastosis endocárdica de la insuficiencia valvular mitral aislada y el defecto valvular mitral.
El análisis de la anamnesis es útil para distinguir entre fibroelastosis y estenosis aórtica. En caso de estenosis aórtica, también conviene prestar atención a la conservación del ritmo sinusal y a la ausencia de tromboembolia. En la pericarditis exudativa tampoco se observan alteraciones del ritmo cardíaco ni depósito de trombos, pero la enfermedad se manifiesta con fiebre y aumento de la temperatura.
La mayor dificultad reside en diferenciar la fibroelastosis endocárdica de la miocardiopatía congestiva. En este caso, la fibroelastosis, aunque en la mayoría de los casos no se acompaña de trastornos pronunciados de la conducción cardíaca, tiene un pronóstico terapéutico menos favorable.
En caso de patologías combinadas, es necesario prestar atención a cualquier anomalía detectada durante una tomografía o ecografía cardíaca, ya que los defectos congénitos complican significativamente la evolución de la fibroelastosis. Si se detecta fibroelastosis endocárdica combinada durante el período intrauterino, no es apropiado continuar el embarazo. Es mucho más humanitario interrumpirlo.
Diagnóstico de la fibroelastosis pulmonar
El diagnóstico de fibroelastosis pulmonar también requiere ciertos conocimientos y habilidades por parte del médico. De hecho, los síntomas de la enfermedad son bastante heterogéneos. Por un lado, indican enfermedades pulmonares congestivas (tos no productiva, disnea) y, por otro, también pueden ser una manifestación de una cardiopatía. Por lo tanto, el diagnóstico de la enfermedad no puede limitarse a la simple indicación de síntomas y la auscultación.
Los análisis de sangre del paciente ayudan a descartar enfermedades pulmonares inflamatorias, pero no proporcionan información sobre los cambios cuantitativos y cualitativos en los tejidos. La presencia de signos de eosinofilia ayuda a diferenciar la enfermedad de la fibrosis pulmonar, cuyas manifestaciones son similares, pero no descarta ni confirma la fibroelastosis.
Se consideran más indicativos los estudios instrumentales: radiografía de tórax y examen tomográfico de los órganos respiratorios, así como los análisis funcionales, que consisten en determinar los volúmenes respiratorios, la capacidad vital de los pulmones y la presión en el órgano.
En caso de fibroelastosis pulmonar, conviene prestar atención a la disminución de la función respiratoria externa, medida mediante espirometría. La disminución de las cavidades alveolares activas afecta significativamente la capacidad vital pulmonar (CVP), y el engrosamiento de las paredes de las estructuras internas afecta la capacidad de difusión del órgano (CDP), que garantiza la ventilación y el intercambio gaseoso (en otras palabras, la absorción de dióxido de carbono de la sangre y la liberación de oxígeno).
Los signos característicos de la fibroelastosis pleuroparenquimal son una combinación de flujo de aire limitado hacia los pulmones (obstrucción) y expansión pulmonar deteriorada durante la inhalación (restricción), deterioro de la función respiratoria externa, hipertensión pulmonar moderada (aumento de la presión en los pulmones), diagnosticada en la mitad de los pacientes.
Una biopsia de tejido pulmonar muestra cambios característicos en la estructura interna del órgano. Estos incluyen: fibrosis de la pleura y el parénquima en combinación con elastosis de las paredes alveolares, acumulación de linfocitos en la zona de los tabiques alveolares compactados, transformación de fibroblastos en tejido muscular atípico y presencia de líquido edematoso.
La tomografía muestra daño pulmonar en las secciones superiores, en forma de focos de compactación pleural y cambios estructurales en el parénquima. El tejido conectivo pulmonar, agrandado, se asemeja al tejido muscular en color y propiedades, pero el volumen pulmonar disminuye. Se observan cavidades pulmonares (quistes) de gran tamaño en el parénquima. Son características la expansión focal (o difusa) irreversible de los bronquios y bronquiolos (bronquiectasias por tracción) y una posición baja de la cúpula diafragmática.
Los exámenes radiológicos revelan áreas de "vidrio esmerilado" y "pulmón en panal" en muchos pacientes, lo que indica una ventilación pulmonar irregular debido a la presencia de focos de compactación tisular. Aproximadamente la mitad de los pacientes presentan ganglios linfáticos e hígado agrandados.
La fibroelastosis pulmonar debe diferenciarse de la fibrosis causada por infección parasitaria y eosinofilia asociada, fibroelastosis endocárdica, enfermedades pulmonares con ventilación alterada y cuadro de "pulmón en panal", la enfermedad autoinmune histicotitis X (una forma de esta patología con daño pulmonar se llama enfermedad de Hand-Schüller-Christian), manifestaciones de sarcoidosis y tuberculosis pulmonar.
Tratamiento fibroelastosis
La fibroelastosis, independientemente de su localización, se considera una enfermedad peligrosa y prácticamente incurable. Los cambios patológicos en la pleura y el parénquima pulmonar no se pueden revertir con medicamentos. Incluso el uso de antiinflamatorios hormonales (corticosteroides) en combinación con broncodilatadores no produce el resultado deseado. Los broncodilatadores ayudan a aliviar ligeramente la condición del paciente, aliviando el síndrome obstructivo, pero no afectan los procesos pulmonares, por lo que solo pueden usarse como terapia de apoyo.
El tratamiento quirúrgico de la fibroelastosis pulmonar también es ineficaz. La única operación que podría cambiar la situación es un trasplante de órgano de un donante. Sin embargo, el trasplante de pulmón, lamentablemente, tiene el mismo pronóstico desfavorable. [ 11 ]
Según científicos extranjeros, la fibroelastosis también puede considerarse una de las complicaciones frecuentes del trasplante de células madre de pulmón o médula ósea. En ambos casos, se producen cambios en las fibras del tejido conectivo pulmonar, lo que afecta la función de la respiración externa.
La enfermedad progresa sin tratamiento (y actualmente no existe un tratamiento eficaz), y alrededor del 40 % de los pacientes fallece por insuficiencia respiratoria en un plazo de 1,5 a 2 años. La esperanza de vida de quienes sobreviven también es muy limitada (hasta 10-20 años), al igual que su capacidad para trabajar. La persona queda discapacitada.
La fibroelastosis cardíaca también se considera una enfermedad médicamente incurable, especialmente si se trata de una patología congénita. Por lo general, los niños no viven más de dos años. Solo pueden salvarse mediante un trasplante de corazón, que en sí mismo es una operación difícil con un alto grado de riesgo y consecuencias impredecibles, especialmente a una edad tan temprana.
En algunos bebés, es posible corregir quirúrgicamente cardiopatías congénitas para que no empeoren la condición del niño enfermo. En caso de estenosis arterial, se instala un dilatador vascular: una derivación (bypass aortocoronario). En caso de dilatación del ventrículo izquierdo, su forma se restaura rápidamente. Sin embargo, incluso una operación de este tipo no garantiza que el niño pueda prescindir de un trasplante. Entre el 20 y el 25 % de los bebés sobreviven y padecen insuficiencia cardíaca de por vida, es decir, no se consideran sanos.
Si la enfermedad se adquiere, vale la pena luchar por la vida del niño con la ayuda de medicamentos. Pero es importante entender que cuanto antes se manifieste, más difícil será combatirla.
El tratamiento farmacológico tiene como objetivo combatir y prevenir las exacerbaciones de la insuficiencia cardíaca. A los pacientes se les prescriben los siguientes fármacos para el corazón:
- inhibidores de la enzima convertidora de angiotensina (ECA), que afectan la presión arterial y la mantienen dentro de límites normales (captopril, enalapril, benazepril, etc.),
- betabloqueantes utilizados para tratar trastornos del ritmo cardíaco, hipertensión arterial y prevenir el infarto de miocardio (anaprilina, bisoprolol, metoprolol),
- glucósidos cardíacos, que, cuando se usan durante un largo período de tiempo, no solo favorecen el funcionamiento del corazón (aumentan el contenido de potasio en los cardiomiocitos y mejoran la conductividad miocárdica), sino que también pueden reducir algo el grado de engrosamiento endocárdico (digoxina, gitoxina, estrofantina),
- diuréticos ahorradores de potasio (espironolactona, veroshpiron, decriz), que previenen el edema tisular,
- Terapia antitrombótica con anticoagulantes (cardiomagnetic, magnicor), previniendo la formación de coágulos sanguíneos y trastornos circulatorios en los vasos coronarios.
En la forma congénita de fibroelastosis endocárdica, el tratamiento de apoyo no promueve la recuperación, pero reduce el riesgo de muerte por insuficiencia cardíaca o tromboembolia en un 70-75%. [ 12 ]
Medicamentos
Como podemos observar, el tratamiento de la fibroelastosis endocárdica prácticamente no difiere del de la insuficiencia cardíaca. En ambos casos, los cardiólogos tienen en cuenta la gravedad de la cardiopatía. La prescripción de medicamentos es estrictamente individualizada, considerando la edad del paciente, las enfermedades concomitantes, la forma y el grado de insuficiencia cardíaca.
En el tratamiento de la fibroelastosis endocárdica adquirida, se utilizan fármacos de cinco grupos. Consideremos un fármaco de cada grupo.
Enalapril es un fármaco del grupo de los inhibidores de la ECA, disponible en comprimidos de diversas dosis. Aumenta el flujo sanguíneo coronario, dilata las arterias, reduce la presión arterial sin afectar la circulación cerebral y ralentiza y reduce la dilatación del ventrículo izquierdo. Mejora el riego sanguíneo al miocardio, reduciendo los efectos de la isquemia, reduce ligeramente la coagulación sanguínea, previniendo la formación de coágulos y tiene un ligero efecto diurético.
En caso de insuficiencia cardíaca, el medicamento se prescribe por un período superior a seis meses o de forma permanente. Se inicia con una dosis mínima (2,5 mg), incrementándola gradualmente de 2,5 a 5 mg cada 3 o 4 días. La dosis permanente será la que el paciente tolere bien y mantenga la presión arterial dentro del rango normal.
La dosis máxima diaria es de 40 mg. Puede tomarse una sola vez o dividirse en dos dosis.
Si la presión arterial es inferior a la normal, la dosis se reduce gradualmente. El tratamiento con enalapril no debe interrumpirse bruscamente. Se recomienda tomar una dosis de mantenimiento de 5 mg al día.
El medicamento está indicado para el tratamiento de pacientes adultos, pero también puede prescribirse a niños (no se ha establecido oficialmente su seguridad, pero en el caso de la fibroelastosis, la vida de un pequeño paciente está en riesgo, por lo que se tiene en cuenta el riesgo). El inhibidor de la ECA no se prescribe a pacientes con intolerancia a los componentes del medicamento, con porfiria, durante el embarazo y la lactancia. Si el paciente ha presentado previamente edema de Quincke mientras tomaba cualquier medicamento de este grupo, se prohíbe el uso de Enalapril.
Se debe tener precaución al prescribir el medicamento a pacientes con patologías concomitantes: enfermedades renales y hepáticas graves, hipercalemia, hiperaldosteronismo, estenosis de la válvula aórtica o mitral, patologías sistémicas del tejido conectivo, isquemia cardíaca, enfermedad cerebral, diabetes mellitus.
Durante el tratamiento con este fármaco, no se deben tomar diuréticos convencionales para evitar la deshidratación y un fuerte efecto hipotensor. La administración simultánea con diuréticos ahorradores de potasio requiere un ajuste de la dosis, ya que existe un alto riesgo de hiperpotasemia, que a su vez provoca arritmias cardíacas, convulsiones, disminución del tono muscular, aumento de la debilidad, etc.
El medicamento "Enalapril" suele tolerarse bien, pero algunos pacientes pueden experimentar efectos secundarios. Los más comunes son: fuerte descenso de la presión arterial, incluso colapso, dolores de cabeza y mareos, trastornos del sueño, aumento de la fatiga, pérdida reversible del equilibrio, la audición y la visión, aparición de tinnitus, dificultad para respirar, tos sin expectoración, cambios en la composición de la sangre y la orina, que suelen indicar un funcionamiento inadecuado del hígado y los riñones. Posibles: caída del cabello, disminución del deseo sexual, síntomas de sofocos (sensación de calor y palpitaciones, hiperemia facial, etc.).
El bisoprolol es un betabloqueante de acción selectiva con efectos hipotensores y antiisquémicos, que ayuda a combatir las manifestaciones de taquicardia y arritmia. Es un fármaco económico en comprimidos que previene la progresión de la insuficiencia cardíaca en la fibroelastosis endocárdica. [ 13 ]
Al igual que muchos otros medicamentos recetados para la enfermedad coronaria y la insuficiencia cardíaca congestiva (ICC), el bisoprolol se prescribe durante un periodo prolongado. Se recomienda tomarlo por la mañana, antes o durante las comidas.
En cuanto a las dosis recomendadas, se seleccionan individualmente según la presión arterial y los medicamentos que se recetan simultáneamente. En promedio, una dosis única (también diaria) es de 5 a 10 mg, pero con un ligero aumento de la presión arterial, puede reducirse a 2,5 mg. La dosis máxima que se puede recetar a un paciente con función renal normal es de 20 mg, pero solo si la presión arterial es alta de forma persistente.
El aumento de las dosis indicadas solo es posible con la autorización de un médico. Sin embargo, en caso de enfermedades hepáticas y renales graves, la dosis máxima permitida es de 10 mg.
En el tratamiento complejo de la insuficiencia cardíaca con disfunción ventricular izquierda, que se presenta con mayor frecuencia en la fibroelastosis, se selecciona una dosis eficaz aumentando gradualmente la dosis en 1,25 mg. En este caso, se comienza con la dosis mínima posible (1,25 mg). La dosis se aumenta a intervalos de una semana.
Cuando la dosis alcanza los 5 mg, el intervalo se aumenta a 28 días. Después de 4 semanas, la dosis se incrementa en 2,5 mg. Siguiendo este intervalo y la norma, se alcanzan los 10 mg, que el paciente deberá tomar durante un tiempo prolongado o de forma constante.
Si la dosis no se tolera bien, se reduce gradualmente hasta alcanzar un nivel confortable. La interrupción del tratamiento con un betabloqueante no debe ser abrupta.
El medicamento no debe prescribirse en caso de hipersensibilidad a los principios activos y auxiliares del medicamento, insuficiencia cardíaca aguda y descompensada, shock cardiogénico, bloqueo auriculoventricular grados 2-3, bradicardia, presión arterial constantemente baja y algunas otras patologías cardíacas, asma bronquial grave, broncoobstrucción, trastornos circulatorios periféricos graves, acidosis metabólica.
Se debe tener precaución al prescribir tratamientos complejos. Por lo tanto, no se recomienda la combinación de bisoprolol con algunos fármacos antiarrítmicos (quinidina, lidocaína, fenitoína, etc.), antagonistas del calcio ni fármacos hipotensores centrales.
Síntomas y trastornos desagradables que pueden presentarse durante el tratamiento con Bisoprolol: aumento de la fatiga, dolores de cabeza, sofocos, trastornos del sueño, disminución de la presión arterial y mareos al levantarse de la cama, pérdida de audición, síntomas gastrointestinales, trastornos hepáticos y renales, disminución de la potencia sexual, debilidad muscular y calambres. En ocasiones, los pacientes se quejan de trastornos circulatorios periféricos, que se manifiestan como disminución de la temperatura o entumecimiento de las extremidades, especialmente de los dedos de las manos y de los pies.
En presencia de enfermedades concomitantes del sistema broncopulmonar, riñones, hígado y diabetes mellitus, el riesgo de efectos adversos es mayor, lo que indica una exacerbación de la enfermedad.
La digoxina es un glucósido cardíaco económico y popular, derivado de la dedalera. Se dispensa con receta médica (en comprimidos) y debe usarse bajo supervisión médica. El tratamiento inyectable se realiza en el hospital durante la exacerbación de la enfermedad coronaria y la insuficiencia cardíaca congestiva (ICC). Los comprimidos se recetan de forma continua en dosis mínimamente efectivas, ya que el fármaco tiene un efecto tóxico y narcótico.
El efecto terapéutico consiste en modificar la fuerza y la amplitud de las contracciones miocárdicas (energiza el corazón y lo apoya en condiciones isquémicas). El fármaco también tiene un efecto vasodilatador (reduce la congestión) y diurético, lo que ayuda a aliviar la hinchazón y a reducir la gravedad de la insuficiencia respiratoria, que se manifiesta como disnea.
El peligro de la digoxina y otros glucósidos cardíacos es que, en caso de sobredosis, pueden provocar arritmia cardíaca causada por una mayor excitabilidad del miocardio.
En caso de exacerbación de la ICC, el medicamento se prescribe en forma de inyecciones, seleccionando una dosis individualizada según la gravedad de la afección y la edad del paciente. Cuando la afección se estabiliza, se cambian a comprimidos.
Generalmente, la dosis única estándar del fármaco es de 0,25 mg. La frecuencia de administración puede variar de 1 a 5 veces al día a intervalos regulares. En la fase aguda de la ICC, la dosis diaria puede alcanzar los 1,25 mg. Cuando la afección se estabiliza permanentemente, es necesario tomar una dosis de mantenimiento de 0,25 mg (con menos frecuencia, 0,5) al día.
Al recetar el medicamento a niños, se tiene en cuenta el peso del paciente. Se calcula una dosis eficaz y segura de 0,05 a 0,08 mg por kg de peso corporal. Sin embargo, el medicamento no se prescribe de forma continua, sino durante 1 a 7 días.
La dosis de glucósido cardíaco debe ser prescrita por un médico, teniendo en cuenta la condición y la edad del paciente. Sin embargo, es muy peligroso ajustar las dosis de forma independiente o tomar dos medicamentos con este efecto simultáneamente.
La digoxina no se prescribe para la angina inestable, arritmias cardíacas graves, bloqueo auriculoventricular de grado 2-3, taponamiento cardíaco, síndrome de Adams-Stokes-Morgagni, estenosis aislada de la válvula bicúspide y estenosis aórtica, cardiopatía congénita denominada síndrome de Wolff-Parkinson-White, miocardiopatía hipertrófica obstructiva, endocarditis, pericarditis y miocarditis, aneurisma de la aorta torácica, hipercalcemia, hipopotasemia y otras patologías. La lista de contraindicaciones es extensa e incluye síndromes con múltiples manifestaciones, por lo que la decisión sobre el uso de este medicamento solo la debe tomar un especialista.
La digoxina también tiene efectos secundarios. Estos incluyen alteraciones del ritmo cardíaco (como resultado de una dosis incorrecta y una sobredosis), pérdida de apetito, náuseas (a menudo acompañadas de vómitos), trastornos intestinales, debilidad intensa y fatiga intensa, dolores de cabeza, sensación de "moscas" ante los ojos, disminución del nivel de plaquetas y trastornos de la coagulación sanguínea, y reacciones alérgicas. La aparición de estos y otros síntomas suele estar asociada con la toma de grandes dosis del fármaco, y con menos frecuencia con un tratamiento prolongado.
La espironolactona es un antagonista de los mineralocorticoides. Tiene un efecto diurético, favoreciendo la excreción de sodio, cloro y agua, pero reteniendo el potasio, necesario para el funcionamiento normal del corazón, ya que su función conductora se basa principalmente en este elemento. Ayuda a aliviar el edema. Se utiliza como adyuvante en la insuficiencia cardíaca congestiva.
En caso de ICC, el medicamento se prescribe según la fase de la enfermedad. En caso de exacerbación, el medicamento puede recetarse tanto en inyecciones como en comprimidos, en dosis de 50 a 100 mg al día. Cuando la afección se estabiliza, se prescribe una dosis de mantenimiento de 25 a 50 mg durante un periodo prolongado. Si se altera el equilibrio de potasio y sodio, disminuyendo el primero, se puede aumentar la dosis hasta normalizar la concentración de oligoelementos.
En pediatría, la dosis efectiva se calcula en base a una proporción de 1-3 mg de espironolactona por kilogramo de peso corporal del paciente.
Como podemos ver, también aquí la selección de la dosis recomendada es individual, como ocurre con la prescripción de muchos otros fármacos utilizados en cardiología.
Las contraindicaciones para el uso de un diurético pueden ser: exceso de potasio o niveles bajos de sodio en el organismo, patología asociada con la ausencia de micción (anuria) y enfermedad renal grave con disminución de la función renal. El medicamento no se prescribe a mujeres embarazadas ni en período de lactancia, ni a quienes presenten intolerancia a sus componentes.
Se debe tener precaución al utilizar el medicamento en pacientes con bloqueo cardíaco AV (puede empeorar), exceso de calcio (hipercalcemia), acidosis metabólica, diabetes mellitus, irregularidades menstruales y enfermedad hepática.
El consumo de este medicamento puede causar dolores de cabeza, somnolencia, pérdida del equilibrio y la coordinación de movimientos (ataxia), agrandamiento de las glándulas mamarias en hombres (ginecomastia) e impotencia, cambios en la naturaleza de la menstruación, voz ronca y crecimiento excesivo de vello en mujeres (hirsutismo), dolor en el epigastrio y trastornos gastrointestinales, cólicos intestinales, disfunción renal y desequilibrio mineral. Son posibles reacciones cutáneas y alérgicas.
Los efectos secundarios suelen observarse al exceder la dosis requerida. Si la dosis es insuficiente, puede aparecer edema.
"Magnicor" es un medicamento que previene la formación de coágulos sanguíneos, a base de ácido acetilsalicílico e hidróxido de magnesio. Es uno de los tratamientos antitrombóticos más eficaces para la insuficiencia cardíaca. Tiene efecto analgésico, antiinflamatorio y antiplaquetario, y afecta la función respiratoria. El hidróxido de magnesio reduce el efecto negativo del ácido acetilsalicílico en la mucosa gastrointestinal.
En caso de fibroelastosis endomiocárdica, el fármaco se prescribe con fines profilácticos, por lo que la dosis mínima efectiva es de 75 mg, equivalente a 1 comprimido. En caso de isquemia cardíaca por trombosis y posterior estrechamiento de la luz de los vasos coronarios, la dosis inicial es de 2 comprimidos, y la dosis de mantenimiento corresponde a la dosis profiláctica.
Exceder la dosis recomendada aumenta significativamente el riesgo de sangrado difícil de detener.
Las dosis están indicadas para pacientes adultos debido a que el medicamento contiene ácido acetilsalicílico, cuyo uso a menores de 15 años puede tener graves consecuencias.
El medicamento no se prescribe a pacientes en la infancia y la adolescencia temprana, en caso de intolerancia al ácido acetilsalicílico y otros componentes del medicamento, asma "aspirina" (en la historia), gastritis erosiva aguda, úlcera péptica, diátesis hemorrágica, enfermedades hepáticas y renales graves, en caso de insuficiencia cardíaca descompensada grave.
Durante el embarazo, Magnicor se prescribe solo en casos de extrema necesidad y únicamente durante el primer y segundo trimestre, considerando el posible efecto negativo en el feto y la evolución del embarazo. En el tercer trimestre, este tratamiento no es recomendable, ya que contribuye a una disminución de la contractilidad uterina (prolongación del parto) y puede causar sangrado grave. El feto puede presentar hipertensión pulmonar y disfunción renal.
Los efectos secundarios del medicamento incluyen síntomas gastrointestinales (dispepsia, dolor epigástrico y abdominal, y riesgo de hemorragia gástrica con anemia ferropénica). Durante el tratamiento, es posible que se presenten hemorragias nasales, encías y del sistema urinario.
La sobredosis puede causar mareos, desmayos y zumbido de oídos. Las reacciones alérgicas son frecuentes, especialmente en casos de hipersensibilidad a los salicilatos. Sin embargo, la anafilaxia y la insuficiencia respiratoria son efectos secundarios poco frecuentes.
La selección de fármacos en terapias complejas y las dosis recomendadas deben ser estrictamente individuales. Se debe tener especial precaución en el tratamiento de mujeres embarazadas, madres lactantes, niños y pacientes de edad avanzada.
Medicina tradicional y homeopatía
La fibroelastosis cardíaca es una enfermedad grave y severa con un curso progresivo característico y prácticamente sin posibilidades de recuperación. Es evidente que el tratamiento eficaz de esta enfermedad con remedios caseros es imposible. Las recetas de medicina tradicional, que se basan principalmente en tratamientos a base de hierbas, solo pueden utilizarse como remedios auxiliares y solo con la autorización de un médico, para no complicar un pronóstico ya de por sí desfavorable.
En cuanto a los remedios homeopáticos, su uso no está prohibido y puede formar parte de un tratamiento integral para la insuficiencia cardíaca. Sin embargo, en este caso, no se trata tanto del tratamiento como de la prevención de la progresión de la ICC.
Los medicamentos deben ser prescritos por un homeópata experimentado, y la cuestión de la posibilidad de incluirlos en una terapia compleja es competencia del médico tratante.
¿Qué medicamentos homeopáticos ayudan a retrasar la progresión de la insuficiencia cardíaca en la fibroelastosis? En la insuficiencia cardíaca aguda, los homeópatas recurren a los siguientes medicamentos: Arsenicum album, Antimonium tartaricum, Carbo vegetabilis y Acidum oxalicum. A pesar de la similitud de las indicaciones, al elegir un medicamento eficaz, los médicos se basan en las manifestaciones externas de la isquemia, como la cianosis (su grado y prevalencia), y en la naturaleza del síndrome doloroso.
En caso de ICC, se pueden incluir en la terapia de mantenimiento: Lachesis y Nayu, Lycopus (en las fases iniciales de agrandamiento cardíaco), Laurocerasus (para disnea en reposo), Latrodectus mactans (para patologías valvulares), preparaciones de espino (especialmente útiles para lesiones endomiocárdicas).
En caso de ritmo cardíaco fuerte, se pueden prescribir para el tratamiento sintomático: Spigelia, Glonoinum (para la taquicardia), Aurum metallicum (para la hipertensión).
Para reducir la intensidad de la disnea, ayudan: Grindelia, Spongia y Lahegis. Para aliviar el dolor cardíaco, se pueden recetar: Cactus, Cereus, Naya y Cuprum; para aliviar la ansiedad en este contexto, Aconitum. En caso de asma cardíaca, están indicados: Digitalis, Laurocerasus y Lycopus.
Prevención
La prevención de la fibroelastosis adquirida del corazón y los pulmones consiste en la prevención y el tratamiento oportuno de enfermedades infecciosas e inflamatorias, especialmente cuando se trata de daños a órganos vitales. El tratamiento eficaz de la enfermedad subyacente ayuda a prevenir consecuencias peligrosas, como la fibroelastosis. Esta es una excelente razón para cuidar su salud y la de las futuras generaciones, es decir, trabajar por un futuro saludable y longevidad.
Pronóstico
Los cambios en el tejido conectivo asociados con la fibroelastosis cardíaca y pulmonar se consideran irreversibles. Si bien algunos fármacos pueden reducir ligeramente el grosor del endocardio con terapia a largo plazo, no garantizan la curación. Si bien la afección no siempre es mortal, el pronóstico sigue siendo relativamente malo. La tasa de supervivencia a 4 años es del 77 %. [ 14 ]
El peor pronóstico, como ya hemos mencionado, se presenta en la forma congénita de fibroelastosis cardíaca, cuyas manifestaciones de insuficiencia cardíaca son visibles ya en las primeras semanas y meses de vida del niño. Solo un trasplante de corazón puede salvar al bebé, lo cual, en sí mismo, es una operación arriesgada en una etapa tan temprana, y debe realizarse antes de los dos años. Estos niños no suelen vivir más.
Otras operaciones solo permiten evitar la muerte prematura del niño (y no siempre), pero no pueden curarlo por completo de la insuficiencia cardíaca. La muerte se produce por descompensación y desarrollo de insuficiencia respiratoria.
El pronóstico de la fibroelastosis pulmonar depende de las características de la enfermedad. Si los síntomas se desarrollan rápidamente, las probabilidades son extremadamente bajas. Si la enfermedad progresa gradualmente, el paciente puede vivir entre 10 y 20 años, hasta que se presente insuficiencia respiratoria debido a cambios en los alvéolos pulmonares.
Muchas patologías difíciles de tratar pueden evitarse mediante la adopción de medidas preventivas. En el caso de la fibroelastosis cardíaca, esto implica, en primer lugar, la prevención de los factores que pueden afectar el desarrollo del corazón y el sistema circulatorio del feto (con la excepción de la predisposición hereditaria y las mutaciones, contra las cuales los médicos no pueden hacer nada). Si no se pueden evitar, el diagnóstico precoz ayuda a identificar la patología en una etapa en la que es posible la interrupción del embarazo, lo que en esta situación se considera humanitario.

