Médico experto del artículo.
Nuevos artículos
Leucoplasia del cuello uterino
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
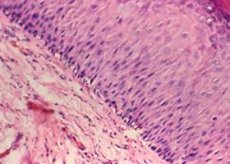
Entre las numerosas patologías ginecológicas, la leucoplasia cervical ocupa un lugar especial. Los factores que la causan aún no se han esclarecido por completo.
¿Qué tiene de peligroso la leucoplasia cervical? ¿Por qué se produce esta patología y cómo tratarla? Hablaremos de esto y mucho más en este artículo.
Causas leucoplasia cervical
Según investigaciones científicas, la leucoplasia puede tener muchas causas, entre ellas, infecciones previas, trastornos inmunitarios, trastornos hormonales, tratamiento inadecuado de enfermedades cervicales, traumatismos cervicales durante el parto o abortos inducidos, entre otros factores.
Se cree que el riesgo de desarrollar leucoplasia en una mujer con un trastorno del ciclo menstrual o con una patología inflamatoria de los órganos reproductivos es varias veces mayor que en otras.
El desarrollo de la enfermedad puede desencadenarse por infecciones genitales, lesiones virales (incluido el herpes) y una vida sexual promiscua. Los factores de riesgo también incluyen diversos procedimientos médicos: diatermocoagulación de erosiones, legrado y uso de anticonceptivos orales.
Síntomas leucoplasia cervical
La leucoplasia simple del cuello uterino no presenta síntomas característicos: la patología suele detectarse durante una revisión ginecológica. Sin embargo, algunos tipos de leucoplasia presentan signos que, de detectarse, permiten sospechar el desarrollo de la enfermedad.
Un cuello uterino sano tiene una cubierta epitelial, como toda la piel. Sin embargo, esta cubierta no puede queratinizarse, por lo que el cuello uterino puede estirarse durante el parto. Si los tejidos se queratinizan, se trata de una patología llamada leucoplasia.
La leucoplasia focal del cuello uterino es una patología en la que aparece una lesión plana, a nivel de la mucosa. Esta zona solo puede detectarse mediante colposcopia. Esta es la forma más favorable de leucoplasia, ya que las anomalías estructurales se observan únicamente en la capa superficial del tejido. La lesión puede aparecer aislada o en grupo.
La leucoplasia cervical extensa puede extenderse a otras partes de los genitales; esta propagación se observa a menudo en las cúpulas vaginales. Esta patología extensa se acerca a la malignidad y puede combinarse con cambios cicatriciales e hipertrofia cervical. Esta forma de leucoplasia puede presentarse con picazón intensa (especialmente por la noche al dormir), dolor y molestias durante las relaciones sexuales, aparición de microfisuras en la piel y sensación de tirantez.
La leucoplasia fina del cuello uterino se caracteriza por la aparición de escamas muy finas en la superficie del epitelio (una especie de película delgada), que pueden pasar desapercibidas incluso durante un examen preventivo. Para diagnosticar esta patología, pueden requerirse pruebas de laboratorio adicionales.
También es posible desarrollar una forma verrugosa de la enfermedad, que se produce como consecuencia de una leucoplasia simple. Esta complicación se manifiesta en forma de zonas de queratinización claras y escamosas, similares a las verrugas.
Leucoplasia cervical y embarazo
La leucoplasia detectada durante el embarazo no afecta directamente el proceso de gestación ni el desarrollo embrionario, ni provoca la formación de patologías en el feto. Sin embargo, existe cierto peligro para la propia mujer: la enfermedad puede agravarse y provocar el desarrollo de afecciones más complejas, incluyendo la degeneración en un proceso maligno. Esto se ve facilitado por una disminución de la inmunidad, un desequilibrio hormonal durante el embarazo y el parto, durante el cual los tejidos del cuello uterino se ven sometidos a un fuerte impacto mecánico, estiramiento y daño.
Por supuesto, si la leucoplasia cervical se detecta antes del embarazo o durante la planificación, es necesario tratarla antes del embarazo, aunque la patología no afecte al proceso de concepción en sí. Antes de la FIV, la leucoplasia requiere un tratamiento preliminar obligatorio.
Si la enfermedad no se trata, las consecuencias de la leucoplasia cervical pueden ser graves: en primer lugar, es la aparición de células atípicas, que es el comienzo de la transformación maligna del proceso.
¿Donde duele?
¿Qué te molesta?
Diagnostico leucoplasia cervical
El diagnóstico integral de la leucoplasia cervical puede incluir exámenes clínicos, citológicos y colposcópicos. En cada caso, el médico puede prescribir análisis morfológicos, bacteriológicos y bacterioscópicos. Los estudios morfológicos y la colposcopia son los más indicativos en este caso.
La colposcopia permite evaluar la naturaleza y la extensión de la lesión, así como examinar el estado general del tejido epitelial de la vagina y el cuello uterino. Un colposcopio es el mismo microscopio, pero con mayor aumento, capaz de examinar incluso los cambios más sutiles en la estructura del tejido.
Durante la colposcopia, se puede realizar la llamada prueba de Schiller, una prueba indolora que facilita un diagnóstico preciso. El método consiste en teñir la superficie del cuello uterino con una solución de Lugol al 3% (la solución contiene yoduro de potasio, yodo puro y agua destilada). Este método permite determinar la ausencia de glucógeno en el epitelio tegumentario, lo que indica zonas atípicas y no estándar de tejido epitelial. Como resultado de la tinción, el tejido sano adquiere un color marrón oscuro, mientras que las zonas afectadas no cambian de color.
El diagnóstico precoz de la enfermedad puede realizarse mediante frotis especiales del tejido epitelial cervical.
La muestra citológica se toma con una espátula o un cepillo especial. Simultáneamente, se toman frotis de la zona del cuello uterino más cercana a la vagina, así como de la parte inferior del canal cervical. En el caso de la leucoplasia plana, estas pruebas revelan queratina, grupos de células epiteliales superficiales y una gran cantidad de disqueratocitos.
Una biopsia de cuello uterino en casos de leucoplasia implica la extracción de una muestra del epitelio superficial de la zona afectada, seguida de un examen citológico e histológico. Simultáneamente, es posible evaluar la extensión de la patología y detectar la presencia de degeneración y malignidad en los tejidos. Si el análisis histológico confirma displasia de la superficie cervical, la enfermedad puede diagnosticarse como una etapa precancerosa. La biopsia se realiza con anestesia local mediante un sistema de electrocoagulación.
Recientemente, la microcolpohisteroscopia se ha utilizado con éxito para examinar exhaustivamente el tejido cervical y el canal cervical. Este procedimiento es indoloro y permite evaluar simultáneamente el estado de la superficie cervical, determinar la presencia de tejidos atípicos y realizar una biopsia dirigida.
Macroscópicamente, la leucoplasia aparece como placas blanquecinas de diversas formas y tamaños, situadas sobre el fondo de una capa epitelial inalterada.
La queratinización del epitelio escamoso es una consecuencia del aumento de la actividad funcional de las células epiteliales, que está ausente en condiciones epiteliales normales.
El cuadro histológico de la leucoplasia se caracteriza por:
- proliferación de células del epitelio escamoso estratificado;
- su engrosamiento desigual debido a un aumento significativo del número de células intermedias (subuladas));
- acantosis;
- queratinización incompleta;
- queratinización completa del epitelio (paraqueratosis);
- infiltración linfocítica del estroma.
Los procesos de fondo incluyen leucoplasia sin signos de atipia de las células epiteliales.
La leucoplasia y el papiloma constituyen una forma especial de enfermedad cervical: la disqueratosis.
 [ 13 ]
[ 13 ]
¿Qué es necesario examinar?
¿Qué pruebas son necesarias?
Diagnóstico diferencial
Al diferenciar las patologías cervicales, es necesario prestar atención al tipo de tejido dañado. Este puede ser epitelial, conectivo o muscular. La presencia de trastornos tróficos y de inervación también influye.
La displasia cervical y la leucoplasia son patologías similares que no presentan un cuadro clínico característico. El curso latente del proceso, la ausencia de dolor y signos externos de la enfermedad suponen un riesgo de progresión de la patología, así como de degeneración maligna de las células. También se observa una evolución combinada de estas enfermedades, que en cualquier caso requiere medidas terapéuticas complejas.
La leucoplasia y la erosión cervical también presentan signos similares. Sin embargo, la erosión es un defecto causado con mayor frecuencia por agentes químicos (detergentes, medicamentos, sustancias agresivas) o daños mecánicos. En esta enfermedad, la zona cervical afectada presenta edema e hiperemia, con signos de sangrado. Además, puede haber quejas por la presencia de una ligera secreción sanguinolenta, especialmente después de las relaciones sexuales.
¿A quién contactar?
Tratamiento leucoplasia cervical
Actualmente, se han propuesto numerosos métodos para tratar la leucoplasia cervical. Sin embargo, el mejor resultado solo se logra con un enfoque integral, utilizando varios métodos terapéuticos simultáneamente. Estos pueden incluir terapia farmacológica y láser, crioterapia, diatermocoagulación y otros métodos.
En los casos en que se detecta leucoplasia en el contexto de enfermedades inflamatorias de los órganos genitales internos, el primer paso es eliminar la reacción inflamatoria. Para ello, se prescriben antibióticos (generalmente de amplio espectro), así como antitricomonales, antifúngicos, antivirales y anticlamidiales, según las indicaciones, comparando la prescripción de dichos fármacos con los resultados de la bacterioscopia o las pruebas de detección de virus y clamidia.
No se recomienda recetar medicamentos que afecten los procesos metabólicos tisulares y los estimulen. Estos medicamentos (aloe vera, fibs, plasmol, espino amarillo, escaramujo) pueden aumentar la proliferación y contribuir al desarrollo de displasia.
La coagulación química es muy popular y eficaz. Este método implica el uso de un fármaco como la solkovagina, un compuesto químico de ácidos de origen orgánico e inorgánico, que actúa como coagulante del epitelio cilíndrico puro, sin afectar los tejidos sanos. Este tipo de terapia es indolora y destruye eficazmente los tejidos dañados. Según las estadísticas, la tasa de recuperación de los pacientes con este tratamiento es de aproximadamente el 75%.
La cauterización de la leucoplasia cervical se utiliza con frecuencia, pero este método presenta varios efectos secundarios negativos. Estos incluyen el desarrollo de endometriosis de implantación, el riesgo de sangrado durante el rechazo de tejidos coagulados, la posibilidad de recaída o exacerbación de la inflamación ovárica crónica, trastornos del ciclo menstrual, un período de cicatrización prolongado y el riesgo de daño tisular repetido.
Los métodos más eficaces utilizados actualmente para combatir la leucoplasia incluyen la crioterapia y la terapia con láser.
La crioterapia (terapia de frío) promueve la necrosis de los tejidos afectados mediante la exposición a bajas temperaturas. El procedimiento se realiza por contacto, generalmente una vez, durante dos a cinco minutos. El método es indoloro y su eficacia es de hasta el 95 %. La única desventaja de este método es la posibilidad de recurrencia de la enfermedad, que suele afectar a pacientes con diversos trastornos menstruales.
El tratamiento con láser para la leucoplasia cervical es un método más moderno y utilizado con éxito. Las grandes ventajas de este procedimiento incluyen la ausencia de contacto, la indoloroidad y la asepsia de la terapia. El tratamiento con láser permite una coagulación rápida y sin sangrado de los tejidos dañados, creando una protección adecuada de la herida contra la penetración de la flora bacteriana. El tratamiento con láser suele realizarse de forma ambulatoria, sin anestesia, entre el quinto y sexto día del ciclo menstrual. Inmediatamente antes del procedimiento, se trata el cuello uterino con solución de Lugol, lo que permite una determinación precisa de los tejidos alterados sometidos al tratamiento con láser.
Si la patología es extensa, se puede prescribir terapia láser en varias etapas, con coagulación gradual de las zonas afectadas. La curación definitiva suele ocurrir en un plazo de tres a cinco semanas, dependiendo de la extensión de la lesión patológica.
La extirpación quirúrgica de la leucoplasia cervical se realiza en una etapa tardía del proceso, acompañada de cambios hipertróficos y deformantes en el cuello uterino. La operación puede incluir conización con bisturí o láser, amputación del cuello uterino con posterior cirugía plástica y reconstrucción del órgano. Esta es una operación radical que se utiliza solo en casos extremos.
El tratamiento con ondas de radio para la leucoplasia cervical puede recomendarse a niñas nulíparas con manifestaciones extensas de la enfermedad. Se trata de un procedimiento relativamente nuevo que se realiza sin contacto, utilizando ondas de radio que actúan como un bisturí. La esencia del método es la siguiente: se inserta un electrodo especial en el canal cervical, que produce descargas de alta frecuencia. Bajo la influencia de estas descargas, los tejidos afectados por la patología parecen evaporarse debido a la alta temperatura. El método se considera bastante suave, y la recuperación tras el tratamiento es relativamente rápida e indolora.
Los expertos médicos desaconsejan encarecidamente el uso de remedios caseros para la leucoplasia cervical. La leucoplasia es una enfermedad que puede degenerar en una patología maligna, y retrasar el tratamiento cualificado con dicho diagnóstico es extremadamente imprudente. Intentar curar la enfermedad por cuenta propia no solo puede ser perjudicial, sino que también hace perder el tiempo necesario para deshacerse de la patología. Además, el uso de infusiones que irritan los tejidos, el uso de tampones y las duchas vaginales, que pueden causar daño mecánico a los tejidos, suelen agravar la situación y provocar complicaciones. La leucoplasia cervical no es un caso en el que el uso de métodos caseros sea apropiado.
Durante todo el período de tratamiento y hasta 45 días después del mismo, no se recomiendan las relaciones sexuales ni el uso de anticonceptivos químicos.
Medicamentos
Prevención
Las medidas preventivas consisten principalmente en el tratamiento oportuno de las enfermedades inflamatorias del aparato reproductor, así como de los desequilibrios hormonales y los trastornos del ciclo menstrual. Las mujeres que se hayan sometido previamente a procedimientos de diatermocoagulación o crioterapia en el cuello uterino por cualquier motivo deben acudir periódicamente al médico para una colposcopia preventiva.
Las medidas preventivas incluyen una vida sexual estable, el uso de anticonceptivos si no se desea quedar embarazada y visitas periódicas al médico para un examen médico.
Si eres propenso a sufrir patologías inflamatorias de los órganos reproductivos, debes seguir estas reglas:
- evitar situaciones estresantes, hipotermia, exceso de trabajo;
- observar las normas de higiene personal;
- utilizar ropa interior de alta calidad elaborada con tejidos naturales;
- revisa tu dieta, eliminando alcohol, comidas picantes, encurtidos y dulces;
- No Fumar.
Incluya más vitaminas en su dieta: esto apoyará su inmunidad y evitará que la enfermedad progrese.
Pronóstico
Si consulta a su médico a tiempo, el pronóstico de la enfermedad puede ser favorable. Si se produce un embarazo después de un tratamiento reciente para la leucoplasia, es necesario vigilar constantemente el estado del cuello uterino.
La leucoplasia cervical es una enfermedad difícil de diagnosticar. Sin embargo, la detección oportuna de la patología permite su curación sin consecuencias peligrosas para la vida y la salud de la mujer.

