Médico experto del artículo.
Nuevos artículos
Keratoglobus
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
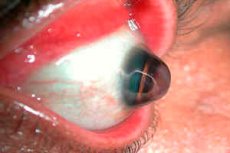
El queratoglobo es una afección poco común que se caracteriza por la curvatura y el adelgazamiento de la córnea. Pertenece al grupo de las distrofias corneales y suele asociarse con un abultamiento (protrusión) progresivo de la córnea.
El queratoglobo es una variante del queratocono, una afección más común en la que la córnea también es delgada y abultada, pero con forma de cono. En el caso del queratoglobo, la protrusión es más difusa y suele afectar toda la córnea, que adquiere una forma esférica. [ 1 ]
Epidemiología
El queratoglobo es una enfermedad corneal relativamente rara, por lo que su epidemiología exacta no se comprende completamente. A diferencia del queratocono, que es relativamente común y presenta un patrón epidemiológico bien definido, los datos sobre su prevalencia son limitados.
Frecuencia de ocurrencia
Debido a la rareza de la afección, no existen estadísticas precisas sobre su incidencia, pero el consenso general es que se diagnostica con mucha menos frecuencia que el queratocono. El queratoglobo puede presentarse a cualquier edad, pero se diagnostica con mayor frecuencia en la infancia o la adolescencia.
Distribución por género y edad
Existen pocos datos fiables sobre la distribución del queratoglobo por sexo y edad, pero algunas fuentes indican que la afección podría distribuirse uniformemente entre hombres y mujeres. Puede manifestarse desde la infancia y suele diagnosticarse en adolescentes.
Distribución geográfica
La información sobre la distribución geográfica del queratoglobo también es limitada. No hay evidencia clara de que sea más común en ciertas regiones del mundo o entre ciertos grupos étnicos.
Asociación con otras enfermedades
El queratoglobo a veces se asocia con enfermedades sistémicas raras del tejido conectivo, como el síndrome de Marfan y el síndrome de Ehlers-Danlos. En estos casos, la distribución y la epidemiología del queratoglobo pueden reflejar la prevalencia de estas afecciones subyacentes. [ 2 ]
Causas queratoglobo
Las causas exactas del queratoglobo no se comprenden por completo. Sin embargo, se han propuesto diversas teorías sobre posibles causas y factores de riesgo basadas en la observación y estudios clínicos.
Factores genéticos
Se considera que el componente genético es una de las posibles causas del queratoglobo. Esta afección a veces se asocia con enfermedades sistémicas hereditarias del tejido conectivo, como:
- Síndrome de Ehlers-Danlos.
- síndrome de Marfan
- síndrome de Down
Los pacientes con estas enfermedades pueden presentar anomalías en la estructura de las fibras de colágeno y elastina, lo que puede afectar la integridad estructural de la córnea.
Trastorno de la biomecánica corneal
El adelgazamiento y el abultamiento corneal en el queratoglobo pueden deberse a anomalías en la estabilidad biomecánica de la córnea. Esto puede deberse a anomalías en las interacciones intercelulares y en la composición de la matriz extracelular corneal.
Procesos inflamatorios
Algunos investigadores consideran la posibilidad de que la inflamación corneal sea uno de los mecanismos que conducen al desarrollo del queratoglobo. Sin embargo, la presencia de inflamación puede ser consecuencia de otras enfermedades o afecciones, más que la causa subyacente del queratoglobo.
Exposición ambiental
Algunos factores ambientales y de estilo de vida, como la radiación ultravioleta o la exposición mecánica del ojo, pueden contribuir al desarrollo o progresión del queratoglobo, aunque su papel no está establecido con precisión.
Infecciones y lesiones
Los traumatismos o la cirugía ocular también pueden estar asociados con el desarrollo de queratoglobo. En algunos casos, el desarrollo de queratoglobo se asocia con infecciones oculares, que pueden causar adelgazamiento y debilidad de la córnea.
Otras enfermedades
En raras ocasiones, el queratoglobo puede estar asociado con otras enfermedades oftalmológicas que afectan la estructura y función de la córnea.
Dado que el queratoglobo es una enfermedad rara y la investigación es limitada, muchos aspectos de esta afección aún se comprenden mal. Investigaciones futuras podrían descubrir nuevos factores que contribuyen al queratoglobo y ayudar a desarrollar nuevas estrategias de tratamiento y prevención. [ 3 ]
Patogenesia
La patogenia del queratoglobo no se comprende completamente, pero existen teorías basadas en cambios anatómicos y bioquímicos en la córnea que pueden desempeñar un papel en el desarrollo de esta afección.
Inestabilidad biomecánica de la córnea
Una de las características clave del queratoglobo es la inestabilidad biomecánica de la córnea, que puede ser causada por una variedad de factores:
- Debilidad de las fibras de colágeno: La cantidad y calidad de las fibras de colágeno en la córnea disminuye, lo que reduce su fuerza y elasticidad.
- Anomalías de la matriz extracelular: La córnea contiene una matriz extracelular que proporciona soporte estructural y regula las funciones celulares. Los cambios en la composición y organización de la matriz extracelular pueden provocar adelgazamiento y abultamiento de la córnea.
Factores genéticos
La presencia de casos familiares de queratoglobo implica que factores genéticos podrían influir en el desarrollo de la enfermedad. Mutaciones en ciertos genes que regulan la síntesis y la estructura del colágeno y otros componentes del tejido conectivo pueden provocar el desarrollo de queratoglobo.
Enfermedades sistémicas asociadas
El queratoglobo puede estar asociado con enfermedades sistémicas del tejido conectivo, como el síndrome de Marfan o el síndrome de Ehlers-Danlos. Estas enfermedades afectan el colágeno y pueden provocar anomalías estructurales en la córnea.
Trastornos enzimáticos
Algunos estudios sugieren que la actividad de ciertas enzimas que degradan los componentes de la matriz extracelular podría estar aumentada en la córnea de pacientes con queratoglobo. Esto provoca la degradación de las fibras de colágeno y otros componentes estructurales de la córnea.
Procesos inflamatorios
Aunque la inflamación no siempre está presente en la patogénesis del queratoglobo, se está estudiando su papel como posible factor contribuyente que puede potenciar los procesos degenerativos corneales.
Estrés oxidativo
El aumento del estrés oxidativo en la córnea puede provocar daños celulares y de la matriz, lo que también puede contribuir al desarrollo y progresión del queratoglobo.
Un tema común en la patogénesis del queratoglobo es el adelgazamiento y la debilidad de la córnea, lo que resulta en su abultamiento anormal. Los mecanismos patogénicos pueden incluir anomalías estructurales y bioquímicas en la córnea, derivadas de causas congénitas o adquiridas. Sin embargo, se requiere más investigación para comprender completamente la patogénesis del queratoglobo. [ 4 ]
Síntomas queratoglobo
El queratoglobo se caracteriza por diversos signos y síntomas clínicos que pueden variar de leves a graves. Los principales síntomas de esta enfermedad son:
Síntomas visuales:
- Disminución de la agudeza visual: la visión puede volverse borrosa o distorsionada debido a la distorsión de la forma de la córnea.
- Miopía y astigmatismo: el cambio patológico en la curvatura corneal a menudo conduce a la aparición o empeoramiento de la miopía y el astigmatismo irregular.
- Fotofobia: Sensibilidad a la luz debido a la delgadez y transparencia de la córnea.
Síntomas físicos:
- Protrusión corneal: la apariencia del ojo puede cambiar debido a que la córnea se abulta hacia adelante.
- Córnea delgada: El examen del paciente puede mostrar adelgazamiento de las partes central y periférica de la córnea.
- Indicación escleral: La periferia de la córnea puede volverse tan delgada que la esclerótica (la parte blanca del ojo) puede verse a través de la córnea.
Otros síntomas:
- Irritación ocular: Los pacientes pueden experimentar irritación constante o una sensación de cuerpo extraño en el ojo.
- Conjuntivitis frecuente: Pueden presentarse procesos inflamatorios debido a la irritación constante y al traumatismo mecánico de la córnea.
- Riesgo de rotura corneal: En casos raros, una córnea muy fina puede provocar una rotura espontánea o traumática.
Las técnicas de diagnóstico como la oftalmoscopia, la paquimetría (medición del espesor corneal) y la topografía corneal pueden revelar el grado de adelgazamiento corneal y la extensión de la deformidad corneal.
Los síntomas del queratoglobo pueden empeorar con el tiempo y los pacientes con esta afección a menudo requieren corrección de la visión (a través de lentes de contacto especiales o cirugía) y un control médico continuo. [ 5 ]
Etapa
Las etapas del queratoglobo pueden no estar tan bien definidas como en otras enfermedades oculares mejor estudiadas, como el queratocono. Sin embargo, ciertas etapas de la progresión de la enfermedad pueden distinguirse según el grado de adelgazamiento corneal y la gravedad de los síntomas.
Etapa inicial:
- Abultamiento corneal leve: puede notarse una ligera distorsión de la visión, que los pacientes a menudo ignoran o compensan con anteojos o lentes de contacto blandas.
- Miopía y astigmatismo leve: Aparición o empeoramiento de miopía y astigmatismo leve.
Etapa intermedia:
- Adelgazamiento moderado y abultamiento de la córnea: los cambios en la forma del ojo se hacen más notorios y la agudeza visual se deteriora incluso con corrección.
- Aumento del astigmatismo: el astigmatismo irregular se vuelve más pronunciado y difícil de corregir.
Etapa tardía:
- Abultamiento y adelgazamiento severo de la córnea: un adelgazamiento severo puede provocar que la esclerótica se vea a través de la córnea (indicación escleral).
- Miopía alta y astigmatismo severo: problemas de visión importantes que no se pueden corregir con métodos convencionales.
- Fotofobia, irritación y dolor ocular: Estos síntomas pueden empeorar.
Etapa crítica:
- Riesgo de desgarro corneal: Las partes más delgadas de la córnea pueden correr riesgo de desgarrarse incluso con un traumatismo menor.
- Síndrome de dolor y deterioro visual abrupto: disminución significativa de la agudeza visual y aumento del dolor.
Complicaciones y consecuencias
El queratoglobo puede provocar diversas complicaciones que afectan la visión y la calidad de vida del paciente. Estas son algunas de las posibles complicaciones asociadas con el queratoglobo:
- Hidropesía corneal: Intrusión intraocular repentina de humedad que causa hinchazón y opacidad de la córnea. Esto puede causar disminución repentina de la visión y dolor.
- Desgarros corneales espontáneos: Debido al adelgazamiento y abultamiento de la córnea, pueden ocurrir desgarros corneales espontáneos, que pueden causar daños graves a la visión y requerir una intervención quirúrgica urgente.
- Escleralización corneal: el adelgazamiento de la córnea puede provocar que la esclerótica blanca se vea a través de la córnea.
- Astigmatismo irregular elevado: la distorsión de la curvatura de la córnea puede provocar un astigmatismo complejo que es difícil de corregir con gafas o lentes de contacto habituales.
- Miopía severa: la progresión del adelgazamiento de la córnea puede aumentar la miopía.
- Conjuntivitis crónica: la irritación ocular constante puede provocar una enfermedad ocular inflamatoria recurrente.
- Dolor y malestar: Los pacientes pueden desarrollar dolor crónico debido a la irritación constante y la fatiga ocular.
- Problemas con los lentes de contacto: debido a la forma inusual de la córnea, puede resultar difícil adaptar y usar lentes de contacto.
- Problemas psicológicos: La discapacidad visual y las deformidades visibles del ojo pueden provocar problemas emocionales y psicológicos, incluida la disminución de la autoestima y la depresión.
- Necesidad de cirugía: En casos graves, puede ser necesaria una queratoplastia (trasplante de córnea) u otros procedimientos quirúrgicos para restaurar la función corneal.
Diagnostico queratoglobo
El diagnóstico del queratoglobo implica varios pasos y métodos de examen que ayudan a los oftalmólogos a identificar cambios específicos en la estructura y forma de la córnea característicos de esta afección. Estos son algunos de los métodos clave para diagnosticar el queratoglobo:
- Historial: Recopile un historial médico y familiar completo, incluidas cualquier queja de cambios en la visión, dolor ocular, fotofobia o enfermedad ocular previa.
- Examen ocular externo: examen del globo ocular para detectar anomalías en la forma y la estructura.
- Oftalmoscopia: Se utiliza para evaluar la parte posterior del ojo y el estado de la retina y el disco óptico.
- Refractometría: Medición de anomalías ópticas del ojo, como la miopía y el astigmatismo, que a menudo se asocian con el queratoglobo.
- Biomicroscopía con lámpara de aguanieve: examen detallado de la parte frontal del ojo utilizando un microscopio especializado para detectar adelgazamiento de la córnea y otras anomalías.
- Queratometría: Una medición de la curvatura de la córnea que puede detectar valores anormalmente altos que indican abultamiento corneal.
- Topografía corneal: un método de evaluación avanzado que crea un mapa de la curvatura y forma de la córnea, identificando áreas inusuales de adelgazamiento y abultamiento.
- Paquimetría: Medida del espesor corneal que ayuda a evaluar el grado de adelgazamiento corneal, siendo un parámetro importante en el diagnóstico del queratoglobo.
- Tomografía de coherencia óptica del segmento anterior (OCT): una técnica de imágenes no invasiva de última generación que proporciona cortes detallados de la parte frontal del ojo y la córnea.
La combinación de estos métodos permite a los médicos realizar un diagnóstico preciso y distinguir el queratoglobo de otras afecciones similares, como el queratocono u otras distrofias corneales. En los casos en que los métodos de examen estándar no ofrecen una imagen completa, se pueden utilizar pruebas adicionales para evaluar la integridad estructural de la córnea y el riesgo de ruptura corneal. [ 6 ]
¿Qué es necesario examinar?
Diagnóstico diferencial
El diagnóstico diferencial del queratoglobo consiste en descartar otras afecciones que puedan simular o parecer similares al queratoglobo para establecer un diagnóstico preciso. Las principales enfermedades y afecciones a considerar son:
- Queratocono: Esta es la afección más común en la que la córnea se adelgaza y se abomba hacia adelante, adoptando una forma cónica. La diferencia con el queratoglobo reside en la distribución del adelgazamiento y la forma del abultamiento, además de que el queratocono progresa más lentamente y es más común en personas jóvenes.
- Globo megalocórnea: una afección poco común en la que la córnea aumenta de tamaño pero no se adelgaza, y su estructura es más estable que en el queratoglobo.
- Pterigión: Crecimiento de una película de tejido conectivo que puede deformar la córnea pero que tiene una naturaleza y un tratamiento diferentes.
- Queratitis por Acanthamoeba: Enfermedad infecciosa de la córnea que puede causar adelgazamiento y remodelación de la córnea, pero que se acompaña de inflamación y síntomas más específicos.
- Ectasia dilatada (post-LASIK): adelgazamiento y abultamiento de la córnea después de una cirugía de corrección de la visión, como después de LASIK, que puede parecerse al queratoglobo en sintomatología.
- Distrofias corneales: Varias distrofias corneales hereditarias pueden provocar cambios en la estructura y transparencia de la córnea que deben distinguirse del queratoglobo.
- Enfermedades inflamatorias de la córnea: por ejemplo, la queratitis de diversas etiologías puede provocar un adelgazamiento y remodelación de la córnea.
- Traumatismo ocular: los efectos del traumatismo que provocan adelgazamiento o remodelación de la córnea también deben considerarse en el diagnóstico diferencial.
Estudios instrumentales como la topografía corneal, la paquimetría y la tomografía de coherencia óptica, que permiten medir con precisión el grosor corneal y la forma del abultamiento, desempeñan un papel importante en el diagnóstico diferencial. También se debe obtener una anamnesis detallada, considerando especialmente la edad de inicio, los antecedentes familiares y los antecedentes de cirugía o traumatismo ocular. [ 7 ]
¿A quién contactar?
Tratamiento queratoglobo
El tratamiento del queratoglobo depende del estadio y la gravedad de la enfermedad. Las opciones de tratamiento incluyen:
- Gafas o lentes de contacto: Se pueden usar gafas o lentes de contacto blandas para corregir cambios menores en la visión causados por el queratoglobo. Las curvaturas corneales más severas pueden requerir lentes de contacto rígidas permeables al gas que ayudan a moldear la superficie frontal del ojo, mejorando así la visión.
- Lentes esclerales: Son un tipo especial de lente de contacto que no toca la córnea, sino que se apoya en la esclerótica (la parte blanca del ojo). Pueden ser útiles para pacientes con queratoglobo, ya que proporcionan una visión más estable y cómoda.
- Reticulación del colágeno corneal: Este procedimiento fortalece las fibras de colágeno de la córnea, lo que ayuda a prevenir un mayor adelgazamiento y abultamiento de la córnea. Este método puede ser eficaz en las primeras etapas del queratoglobo.
- Anillos corneales intraestromales (ICR o INTACS): Se pueden implantar para mejorar la forma de la córnea y corregir errores refractivos.
- Trasplante de córnea: En casos de adelgazamiento severo y abultamiento de la córnea, cuando otros tratamientos son ineficaces o cuando existe riesgo de ruptura corneal, puede estar indicado el trasplante de córnea parcial (lamelar) o completo (penetrante).
- Tratamiento quirúrgico: En casos raros donde existe amenaza de perforación corneal, puede estar indicada la cirugía.
- Terapia farmacológica: Se pueden recetar medicamentos para aliviar síntomas como el dolor o la inflamación. Estos pueden ser gotas humectantes, antibióticos para prevenir infecciones o antiinflamatorios.
- Seguimiento regular: Se recomienda a los pacientes con queratoglobo un seguimiento regular con un oftalmólogo para monitorear los cambios en la córnea y ajustar el tratamiento si es necesario.
Todos los tratamientos deben individualizarse y consultarse con un oftalmólogo. Dado que el queratoglobo puede progresar, es importante mantener un seguimiento constante de la afección y ajustar el tratamiento según los cambios en la estructura corneal.
Prevención
La prevención del queratoglobo se limita a medidas destinadas a prevenir su progresión y minimizar el riesgo de complicaciones, ya que se desconocen las causas exactas de esta enfermedad y no existen formas de prevenir su aparición. A continuación, se presentan algunas recomendaciones generales para pacientes con queratoglobo o con alto riesgo de desarrollarlo:
- Seguimiento médico regular: Es importante acudir periódicamente al oftalmólogo para controlar el estado de la córnea y la visión.
- Cómo evitar lesiones oculares: proteger los ojos de lesiones, especialmente durante los deportes y otras actividades potencialmente peligrosas, puede ayudar a evitar que su afección empeore.
- Control de la enfermedad ocular inflamatoria: el tratamiento oportuno de enfermedades oculares inflamatorias como la conjuntivitis y la queratitis puede ayudar a reducir el riesgo de complicaciones relacionadas con el queratoglobo.
- Uso de gotas humectantes: Se recomienda el uso de lágrimas artificiales para aliviar los síntomas de sequedad y malestar.
- Control de las reacciones alérgicas: el control de las afecciones alérgicas puede ayudar a evitar el frotamiento excesivo de los ojos, lo cual es importante para prevenir la progresión del queratoglobo.
- Protección UV: usar gafas de sol para proteger la córnea de la radiación UV puede prevenir daños adicionales.
- Evitar la fricción ocular activa: la fricción ocular puede contribuir a un mayor adelgazamiento y deformación de la córnea y debe evitarse.
- Nutrición adecuada: Algunos estudios sugieren que las deficiencias en ciertos nutrientes pueden contribuir a la enfermedad de la córnea, por lo que una dieta equilibrada puede ser importante.
- Informar a su oftalmólogo de cualquier cambio: Ante el primer signo de cambios en la visión, molestias o cualquier otro cambio en sus ojos, debe comunicarse con su médico inmediatamente.
Aunque el queratoglobo rara vez se puede prevenir, estas medidas pueden ayudar a reducir el riesgo de progresión de la enfermedad y mejorar la calidad de vida de los pacientes.
Pronóstico
El pronóstico del queratoglobo puede variar y depende de varios factores, incluido el grado de adelgazamiento y abultamiento de la córnea, la velocidad de progresión de la enfermedad, la presencia de complicaciones y la puntualidad y eficacia del tratamiento.
En casos leves, cuando la enfermedad progresa sin progresión rápida ni complicaciones graves, el pronóstico suele ser favorable. La corrección de la visión con gafas o lentes de contacto puede ser suficiente para llevar una vida normal.
Sin embargo, si la enfermedad progresa, puede producirse un empeoramiento de la visión que no se corrige por completo con los métodos convencionales. En estos casos, pueden requerirse tratamientos más complejos, como cirugía, como la implantación de un anillo corneal intraestromal, la reticulación corneal de colágeno o el trasplante de córnea.
El trasplante de córnea puede tener un alto riesgo de rechazo y otras complicaciones, por lo que generalmente se considera un último recurso para formas graves de queratoglobo.
En los casos en que el queratoglobo se asocia a otras enfermedades o síndromes sistémicos, como el síndrome de Marfan o el síndrome de Ehlers-Danlos, el pronóstico puede ser más complejo y requerir un enfoque terapéutico integrado.
Es importante destacar que los métodos modernos de diagnóstico y tratamiento han mejorado significativamente el pronóstico de la mayoría de los pacientes con queratoglobo. El seguimiento regular con un especialista y el cumplimiento de las recomendaciones ayudan a controlar la enfermedad y a mantener la calidad de la visión.
Literatura utilizada
"Queratocono y queratoglobo" es parte del libro Córnea, tercera edición, editado por Krachmer JH, Mannis MJ, Holland EJ
"Queratocono y queratoglobo" en Córnea (tercera edición) - Margaret S. MacDonald, Michael Belenky, Charles Sheffield
"Oftalmología" - Autor: Myron Yanoff, Jay S. Duker, Año de la última edición: 2018.
"Oftalmología general de Vaughan y Asbury" - Autores: Paul Riordan-Eva, Emmett T. Cunningham, año de la última edición: 2017.
Oftalmología Clínica: Un Enfoque Sistemático - Autor: Jack J. Kanski, Año de última publicación: 2019.
"Oftalmología: Consulta de expertos: en línea e impresa" - Autores: Myron Yanoff, Jay S. Duker, Año de la última edición: 2018.

