Médico experto del artículo.
Nuevos artículos
Eritema multiforme exudativo: causas, síntomas, diagnóstico, tratamiento
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
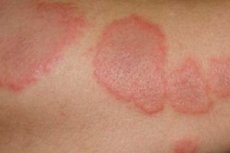
El eritema multiforme exudativo es una enfermedad aguda, a menudo recurrente, de la piel y las mucosas, de origen infeccioso-alérgico. Es una enfermedad polietiológica, principalmente de origen tóxico-alérgico, que se desarrolla con mayor frecuencia bajo la influencia de infecciones, especialmente víricas, y el efecto de fármacos. Esta enfermedad fue descrita por primera vez por Hebra en 1880.
Causas eritema multiforme exudativo
Las causas y la patogénesis del eritema multiforme exudativo siguen siendo inciertas. Sin embargo, muchos científicos creen que la enfermedad tiene una génesis tóxico-alérgica. Se considera una reacción hiperérica dirigida a los queratinocitos. Se detectan inmunocomplejos circulantes en el suero sanguíneo de los pacientes, así como el depósito de componentes IgM y C3 del complemento en los vasos sanguíneos de la dermis. Los factores desencadenantes pueden ser infecciones víricas y bacterianas, así como fármacos. Se ha observado una conexión con la rickettsiosis. Existen dos formas de la enfermedad: idiopática con etiología desconocida y secundaria con un factor etiológico identificado.
Patogenesia
Histopatología del eritema multiforme exudativo. El cuadro histopatológico depende de la naturaleza clínica de la erupción. En la forma maculopapular, se observa espongiosis y edema intracelular en la epidermis. En la dermis, se observa edema de la capa papilar e infiltrado perivascular. Este infiltrado está compuesto por linfocitos y algunos leucocitos polimorfonucleares, a veces eosinófilos. En las erupciones ampollosas, las ampollas se localizan bajo la epidermis y solo en erupciones antiguas pueden detectarse intraepidérmicamente. La acantólisis siempre está ausente. En ocasiones, se observan extravasaciones de eritrocitos sin signos de vasculitis.
Patomorfología del eritema multiforme exudativo. Se observan cambios característicos en la epidermis y la dermis; en algunos casos, la epidermis se altera predominantemente, mientras que en otros, la dermis. Se distinguen tres tipos de lesiones: dérmicas, dermoepidérmicas mixtas y epidérmicas.
En el tipo dérmico, se observa infiltración de la dermis de intensidad variable, que en ocasiones ocupa casi todo su espesor. Los infiltrados consisten en linfocitos, neutrófilos, eosinófilos y granulocitos. Con un edema pronunciado de la capa papilar de la dermis, pueden formarse ampollas, cuya cubierta es la epidermis junto con la membrana basal.
El tipo dermoepidérmico se caracteriza por la presencia de un infiltrado mononuclear localizado no solo perivascularmente, sino también cerca de la unión dermoepidérmica. Se observa distrofia hidrópica en las células basales y cambios necrobióticos en las células espinosas. En algunas zonas, las células infiltradas penetran la epidermis y, como resultado de la espongiosis, pueden formar vesículas intraepidérmicas. La distrofia hidrópica de las células basales, en combinación con un edema pronunciado de la capa papilar de la dermis, puede conducir a la formación de vesículas subepidérmicas. Con frecuencia, este tipo produce extravasación de eritrocitos.
En el tipo epidérmico, solo se observa una infiltración débil en la dermis, principalmente alrededor de los vasos superficiales. Incluso en las etapas iniciales, la epidermis contiene grupos de células epiteliales con fenómenos necróticos, que luego sufren lisis, se fusionan en una masa sólida y homogénea, separándose con la formación de una ampolla subepidérmica. Este cuadro es similar al de la necrólisis epidérmica tóxica (síndrome de Lyell). En ocasiones, se observan cambios necrobióticos en las partes superficiales de la epidermis que, junto con el edema, conducen a la formación de ampollas subqueratinosas con el consiguiente rechazo de sus partes superiores. En estos casos, es difícil diferenciar el eritema multiforme exudativo de la dermatitis herpetiforme y el penfigoide ampolloso.
Histogénesis del eritema multiforme exudativo. El mecanismo subyacente del desarrollo de la enfermedad es probablemente inmunitario. La microscopía de inmunofluorescencia directa revela un alto título de anticuerpos circulantes intercelulares en los pacientes, pero los resultados de la microscopía de inmunofluorescencia directa del tejido afectado son negativos. Estos anticuerpos son capaces de fijar el complemento, a diferencia de los anticuerpos presentes en el pénfigo. Se ha observado un aumento en el número de linfocinas, factor macrófago, lo que indica una respuesta inmunitaria celular. En el infiltrado celular de la dermis, se detectan predominantemente linfocitos T cooperadores (CD4+), y en la epidermis, predominantemente linfocitos T citotóxicos (CD8+). Los inmunocomplejos también intervienen en la patogénesis, que se manifiesta principalmente por daño a las paredes de los vasos sanguíneos de la piel. Por lo tanto, se asume que se desarrolla una reacción inmunitaria combinada, que incluye una reacción de hipersensibilidad retardada (tipo IV) y una reacción alérgica a inmunocomplejos (tipo III). Se ha revelado una asociación de la enfermedad con el antígeno HLA-DQB1.
Síntomas eritema multiforme exudativo
Clínicamente se manifiesta por pequeñas manchas eritematosas y edematosas, erupciones maculopapulares con crecimiento excéntrico que forman elementos de dos contornos debido a la parte periférica más brillante y la parte central cianótica. Pueden presentarse figuras anulares, en forma de escarapela, vesículas y, en algunos casos, ampollas con contenido transparente o hemorrágico, y vegetaciones. La localización preferida son las superficies extensoras, especialmente en las extremidades superiores. Las erupciones suelen aparecer en las membranas mucosas, lo cual es más típico de la forma ampollosa del eritema multiforme exudativo. La variedad clínica más grave de la forma ampollosa de la enfermedad es el síndrome de Stevens-Johnson, que se presenta con fiebre alta y dolor articular. Puede haber signos de distrofia miocárdica y daño a otros órganos internos (hepatitis, bronquitis, etc.). Existe una marcada tendencia a la recaída del eritema multiforme, especialmente en primavera y otoño.
En la práctica clínica, se distinguen dos formas de eritema multiforme exudativo: idiopático (clásico) y sintomático. En la forma idiopática, suele ser imposible determinar el factor etiológico. En la forma sintomática, se conoce un factor específico que causa la erupción.
La forma idiopática (clásica) suele comenzar con síntomas prodrómicos (malestar general, cefalea, fiebre). Tras 2-3 días, aparecen de forma aguda manchas simétricas limitadas o pápulas edematosas aplanadas, redondas u ovaladas, de 3-15 mm de tamaño y de color rosa rojizo o rojo brillante, que aumentan de tamaño en la periferia. La cresta periférica adquiere un tono cianótico y la parte central se hunde. En el centro de cada erupción se forman nuevos elementos papulares con exactamente el mismo ciclo de desarrollo. En la superficie de los elementos o sobre la piel intacta, aparecen vesículas de diversos tamaños, con contenido seroso o hemorrágico, rodeadas por un estrecho borde inflamatorio (síndrome de ojo de pájaro). Tras un tiempo, las ampollas desaparecen y su borde se vuelve cianótico. En estas zonas se forman figuras concéntricas: el herpes iris. Su densa cubierta se abre y se forman erosiones, que rápidamente se cubren con costras sucias y sanguinolentas.
La localización preferida de los elementos son las superficies extensoras de los miembros superiores, principalmente los antebrazos y las manos, pero también pueden localizarse en otras zonas: la cara, el cuello, las espinillas y la parte posterior de los pies.
Las lesiones en las mucosas y los labios se presentan en aproximadamente el 30% de los pacientes. Inicialmente, se presenta hinchazón e hiperemia, y después de uno o dos días, aparecen ampollas o vesículas. Estas se abren rápidamente, revelando erosiones rojas brillantes y sangrantes, con restos de flemas colgando en los bordes. Los labios se hinchan, su borde rojo se cubre con costras sanguinolentas y sucias, y grietas más o menos profundas. Debido al intenso dolor, comer puede resultar muy difícil. En la mayoría de los casos, la evolución es favorable; la enfermedad suele durar de 15 a 20 días y desaparece sin dejar rastro; en raras ocasiones, queda una ligera pigmentación en las zonas de las erupciones durante un tiempo. En ocasiones, el proceso puede transformarse en síndrome de Stevens-Johnson. La forma idiopática se caracteriza por la estacionalidad de la enfermedad (en los meses de primavera y otoño) y las recaídas.
En la forma sintomática, aparecen erupciones similares al eritema exudativo clásico. A diferencia del tipo clásico, la enfermedad se inicia con la ingesta de un agente específico, no hay estacionalidad y el proceso es más generalizado. Además, la piel de la cara y el cuerpo se ve afectada en igual medida, el tono cianótico de la erupción no es tan pronunciado y pueden no presentarse erupciones anulares ni con forma de "iris" (iris), etc.
El eritema multiforme exudativo inducido por fármacos es mayoritariamente de naturaleza fija. Entre los elementos morfológicos, predominan las ampollas, especialmente cuando el proceso se localiza en la cavidad oral y los genitales.
Dependiendo del cuadro clínico del exantema se distinguen las formas macular, papular, maculopapular, vesicular, ampollosa o vesiculoampollosa del eritema exudativo.
¿Qué es necesario examinar?
Cómo examinar?
¿Qué pruebas son necesarias?
Diagnóstico diferencial
El diagnóstico diferencial incluye eritema fijo por sulfanilamida, lupus eritematoso diseminado, eritema nodoso, penfigoide ampolloso, pénfigo, urticaria y vasculitis alérgica.
Tratamiento eritema multiforme exudativo
En caso de formas manchadas, papulosas y ampollosas leves, se realiza tratamiento sintomático: hiposensibilizadores (preparados de calcio, tiosulfato de sodio), antihistamínicos y, por vía externa, tintes de anilina y corticosteroides. En casos graves, se prescriben corticosteroides por vía oral (50-60 mg/día) o en inyecciones; en caso de infección secundaria, antibióticos; en caso de infección por herpes, antivirales (aciclovir).


 [
[