Médico experto del artículo.
Nuevos artículos
Fisioterapia para la artrosis
Último revisado: 03.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
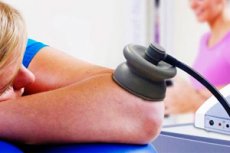
La fisioterapia es especialmente útil para la osteoartritis de las grandes articulaciones de las extremidades inferiores. Para aliviar el dolor, reducir la inflamación de los tejidos periarticulares, el espasmo reflejo de los músculos periarticulares, mejorar la microcirculación y tratar la sinovitis leve o moderada, utilice:
- exposición a campos electromagnéticos de frecuencias ultra altas y altas,
- terapia de ultrasonidos (incluida la fonoforesis de medicamentos antiinflamatorios),
- diatermia de onda corta (en ausencia de sinovitis),
- terapia de microondas,
- electroforesis de fármacos antiinflamatorios (voltaren, hidrocortisona, dimetilsulfóxido),
- terapia láser,
- aplicaciones de portadores de calor (lodos de limo y turba, parafina, ozoquerita),
- balneoterapia (radón, sulfuro de hidrógeno, cloruro de sodio, trementina, baños de yodo-bromo),
- hidroterapia (reduce la carga gravitacional sobre las articulaciones, principalmente la cadera).
Irradiación ultravioleta
Durante la exacerbación de la osteoartrosis causada por sinovitis reactiva, se puede utilizar radiación ultravioleta en dosis eritematosas (5-6 procedimientos), campo eléctrico y ondas decimétricas en una dosis térmica débil (8-10 procedimientos), magnetoterapia (10-12 procedimientos), fonoforesis o electroforesis de metamizol sódico, procaína, trimecaína y dimetilsulfóxido en la zona articular afectada. Las contraindicaciones para el uso de la terapia ultravioleta son la cardiopatía isquémica concomitante, los accidentes cerebrovasculares transitorios, la tirotoxicosis y la nefropatía. La exposición a un campo eléctrico UHF está contraindicada en caso de distonía vegetativo-vascular grave, arritmia cardíaca e hipertensión en estadio IIB-III.
Electroforesis
Entre los diversos métodos fisioterapéuticos, la electroforesis ha demostrado su eficacia, combinando el efecto terapéutico de la corriente eléctrica directa y el fármaco administrado. Los siguientes efectos físicos y químicos se pueden distinguir de los mecanismos de acción biológica de la corriente eléctrica directa:
- electrólisis: el movimiento de partículas cargadas (cationes y aniones) a un electrodo con carga opuesta y su transformación en átomos con alta actividad química;
- El movimiento de partículas cargadas bajo la influencia de una corriente eléctrica continua provoca un cambio en el entorno iónico de los tejidos y células. La acumulación de partículas con carga opuesta en las membranas biológicas provoca su polarización y la formación de corrientes de polarización adicionales.
- Como resultado de los cambios en la permeabilidad de las membranas biológicas, aumenta el transporte pasivo de grandes moléculas de proteínas (anfolitos) y otras sustancias a través de ellas: electrodifusión;
- La electroósmosis es el movimiento multidireccional de las moléculas de agua incluidas en las capas de hidratación de los iones (principalmente Na +, K +, Cl).
Bajo la influencia de la corriente eléctrica, se activan los sistemas locales de regulación del flujo sanguíneo en los tejidos subyacentes y aumenta el contenido de sustancias biológicamente activas (bradicinina, calicreína, prostaglandinas) y mediadores vasoactivos (acetilcolina, histamina). Como resultado, la luz de los vasos cutáneos se dilata y se produce hiperemia.
La dilatación de los capilares y el aumento de la permeabilidad de sus paredes, debido a procesos neurohumorales locales, se producen no solo en el lugar de aplicación de los electrodos, sino también en los tejidos profundos a través de los cuales pasa la corriente eléctrica directa. Junto con el aumento de la circulación sanguínea y linfática, se observa un aumento de la capacidad de reabsorción tisular, una disminución del tono muscular, un aumento de la función excretora de la piel y una disminución del edema en el foco inflamatorio. Además, gracias a la electroósmosis, se reduce la compresión de los conductores del dolor, que es más pronunciada bajo el ánodo.
La corriente eléctrica directa mejora la síntesis de compuestos macroérgicos en las células, estimula los procesos metabólicos y tróficos en los tejidos, aumenta la actividad fagocítica de los macrófagos, acelera los procesos de regeneración, estimula el sistema reticuloendotelial y aumenta la actividad de los factores de inmunidad no específicos.
Así, la corriente eléctrica directa tiene los siguientes efectos terapéuticos: antiinflamatorio, metabólico, vasodilatador, higienizante (drenante-deshidratante), analgésico, relajante muscular, sedante (a nivel anódico).
 [ 4 ]
[ 4 ]
Campos electromagnéticos de frecuencias altas y ultra altas
Durante el período de remisión de la exacerbación, así como en la etapa inicial de la enfermedad, cuando los síntomas de sinovitis son leves o inexistentes, están indicados los efectos de campos electromagnéticos de frecuencias altas y ultraaltas (inductotermia, terapia de ondas decimétricas y centimétricas), corrientes pulsadas de baja frecuencia (sinusoidales moduladas y diadinámicas), magnetoterapia, láser y fonoforesis de hidrocortisona. Para estimular el trofismo del cartílago articular, se realiza electroforesis de sales de litio, calcio, azufre y zinc, y una solución al 0,01% de fracciones de ácido húmico del mar Haapsalu terapéutico en una solución isotónica de cloruro de sodio. Para potenciar el efecto analgésico, se utiliza electroforesis de procaína, metamizol sódico y ácido salicílico.
Los campos electromagnéticos de frecuencias altas y ultraaltas (inductotermia, terapia de ondas decimétricas y centimétricas) aplicados a las articulaciones con dosis bajas de calor (12-15 procedimientos por ciclo) tienen un efecto térmico pronunciado en los tejidos articulares y periarticulares, aumentan el flujo sanguíneo a los tejidos articulares, mejoran el drenaje linfático y los procesos de difusión, y eliminan el espasmo muscular. Esto mejora la nutrición del cartílago, tiene un efecto reductor de la sinovitis y también tiene un efecto positivo en los procesos proliferativos periarticulares. La inductotermia se utiliza en pacientes con osteoartrosis en estadio I-II, en ausencia o leve de sinovitis secundaria, presencia de síndrome doloroso y cambios periarticulares. La inductotermia no está indicada en casos de exacerbación de la sinovitis secundaria, ni en pacientes de edad avanzada con cardiopatía isquémica, lesiones ateroscleróticas de los vasos cardíacos, trastornos del ritmo cardíaco, aterosclerosis cerebral grave, accidente cerebrovascular transitorio, trastornos climatéricos, fibromioma y tirotoxicosis. A estos pacientes se les prescribe exposición a ondas decimétricas o centimétricas.
La terapia con ondas decimétricas y centimétricas se utiliza en la osteoartritis de los estadios I-IV en ausencia o manifestación leve de sinovitis secundaria, así como en la enfermedad cardíaca coronaria con ataques frecuentes de angina de pecho, en pacientes con trastornos climatéricos graves y fibromas.
Corrientes de pulso de baja frecuencia
Las corrientes pulsadas de baja frecuencia (sinusoidales moduladas y diadinámicas) tienen un efecto analgésico y un efecto beneficioso sobre la hemodinámica y los procesos metabólicos articulares. Las corrientes sinusoidales moduladas se toleran mejor que las diadinámicas. Tienen menor probabilidad de causar "habituación" tisular, por lo que son preferibles. Las corrientes pulsadas de baja frecuencia están indicadas para pacientes ancianos y seniles con osteoartrosis en estadios I-IV, síndrome de dolor intenso y alteraciones en los tejidos periarticulares. No se prescriben para la sinovitis secundaria ni para pacientes con trastornos del ritmo cardíaco con bradicardia o tendencia a la bradicardia.
Terapia de ultrasonido
La terapia con ultrasonido se utiliza frecuentemente en el tratamiento de diversas enfermedades agudas y crónicas del sistema musculoesquelético. El ultrasonido tiene un efecto térmico (aumento del flujo sanguíneo, aumento del umbral del dolor, aumento de la tasa metabólica) y no térmico (aumento de la permeabilidad de las membranas celulares, transporte de calcio a través de la membrana celular, aporte de nutrientes a los tejidos, actividad fagocítica de los macrófagos). Con el método pulsátil de administración de ultrasonido, se reducen los efectos térmicos, mientras que los no térmicos se mantienen inalterados; por lo tanto, el uso del ultrasonido pulsátil está indicado para pacientes con osteoartrosis y sinovitis. El ultrasonido está indicado para pacientes con osteoartrosis en estadios I-IV sin sinovitis, con síndrome de dolor intenso y cambios proliferativos en los tejidos periarticulares. La terapia con ultrasonidos está contraindicada en casos de exacerbación de la sinovitis, así como en pacientes de edad avanzada con lesiones ateroscleróticas graves de los vasos cardíacos y cerebrales, hipertensión en estadio III, accidentes cerebrovasculares transitorios, tirotoxicosis, distonía vegetativo-vascular, trastornos climatéricos, fibromas y mastopatía.
Masaje
El espasmo muscular es una de las fuentes de dolor y causa de limitación de la función articular en pacientes con osteoartritis. El espasmo de los músculos periarticulares provoca un aumento de la presión intraarticular y la carga sobre la superficie articular, así como una disminución del flujo sanguíneo muscular, lo que resulta en isquemia local. Por lo tanto, la eliminación del espasmo muscular es fundamental en el tratamiento y la rehabilitación de pacientes con osteoartritis.
El masaje, el calentamiento profundo y superficial (aplicaciones térmicas, radiación infrarroja, diatermia de onda corta o microondas, sauna o baño de vapor) se utilizan para relajar los músculos espasmódicos. La aplicación local aumenta el flujo sanguíneo en la zona afectada, reduce el dolor y el espasmo muscular, y provoca una relajación general. El aumento del flujo sanguíneo en los músculos promueve la eliminación de metabolitos (ácido láctico, CO₂, etc. ) y la entrada de fuentes de energía (O₂ , glucosa, etc.). Además, el calentamiento superficial, que afecta a las terminaciones nerviosas, tiene un efecto sedante y analgésico. Otro mecanismo de relajación muscular mediante la aplicación es la disminución de la excitabilidad de los husos neuromusculares.
Aplicaciones
Se prescriben aplicaciones de lodo de limo o turba (temperatura 38-42 °C), parafina y ozoquerita (temperatura 50-55 °C) en una cantidad de 10 a 15 procedimientos en la articulación afectada o en la parte del cuerpo que incluya las articulaciones afectadas. Las aplicaciones de lodo, ozoquerita y parafina están indicadas para pacientes con artrosis en estadio I-II sin sinovitis o con manifestaciones leves, con síndrome de dolor intenso, fenómenos proliferativos y alteraciones reflejas en el músculo esquelético. No se utilizan en caso de alteraciones significativas en las articulaciones afectadas por osteoartrosis, sinovitis grave, así como en cardiopatía isquémica, hipertensión en estadio IIB-III, insuficiencia circulatoria, varices, enfermedad vascular del sistema nervioso central, nefritis y nefrosis agudas y crónicas, etc.
Como se ha señalado repetidamente, el cartílago articular no tiene terminaciones nerviosas y, por lo tanto, el proceso de degradación que ocurre en él no es la causa del dolor en la osteoartritis. Las causas del dolor se pueden dividir en dos grupos:
Intraarticular:
- aumento de la presión intraarticular causado por derrame articular,
- sobrecarga sobre el hueso subcondral,
- microfracturas trabeculares,
- rotura de ligamentos intraarticulares,
- pinzamiento de las vellosidades sinoviales,
- estiramiento de la cápsula articular,
- inflamación de la membrana sinovial;
No articular:
- disminución del flujo venoso con el consiguiente estancamiento de la sangre en el hueso subcondral,
- espasmo muscular,
- inflamación de los tendones periarticulares (tendinitis).
Antes de elegir la terapia analgésica adecuada, el médico debe determinar el origen del dolor. Entre los métodos fisioterapéuticos, el efecto analgésico se consigue mediante la aplicación de portadores de calor y fuentes de frío, ultrasonidos, campos electromagnéticos pulsátiles, ionización, electroterapia, electroacupuntura y terapia vibratoria.
El frío puede utilizarse para reducir el dolor y la inflamación: compresas de hielo, criogel, aerosoles de enfriamiento local y un sistema de suministro de gas refrigerado. El enfriamiento superficial reduce los espasmos musculares, la actividad de los husos neuromusculares y aumenta el umbral del dolor. En la osteoartritis, la aplicación de aerosoles de enfriamiento sobre la zona donde se localizan los puntos gatillo del músculo doloroso es eficaz.
Diatermia de onda corta
El calentamiento profundo se logra con terapia de ondas cortas, microondas y ultrasonidos. Según K. Svarcova et al. (1988), la diatermia de onda corta causó una disminución significativa del dolor en pacientes con osteoartritis de rodilla y cadera. El calentamiento superficial con radiación infrarroja también reduce el dolor y mejora la función de las articulaciones afectadas en la osteoartritis de rodilla y mano.
 [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ]
[ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ]
Balneoterapia
La balneoterapia tiene un efecto beneficioso sobre los procesos metabólicos, el metabolismo del cartílago, la hemodinámica periférica y la microcirculación (baños de sulfuro, radón, yodo-bromo, cloruro de sodio y trementina). Si la OA se ha desarrollado en pacientes jóvenes (35-40 años) sin enfermedades cardiovasculares concomitantes, se utilizan baños con una concentración media de sustancias y gases, con una duración de exposición suficientemente larga (15-20 minutos) y un ciclo de tratamiento (12-14 procedimientos). Para pacientes mayores de 45 años, así como para jóvenes con secuelas de sinovitis secundaria, la balneoterapia se prescribe con una técnica suave: baños con una baja concentración de sustancias y gases, con una duración máxima de 8-10 minutos, para un ciclo de tratamiento de 8-10 procedimientos. Teniendo en cuenta la edad del paciente y las enfermedades cardiovasculares concomitantes, se pueden prescribir medios baños, baños de cuatro y dos cámaras, que son más tolerables para los pacientes.
Los baños de radón se recomiendan para pacientes con osteoartrosis en estadio I-II con sinovitis residual, síndrome de dolor intenso o sin ella, alteraciones musculares, deterioro de la función locomotora articular, con trastornos vegetativos concomitantes y trastornos climatéricos. Los baños de sulfuro, cloruro de sodio y trementina están indicados para pacientes con osteoartrosis en estadio I-II sin sinovitis secundaria, deterioro de la función locomotora, obesidad y lesiones vasculares ateroscleróticas. Los baños de yodo-bromo se prescriben para pacientes con osteoartrosis sin sinovitis, con alteraciones funcionales concomitantes del sistema nervioso central, tirotoxicosis, trastornos climatéricos, lesiones vasculares ateroscleróticas, etc.
Las contraindicaciones para la balneoterapia son la exacerbación de la sinovitis, así como la cardiopatía isquémica, la hipertensión en estadio IIB-III, las lesiones ateroscleróticas graves de los vasos coronarios y cerebrales, las enfermedades inflamatorias agudas y subagudas y, para los baños de sulfuro y trementina, también las enfermedades del hígado, de los conductos biliares y de los riñones.
 [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ]
[ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ]
Uso de dispositivos de asistencia
Estos incluyen diversos vendajes, rodilleras, bastones, muletas, zapatos ortopédicos, etc. Todos ellos ayudan a reducir la carga en la articulación afectada, reduciendo así el dolor. En lugar de zapatos ortopédicos especiales, se le puede recomendar al paciente que use zapatos deportivos (zapatillas de deporte) equipados con almohadillas especiales que reducen la carga en las articulaciones de las extremidades inferiores. DA Neumann (1989) encontró que al usar una muleta, la carga en la articulación de la cadera disminuye en un 50%. Una almohadilla en forma de cuña hecha de material elástico, que se coloca en el zapato debajo del área del talón en un ángulo de 5-10 °, es efectiva en pacientes con osteoartritis del TFO medial de la articulación de la rodilla, especialmente en las etapas I-II según Kellgren y Lawrence. En caso de inestabilidad de la articulación de la rodilla o daño aislado en la parte medial o lateral de la articulación, el uso de rodilleras es efectivo.
Estabilización rotuliana
Cuando la articulación de la rodilla se ve afectada por el FOP, los pacientes suelen desarrollar inestabilidad rotuliana. La estabilización de la rótula mediante diversos métodos reduce significativamente el dolor en la articulación afectada y la necesidad de analgésicos. Una forma de estabilizarla es fijarla con una tira de esparadrapo ancho. El método de estabilización consiste en fijar un extremo de una tira larga de esparadrapo a la superficie externa de la articulación de la rodilla; luego, con el pulgar de la mano derecha, el médico mueve la rótula medialmente y la fija en esta posición con esparadrapo, cuyo otro extremo se fija a la superficie interna de la articulación.

