Médico experto del artículo.
Nuevos artículos
Paludismo infantil
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Causas malaria en un niño
El agente causal de la malaria, el plasmodio palúdico, pertenece al tipo de protozoo, clase de esporozoo, orden de las hematósporas, familia de los plasmodios y género de los plasmodios. Se han identificado cuatro tipos de patógenos de la malaria humana:
- P. malariae, causante de la malaria cuartana;
- P. vivax, causante de la malaria terciaria;
- P. falciparum, agente causante de la malaria tropical;
- P. ovale, causante de malaria de tres días en África tropical.
Patogenesia
Los ataques de malaria son causados por la fase eritrocítica del desarrollo de los plasmodios palúdicos. El inicio de un ataque puede estar asociado con la desintegración de eritrocitos infectados y la liberación al torrente sanguíneo de merozoítos, hemoglobina libre, productos metabólicos del parásito, fragmentos de eritrocitos con sustancias pirogénicas, etc. Al ser extraños al organismo, al afectar el centro de termorregulación, provocan una reacción pirogénica y, en general, actúan como tóxicos. En respuesta a la circulación de sustancias patógenas en la sangre, se produce hiperplasia de los elementos reticuloendoteliales y linfoides del hígado y el bazo, así como fenómenos de sensibilización con posibles reacciones hiperérgicas. Los ataques repetidos con desintegración de eritrocitos finalmente conducen a anemia y trombocitopenia, alteración de la circulación capilar y el desarrollo de coagulación intravascular.
Síntomas malaria en un niño
El período de incubación de la malaria depende del tipo de patógeno y de la inmunorreactividad del niño. En la malaria de tres días, el período de incubación dura de 1 a 3 semanas, en la malaria de cuatro días, de 2 a 5 semanas, y en la malaria tropical, no más de 2 semanas. En niños mayores de 3 años, la enfermedad se manifiesta con los mismos síntomas que en los adultos.
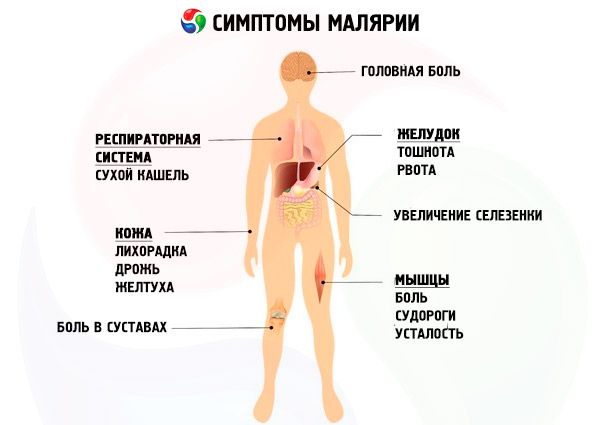
Los síntomas prodrómicos son poco frecuentes (malestar general, cefalea, fiebre subfebril, etc.). La enfermedad suele comenzar de forma aguda con un escalofrío intenso, a veces con un ligero aumento de la temperatura corporal. La piel se vuelve fría y áspera al tacto («piel de gallina»), especialmente en las extremidades, y se presenta ligera cianosis en los dedos y la punta de la nariz, disnea, cefalea intensa, a veces vómitos y dolor muscular. Tras unos minutos o 1-2 horas, los escalofríos dan paso a una sensación de calor, que coincide con un aumento de la temperatura corporal a valores elevados (40-41 °C). La piel está seca y caliente al tacto, la cara se enrojece, aparecen sed, hipo y vómitos. El paciente se mueve con prisa, está excitado, con posibles fenómenos delirantes, pérdida de consciencia y convulsiones. El pulso es rápido y débil, y la presión arterial disminuye. El hígado y el bazo están agrandados y dolorosos. El ataque dura de 1 a 10-15 horas y termina con sudoración profusa. Al mismo tiempo, la temperatura corporal desciende drásticamente y se produce una debilidad aguda, que remite rápidamente, y el paciente se siente bastante bien. La frecuencia y la secuencia de los ataques dependen del tipo de malaria, la duración de la enfermedad y la edad del niño.
Al inicio de la enfermedad, se observan leucocitosis y neutrofilia en la sangre. En el punto álgido del ataque, el contenido leucocitario disminuye, y durante el período de apirexia, se detectan con gran frecuencia leucopenia con neutropenia y linfocitosis relativa. La VSG casi siempre está elevada. En casos graves, el número de eritrocitos y hemoglobina se reduce significativamente.
Con un tratamiento oportuno, la malaria remite tras uno o dos ataques. Sin tratamiento, los ataques suelen repetirse hasta diez veces o más y pueden remitir espontáneamente, pero la enfermedad no termina ahí. El período de aparente bienestar (período de latencia) dura desde varias semanas hasta un año o más (malaria de cuatro días). Las recaídas tempranas se producen en los primeros dos o tres meses del período de latencia. Clínicamente, son prácticamente indistinguibles de la manifestación aguda de la enfermedad. Su aparición se debe al aumento de la reproducción de las formas eritrocitarias del parásito. Sin embargo, también son posibles las llamadas recaídas parasitarias, durante las cuales los parásitos reaparecen en la sangre en ausencia total de síntomas clínicos.
El período de recaídas tardías comienza entre 5 y 9 meses o más después del inicio de la enfermedad. Los ataques durante las recaídas tardías son más leves que durante las recaídas tempranas y la manifestación inicial de la enfermedad. La aparición de recaídas tardías se asocia con la liberación de formas tisulares de plasmodios palúdicos desde el hígado a la sangre.
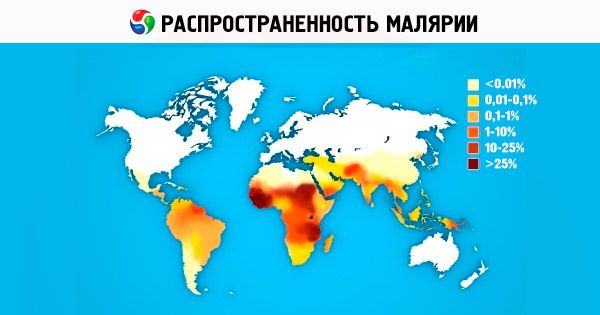
Sin tratamiento, la duración total de la malaria es de aproximadamente 2 años para la malaria de tres días, de aproximadamente 1 año para la malaria tropical y el patógeno puede persistir en el cuerpo del paciente durante muchos años para la malaria de cuatro días.
¿Qué te molesta?
Diagnostico malaria en un niño
Para el diagnóstico de malaria, la estancia del paciente en un foco endémico de malaria es de especial importancia. El diagnóstico definitivo se establece con base en los resultados de las pruebas de laboratorio: detección de parásitos en sangre periférica. En la práctica, se suele examinar una gota gruesa teñida según Romanovsky-Giemsa. Con menor frecuencia, se utilizan frotis de sangre periférica para estos fines. Al examinar un frotis, se encuentran plasmodios en los eritrocitos.
Para el diagnóstico serológico, se utilizan RIF, RIGA y la reacción de anticuerpos marcados con enzimas. La RIF se utiliza con mayor frecuencia. Se utilizan preparaciones de sangre con numerosos esquizontes como antígenos en la RIF. Una reacción positiva (con un título de 1:16 o superior) indica que el niño ha tenido malaria en el pasado o la padece actualmente. La RIF se vuelve positiva en la segunda semana de esquizogonia eritrocítica.
¿Qué pruebas son necesarias?
Diagnóstico diferencial
La malaria en un niño se diferencia de la brucelosis, la fiebre recurrente, la leishmaniasis visceral, la ictericia hemolítica, la leucemia, la sepsis, la tuberculosis, la cirrosis hepática, etc. El coma palúdico se diferencia de los estados comatosos que ocurren con la hepatitis viral B, la fiebre tifoidea, la meningoencefalitis y, con menor frecuencia, con la meningitis purulenta.
¿A quién contactar?
Tratamiento malaria en un niño
Se utilizan fármacos que actúan tanto sobre las formas asexuales de los plasmodios en los eritrocitos (hingamina, acriquina, cloridina, quinina, etc.), como sobre las formas sexuales que se encuentran en la sangre, y las formas tisulares que se encuentran en los hepatocitos (quinocida, primaquina, etc.).
La cloroquina (hingamin, delagyl, resoquin) se utiliza ampliamente en el tratamiento de la malaria en niños.
- En la malaria tropical, el tratamiento con hingamina se extiende a 5 días según las indicaciones. Simultáneamente, se prescribe primaquina o hingocida durante este período. Este régimen terapéutico garantiza la curación completa de la mayoría de los pacientes con malaria tropical.
- En caso de malaria de tres y cuatro días, después de un tratamiento de tres días con hingamina, se administra primaquina o hingocida durante 10 días para suprimir las formas tisulares de los parásitos.
- Existen otros regímenes de tratamiento contra la malaria. En particular, si los plasmodios son resistentes a la quinina, se prescribe sulfato de quinina en una dosis adecuada para la edad durante dos semanas. En ocasiones, la quinina se combina con sulfamidas (sulfapiridazina, sulfazina, etc.).
Prevención
Las medidas de prevención de la malaria incluyen: neutralización de la fuente de infección, destrucción del portador, protección de las personas contra los ataques de mosquitos y uso racional de quimioprofilaxis individual según indicaciones estrictas.
A quienes han sido portadores de malaria y parásitos se les realiza un seguimiento durante dos años y medio en el caso de la malaria de tres días, y hasta un año y medio en el caso de la malaria tropical. Durante este tiempo, se les realiza análisis de sangre periódicos para detectar plasmodios de la malaria.
En zonas endémicas de malaria, se utilizan ampliamente diversas medidas para combatir los mosquitos alados y sus larvas. También es importante seguir estrictamente las recomendaciones para proteger las viviendas de las infestaciones de mosquitos y usar equipo de protección personal (ungüentos, cremas, mosquiteros, etc.).
Las personas que viajen a países endémicos de malaria deben recibir quimioprofilaxis individual con cloroquina o fanidar. La quimioprofilaxis individual comienza 2-3 días antes de la llegada a una zona endémica de malaria y continúa durante toda la estancia. Se han propuesto diversas vacunas basadas en cepas atenuadas de plasmodios eritrocíticos para la profilaxis activa.
Использованная литература


 [
[