Médico experto del artículo.
Nuevos artículos
Melanoma
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
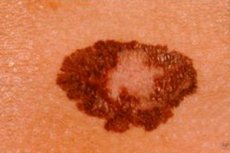
El melanoma es una neoplasia maligna de la piel que se desarrolla a partir de los melanocitos, células que migran en el período embrionario temprano desde el neuroectodermo a la piel, los ojos, el tracto respiratorio y los intestinos.
Los melanocitos son capaces de formar peculiares nidos de células con diferentes grados de diferenciación. Externamente, los grupos de melanocitos se presentan como nevos (marcas de nacimiento). El melanoma fue descrito por primera vez en 1806 por René Laennec.
Epidemiología
La tasa de incidencia en todos los grupos de edad se sitúa actualmente en torno a 14 casos por cada 100.000 habitantes al año. Asimismo, según estimaciones del Instituto Nacional del Cáncer, la probabilidad de desarrollar la enfermedad en la población blanca de Estados Unidos es de 1:100. En las personas de raza negra, este tumor es extremadamente raro, por lo que no se ha determinado su riesgo para esta categoría.
El melanoma es extremadamente raro en niños: su incidencia en ellos es de aproximadamente el 1% de los casos de este tumor en todos los grupos de edad. Su incidencia aumenta con la edad. Sin embargo, se distinguen dos picos de incidencia en niños: de 5 a 7 años y de 11 a 15 años.
Causas melanomas
En el desarrollo del melanoma se distinguen dos factores predisponentes principales: el traumatismo y la exposición solar. Ambos tipos de impactos provocan la degeneración maligna de la piel. Esto exige la eliminación planificada de los nevos en las zonas más expuestas a la ropa y el calzado, así como la eliminación del exceso de sol y soláriums.
Otros factores predisponentes para el desarrollo de neoplasias malignas de la piel son la raza blanca (cuanto más clara la piel, mayor riesgo), los antecedentes familiares de este tumor, la presencia de gran cantidad de nevos en la piel y, para los adultos, la edad menor de 45 años. Las dosis cortas pero intensas de insolación son más peligrosas para el melanoma que la insolación constante.
Como medida preventiva, lo más efectivo es reducir el tiempo de exposición directa al sol y utilizar sombreros y ropa que cubra la piel lo máximo posible; los protectores solares son menos efectivos.
Síntomas melanomas
En el 70% de los casos, el melanoma se desarrolla a partir de nevos, y en el 30%, en zonas limpias de la piel. La neoplasia puede localizarse en cualquier parte del cuerpo. Con mayor frecuencia (50%) se presenta en la piel de las extremidades, con algo menos frecuencia (35%) en el torso y, con menor frecuencia (25%), en la cabeza y el cuello.
¿Cómo se ve el melanoma?
- Propagación superficial: se desarrolla a partir de un nevo preexistente y presenta un crecimiento lento a lo largo de varios años. Es la forma más común de neoplasia maligna.
- El nódulo nodular es un nódulo laxo en la piel. Suele ulcerarse y crece rápidamente. Ocupa el segundo lugar en frecuencia, después de la diseminación superficial.
- Léntigo maligno (peca melanótica de Hutchinson): similar a la extensión superficial, típico de personas mayores. Generalmente se localiza en la cara.
- Léntigo periférico: afecta las palmas de las manos y las plantas de los pies, y puede localizarse en el lecho ungueal. Es más común en personas de raza no blanca. El pronóstico suele ser desfavorable, ya que el tumor puede permanecer sin diagnosticar hasta que alcanza un tamaño considerable.
Hay tres signos tempranos y cuatro tardíos del melanoma.
Señales tempranas:
- altas tasas de crecimiento;
- Proliferación de una de las zonas de la piel con su deformación:
- ulceración y sangrado espontáneo.
Signos tardíos:
- la aparición de satélites (siembras tumorales intradérmicas) alrededor del tumor primario:
- agrandamiento de los ganglios linfáticos regionales (en caso de lesiones metastásicas);
- intoxicación tumoral;
- Visualización de metástasis a distancia mediante métodos instrumentales.
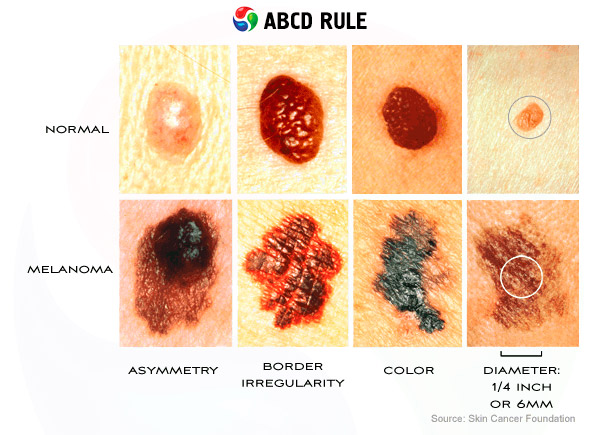
En los países de habla inglesa se utiliza el acrónimo ABCD para recordar los signos de una neoplasia:
- A (Asimetría): asimetría de la forma y la distribución del pigmento. La letra "A" también indica que debe evaluarse la apariencia del tumor.
- B (Bordes): los bordes del cáncer a menudo tienen una forma irregular de estrella y sangran (Sangrado).
- C (Cambio) - si alguna característica cambia, la marca de nacimiento debe examinarse para detectar malignidad.
- D (Diámetro) - el diámetro de la mayoría de los melanomas es mayor a 6 mm, aunque también son posibles neoplasias más pequeñas.
El melanoma se caracteriza por metástasis linfogénica con daño, principalmente, a los ganglios linfáticos regionales, y metástasis hematógena con daño a los pulmones, el cerebro y otros órganos. El riesgo de metástasis aumenta con el aumento del grosor de la neoplasia y la profundidad de su invasión en la dermis y el tejido subcutáneo.
¿Donde duele?
Etapa
Al evaluar el tumor primario, es importante la profundidad de la invasión del cáncer en la piel y los tejidos subyacentes. En la práctica clínica, se utiliza la clasificación de Clark (Clark, 1969), que establece cinco grados de invasión.
- Invasión de grado I de Clark (melanoma in situ): el cáncer se localiza en el epitelio sin penetrar la membrana basal.
- Invasión de grado II de Clark: la neoplasia penetra la membrana basal y se propaga a la capa papilar de la dermis.
- Invasión de grado III de Clark: el cáncer se propaga a la capa papilar de la dermis y las células tumorales se acumulan en el borde de las capas papilar y reticular sin penetrar en esta última.
- Invasión de grado IV de Clark: la neoplasia se propaga a la capa reticular de la dermis.
- Invasión de grado V de Clark: el cáncer se propaga a la grasa subcutánea y otras estructuras.
Breslow (1970) propuso evaluar la profundidad de penetración del melanoma en la piel y los tejidos subyacentes mediante el grosor del tumor extirpado. Ambos principios (Clark y Breslow) se combinan en la clasificación propuesta por el Comité Conjunto Americano de Clasificación del Cáncer (AJCCS) (aunque se recomienda dar preferencia a los criterios de Breslow).
- Estadio Ia: el espesor es de 0,75 mm y/o el grado de invasión según Clark II (pT1), no hay metástasis regionales (N0) ni a distancia (M0).
- Estadio Ib - espesor 0,76-1,50 mm y/o grado de invasión según Clark III (pT2): N0. M0.
- Estadio IIa: grosor 1,51-4,00 mm y/o grado de invasión según Clark IV (pT3). N0. M0.
- Estadio IIb - espesor mayor a 4,00 mm y/o grado de invasión según Clark V (pT4); N0, MO.
- Estadio III: metástasis en ganglios linfáticos regionales o metástasis en tránsito (satélites); cualquier pT, N1 o N2, MO.
- Estadio IV - metástasis a distancia: cualquier pT. cualquier N. Ml.
Formas
Hay cuatro tipos de formaciones pigmentadas en la piel.
- No peligrosos para el melanoma: nevo pigmentado verdadero, nevo intradérmico, papilomas, verrugas, nevo piloso.
- Melanocarcinoma: nevo borderline, nevo azul, nevo pigmentado gigante.
- En el límite de la malignidad: juvenil (nevo mixto, nevo de Spitz): no hace metástasis, pero tiene tendencia a reaparecer.
- Neoplasia maligna - melanoma.
 [ 17 ]
[ 17 ]
Diagnostico melanomas
Una característica diagnóstica es la prohibición categórica de la aspiración y la biopsia incisional (escisión parcial del tumor o nevo sospechoso). Esta intervención promueve el crecimiento intensivo y la metagasificación del tumor. En el caso del melanoma, solo se permite la extirpación completa dentro de los tejidos sanos con posterior examen histológico. La termografía es un método preoperatorio para evaluar la malignidad de una formación cutánea. En presencia de un tumor ulcerado y sangrante, es posible obtener una impresión de su superficie con posterior examen citológico.
El diagnóstico de posibles metástasis linfáticas y hematógenas se basa en el plan de examen estándar para un paciente oncológico.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ]
Pruebas diagnósticas obligatorias
- Examen físico completo con evaluación del estado local.
- Análisis de sangre clínico
- Análisis clínico de orina
- Bioquímica sanguínea (electrolitos, proteínas totales, pruebas de función hepática, creatinina, urea, lactato deshidrogenasa, fosfatasa alcalina, metabolismo fósforo-calcio)
- Coagulograma
- Termografía
- Ecografía de la zona afectada Ecografía de los órganos abdominales y del espacio retroperitoneal
- Radiografía de los órganos del tórax en cinco proyecciones (espinal, dos laterales, dos oblicuas)
- ECG
- La etapa final es la verificación histológica del diagnóstico. Es posible obtener impresiones de la preparación para el examen citológico.
 [ 22 ]
[ 22 ]
Pruebas diagnósticas adicionales
- En presencia de un tumor sangrante ulcerado: examen citológico de la huella de la superficie del tumor.
- Si se sospecha metástasis en los pulmones: TC de los órganos del tórax.
- Si se sospecha metástasis en la cavidad abdominal: ecografía, TC de la cavidad abdominal.
- Si se sospecha metástasis cerebrales: EcoEG y TC cerebral.
¿Qué es necesario examinar?
Cómo examinar?
Diagnóstico diferencial
El diagnóstico diferencial entre el melanoma y los elementos no malignos en la piel de un niño suele ser difícil. Los criterios diagnósticos pueden incluir la rápida tasa de crecimiento característica de este tipo de cáncer, que supera el crecimiento del niño, la forma irregular o dentada de los bordes del tumor, el sangrado frecuente y un cambio en el color del nevo cuando degenera en una neoplasia maligna. La variabilidad del color de este tumor también complica el diagnóstico. Además del marrón típico, su superficie puede presentar tonos de azul, gris, rosa, rojo o blanco.
¿A quién contactar?
Tratamiento melanomas
El principal método de tratamiento es la extirpación quirúrgica radical del melanoma: escisión de la fascia dentro de los tejidos sanos con una reserva significativa de piel intacta en la periferia del tumor. La reserva de tejido sano en la periferia se selecciona en función del grosor del tumor: neoplasia intraepitelial: 5 mm; con un grosor tumoral de hasta 1 cm: 10 mm; y más de 1 cm: 20 mm. Al diagnosticar ganglios linfáticos regionales afectados por metástasis, la disección ganglionar se realiza simultáneamente con la extirpación del tumor primario.
Tratamiento conservador
El melanoma se considera una de las neoplasias más resistentes a la quimiorradioterapia. Sin embargo, se utiliza un tratamiento conservador para las metástasis de este tumor con fines paliativos. En los últimos años, se han obtenido resultados alentadores con el uso de preparados de interferón en los estadios III-IV de la neoplasia.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
Tácticas en relación con las formaciones
Cualquier formación cutánea sospechosa de melanoma, así como los nevos, que presenten al menos uno de los signos de malignidad mencionados, debe extirparse con bisturí dentro de los tejidos sanos hasta la fascia, con posterior examen histológico. Los métodos de cirugía crioláser son aplicables a los nevos inalterados, ya sea con fines estéticos o cuando se localizan en zonas con potencial lesión o con mayor exposición solar en zonas abiertas de la piel.
Pronóstico
El pronóstico para el melanoma empeora progresivamente dependiendo del grado de invasión y la etapa del tumor. La profundidad de la invasión afecta la tasa de supervivencia a 10 años de la siguiente manera: etapa I - supervivencia se acerca al 100%, etapa II - 93%, etapa III - 90%. etapa IV - 67%, etapa V - 26%. La dependencia de las tasas de supervivencia a 10 años en la etapa del proceso es la siguiente: en la etapa I, hasta el 90% de los pacientes sobreviven, en la etapa II - hasta el 70%, en la etapa III, según diversas estimaciones, del 20 al 40%, en la etapa IV el pronóstico es fatal. Por localización, hay grupos con un pronóstico favorable (cabeza y cuello), desfavorable (torso) e incierto (extremidades). Se puede considerar que las localizaciones más distales se asocian con un mejor pronóstico en comparación con las proximales y centrales. El melanoma en un área de la piel generalmente cubierta por ropa indica un pronóstico menos favorable.

