Médico experto del artículo.
Nuevos artículos
Orquitis en el hombre: consecuencias y complicaciones, diagnóstico, pronóstico
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
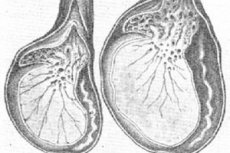
La orquitis es una enfermedad inflamatoria de los órganos genitourinarios masculinos con daño testicular. Analicemos las principales causas y síntomas de este trastorno, así como sus métodos de diagnóstico y tratamiento.
Según la Clasificación Internacional de Enfermedades, 10ª revisión CIE-10, esta enfermedad pertenece a la clase XIV Enfermedades del aparato genitourinario:
N40-N51 Enfermedades de los órganos genitales masculinos.
- N45. Orquitis, epididimitis y epididimoorquitis con absceso. Absceso del epidídimo o testículo.
- N45.9 Orquitis, epididimitis y epididimoorquitis sin mención de absceso. Epididimitis no especificada, orquitis no especificada.
Los testículos son dos órganos glandulares que producen espermatozoides y hormonas sexuales. Se encuentran en el escroto y están cubiertos por varias membranas protectoras. Tienen forma ovalada, ligeramente aplanados en los lados. En un hombre adulto, miden entre 4 y 5 cm de largo, entre 2 y 3 cm de ancho y aproximadamente 3,5 cm de grosor. Cada testículo pesa entre 20 y 30 g. Los testículos están separados por un tabique, pero el derecho es ligeramente más alto que el izquierdo. Sus principales funciones incluyen la formación de espermatozoides, andrógenos y estrógenos.
Con mucha frecuencia, la orquitis se desarrolla en el contexto de un proceso infeccioso o inflamatorio remoto. La patología puede ser causada por factores traumáticos y presentarse tanto de forma unilateral como con daño bilateral. En este último caso, existe un alto riesgo de infertilidad irreversible.
Epidemiología
Según las estadísticas médicas, en el 60% de los casos, la orquitis se debe a diversos factores infecciosos. El 40% restante se debe a lesiones y procesos estancados en el organismo.
Con mayor frecuencia, la enfermedad es una complicación de la parotiditis epidémica. Alrededor del 20% de los hombres en el período pospuberal experimentan esta consecuencia. Sin embargo, la enfermedad no depende de la edad; es decir, tanto los niños pequeños como los hombres maduros son susceptibles a ella. La presencia de factores de riesgo aumenta significativamente la probabilidad de procesos inflamatorios en el sistema genitourinario.
Causas orquitis
La orquitis no es una enfermedad independiente. Se desarrolla en el contexto de lesiones infecciosas e inflamatorias del sistema genitourinario, debido a procesos infecciosos en el cuerpo o como resultado de lesiones. Lea también: Causas de la orquitis.
Factores de riesgo
Existen diversos factores predisponentes que aumentan la probabilidad de desarrollar orquitis. Analicemos los principales factores de riesgo de esta enfermedad:
- Vida sexual irregular.
- Abstinencia sexual a largo plazo.
- Excesos sexuales.
- Un estilo de vida sedentario e inactivo.
- Hepatitis crónica.
- Diabetes mellitus.
- Estados de inmunodeficiencia.
- Fatiga física o mental.
- Hipotermia o sobrecalentamiento del cuerpo.
- Trastorno de la micción.
- Diversas enfermedades del aparato genitourinario.
Además de las razones mencionadas anteriormente, la inflamación puede ser provocada por focos de infección crónica en el cuerpo.
Patogenesia
El mecanismo de desarrollo de la orquitis depende de las causas que desencadenaron el proceso inflamatorio. Con mayor frecuencia, la patogénesis se asocia con la propagación de la infección por vía hematógena. Los microorganismos patógenos penetran en el sistema genitourinario a través de los vasos sanguíneos, afectando los testículos. En este caso, la patología puede ser causada por enfermedades como paperas, brucelosis, neumonía, reumatismo y escarlatina.
La infección puede penetrar en el testículo por vía linfogénica o por contacto en el caso de la orquioepididimitis. También existe una vía canalicular de propagación de la flora patógena, es decir, a través del conducto deferente desde la próstata, la parte posterior de la uretra y las vesículas seminales.
Diversas lesiones y procesos inflamatorios en la uretra se caracterizan por una infección hematógena del testículo y su apéndice. El desarrollo de la enfermedad puede deberse a una alteración de la circulación sanguínea en el testículo. Esto ocurre con una tensión aguda de la pared abdominal anterior y la compresión del cordón espermático. Las lesiones directas del escroto con rotura testicular se complican con orquitis aguda.
 [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Síntomas orquitis
El síntoma principal de la orquitis es un dolor intenso en la ingle, que puede irradiarse a la espalda. Gradualmente, el escroto se enrojece y se produce hinchazón. Se presenta un dolor agudo a la palpación y los ganglios linfáticos inguinales se inflaman.
Si la orquitis se desarrolla de forma aguda, la temperatura corporal aumenta bruscamente hasta 39-40 °C. En este contexto, aparecen escalofríos y fiebre, con posibles náuseas y vómitos. La defecación y la micción son dolorosas, y puede haber sangre en la orina.
Estos síntomas se desarrollan de forma progresiva durante 1 a 3 días. Las molestias desaparecen al cabo de 2 o 3 días. Sin embargo, la desaparición de los signos de la enfermedad puede indicar su transición a una forma crónica, lo que amenaza con complicaciones graves.
Lea sobre otros síntomas de orquitis aquí.
Etapa
La lesión inflamatoria del testículo tiene varias etapas, veámoslas:
- Temperatura corporal leve a subfebril durante 1-3 días, deterioro del estado general. La piel del escroto está hiperémica y edematosa, y se presentan sensaciones dolorosas al palparla.
- Temperatura corporal media-alta, intoxicación general. El escroto está agrandado, caliente al tacto y doloroso. El dolor se irradia a la zona lumbar y la ingle.
- Grave: temperatura corporal de 40 °C durante más de 5 días, síntomas pronunciados de intoxicación general y depresión del estado de conciencia. La inflamación se complica con procesos purulentos, pudiendo formarse abscesos y fístulas. También puede presentarse shock tóxico infeccioso.
El método de tratamiento de la enfermedad y su pronóstico dependen del estadio diagnosticado de la orquitis.
Complicaciones y consecuencias
Con un diagnóstico y tratamiento oportunos, la orquitis es completamente curable. Sin embargo, si la enfermedad se cronifica o se complica con una infección secundaria, existe un alto riesgo de desarrollar las siguientes consecuencias:
- Un absceso es una lesión purulenta del tejido orgánico con síndrome de intoxicación pronunciado.
- Formación de adherencias entre el testículo y el escroto.
- Formación de fístulas en los tejidos del escroto.
- Alteración del suministro de sangre al órgano con consiguiente atrofia y necrosis del testículo.
- Epididimitis bilateral.
- Esterilidad.
La alteración de la formación, el desarrollo y el transporte de los espermatozoides desde el testículo hasta la uretra se observa con mayor frecuencia en lesiones bilaterales. Las estadísticas médicas indican que alrededor del 40 % de los pacientes con procesos inflamatorios crónicos en los testículos experimentan deterioro de la función reproductiva. La infertilidad se desarrolla debido al efecto directo de la infección sobre los espermatozoides, la alteración de la secreción de las glándulas sexuales y los mecanismos inmunitarios.
La enfermedad también puede complicarse por una alteración en la producción de testosterona. Debido a esto, disminuye la libido, se debilita la erección, disminuye la masa muscular general y la capacidad de trabajo se reduce significativamente.
Una de las complicaciones graves de la orquitis es el absceso. Este se desarrolla como resultado de hipotermia, un sistema inmunitario debilitado, una infección y también como resultado de lesiones. El absceso se forma en los tejidos del testículo y es una formación capsular con contenido purulento.
Síntomas de complicaciones:
- Hinchazón y enrojecimiento del escroto.
- Dolor intenso en la ingle que persiste tanto durante el movimiento como en reposo.
- Aumento general y local de la temperatura hasta valores febriles.
- Estado febril.
- Dolor y debilidad muscular.
La neoplasia provoca la fusión del tejido testicular, por lo que, al palparlo, se percibe la movilidad del contenido líquido de la cápsula. Un absceso puede presentarse bajo la apariencia de patologías agudas de la región inguinal-escrotal, simulando una orquitis tuberculosa o neoplasias tumorales. Los signos evidentes de un absceso se manifiestan cuando el tratamiento antibacteriano resulta ineficaz.
Para diagnosticar un foco inflamatorio purulento, se prescribe una ecografía escrotal. Se realiza la diferenciación entre tumores del epidídimo, infarto testicular y epididimitis. El tratamiento depende del estadio de la enfermedad. Por lo general, se abre y drena la cápsula del absceso, con tratamiento adicional con antisépticos y antibióticos. Si surgen complicaciones o existe riesgo de propagación de la infección, se extirpa el testículo afectado (orquiectomía).
Diagnostico orquitis
Por lo general, el diagnóstico de la inflamación testicular no es difícil. La sospecha de orquitis puede surgir durante la anamnesis y el examen del paciente. Para determinar la causa exacta de la enfermedad y elegir un tratamiento eficaz, se realizan diversos estudios de laboratorio e instrumentales.
La exploración física del testículo, es decir, la palpación y la sensibilidad, es la base para el diagnóstico de orquitis. Para identificar una infección específica y diferenciar la prostatitis del adenoma de próstata, se realiza un tacto rectal de la próstata, las glándulas de Cowper y las vesículas seminales. Para determinar el estado del órgano inflamado, son necesarias la ecografía escrotal y la diafanoscopia.
Se presta especial atención a los métodos de laboratorio. Para determinar las causas de la inflamación y el patógeno, se realiza un análisis general de orina y un cultivo de microflora. Si existe una infección, puede ser necesario un análisis de eyaculado. También es necesaria una prueba de ETS. Si se sospecha un proceso tumoral, el paciente dona sangre para detectar marcadores tumorales.
 [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ]
[ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ]
Pruebas
El diagnóstico de laboratorio en caso de sospecha de orquitis es necesario no sólo para confirmar el diagnóstico, sino también para identificar el patógeno y evaluar el estado general del organismo.
En caso de inflamación testicular, a los pacientes se les prescribe el siguiente conjunto de pruebas:
- Análisis de sangre general: determina la gravedad del proceso inflamatorio. En caso de infección bacteriana, se observa un aumento del nivel de leucocitos y una desviación de la fórmula leucocitaria hacia la izquierda, lo que aumenta la VSG. En caso de infección viral, se observan valores elevados de leucocitos. Si la causa de la enfermedad fue una infección parasitaria o una reacción alérgica, el análisis revela un aumento del nivel de eosinófilos.
- Análisis general de orina: determina el grado de daño inflamatorio en el sistema genitourinario. En caso de orquitis y piuria, se detecta la presencia de eritrocitos y cilindros en la orina.
- Análisis bacteriológico de orina: se detectan microorganismos patógenos y se determina su sensibilidad a los antibacterianos. En caso de inflamación testicular, se pueden detectar: E. coli, estafilococos, Pseudomonas aeruginosa, Proteus, estreptococos y otros patógenos.
- Un frotis de uretra determina el tipo de patógeno y la naturaleza del proceso inflamatorio. El análisis puede revelar estafilococos, micoplasmas, clamidias y gonococos. También es posible la presencia de un aumento de leucocitos, eritrocitos, células purulentas y moco.
- Espermograma: el análisis microbiológico del líquido seminal es necesario para evaluar el estado de los espermatozoides y determinar su aptitud para la concepción. Debido al proceso inflamatorio, es posible una disminución de la cantidad de eyaculado y de la actividad espermática. También se pueden detectar diversos microorganismos, leucocitos y eritrocitos.
Los análisis mencionados anteriormente se llevan a cabo no solo en la etapa de diagnóstico de la enfermedad, sino también durante el proceso de tratamiento para determinar la efectividad de la terapia prescrita.
 [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ]
[ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ]
Diagnóstico instrumental
Para evaluar el grado de daño a los testículos y a todo el sistema genitourinario, se utilizan métodos de diagnóstico instrumental.
Para determinar la orquitis se realizan los siguientes estudios:
- Diafanoscopia: se ilumina el escroto con un haz de luz brillante. Este método permite identificar la causa del dolor testicular y diferenciar la inflamación de la torsión testicular, la hidrocele y otras enfermedades.
- Ecografía: determina la extensión del proceso inflamatorio. Permite evaluar el tamaño y la forma del órgano afectado. En caso de orquitis, uno o ambos testículos pueden estar agrandados. Se determina una zona econegativa con ecoestructuras alrededor del órgano. Los tejidos inflamados aparecen como formaciones hipoecoicas de 5 a 10 mm.
- La resonancia magnética es un método de diagnóstico más preciso que la ecografía. Determina el estadio de la enfermedad y la extensión del proceso inflamatorio con máxima precisión. También identifica los focos más pequeños de acumulación de pus.
Los métodos de diagnóstico instrumental permiten identificar y prevenir oportunamente el desarrollo de abscesos, atrofia testicular y otros cambios degenerativos en el órgano.
Diagnóstico por ultrasonido
La ecografía es un método diagnóstico obligatorio ante la sospecha de orquitis. Todos los focos patológicos se visualizan claramente en la ecografía.
Para la ecografía, se utilizan sensores convexos y lineales de alta frecuencia de más de 7,5 MHz. Durante el examen, el paciente se recuesta boca arriba, fijando el órgano genital a la pared abdominal anterior con la mano. El ecografista dirige el transductor perpendicularmente a la zona examinada y obtiene secuencialmente tomografías en diferentes planos (transversal, longitudinal y oblicuo) en los lados derecho e izquierdo del escroto.
Si la inflamación es aguda, la ecografía mostrará un aumento de volumen en el testículo y una disminución de su ecogenicidad. Con frecuencia, se detecta derrame en las membranas del órgano. Al diagnosticar la orquitis crónica, se determinan cambios leves en el tamaño del órgano, su contorno irregular y su estructura interna heterogénea. Si hay signos de trombosis, se realiza la diferenciación con enfermedades tumorales.
Diagnóstico diferencial
La orquitis presenta síntomas similares a los de muchas otras enfermedades de los órganos genitales masculinos. Para determinar la verdadera causa de los síntomas patológicos, se realiza un diagnóstico diferencial.
La orquitis se diferencia de las siguientes patologías:
- Tuberculosis testicular.
- Neoplasias tumorales.
- Torsión testicular.
- Hernia estrangulada.
- Epididimitis.
Por regla general, el diagnóstico se realiza mediante ecografía, aunque si es necesario puede prescribirse una biopsia.
Tratamiento orquitis
Prevención
Cualquier enfermedad es mucho más fácil de prevenir que de tratar. Esto también aplica a la inflamación testicular, cuya prevención se basa en reglas sencillas:
- Tratamiento oportuno de cualquier enfermedad del organismo, especialmente lesiones infecciosas e inflamatorias del sistema genitourinario.
- Estilo de vida activo.
- Uso de equipo de protección para prevenir lesiones en los genitales mientras se trabaja o se juega fútbol, hockey, artes marciales y otros deportes traumáticos.
- Una dieta equilibrada rica en vitaminas y microelementos beneficiosos para el organismo.
- Vida sexual regular con una pareja estable y sana.
- Abstinencia de perversiones y excesos sexuales.
- Sexo protegido, es decir, utilizar condón, especialmente durante las relaciones sexuales casuales.
- Realización de gimnasia especial para eliminar la congestión en la zona genital y la pelvis durante la abstinencia sexual prolongada.
- Vacunación contra las paperas epidémicas.
- Observancia cuidadosa de la higiene personal.
- Abandonar los malos hábitos: alcohol, tabaco, sedentarismo, comer en exceso.
La prevención de la orquitis también implica evitar el exceso de trabajo, la hipotermia o el sobrecalentamiento, ya que estas condiciones afectan negativamente a las propiedades protectoras del sistema inmunológico, reduciéndolas y aumentando el riesgo de infección.
Pronóstico
Si el diagnóstico es temprano y el tratamiento se elige correctamente, la orquitis tiene un pronóstico favorable. En este caso, la enfermedad no representa un riesgo para el sistema reproductivo y se trata con métodos conservadores. En cuanto a la forma crónica de la enfermedad y las lesiones bilaterales, el pronóstico suele ser desfavorable, ya que existe un alto riesgo de desarrollar complicaciones irreversibles que provocan infertilidad y alteración de la producción de hormonas sexuales masculinas.
 [ 47 ]
[ 47 ]

