Médico experto del artículo.
Nuevos artículos
Pericarditis purulenta
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Los procesos inflamatorios en el pericardio (la bursa pericárdica) pueden tener diferentes mecanismos de origen y desarrollo, y difieren en los enfoques terapéuticos y el pronóstico. Sin embargo, la pericarditis purulenta tiene la evolución más desfavorable: muchos casos de esta enfermedad resultan en la muerte. Los especialistas consideran fundamental realizar un diagnóstico quirúrgico oportuno junto con un tratamiento bien planificado. [ 1 ]
Epidemiología
La pericarditis purulenta es una afección poco frecuente que se presenta en menos del 1% de los pacientes con problemas cardíacos. Según estimaciones de Europa occidental, esta patología es provocada con mayor frecuencia por estafilococos, estreptococos y neumococos. Entre las lesiones asociadas, son comunes el empiema y la neumonía.
En pacientes inmunodeprimidos o tras intervenciones quirúrgicas torácicas, en la mayoría de los casos se aíslan Staphylococcus aureus (30%) e infecciones fúngicas (20%). Se pueden aislar patógenos anaerobios en la región orofaríngea.
Los agentes infecciosos se propagan por vía hematógena, ya sea a través del área retrofaríngea, las válvulas cardíacas o el subdiafragma.
Neisseria meninghitidis puede afectar el pericardio iniciando un derrame estéril asociado al sistema inmunitario o mediante una infección directa y el desarrollo de una respuesta purulenta.
El patrón microscópico en pacientes con supresión inmunitaria iatrogénica y asociada al VIH puede ser más diverso y exótico.
En general, la pericarditis purulenta se define como una inflamación exudativa infecciosa (más frecuentemente microbiana) del pericardio, durante la cual se produce una acumulación de pus exudativo en la bursa pericárdica. En la mayoría de los casos, la pericarditis purulenta es una enfermedad secundaria que se presenta como complicación de otras patologías cardiovasculares, respiratorias (neumológicas), gastroenterológicas y traumáticas.
Entre otros tipos de pericarditis, la variante purulenta se presenta en aproximadamente el 8% de los casos.
Hasta el momento se ha observado un cierto aumento en el número total de pericarditis, y al mismo tiempo una disminución en el número de inflamaciones pericárdicas purulentas.
La enfermedad se caracteriza por un mal pronóstico en caso de no brindar atención médica oportuna y un pronóstico bastante bueno en caso de un tratamiento oportuno adecuado.
La pericarditis purulenta se acompaña de la acumulación de pus exudativo, tanto en un seno aislado como en toda la cavidad pericárdica. El volumen del exudado puede variar, entre 100 y 1000 ml. Pacientes de cualquier edad y sexo pueden presentar la enfermedad. [ 2 ]
Causas pericarditis purulenta
La pericarditis purulenta es una enfermedad predominantemente secundaria que se desarrolla cuando algún agente infeccioso, procedente de otros focos de infección del organismo, entra en la cavidad pericárdica.
Numerosos microorganismos presentes en el ambiente pueden actuar como agentes infecciosos. Pueden ser bacterias, espiroquetas, rickettsias, hongos patógenos, protozoos y virus. Los agentes infecciosos pueden tener un efecto perjudicial directo sobre el pericardio o causar alteraciones adversas en el sistema inmunitario, lo que provoca un fallo en el sistema de defensa del organismo.
La función del sistema inmunitario está regulada por mecanismos endocrinos y nerviosos. Numerosos factores de estrés y otros factores patogénicos provocan trastornos inmunitarios, debilitando así las defensas contra las infecciones. Por lo tanto, la pericarditis purulenta se desarrolla con mucha frecuencia en un contexto de sobrecarga psicoemocional y estrés intenso.
La defensa antipatogénica del organismo contra invasiones infecciosas se lleva a cabo mediante dos tipos de inmunidad:
- La inmunidad innata está determinada por un factor genético (hereditario);
- La inmunidad adquirida se forma durante el proceso de vida.
En la mayoría de los pacientes, el proceso purulento en el pericardio se presenta en el contexto de inflamación pulmonar, empiema pleural, mediastinitis, absceso pulmonar o subdiafragmático, endocarditis y miocarditis. En esta situación, el patógeno penetra en la bursa pericárdica desde estructuras anatómicas cercanas.
En ocasiones, la infección se propaga desde focos distantes con flujo sanguíneo o linfático. Esto se observa en casos de peritonitis u osteomielitis, centeno y sepsis, difteria y amigdalitis, enfermedad periodontal y flemón odontogénico, absceso periamigdalino o de tejidos blandos. En algunos casos, la infección microbiana se asocia con una disminución de la inmunidad debido a patologías virales (varicela, gripe, sarampión, etc.): se desarrolla pericarditis purulenta cocal. [ 3 ], [ 4 ]
El desarrollo de un proceso purulento puede ser una complicación de la punción pericárdica, las manipulaciones quirúrgicas cardíacas y torácicas y los traumatismos cardíacos mecánicos. Se conocen casos de inflamación microbiana causada por la presencia de aneurisma aórtico, tumor esofágico maligno y enfermedades fúngicas. [ 5 ]
Patógenos infecciosos que provocan la mayoría de los casos de pericarditis purulenta:
- Flora cocal, microorganismos gram (-) (Proteus, Pseudomonas, Klebsiella, Escherichia coli);
- Neisseria meningitidis (en pacientes con meningitis);
- Flora fúngica y protozoos (mucho menos comunes que las bacterias).
Los agentes causantes de la pericarditis purulenta son particularmente raros:
- Patógenos microbianos (legionellae, actinobacilli, haemophilus influenzae, patógenos de histoplasmosis y tularemia);
- Patógenos no microbianos de blastomicosis, amebiasis, aspergilosis, nocardiosis, coccidiosis, candidiasis, toxoplasmosis.
Factores de riesgo
La pericarditis purulenta es una enfermedad rara que afecta principalmente a personas que han padecido previamente patologías pericárdicas o tienen el sistema inmunitario debilitado (por ejemplo, después de someterse a tratamientos de quimioterapia).
Los factores de riesgo adicionales pueden incluir:
- Historia de intervenciones coronarias;
- Hemodiálisis;
- Supresión severa de las defensas inmunes;
- Alcoholismo crónico, drogadicción, estrés severo;
- Automedicarse con antibióticos;
- Traumatismo torácico, enfermedades neumológicas.
Anteriormente, antes de la introducción de la terapia con antibióticos en medicina, la pericarditis purulenta a menudo complicaba enfermedades como neumonía, endocarditis, meningitis y otras patologías infecciosas e inflamatorias, incluidas osteomielitis, dermatitis y otitis media.
Es importante comprender que ciertos factores por sí solos no causan pericarditis purulenta, pero contribuyen significativamente a su desarrollo. Es fundamental conocer estos factores, ya que muchos de ellos conducen al desarrollo de efectos adversos que ponen en peligro la salud y la vida del paciente.
La gravedad de la pericarditis, sus síntomas y su pronóstico dependen del estado general de salud, el estado de las defensas inmunitarias y las peculiaridades fisiológicas de cada persona. Las personas que llevan un estilo de vida saludable, comen bien y respetan las normas de higiene tienen una probabilidad mucho menor de padecer pericarditis purulenta.
No es ningún secreto que el estrés frecuente, el consumo de alcohol y drogas, la mala alimentación y las enfermedades crónicas debilitan al máximo el sistema inmunitario e impiden que el cuerpo resista adecuadamente las infecciones. El alcohol y las drogas alteran el funcionamiento normal del sistema nervioso, reducen su actividad y bloquean el flujo de los procesos vitales básicos. Como resultado, se dañan los órganos internos, aumenta la intoxicación y el cuerpo pierde su capacidad de defensa.
Otro punto común es el uso incontrolado, injustificado e incorrecto de antibióticos, que provoca la habituación de los microorganismos patógenos y la destrucción de la flora beneficiosa. Como resultado del autotratamiento con antibacterianos, el sistema inmunitario pierde la capacidad de combatir de forma independiente y eficaz la invasión infecciosa, y el riesgo de desarrollar procesos purulentos en el organismo aumenta considerablemente.
Para prevenir la aparición de patología, es necesario observar cuidadosamente las reglas y normas de higiene personal y general, rechazar los malos hábitos, evitar situaciones estresantes y lesiones, tratar oportunamente cualquier proceso infeccioso e inflamatorio en el cuerpo, no automedicarse.
Factores de riesgo comunes a tener en cuenta:
- Niveles altos de colesterol y triglicéridos en la sangre;
- Hipertensión;
- De fumar;
- Baja actividad física;
- Sobrepeso;
- Diabetes.
El riesgo adicional está siempre presente en personas con enfermedad cardíaca coronaria, especialmente en el contexto de tabaquismo, aterosclerosis, hipertensión, hipodinámica, obesidad o inmunidad debilitada de forma aguda o permanente. [ 6 ]
Patogenesia
El desarrollo de la pericarditis purulenta se debe a la entrada de un agente infeccioso en el espacio pericárdico. La infección activa la producción de exudado purulento (derrame) en la bursa pericárdica. La patología suele ser secundaria, es decir, se desarrolla debido a otros procesos infecciosos en el organismo. La enfermedad primaria es muy poco frecuente.
Los especialistas indican la presencia de cinco mecanismos patogénicos principales de la pericarditis purulenta:
- Los patógenos infecciosos se propagan desde zonas cercanas (por ejemplo, localizadas dentro del pecho).
- La infección se propaga por vía hematógena, es decir, a través del torrente sanguíneo llega al pericardio.
- La infección se infiltra desde el músculo cardíaco: por ejemplo, la miocarditis puede provocar el desarrollo de pericarditis purulenta.
- Las intervenciones quirúrgicas en el corazón y los vasos, los traumatismos penetrantes (heridas) contribuyen a la entrada de agentes infecciosos directamente en el pericardio o estructuras cercanas.
- La infección del diafragma viaja al subdiafragma y al pericardio.
La propagación de la flora neumocócica se produce generalmente desde los órganos respiratorios, pero el Staphylococcus aureus migra con mayor frecuencia por vía hematógena.
La patomorfología de la pericarditis purulenta incluye las etapas fibrinosa, serosa e inflamatoria purulenta. El derrame moderado no interfiere con la capacidad de succión de las láminas pericárdicas, por lo que en esta etapa solo se observan enrojecimiento, edema y descamación del mesotelio, así como depósito de fibrina entre las láminas pericárdicas. Entre el epicardio y el pericardio, la presencia de filamentos de fibrina crea el efecto de un corazón piloso.
Los procesos de derrame intenso en la bursa pericárdica se acompañan inicialmente de una acumulación de exudado, en el que se encuentran fibras fibrinosas, mesotelio exfoliado y células sanguíneas. Con la entrada de una infección en la bursa pericárdica, el exudado se vuelve purulento: aparecen patógenos, protozoos, infecciones fúngicas, etc.
En la etapa de formación de pus y posterior cicatrización, puede producirse calcificación y osificación de las cicatrices, lo que deteriora significativamente la función cardíaca. Los procesos cicatriciales pueden extenderse no solo a las capas del epicardio y el pericardio, sino también al endocardio. La fuerza y la amplitud de las contracciones cardíacas se ven afectadas, y el tabique interventricular soporta la mayor carga: se desarrolla pericarditis constrictiva. [ 7 ]
Síntomas pericarditis purulenta
La pericarditis purulenta comienza de forma aguda, con fiebre, escalofríos y disnea. La enfermedad suele ir precedida de amigdalitis, neumonía, así como cambios destructivos en los pulmones, sepsis, etc. A menudo se presentan dolores cardíacos y se auscultan soplos pericárdicos. Las complicaciones se desarrollan con bastante rapidez (es importante no pasarlas por alto): mediastinitis purulenta y empiema pleural. La aparición de complicaciones aumenta drásticamente la probabilidad de muerte, incluso con tratamiento antibiótico. La causa de muerte del paciente suele ser:
- Taponamiento cardíaco;
- Cambios constrictivos;
- Intoxicación del cuerpo.
Si la enfermedad subyacente (causa raíz) ha sido tratada con antibióticos, la pericarditis purulenta puede comenzar de forma borrosa y borrada, lo que hace mucho más difícil su detección.
El principal signo de pericarditis en general es dolor intratorácico intenso y tos. El cuadro no es específico, por lo que es necesario prestar atención a otros posibles síntomas; por ejemplo, el paciente se relaja un poco al inclinar el torso hacia adelante. Además, puede presentar:
- Dificultad para respirar, incluso en reposo;
- Sensación de malestar en la extremidad izquierda, hombro, omoplato, cuello;
- Síndrome de aumento del dolor con la inhalación o exhalación profunda.
A medida que se desarrolla el proceso inflamatorio purulento, la fiebre aumenta. Importante: la fiebre, junto con otro proceso infeccioso concomitante, puede distraer la atención y enmascarar una pericarditis purulenta. Por lo tanto, el diagnóstico debe abordarse con la mayor cautela posible.
Las apariencias clínicas básicas se consideran las siguientes:
- Fiebre creciente;
- Respiración dificultosa;
- Dolor intratorácico con posible “retroceso” hacia el lado izquierdo del tronco (principalmente hacia la extremidad superior izquierda o la escápula);
- Paradójica del pulso;
- Hígado agrandado;
- Aumento de la presión venosa central;
- Aumento de la acumulación de líquido en la cavidad abdominal;
- Auscultación: soplos de fricción pericárdica.
Un número abrumador de pacientes refiere fiebre y estado febril, y muchos presentan dificultad para respirar. Aproximadamente uno de cada dos pacientes presenta dolor torácico, y entre tres y cuatro de cada diez pacientes presentan pulso paradójico y aumento de la presión venosa central.
La sintomatología clínica puede complementarse con un cuadro de patologías infecciosas concomitantes, en particular:
- Neumonía (especialmente neumonía neumocócica);
- Otitis media media;
- Infecciones dermatológicas;
- Meningitis (predominantemente meningocócica);
- Osteomielitis (estafilocócica);
- Abscesos subdiafragmáticos.
Primeros signos
La pericarditis purulenta suele tener un curso agudo y grave, que se acompaña de intoxicación marcada, fiebre intensa y signos de taponamiento cardíaco inminente en forma aguda o subaguda.
La variante purulenta de la patología suele presentarse como consecuencia de un traumatismo cardíaco, con acumulación de pus exudativo en la bursa pericárdica. En esta situación, el paciente solo puede sobrevivir gracias a un diagnóstico oportuno y a una intervención quirúrgica. Cuanto más rápido se desarrolle la inflamación purulenta, peor será el pronóstico.
La forma aguda de la patología comienza con un aumento de la temperatura y la aparición de dolor sordo en la región de la parte superior del corazón o en el tercio inferior del esternón. En ocasiones, este dolor es agudo, similar a un infarto de miocardio o una pleuresía. Es posible la irradiación a la extremidad izquierda, el hombro o el cuello, así como al epigastrio.
En algunos pacientes, el dolor no es muy intenso, pero se manifiesta como un malestar intenso, una sensación de pesadez y presión en el pecho. Respirar se vuelve muy difícil al caminar o estar de pie. La disnea se alivia si el paciente se sienta y se inclina ligeramente hacia adelante.
A medida que el pus presiona las vías respiratorias superiores, se produce tos seca debido a la irritación del nervio diafragmático. Algunos pacientes presentan vómitos reflejos.
Con el aumento del volumen de exudado purulento acumulado en la bursa pericárdica, se desarrolla un taponamiento cardíaco. Esta complicación se acompaña de una irrigación sanguínea inadecuada del ventrículo izquierdo y, como consecuencia, de una insuficiencia del círculo máximo de circulación. El problema se manifiesta con edema, inflamación de las venas del cuello, acumulación de líquido en la cavidad abdominal y hepatomegalia.
Al mismo tiempo o poco antes, la temperatura empieza a subir. Al principio es subfebril, alrededor de 37,5 °C, y luego aparece fiebre. El pulso es paradójico (disminuye al inhalar) y la presión arterial disminuye.
Signos característicos de la mayoría de los pacientes con pericarditis purulenta:
- Fiebre agitada con escalofríos terribles;
- Debilidad severa, pérdida repentina de energía;
- Sudoración profusa;
- Pérdida de apetito.
La disfunción cardíaca presenta coloración azulada de las extremidades, disnea, palpitaciones, pesadez y dolor cardíaco. El cuadro suele asemejarse a una angina de pecho.
La compresión de las estructuras cercanas se acompaña de hinchazón de los vasos venosos cervicales, tos y trastornos de la deglución.
En el examen se observa una zona ensanchada de opacidad cardíaca en todos los lados, agrandamiento del haz vascular en el espacio intercostal II y cambios en la configuración del corazón.
A la auscultación, los tonos cardíacos están apagados, son posibles ritmos de “galope” y arritmias, se observan broncofonía y tonos respiratorios bronquiales.
La percusión revela un sonido apagado, que disminuye si el paciente se inclina hacia adelante.
Si no se proporciona atención oportuna, la pericarditis purulenta se transforma en una variante fibrótica o adhesiva, que requiere pericardectomía. [ 8 ]
Etapa
En la clasificación médica moderna, la pericarditis progresa a través de las siguientes etapas:
- Estadio fibrótico (el exudado se acumula en una cantidad relativamente pequeña, se observa depósito de fibrina entre las láminas pericárdicas y se conserva la capacidad de succión del pericardio);
- Estadio seroso (el exudado se acumula más intensamente, contiene elementos mesoteliales, células sanguíneas y escamas de fibrina);
- Etapa purulenta (en el exudado hay agentes infecciosos, pueden existir procesos de calcificación, cicatrización, lo que limita la función contráctil cardíaca).
El proceso inflamatorio se inicia en la parte visceral, cerca de la base del órgano. Una pequeña cantidad de exudado se absorbe en el sistema circulatorio y comienza el depósito de fibrina en las láminas pericárdicas. Gradualmente, la reacción inflamatoria abarca todo el pericardio, dificultando la reabsorción de líquido. El exudado comienza a acumularse. Se produce una infección, que se acompaña de fiebre y signos de intoxicación. [ 9 ]
Formas
- El tipo de pericarditis efusiva, fluida y exudativa.
Durante el proceso inflamatorio, se produce una acumulación de secreciones exudativas en la cavidad pericárdica. Si se considera normal un volumen de 15 a 50 ml de este líquido, en caso de patología, este volumen aumenta a 0,5 litros o más. Como resultado, el líquido ejerce presión sobre las estructuras del corazón, lo que deteriora su función, provoca dificultad para respirar, dolor detrás del esternón, aumento de la frecuencia cardíaca y disminución de la presión arterial. La probabilidad de muerte aumenta.
- Pericarditis aguda.
La variante aguda de la patología se produce debido a un proceso infeccioso, como sepsis, reumatismo y tuberculosis. La reacción inflamatoria se extiende a las láminas pericárdicas externa e interna. Inicialmente, la enfermedad cursa con una forma seca, y posteriormente se transforma en pericarditis exudativa.
- Forma crónica.
Si no se trata a tiempo la patología pericárdica aguda, el proceso se cronifica: las láminas pericárdicas se engrosan y, posteriormente, se adhieren. Se produce un aumento de la temperatura y los pacientes se quejan de dolor intratorácico intenso.
- Forma constrictiva.
La variante constrictiva es una complicación de la pericarditis exudativa aguda. Esta patología suele presentarse en pacientes con enfermedades renales o hematológicas, tuberculosis, reumatismo o tras lesiones previas. El problema radica en la adhesión de las láminas de la bursa cardíaca, lo que afecta negativamente la función de este órgano vital. El pericardio se engrosa, se acumulan sales de calcio y se inician procesos de calcificación, formándose un "corazón en forma de concha" específico.
- Forma traumática.
Las lesiones torácicas en la zona cardíaca (contusas, penetrantes, por arma de fuego, etc.) pueden provocar una inflamación traumática. Los síntomas son clásicos: dolor cardíaco y dificultad para respirar.
- Forma purulenta.
La pericarditis purulenta suele ser una complicación de una cirugía cardíaca o una inflamación postraumática, pero en la gran mayoría de los casos, la causa es una infección, en particular, una infección por Staphylococcus aureus muy extendida. La patología se acompaña de una acumulación de pus exudativo en la bursa pericárdica. El paciente presenta signos de intoxicación, fiebre, disnea y dolor cardíaco bastante intenso.
- Forma no específica.
El proceso patológico de tipo seco se desarrolla como resultado de una reacción alérgica o infecciosa y cursa con recaídas y remisiones alternas. Durante las recaídas, el paciente presenta fiebre, dolor cardíaco y soplos de fricción pericárdica.
- Forma fibrinosa.
La forma fibrinosa o seca de la patología es más característica de la infancia y suele desarrollarse en pacientes con reumatismo. La causa principal de la enfermedad es la desaparición completa del exudado de la bursa cardíaca, lo que dificulta considerablemente su funcionamiento. El problema se acompaña de dolor intenso, punzante y sordo, y dificultad para respirar.
Por la naturaleza del derrame exudativo, la inflamación pericárdica puede ser serosa, fibrinosa, purulenta y mixta (por ejemplo, purulenta-fibrinosa o serosa-purulenta).
La pericarditis purulenta-fibrótica se manifiesta por la condensación del exudado con formación de bolsas purulentas.
A su vez, la pericarditis serosa purulenta es una condición transitoria en la que el exudado seroso se transforma gradualmente en líquido purulento y el derrame claro se vuelve más turbio: se desarrolla una inflamación purulenta. [ 10 ]
Complicaciones y consecuencias
Con una intervención oportuna, la pericarditis purulenta puede tratarse con éxito. Si el tratamiento no se retrasa, la inflamación purulenta remite sin complicaciones y no afecta negativamente la funcionalidad del organismo ni la calidad de vida.
Se producen cambios irreversibles en el órgano y diversas complicaciones si el paciente busca ayuda médica de forma tardía, así como en presencia de patologías coronarias crónicas y otras.
¿A qué puede conducir la pericarditis purulenta?
- Al taponamiento cardíaco (la bursa pericárdica se llena de pus, el corazón se comprime hasta el punto de detener completamente su actividad);
- A la inflamación de otras capas: endocardio, miocardio;
- Al engrosamiento fibrótico pericárdico y posterior deterioro de la función coronaria;
- A la insuficiencia cardíaca, acompañada de una insuficiencia circulatoria intensa que afecta a todos los órganos y sistemas;
- A complicaciones sépticas.
El taponamiento cardíaco se desarrolla como resultado de la acumulación de grandes cantidades de pus en el espacio pericárdico y el aumento de la presión en la bursa. Esto provoca compresión cardíaca y colapso circulatorio debido a la disminución del gasto cardíaco y la estasis venosa sistémica. El taponamiento se desarrolla rápida o gradualmente, dependiendo de la velocidad de acumulación de exudado. El cuadro clínico de la complicación varía desde dificultad para respirar y la aparición de edema periférico hasta el desarrollo de colapso circulatorio. Los primeros signos incluyen palpitaciones, dificultad respiratoria grave, edema, aumento de la presión venosa y abultamiento de las venas yugulares, y ensanchamiento de los bordes con relativa torpeza cardíaca. La presión arterial puede descender a un estado colaptoide.
Con la aparición gradual del taponamiento se debe prestar atención a los síntomas de déficit del ventrículo derecho, agrandamiento del hígado, ascitis y derrame pleural, así como paradoja del pulso (disminución marcada de la presión arterial sistólica - más de 10 mm Hg - en la inspiración). [ 11 ]
Diagnostico pericarditis purulenta
El diagnóstico estándar incluye la exploración, la entrevista del paciente, la auscultación y la percusión. Entre los métodos de laboratorio, destacan los siguientes:
- Un análisis de sangre general para determinar el nivel de glóbulos blancos y sedimentación;
- Puntuación de proteína C reactiva;
- Evaluación de la troponina y la creatina quinasa (proteínas y enzimas cardíacas específicas).
Los análisis de sangre muestran un aumento de la velocidad de sedimentación globular y de la leucocitosis, la fórmula leucocítica está desplazada hacia la izquierda y la α-globulina, el fibrinógeno y la haptoglobina en el plasma están aumentados.
El diagnóstico instrumental suele estar representado por los siguientes procedimientos:
- Electrocardiografía;
- Ecocardiografía;
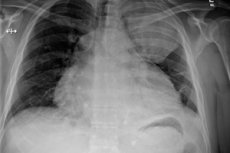
- Radiografía de revisión de los órganos del tórax;
- A veces, una tomografía computarizada o una resonancia magnética.
Las radiografías revelan las siguientes anomalías:
- Dilatación de los contornos cardíacos;
- Transformación de un ángulo cardiopulmonar agudo en obtuso;
- Pérdida de cintura para el corazón;
- Disminución brusca de la amplitud de pulsación de los contornos cardíacos (hasta pérdida completa en el contexto de conservación de la pulsación de los grandes vasos).
El electrocardiograma muestra una disminución de los voltajes del complejo QRS y del diente T.
El estudio más informativo es la ecocardiografía. Este estudio ayuda a evaluar la naturaleza y el volumen del exudado y a detectar depósitos de calcio.
El líquido intrapericárdico es purulento, con abundantes proteínas y una concentración de leucocitos/ml (principalmente macrófagos y granulocitos) superior a 10 000. La adenosina desaminasa no está elevada.
La tomografía computarizada y la resonancia magnética se utilizan para determinar el tamaño y la extensión de la diseminación exudativa.
La pericardiocentesis se realiza en caso de pericarditis purulenta confirmada.
Si se sospecha el origen tuberculoso de una inflamación purulenta en el pericardio, se examina directamente el exudado pericárdico. Mycobacterium tuberculosis puede detectarse mediante frotis, cultivo e histología. [ 12 ]
Diagnóstico diferencial
El diagnóstico diferencial se realiza con diversos tipos de procesos inflamatorios pericárdicos, así como con patologías de etiología no inflamatoria (hidropericardio, hemopericardio, quilopericardio). La diferenciación se realiza por exclusión, basándose en los resultados de las medidas diagnósticas generales.
Se presta atención a la probabilidad de otras cardiomegalias:
- Miocardiopatías;
- Miocarditis aislada;
- De ciertos defectos congénitos del corazón;
- Síndrome de la vena cava superior en procesos tumorales mediastínicos;
- Derrame pleural del lado izquierdo (el volumen del derrame cambia con la respiración, se detecta posteriormente desde el ventrículo izquierdo y al mismo tiempo está ausente delante de él, no se acumula posteriormente desde la aurícula izquierda);
- Cardiopatía por cirrosis hepática.
El diagnóstico diferencial se realiza teniendo en cuenta las características sintomáticas, con participación de procedimientos diagnósticos de laboratorio y estudios de imagen.
El inicio del taponamiento requiere un diagnóstico adicional.
Si se acumula exudado no inflamatorio en la bursa pericárdica, podría presentarse pericarditis exudativa. Esto debe tenerse en cuenta al realizar el diagnóstico y prescribir el tratamiento. Por lo tanto, se monitoriza la probabilidad de desarrollar estas afecciones:
- Hidropericardio: acumulación de un gran volumen de exudado pericárdico sin fibrina (trasudado) en la bursa cardíaca. Este problema puede presentarse en caso de insuficiencia ventricular derecha grave y se acompaña de edema periférico, ascitis y exudado pleural. No se observa dolor torácico, soplo de fricción pericárdica ni alteraciones electrocardiográficas típicas de la pericarditis.
- Hemopericardio: acumulación de sangre en el espacio pericárdico, por ejemplo, en caso de herida o traumatismo, tras una cirugía cardíaca. Este trastorno requiere una pericardiocentesis urgente.
- Quilopericardio: se produce cuando el espacio pericárdico se fusiona con el conducto linfático torácico. Puede presentarse debido a un traumatismo, un defecto congénito o como complicación de un linfangioma mediastínico, un hamartoma, etc.
Tratamiento pericarditis purulenta
Las medidas terapéuticas para la pericarditis purulenta incluyen:
- Adherencia al régimen y dieta;
- Terapia antiinflamatoria, sintomática y etiotrópica;
- Reducir el volumen de pus exudativo con un mayor control de su dinámica;
- Terapia individualizada y si está indicada para la insuficiencia cardíaca.
Se prescribe reposo en cama con la posición semi-recostada recomendada, especialmente mientras dure la fiebre, la insuficiencia circulatoria y el síndrome de dolor.
Los cambios en la nutrición suponen una dieta fraccionada con eliminación de sal y normalización del consumo de alcohol.
Se indica el drenaje de emergencia de la cavidad pericárdica para prevenir el taponamiento cardíaco. Se administran antibióticos por vía parenteral durante al menos 14-28 días, así como por vía intrapericárdica, simultáneamente con desintoxicación intensiva, medidas inmunotrópicas y terapéutica sintomática.
Cuando se desarrolla una enfermedad séptica, las dosis de medicamentos antibacterianos son similares a las que se prescriben para la meningitis.
Si se confirma la naturaleza fúngica de la patología se realiza pericardiectomía.
La pericarditis purulenta bacteriana se trata con penicilinas protegidas en combinación con aminoglucósidos. Tras determinar la etiología exacta del proceso inflamatorio purulento, se prescribe terapia etiotrópica (según el agente causal).
La duración del tratamiento con antibióticos es de al menos 14-28 días.
Se administra antibiótico intravenoso hasta que la fiebre desaparezca por completo y se normalice el recuento de leucocitos. Si el paciente se encuentra en estado crítico o resulta imposible administrar penicilina, en ausencia de un patógeno confirmado, se prescriben vancomicina, fluoroquinolonas y cefalosporinas de tercera generación.
El tratamiento con antibióticos continúa bajo el control del cuadro de diagnóstico bacteriológico y el examen de la secreción purulenta. [ 13 ]
Tratamiento quirúrgico
El procedimiento quirúrgico más común utilizado para la pericarditis purulenta es la pericardiocentesis, o punción pericárdica, que puede prevenir y resolver rápidamente el taponamiento cardíaco e incluso aclarar la causa del proceso inflamatorio.
No es posible realizar el procedimiento en pacientes con coagulopatías ni en quienes reciben tratamiento anticoagulante activo. Una contraindicación relativa es un recuento de plaquetas inferior a 50 x 109/l.
La pericardiocentesis no se puede realizar si el paciente está presente:
- Aneurisma aórtico;
- Rotura del músculo cardíaco postinfarto;
- Hemopericardio traumático.
Estos casos son indicaciones de cirugía cardíaca.
El cardiólogo debe revisar los resultados de la radiografía de tórax y la ecocardiografía antes de proceder a la punción. El procedimiento puede realizarse en modo estándar o bajo control electrocardiográfico.
Para una adecuada evacuación del pus exudativo en la bursa pericárdica, el paciente debe adoptar una posición semisentada. Además, se le controlarán la presión arterial y la saturación.
Instrumentación necesaria para realizar la pericardiocentesis:
- Agujas intra-aguja;
- Una herramienta en expansión;
- Instrumento conductor;
- Catéter radiopaco curvo;
- Adaptador de tubo multidireccional.
El punto de punción pericárdica (si se utiliza el método de Larrey) es el vértice del ángulo que va desde el arco costal del lado izquierdo hasta la base del bulbo raquídeo. Si se utiliza el método de Marfan, la punción se realiza en la base del bulbo raquídeo del lado izquierdo.
La pericardiocentesis es una manipulación bastante compleja con riesgo de dañar el tejido coronario y el vaso arterial coronario. Entre las complicaciones más desfavorables se encuentra la perforación o rotura de la arteria coronaria o del miocardio, pero estos problemas son muy poco frecuentes. Otras posibles complicaciones incluyen:
- Pneumothorax;
- La formación de una embolia aérea;
- Alteraciones del ritmo cardíaco;
- Perforación de órganos abdominales;
- Pulmonary edema;
- Formación de una fístula de la arteria mamaria interna.
Es importante tener en cuenta que la realización de pericardiocentesis en pacientes con pericarditis purulenta es una medida necesaria, sin la cual existe gran riesgo de muerte.
En algunos casos, es necesaria una pericardiectomía (extirpación quirúrgica o resección amplia de las láminas parietal y visceral). El procedimiento está indicado en pacientes con grandes volúmenes de exudado purulento, con recurrencias frecuentes, resistencia al tratamiento farmacológico y en ausencia de efecto tras la pericardiocentesis repetida.
Prevención
La prevención de la pericarditis purulenta consiste en un conjunto de medidas de carácter general, ya que no se han desarrollado medidas preventivas específicas.
En primer lugar, es necesario tratar oportunamente cualquier proceso infeccioso-inflamatorio en el cuerpo, sin esperar la agravación del problema y la propagación de agentes infecciosos por todo el cuerpo.
Se recomienda hacer ejercicio moderado, llevar un estilo de vida activo, dar largos paseos al aire libre, nadar, montar en bicicleta y hacer senderismo. Casi cualquier actividad física que proporcione placer y alivie la tensión nerviosa es bienvenida.
Es conveniente acostumbrarse a los procedimientos de endurecimiento: un excelente efecto restaurador lo da una ducha o rociado de contraste, caminar descalzo sobre la hierba, el agua o la nieve, frotarse y envolverse en húmedo.
No se debe descuidar el descanso adecuado. La duración adecuada del sueño para una persona sana es de al menos 8 horas (óptimamente 9 horas) al día. Algunas personas particularmente activas no deben desaprovechar la oportunidad de descansar durante el día.
La nutrición desempeña un papel importante en la aparición de muchas enfermedades, incluida la pericarditis. Se sabe desde hace tiempo que el consumo regular de alimentos grasos, salados y picantes afecta negativamente al sistema cardiovascular: se desarrolla obesidad, se deteriora la elasticidad vascular, se altera la circulación sanguínea y aparecen problemas de presión arterial. Además, un exceso de sal en la dieta afecta negativamente la función renal, provocando edemas y sobrecargando el corazón. El consumo regular de té, café y bebidas alcohólicas fuertes también es indeseable.
Las medidas preventivas específicas en presencia de procesos infecciosos e inflamatorios e inmunosupresión deben consultarse con el médico tratante (cardiólogo, internista, infectólogo, reumatólogo o inmunólogo). No se deben ignorar las medidas preventivas, ya que cualquier problema es más fácil de prevenir. En ningún caso se deben tomar antibióticos como profilaxis. Cualquier prescripción de antibióticos debe ser realizada por un médico especialista según las indicaciones existentes.
Pronóstico
La pericarditis purulenta requiere intervención médica urgente y monitorización constante del paciente. Sin un tratamiento oportuno y adecuado, el desenlace es fatal. Si la patología se diagnostica a tiempo y se realizan todas las manipulaciones terapéuticas necesarias, el 85% de los pacientes se recuperan sin consecuencias adversas a largo plazo. La terapia antibiótica intravenosa debe iniciarse empíricamente incluso antes de obtener información bacteriológica diagnóstica. Otro paso particularmente importante, además de la terapia antibiótica, es el uso de drenaje. El pus exudativo drena y a menudo se acumula rápidamente. La trombólisis intrapericárdica se utiliza para prevenir el drenaje del exudado: este tratamiento farmacológico se utiliza hasta que se toma la decisión final sobre la intervención quirúrgica. En algunos casos, la pericardiostomía subclavia y el lavado pericárdico cavitario son apropiados. Estos procedimientos permiten un drenaje más completo del pus.
La falta de un tratamiento adecuado garantiza la muerte de un paciente con una forma purulenta de la enfermedad: la muerte se produce como resultado de una intoxicación creciente y el desarrollo de un taponamiento cardíaco. Con un tratamiento farmacológico adecuado y oportuno, las probabilidades de un resultado favorable aumentan drásticamente. La terapia compleja, realizada por especialistas cualificados en un departamento o clínica de cardiología especializada, ayuda a reducir la mortalidad al 10-15%.
La pericarditis purulenta transmitida e incluso tratada con éxito es una indicación para una posterior consulta con un especialista en cardiología o cirugía cardíaca.

