Médico experto del artículo.
Nuevos artículos
Siringomielia de la columna cervical y torácica
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
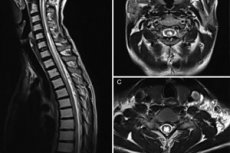
Traducido del griego, el término "siringomielia" significa literalmente "vacío en la médula espinal". Esta patología es un trastorno crónico del sistema nervioso central, caracterizado por la formación de cavidades llenas de líquido en la médula espinal. Con menor frecuencia, la enfermedad afecta el bulbo raquídeo.
La siringomielia se debe a daño del tejido glial o es resultado de malformaciones de la unión craneovertebral. Esta enfermedad es una de varias patologías incurables, diagnosticadas mediante resonancia magnética. [ 1 ]
Epidemiología
La siringomielia se clasifica como una patología crónica y progresiva del sistema nervioso. Este trastorno se caracteriza por la formación de cavidades peculiares en la médula espinal (generalmente en el segmento cervical inferior o torácico superior), lo que conlleva la pérdida de ciertos tipos de sensibilidad en las zonas correspondientes. El problema también puede extenderse al bulbo raquídeo. Si la protuberancia se ve afectada, se diagnostica siringobulbia. Las lesiones de la región lumbar, así como las lesiones completas de la columna vertebral, son extremadamente raras.
La siringomielia afecta principalmente a hombres (aproximadamente 2:1). Los síntomas clínicos suelen detectarse a una edad temprana (alrededor de los 25 años), y con menor frecuencia entre los 35 y los 40 años.
Más de la mitad de los casos de la enfermedad están asociados con el síndrome de Arnold-Chiari. [ 2 ], [ 3 ]
La siringomielia verdadera suele ir acompañada de deformidades congénitas y defectos del desarrollo de la columna vertebral, como curvaturas, configuración torácica anormal, maloclusión, asimetría de la parte facial del cráneo y otros segmentos esqueléticos, displasia auricular, bifurcación de la lengua, dedos o pezones adicionales en las glándulas mamarias, etc. La forma verdadera de la enfermedad se presenta en más del 30% de los casos, es familiar y se diagnostica principalmente en varones. En todos los demás casos, la siringomielia se asocia a defectos de la unión craneovertebral, que conllevan un ensanchamiento del canal espinal. En la zona de máxima expansión, se destruye la sustancia gris, lo que causa los síntomas característicos. Causas menos comunes son las lesiones medulares, las hemorragias y el infarto de la médula espinal.
La prevalencia de siringomielia es de aproximadamente 3 casos por cada cien mil personas. Algunos estudios han demostrado que oscila entre 8,4 y 0,9 por cada 10 000 personas, considerando las diferencias étnicas y geográficas. [ 4 ], [ 5 ] En aproximadamente el 75 % de los casos, la limitación o pérdida de la capacidad laboral se presenta en personas jóvenes y de mediana edad (20-45 años). [ 6 ]
Causas siringomielia
La siringomielia puede ser congénita o adquirida:
- La forma congénita es consecuencia del desarrollo anormal de la columna vertebral y la médula espinal durante el período embrionario. Las células gliales, diseñadas para proteger las estructuras nerviosas, maduran con demasiada lentitud, y algunas continúan creciendo una vez completada la formación del sistema nervioso central.
- La forma adquirida es el resultado de procesos tumorales, espasmos, lesiones traumáticas de la columna vertebral y enfermedades infecciosas e inflamatorias agudas.
Cualquiera de las formas mencionadas se acompaña de la formación de un número excesivo de neuroglia adicional. Debido a su constante muerte, se forman cavidades con un revestimiento interno de tejido glial. El líquido penetra fácilmente a través de dicha barrera, por lo que las cavidades se llenan rápidamente de líquido cefalorraquídeo: se forman elementos quísticos, que aumentan gradualmente. La siguiente etapa es un aumento de la presión sobre las estructuras cercanas, lo que provoca síndrome de dolor y pérdida de diversos tipos de sensibilidad en las extremidades y el cuerpo. [ 7 ]
Se consideran las principales causas de esta patología las siguientes:
- anomalías congénitas del sistema nervioso central;
- tumores con diseminación a las estructuras de la médula espinal y la parte inferior del cerebro;
- lesiones traumáticas y anomalías del desarrollo de la columna vertebral;
- estrechamiento patológico del canal espinal;
- daño a la zona de transición de la base del cráneo a la columna vertebral;
- esfuerzo físico excesivo
Hoy en día, los expertos continúan estudiando los factores de riesgo que pueden conducir al desarrollo de la siringomielia.
Factores de riesgo
Entre los factores que contribuyen al desarrollo de la siringomielia, el papel más importante lo desempeñan:
- Patologías infecciosas e inflamatorias agudas y crónicas del sistema respiratorio;
- esfuerzo físico intenso;
- lesiones, procesos inflamatorios y tumorales que afectan a la columna vertebral; [ 8 ]
- condiciones profesionales y de vida insatisfactorias.
Otros factores incluyen:
- Fumar aumenta significativamente el riesgo de sufrir problemas con la columna vertebral, ya que contribuye a una disminución del nivel de oxígeno en la sangre, lo que conduce a la aparición de trastornos tróficos en los tejidos.
- El sobrepeso sobrecarga la columna vertebral. En ocasiones, los síntomas de la enfermedad solo pueden aliviarse eliminando los kilos de más.
- Demasiado alto (para hombres: más de 180 cm, para mujeres: más de 175 cm).
Patogenesia
La siringomielia se desarrolla como resultado de un trastorno en las estructuras de la médula espinal. Se forman áreas quísticas microscópicas en la médula espinal de los pacientes. A su alrededor crece tejido conectivo (en lugar de tejido nervioso), lo que provoca la compresión y la interrupción de los canales sensoriales por los que se transmiten las sensaciones de dolor y temperatura. [ 9 ]
Incluso con una etiología congénita de la enfermedad, la aparición y el desarrollo posterior de cambios patológicos en la médula espinal se deben principalmente a estímulos externos. Las influencias externas contribuyen a la manifestación de un trastorno interno, que conlleva el desarrollo de siringomielia. [ 10 ]
Los científicos han observado que la mayoría de los pacientes desarrollan la enfermedad en personas que realizan un esfuerzo físico intenso de forma sistemática. Esto se confirmó por el hecho de que la introducción de la mecanización del trabajo en la producción condujo a una disminución en la incidencia de siringomielia. [ 11 ]
En la actualidad, cada vez se señalan más los siguientes factores como causa de la enfermedad en pacientes diagnosticados con siringomielia:
- trauma pasado, moretones en la espalda;
- hipotermia, exposición prolongada al frío;
- fumar, abuso de alcohol;
- falta de atención a la propia salud, ignorar los primeros signos de patología, automedicación, visita inoportuna al médico.
En medicina se distinguen los siguientes tipos de patogénesis de enfermedades:
- alteración de la circulación del líquido cefalorraquídeo en la zona de la fosa craneal posterior y de la médula espinal, que se produce como resultado de un fallo en la fase embrionaria del desarrollo;
- cierre incorrecto del tubo medular con formación de una sutura posterior, que se produce como resultado de defectos óseos y gliomatosis con posterior deterioro y formación de cambios quísticos y fisurales.
Los trastornos genético-constitucionales se detectan en forma de rasgos disráficos específicos que se transmiten de forma autosómica dominante y representan una predisposición a la patología. Los defectos en la formación del tubo medular y la unión craneovertebral solo proporcionan condiciones favorables para el desarrollo de la patología. [ 12 ]
Las lesiones de la columna vertebral y la médula espinal, así como los microtraumatismos físicos, desempeñan un papel patogénico. El problema afecta con mayor frecuencia la región cervical y torácica superior de la médula espinal, y con menor frecuencia la región torácica inferior y lumbosacra. [ 13 ]
En algunos pacientes, el proceso patológico se propaga al bulbo raquídeo (en forma de siringobulbia), con menor frecuencia al puente y a la cápsula interna. [ 14 ]
Síntomas siringomielia
En la mayoría de los pacientes con siringomielia, las zonas cavitarias se forman en la zona de las astas posteriores de la médula espinal. Aquí se ubican las células nerviosas sensibles responsables de las sensaciones de dolor y temperatura. En la piel de una persona enferma, se pueden identificar zonas enteras donde la sensibilidad no está determinada. Con mayor frecuencia, se encuentran en los brazos y el cuerpo, como una "media chaqueta" y una "chaqueta", lo que corresponde a daños unilaterales y bilaterales.
Lea más sobre los síntomas y tipos de siringomielia aquí.
Complicaciones y consecuencias
Las complicaciones de la siringomielia pueden incluir:
- atrofia muscular, contracturas;
- infección secundaria, desarrollo de neumonía, bronconeumonía, cistitis, pielonefritis;
- infección que penetra en heridas y daña la piel, desarrollo de procesos purulentos, hasta complicaciones sépticas;
- desarrollo de parálisis bulbar, que puede provocar insuficiencia respiratoria y muerte del paciente.
Los expertos señalan que la siringomielia suele ser de curso lento y rara vez deriva en afecciones graves. Una excepción es la forma agresiva y progresiva de la enfermedad, en la que continúa la formación de cavidades espinales. Esta patología ya supone un peligro no solo para la salud, sino también para la vida del paciente: requiere tratamiento quirúrgico urgente.
En general, la evolución de la siringomielia es difícil de predecir: la enfermedad presenta periodos alternados de estabilidad y progresión. La progresión puede observarse a lo largo de varias semanas o años, con deterioros bruscos y desaceleraciones igualmente pronunciadas en el desarrollo. Bajo la influencia de factores desencadenantes (tos intensa, movimientos intensos de la cabeza, etc.), puede desarrollarse un cuadro clínico agudo en un paciente previamente asintomático.
La calidad de vida de los pacientes es comparable a la de las personas que padecen insuficiencia cardíaca o procesos tumorales malignos.
Las posibles complicaciones postoperatorias incluyen:
- pérdida de líquido cefalorraquídeo (licorrea);
- pseudomeningocele;
- desplazamiento de derivación;
- deficiencia neurológica transitoria.
La incidencia de tales complicaciones después de la cirugía es relativamente baja.
La consecuencia principal de la siringomielia es la mielopatía, que puede progresar a paraplejía y tetraplejía, causar espasmos, formación de úlceras por presión, recaídas de neumonía y también provocar alteraciones de las funciones intestinales y genitourinarias. [ 15 ]
Diagnostico siringomielia
Las medidas diagnósticas comienzan con el interrogatorio del paciente. Es importante que el médico preste atención a los signos que caracterizan grupos sintomáticos como el daño medular y la patología craneovertebral. Los signos sospechosos son:
- alteraciones sensoriales (parestesias, dolor, analgesia, disestesias, disminución de la sensación de temperatura);
- dolor en los brazos, cuello, parte posterior de la cabeza, pecho;
- una sensación de frío o escalofríos en algunas zonas, entumecimiento;
- dolores de cabeza persistentes, trastornos otoneurológicos y visuales (dolor ocular, fotofobia, diplopía, pérdida de agudeza visual, mareos, trastornos vestibulares, presión y ruido en los oídos, pérdida auditiva, vértigo).
Durante la evaluación, es necesario aclarar con el paciente el factor hereditario, las patologías y lesiones previas, y el grado de actividad física. Dado que la aparición aguda de la siringomielia es muy poco frecuente y la enfermedad suele ser de curso lento y prolongado, es necesario intentar determinar el período aproximado de aparición del trastorno.
Al examinar a un paciente, es necesario prestar atención a la presencia de un cuadro clínico típico de siringomielia: paresia, trastornos de sensibilidad, cambios vegetativo-tróficos.
Las pruebas de laboratorio no son específicas y se prescriben como parte de estudios clínicos generales:
- análisis general de sangre y orina;
- análisis de sangre bioquímico.
El diagnóstico instrumental se realiza principalmente mediante resonancia magnética (RM). Este procedimiento permite evaluar los parámetros de las formaciones quísticas, describir su tamaño y configuración. Es óptimo utilizar una proyección sagital en modo T1, debido a su menor sensibilidad al movimiento de fluidos. Los signos típicos de siringomielia en la RM son los siguientes:
- cambio de señal de la médula espinal, como una región longitudinal, central o paracentral, cuya intensidad es similar a la del líquido cefalorraquídeo;
- el volumen transversal de la médula espinal puede aumentar;
- La localización más frecuente de la cavidad patológica es la región cervicotorácica;
- la distribución de la cavidad es desde 2 segmentos hasta toda la longitud de la médula espinal;
- diámetro de la cavidad – 2-23 mm;
- Cuando el tamaño de la cavidad es mayor a 8 mm, se observa agrandamiento de la médula espinal.
Se recomienda realizar una resonancia magnética a lo largo de toda la columna vertebral.
Las formas de las cavidades son de los siguientes tipos:
- simétrico, de ubicación central, redondo-ovalado;
- De forma irregular, localizada en las zonas centrales o paracentrales de la médula espinal.
El segundo tipo de cavidad, ubicada en la zona entre las arterias espinales anterior y posterior, sin conexión con el espacio subaracnoideo, se asocia con mayor frecuencia a daños externos, por ejemplo, traumatismos.
La resonancia magnética se realiza no solo en la etapa de diagnóstico, sino también durante el seguimiento dinámico de la eficacia de la terapia:
- Signos en la resonancia magnética de formación incompleta de la cavidad (la llamada "presiringe"): expansión de la médula espinal sin neoplasia, asociada a la presencia de edema intersticial;
- Signos de colapso de la cavidad en la resonancia magnética: cavidad aplanada verticalmente, estirada en tamaño horizontal, con atrofia de la médula espinal.
Se realiza una resonancia magnética repetida según las indicaciones. Si la patología es relativamente estable, se pueden repetir los estudios cada dos años.
- Se realizan radiografías de cráneo, zona craneovertebral, columna vertebral, miembros superiores y articulaciones según la localización de la patología y sus características clínicas. En la siringomielia, es posible identificar defectos del desarrollo esquelético, procesos neurodistróficos, focos de osteoporosis, artropatías, anomalías óseas, etc. El grado de expresión de los cambios patológicos permite evaluar la gravedad y el pronóstico del trastorno.
- La tomografía computarizada no es tan informativa como la resonancia magnética o la radiografía. La aparición de una cavidad patológica solo puede detectarse en combinación con mielografía y contraste hidrosoluble. [ 16 ]
- La electromiografía ayuda a aclarar la presencia de daño en las neuronas motoras de los cuernos espinales anteriores y a identificar el problema incluso en el período preclínico del proceso del cuerno anterior.
- La electroneuromiografía nos permite ver las alteraciones piramidales iniciales y la degeneración axonal.
- La electroencefalografía es necesaria para determinar la función alterada de las estructuras del tronco encefálico y los primeros signos de siringobulbia.
- La ecoencefalografía se utiliza para detectar siringoencefalia y ayuda a identificar un sistema ventricular agrandado en el cerebro.
- El diagnóstico estesiométrico se utiliza para aclarar la localización y la intensidad de los trastornos de la sensibilidad.
Diagnóstico diferencial
El diagnóstico diferencial se realiza con las siguientes patologías y afecciones:
- Los tumores intramedulares (especialmente cuando afectan la columna cervical) y los tumores del bulbo raquídeo se determinan según los resultados de la resonancia magnética.
- Hematomielia: se caracteriza por la aparición aguda de síntomas inmediatamente después de la lesión, con una evolución regresiva posterior. El diagnóstico se complica por la hemorragia en la cavidad siringomiélica.
- La esclerosis lateral amiotrófica se caracteriza por una rápida tasa de desarrollo y características de cambios patológicos que se observan durante la visualización de la médula espinal.
- La mielopatía isquémica cervical tiene una etiología de desarrollo específica, se caracteriza por trastornos de la sensibilidad según el principio dinámico y signos característicos en la espondilografía y la resonancia magnética.
- Quistes de la médula espinal, tumores, mielopatía postraumática o quística, aracnoiditis espinal, espondilitis tuberculosa.
- Los defectos craneovertebrales (procesos hipoplásicos en el atlas y el axis, platibasia, impresión basilar, etc.) se acompañan de síntomas neurológicos, sin formación de formaciones quísticas. El principal método de diferenciación es la resonancia magnética.
- Enfermedad de Raynaud, angiotrofopatía.
- Neuropatías isquémicas por compresión (síndromes del túnel carpiano o cubital). [ 17 ]
¿Es necesario diferenciar la malformación de Arnold Chiari y la siringomielia? Estas dos patologías suelen ir acompañadas: la formación de cavidades medulares se combina con el desplazamiento de las amígdalas cerebelosas y, en ocasiones, del tronco y el cuarto ventrículo por debajo del nivel del foramen magnum. Con frecuencia, el factor genético es la causa de la patología, y el tratamiento solo es posible mediante intervención quirúrgica. [ 18 ]
La siringomielia y la hidromielia requieren una diferenciación obligatoria. El hidrocele de la médula espinal se caracteriza por un aumento significativo del volumen del líquido cefalorraquídeo y un aumento de su presión. La hidromielia suele coexistir con la siringomielia, pero es importante saber que estos dos términos no son idénticos y se refieren a dos patologías diferentes. El diagnóstico se establece con base en datos clínicos, radiológicos y tomográficos. [ 19 ]
Siringomielia y siringobulbia no son exactamente sinónimos. Se dice que la siringobulbia ocurre cuando el proceso patológico de la siringomielia se extiende a la zona del tronco encefálico, lo que se acompaña de síntomas característicos: nistagmo, trastornos bulbares y anestesia disociada de una parte de la cara.
¿A quién contactar?
Tratamiento siringomielia
Sin embargo, se considera que el tratamiento más eficaz para la siringomielia es la intervención quirúrgica. La cirugía se prescribe incondicionalmente cuando la insuficiencia neurológica progresa, en particular, cuando se desarrolla paresia central de las extremidades inferiores o paresia periférica de las extremidades superiores. La intervención consiste en la disección del canal espinal central con drenaje posterior. La operación es verdaderamente efectiva: la mayoría de los pacientes experimentan un cese del desarrollo de la patología y una reducción de los trastornos neurológicos. La siringomielia lineal postraumática y postinfecciosa se corrige realizando una derivación entre la formación quística y el espacio subaracnoideo. Si la causa subyacente de la patología es un tumor intramedular, se extirpa la neoplasia. La hernia cerebelosa es una indicación para la descompresión de la fosa craneal posterior.
Prevención
La principal medida preventiva para prevenir el desarrollo de siringomielia es evitar acciones que puedan alterar la dinámica del líquido cefalorraquídeo. Es importante minimizar la probabilidad de aumento de la presión intraabdominal e intracraneal: no levantar objetos pesados, evitar el esfuerzo físico excesivo (incluido el estrés estático intenso), la tos y los estornudos intensos, los esfuerzos, etc. También debe evitar las lesiones de columna y cabeza, y llevar un estilo de vida saludable y moderadamente activo. La inactividad física no es bienvenida.
Si ya se ha diagnosticado siringomielia, se debe prevenir el agravamiento de la enfermedad. Se consideran imprescindibles las siguientes medidas:
- registro neurológico del dispensario;
- procedimientos diagnósticos sistemáticos para monitorear la dinámica de la patología (resonancia magnética: una vez cada 2 años o con mayor frecuencia, según las indicaciones);
- exámenes regulares por un neurólogo (1-2 veces al año).
La siringomielia se considera una patología dinámica, y la observación clínica constante y las medidas diagnósticas ayudarán a determinar a tiempo el deterioro del proceso patológico y a tomar las medidas terapéuticas adecuadas. Esto es necesario, en particular, en el caso de la siringomielia en la infancia, donde es fundamental evaluar correctamente las indicaciones para el tratamiento quirúrgico: existen casos de curación espontánea de este trastorno si su desarrollo se asoció con un crecimiento rápido del sistema esquelético.
Pronóstico
La siringomielia causa daño a las estructuras espinales, lo que resulta en un deterioro de la motricidad y la sensibilidad en el cuerpo y las extremidades. La pérdida de la sensibilidad al dolor y la temperatura puede provocar lesiones y quemaduras graves. La disfunción motora se acompaña de debilidad y atrofia muscular.
A su vez, la siringomielia puede provocar la aparición y el agravamiento de deformaciones de la columna vertebral: los pacientes suelen desarrollar escoliosis. En raras ocasiones, pero a veces, la patología no presenta síntomas y se detecta accidentalmente durante una resonancia magnética.
El pronóstico de la siringomielia depende de la gravedad y la extensión de las manifestaciones clínicas, la duración de la enfermedad y su causa. Para la mayoría de los pacientes, el único tratamiento eficaz es la cirugía, que estabiliza la circulación del líquido cefalorraquídeo. El tipo de intervención quirúrgica lo determina un neurocirujano.
Aproximadamente uno de cada dos pacientes con estrategias de tratamiento adecuadas presenta solo cambios patológicos leves. Existe información sobre recuperación espontánea, pero este resultado solo se observó en casos aislados, principalmente en pediatría. Estos casos fueron causados por un crecimiento óseo intenso y la expansión espacial natural de las estructuras cerebrales. Con mayor frecuencia, la siringomielia se convierte en causa de discapacidad.
En la mayoría de los pacientes, los trastornos irreversibles de la médula espinal se desarrollan en el contexto de una evolución prolongada de la patología, lo que empeora el pronóstico postoperatorio: muchos síntomas persisten incluso después de la cirugía. Sin embargo, esto no significa que la operación sea inútil e inapropiada: gracias a este tratamiento, es posible detener la progresión de la enfermedad.

