Médico experto del artículo.
Nuevos artículos
Estudio de la fuerza muscular
Último revisado: 07.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
La fuerza muscular es una medida cuantitativa que expresa la capacidad de un músculo para contraerse al resistir una fuerza externa, incluida la gravedad. El examen clínico de la fuerza muscular revela principalmente su disminución. Una evaluación preliminar y aproximada de la fuerza muscular comienza determinando si el sujeto puede realizar movimientos activos en todas las articulaciones y si estos movimientos se realizan en su totalidad.
Tras detectar las limitaciones, el médico realiza movimientos pasivos en las articulaciones correspondientes para descartar lesiones locales del sistema musculoesquelético (contracturas musculares y articulares). La limitación de los movimientos pasivos en una articulación causada por una patología ósea y articular no excluye la posibilidad de que el paciente presente una disminución de la fuerza muscular. Al mismo tiempo, la ausencia o limitación de los movimientos voluntarios activos con una gama completa de movimientos pasivos en un paciente despierto y cooperante indica que la causa del trastorno probablemente sea una patología del sistema nervioso, de las uniones neuromusculares o muscular.
El término " parálisis " (plejía) denota una ausencia total de movimientos activos causada por una alteración de la inervación de los músculos correspondientes, y el término "paresia" denota una disminución de la fuerza muscular. La parálisis de los músculos de una extremidad se denomina monoplejía; la parálisis de los músculos faciales inferiores, del brazo y de la pierna del mismo lado del cuerpo se denomina hemiplejía; la parálisis de los músculos de ambas piernas se denomina paraplejía; y la parálisis de los músculos de las cuatro extremidades se denomina tetraplejía.
La parálisis/paresia puede ser consecuencia de un daño en la neurona motora central (superior) o periférica (inferior). Por consiguiente, existen dos tipos de parálisis: la parálisis periférica (flácida) se produce como resultado del daño en la neurona motora periférica; la parálisis central (espástica) se produce como resultado del daño en la neurona motora central.
El daño a la neurona motora central (por ejemplo, en un ictus cerebral ) afecta los músculos de las extremidades en diversos grados. En el brazo, se ven afectados predominantemente los abductores y extensores, y en la pierna, los flexores. El daño al sistema piramidal a nivel de la cápsula interna (donde los axones de las células piramidales de Betz se ubican de forma muy compacta) se caracteriza por la formación de la postura patológica de Wernicke-Mann: el brazo del paciente se flexiona y se acerca al cuerpo, y la pierna se estira y, al caminar, se abduce hacia un lado, de modo que el pie se mueve formando un arco ("el brazo pregunta, la pierna bizquea").
En la patología de la neurona motora periférica, cada nivel de daño (que afecta las astas anteriores de la médula espinal, la raíz nerviosa espinal, el plexo o el nervio periférico) presenta un tipo característico de distribución de la debilidad muscular (miotoma, neurotomo). La debilidad muscular no es solo neurogénica: también se presenta en el daño muscular primario (miopatía) y en la patología de la sinapsis neuromuscular ( miastenia ). El daño articular puede ir acompañado de una limitación significativa del movimiento debido al dolor; por lo tanto, en caso de síndrome doloroso, se debe tener cuidado al evaluar la debilidad muscular y la presencia de patología neurológica.
Evaluación de la fuerza muscular
Para evaluar la fuerza muscular, se le pide al paciente que realice un movimiento que requiera la contracción de uno o más músculos específicos, que fije la postura y mantenga el músculo en la posición de máxima contracción, mientras el examinador intenta vencer la resistencia del sujeto y estirarlo. Por lo tanto, al examinar la fuerza muscular en la práctica clínica, se suele utilizar el principio de "tensión y superación": el médico resiste la tensión del paciente sobre el músculo examinado y determina el grado de esfuerzo requerido. Se examinan los diferentes músculos o grupos musculares uno por uno, comparando el lado derecho con el izquierdo (esto facilita la detección de debilidad muscular leve).
Es importante seguir ciertas reglas de exploración. Por ejemplo, al evaluar la fuerza de los músculos abductores del hombro, el médico debe situarse frente al paciente y oponer resistencia al movimiento con una sola mano (sin inclinarse sobre el paciente sentado, ejerciendo presión sobre la mano con todo el peso del cuerpo). De igual manera, al evaluar la fuerza de los flexores de los dedos, el médico utiliza solo el dedo equivalente al que se examina, pero no aplica la fuerza de toda la mano o el brazo. También es necesario realizar ajustes en función de la edad del paciente. La fuerza muscular se evalúa generalmente en puntos, generalmente con un sistema de 6 puntos.
Criterios para evaluar la fuerza muscular mediante un sistema de 6 puntos
Puntaje |
Fuerza muscular |
0 |
No hay contracción muscular. |
1 |
Contracción visible o palpable de las fibras musculares, pero sin efecto locomotor. |
2 |
Los movimientos activos sólo son posibles cuando se elimina la fuerza de la gravedad (la extremidad se coloca sobre un soporte). |
3 |
Movimientos activos en rango completo bajo la acción de la gravedad, disminución moderada de la fuerza bajo resistencia externa. |
4 |
Movimientos activos en rango completo bajo la acción de la gravedad y otras resistencias externas, pero son más débiles que en el lado sano. |
5 |
Fuerza muscular normal |
Al examinar el estado neurológico, es necesario determinar la fuerza de los siguientes grupos musculares.
- Flexores del cuello: m. esternodeidomastoideo (n. accesorios, C2 C3 nn. cervicales).
- Extensores del cuello: mm. profundi colli (C 2 -C 4 - nn. cervicales).
- Encogerse de hombros: m. trapecio (n. accesorios, C2 C4 nn. cervicales).
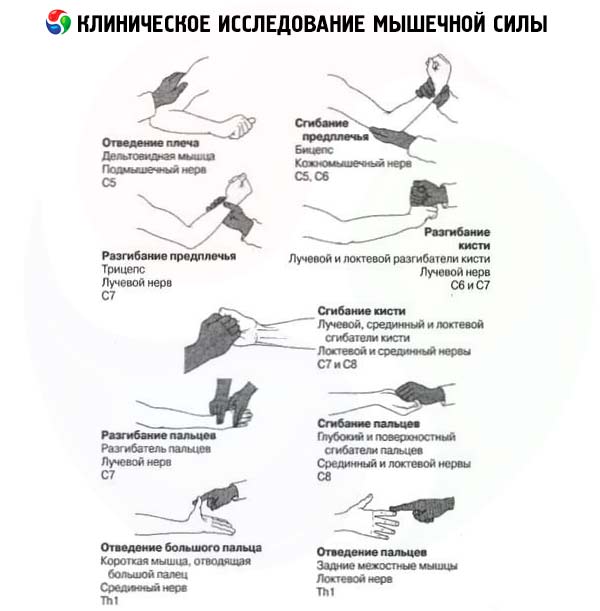
- Abducción del hombro: m. deltoides (C 5 -C 6 - n. axillaris).
- Flexión del brazo supinado en la articulación del codo: m. bíceps braquial (C 5 - C 6 - n. musculocutáneo).
- Extensión del brazo en la articulación del codo: m. tríceps braquial (C 6 - C 8 - n. radial).
- Extensión en la articulación de la muñeca: mm. extensores radiales largo y corto del carpo (C 5 - C 6 - n. radialis), m. extensor cubital del carpo (C 7 - C 8 - n. radialis).
- Oposición del pulgar: m. opponens pollicis (C 8 -T 1 - n. medianus).
- Abducción del dedo meñique: m. abductor digiti minimi (C 8 -T 1 - n. ulnaris).
- Extensión de las falanges proximales de los dedos II-V: m. extensor común de los dedos, m. extensor de los dedos mínimos, m. extensor indicis (C 7 -C 8 - n. profundus n. radialis).
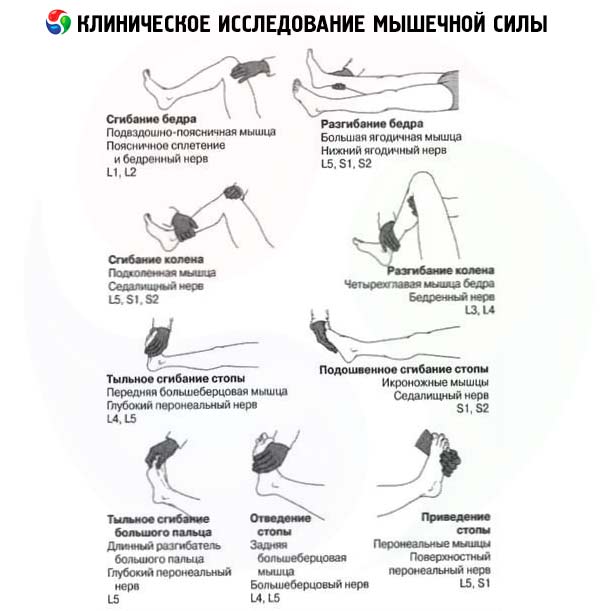
- Flexión del muslo en la articulación de la cadera: m. iliopsoas (L 1 -L 3 - n. femoral).
- Extensión de la pierna en la articulación de la rodilla: m. cuádriceps femoral (L 2 - L 4 - n. femoral).
- Flexión de la pierna en la articulación de la rodilla: m. bíceps femoral, m. semitendinoso, m. semimembranoso (L 1 -S 2 - n. isquiático).
- Extensión (dorsiflexión) del pie en la articulación del tobillo: m. tibial anterior (L 4 -L 5 - n. peroneo profundo).
- Flexión plantar del pie en la articulación del tobillo: m. tríceps sural (S 1 -S 2 - n. tibial).
Los grupos musculares mencionados anteriormente se evalúan mediante las siguientes pruebas.
- La flexión del cuello es una prueba para determinar la fuerza de los músculos esternocleidomastoideo y escaleno. Se le pide al paciente que incline (pero no extienda) la cabeza hacia un lado y gire la cara hacia el lado opuesto a la inclinación de la cabeza. El médico contrarresta este movimiento.
- La extensión del cuello es una prueba que nos permite determinar la fuerza de los extensores de la cabeza y el cuello (la porción vertical del músculo trapecio, los músculos esplenios de la cabeza y el cuello, los músculos que elevan las escápulas, los músculos semiespinosos de la cabeza y el cuello).
Se le pide al paciente que incline la cabeza hacia atrás, resistiendo este movimiento.
La prueba de encogimiento de hombros es una prueba que se utiliza para determinar la fuerza del músculo trapecio. Se le pide al paciente que se encoja de hombros contra la resistencia del médico.
La abducción del hombro es una prueba para determinar la fuerza del músculo deltoides. A petición del médico, el paciente abduce el hombro horizontalmente; se recomienda flexionar el brazo por el codo. Resista el movimiento intentando bajar el brazo. Debe tenerse en cuenta que la capacidad del músculo deltoides para mantener el hombro en abducción se ve afectada no solo cuando este músculo está débil, sino también cuando las funciones del trapecio, el serrato anterior y otros músculos que estabilizan la cintura escapular están alteradas.
La prueba de flexión del codo en supinación está diseñada para determinar la fuerza del bíceps braquial. Este músculo participa en la flexión y la supinación simultánea del antebrazo. Para evaluar la función del bíceps braquial, el médico pide al sujeto que supine la muñeca y doble el brazo por el codo, resistiendo este movimiento.
La prueba de extensión del codo se utiliza para determinar la fuerza del músculo tríceps braquial. El examinador se coloca detrás o al lado del paciente, le pide que extienda el brazo a la altura del codo y resiste este movimiento.
- La extensión de muñeca es una prueba que ayuda a determinar la fuerza de los extensores radial y cubital de la muñeca. El paciente extiende y aduce la muñeca con los dedos estirados, y el médico impide este movimiento.
- La oposición del pulgar es una prueba para determinar la fuerza del músculo que se opone al pulgar. Se le pide al sujeto que presione firmemente la falange distal del pulgar contra la base de la falange proximal del meñique de la misma mano y que resista el intento de estirar la falange principal del pulgar. También se utiliza una prueba con una tira de papel grueso: se le pide que la apriete entre el primer y el quinto dedo y se mide la fuerza de presión.
- La abducción del meñique es una prueba para determinar la fuerza del músculo que abduce dicho dedo. El médico intenta acercar el meñique abducido del paciente a los demás dedos contra su resistencia.
- La extensión de las falanges principales de los dedos II-V es una prueba que se utiliza para determinar la fuerza del extensor general de los dedos, el extensor del meñique y el extensor del índice. El paciente extiende las falanges principales de los dedos II-V con los dedos medio y ungueal flexionados; el médico vence la resistencia de estos dedos e inmoviliza la muñeca del paciente con la otra mano.
La flexión de cadera es una prueba para determinar la fuerza de los músculos ilíacos, lumbares mayores y menores. Se le pide al paciente que doble la cadera (llevándola hacia el estómago) mientras está sentado y, al mismo tiempo, al resistir este movimiento, se afecta el tercio inferior del muslo. La fuerza de flexión de cadera también puede evaluarse con el paciente acostado boca arriba. Para ello, se le pide que levante la pierna estirada y la mantenga en esta posición, superando la presión hacia abajo de la palma de la mano del médico, apoyada en la parte media del muslo del paciente. Una disminución en la fuerza de este músculo se considera un síntoma temprano de daño al sistema piramidal. La extensión de la pierna en la articulación de la rodilla es una prueba para determinar la fuerza del cuádriceps femoral. La prueba se realiza con el paciente acostado boca arriba, con la pierna flexionada en las articulaciones de la cadera y la rodilla. Se le pide que estire la pierna, levantando la espinilla. Simultáneamente, se coloca una mano bajo la rodilla del paciente, manteniendo el muslo semiflexionado. Con la otra mano, se aplica presión sobre la espinilla hacia abajo, impidiendo su extensión. Para evaluar la fuerza de este músculo, se le pide al paciente, sentado en una silla, que estire la pierna a la altura de la rodilla. Con una mano, se resiste este movimiento y con la otra, se palpa el músculo contraído.
- La flexión de rodilla es una prueba necesaria para determinar la fuerza de los músculos isquiocrurales de la parte posterior del muslo. El estudio se realiza con el paciente en decúbito supino, con la pierna flexionada por la cadera y la rodilla, y el pie firmemente apoyado en la camilla. Se intenta estirar la pierna del paciente, habiéndole indicado previamente que no levante el pie de la camilla.
- La extensión del tobillo (dorsiflexión) es una prueba que ayuda a determinar la fuerza del músculo tibial anterior. Se le pide al paciente, acostado boca arriba con las piernas estiradas, que tire de los pies hacia sí, aduciendo ligeramente los bordes internos de los pies, mientras el médico ofrece resistencia al movimiento.
- La flexión plantar del tobillo es una prueba que se utiliza para determinar la fuerza de los músculos tríceps sural y plantar. El paciente, en decúbito supino con las piernas estiradas, flexiona los pies plantares contra la resistencia de las palmas del examinador, que ejercen presión en dirección opuesta.
En los manuales sobre diagnóstico tópico se describen métodos más detallados para estudiar la fuerza de los músculos individuales del tronco y las extremidades.
Los métodos mencionados para evaluar la fuerza muscular deben complementarse con pruebas funcionales sencillas, cuyo objetivo es evaluar la función de toda la extremidad, en lugar de medir la fuerza de músculos individuales. Estas pruebas son importantes para detectar debilidades musculares menores que son difíciles de detectar al centrarse en músculos individuales.
- Para detectar la debilidad muscular del hombro, antebrazo y mano, se le pide al paciente que apriete tres o cuatro dedos de la mano con la mayor fuerza posible e intente soltarlos durante la compresión. La prueba se realiza simultáneamente en la mano derecha e izquierda para comparar su fuerza. Cabe destacar que la fuerza de la compresión depende en gran medida de la integridad de los músculos del antebrazo; por lo tanto, si los músculos pequeños de la mano están débiles, el apretón de manos puede mantenerse bastante firme. La fuerza de la compresión de la mano se puede medir con precisión con un dinamómetro. La prueba de compresión de la mano permite detectar no solo la debilidad muscular de la mano, sino también el fenómeno de miotonía de acción, observado en enfermedades neuromusculares hereditarias como la miotonía distrófica y congénita. Tras apretar con fuerza la mano hasta formar un puño o la mano de otra persona, un paciente con miotonía de acción no puede soltarla rápidamente.
- Para detectar debilidad en las partes proximales de las piernas, el sujeto debe ponerse de pie desde una posición en cuclillas sin usar las manos. En los niños, es necesario observar cómo se levantan desde una posición sentada en el suelo. Por ejemplo, en la distrofia muscular de Duchenne, el niño recurre a técnicas auxiliares al ponerse de pie ("treparse por sí mismo").
- Para identificar debilidad en las partes distales de las piernas, se le pide al paciente que se ponga de pie y camine sobre los talones y las puntas de los pies.
- La paresia central (piramidal) de los brazos se puede detectar pidiendo al paciente que mantenga los brazos rectos con las palmas casi tocándose ligeramente por encima de la horizontal y con los ojos cerrados (prueba de Barré para las extremidades superiores). El brazo del lado de la paresia comienza a descender, mientras que la mano se flexiona por la muñeca y rota hacia adentro (desplazamiento pronador). Estos trastornos posturales se consideran signos muy sensibles de paresia central, lo que permite detectarla incluso cuando la exploración directa de la fuerza muscular no revela ninguna alteración.
- En pacientes con sospecha de miastenia, es importante determinar si la debilidad muscular de la cabeza, el tronco y las extremidades aumenta con el esfuerzo. Para ello, se extienden los brazos hacia adelante y se mira al techo. Normalmente, una persona puede permanecer en esta posición durante al menos 5 minutos. También se utilizan otras pruebas que provocan fatiga muscular (sentadillas, contar en voz alta hasta 50 y abrir y cerrar los ojos repetidamente). La fatiga miasténica se puede detectar de forma más objetiva con un dinamómetro: se mide la fuerza al apretar el puño; a continuación, el paciente realiza rápidamente 50 empuñaduras intensas, tras lo cual se vuelve a realizar una dinamometría de manos. Normalmente, la fuerza al apretar las manos se mantiene prácticamente igual antes y después de esta serie de empuñaduras. En casos de miastenia, tras un esfuerzo físico de los músculos de la mano, la fuerza al apretar el dinamómetro disminuye en más de 5 kg.


 [
[