Médico experto del artículo.
Nuevos artículos
Blefaroconjuntivitis
Último revisado: 18.08.2024

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
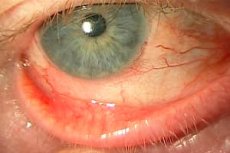
La blefaroconjuntivitis es una enfermedad ocular inflamatoria, cuya esencia es la inflamación de la membrana mucosa del ojo (conjuntiva) y los párpados. Los síntomas típicos son dolor, inflamación, ardor, sequedad del ojo. La enfermedad puede tener una etiología diferente, pero la patogénesis se basa en el proceso inflamatorio. El peligro de esta enfermedad es que puede tender a la progresión y el rápido desarrollo de complicaciones. La mayoría de las veces, en el contexto de la inflamación, se desarrolla un proceso infeccioso, lo que posteriormente lleva al hecho de que el ojo comienza a pus, se desarrollan patologías asociadas.
Epidemiología
Estadísticamente, el proceso inflamatorio en la región del ojo casi siempre está acompañado de infección. Los estudios bacteriológicos realizados por varios autores investigadores con la participación de pacientes con blefaroconjuntivitis se permiten establecer la siguiente estructura etiológica de la patología: las asociaciones representadas por 2 y 3 tipos de microorganismos prevalecen en pacientes (46%). De ellos: S. aureus + E. coli - 12%; S. aureus + C. albicans - 8%; S. aureus + S. pneumoniae - 8%; S. aureus + S. pneumoniae - 8%.aureus + s. pneumoniae s.pyogenes - 8%; S. aureus + S.pyogenes + Streptococcus spp. - 8%; S. aureus + Streptococcus spp. + Bacteroides spp. - En el grupo de pacientes con patologías oculares graves y blefaroconjuntivitis complicada, prevalecen las asociaciones representadas por 4 y 5 tipos de microorganismos (55%). De estos: S. aureus + E. coli + Peptostreptococcus spp + monococcus spp - 16.5%; S. aureus + C.Albicans + E. coli + S.Epidermidis - S. aureus + C. albicans + E. coli + S. epidermidis - 16.5%.Epidermidis - 16.5%; S. aureus + E. coli + Klebsiella neumonía + c.albicans + Enterococcus spp - 11%; S. aureus + s.epidermidis + h.influenzae + s.pyogenes + E. coli - 11%.
Al analizar los indicadores de edad, encontramos que en el 30-35% de los casos se observa blefaroconjuntivitis en niños del primer año de vida, en el 25-30% de los casos, en niños de 1 a 12 años. En personas de 12 a 35 años, se observa pus en los ojos con mucha menos frecuencia, no más del 5% de los casos registrados de patología. El 35-40% restante cae en personas mayores de 35 años. Después de analizar los factores etiológicos subyacentes al desarrollo de la blefaroconjuntivitis, llegamos a la conclusión de que la causa del desarrollo de esta patología en el 95% de los casos es un proceso inflamatorio complicado por la infección bacteriana.
Causas Blefaroconjuntivitis
Puede haber muchas causas: el desarrollo de la inflamación, la infección (bacteriana, viral). Algunos tipos de blefaroconjuntivitis se desarrollan en el contexto de las reacciones alérgicas, la infección por hongos. La causa de la blefaroconjuntivitis puede ser el espasmo, la intoxicación, así como una violación de los procesos metabólicos y la circulación sanguínea local, tanto en las membranas mucosas del ojo como en el nivel de la retina, el cerebro. La blefaroconjuntivitis puede ser una consecuencia de una enfermedad somática general o una enfermedad infecciosa. A menudo se desarrolla con una hipotermia fría, después de la cirugía, especialmente en el ojo, el cerebro.
Factores de riesgo
Diferentes categorías de personas caen en el grupo de riesgos. En primer lugar, estas son personas que tienen antecedentes de enfermedades oculares crónicas y con menos frecuencia. Varios traumas, intervenciones quirúrgicas, especialmente si van acompañadas de violación de la integridad del ojo, tienen un impacto negativo. Las patologías concomitantes, en particular, varios trastornos metabólicos, como la aterosclerosis, la diabetes mellitus, la anorexia, la obesidad pueden considerarse como factores de riesgo. Para el desarrollo de la patología de los órganos de visión, puede conducir a una violación del metabolismo de los carbohidratos, proteínas, grasas, falta o exceso de vitaminas, minerales. Especialmente importante para el sistema sensorial visual son las vitaminas B, la vitamina K, la vitamina A, E, así como los minerales como el azufre, el zinc, el cobre, el hierro.
Los factores de riesgo incluyen varios focos de infección en el cuerpo, infección viral persistente, trastornos de microflora. Hay casos conocidos de desarrollo de blefaroconjuntivitis en el contexto de los parásitos, en presencia de ácaros de la piel (Demodex). Esto se asocia con un alto riesgo de penetración de estos microorganismos en el ojo. En consecuencia, en el lugar de la penetración de los patógenos, se desarrolla un proceso inflamatorio e infeccioso, que a menudo se acompaña de la formación de PU. Las lentes de contacto también pueden considerarse como un factor de riesgo, ya que el contacto entre la membrana mucosa del ojo y la lente crea un entorno libre de oxígeno. En este entorno hay condiciones óptimas para la reproducción de microorganismos (anaerobios), que pueden causar inflamación y formación de pus.
Las enfermedades generales concomitantes también pueden considerarse como factores de riesgo. Especialmente afecta negativamente tales enfermedades en las que una persona toma antibióticos, medicamentos antivirales o antiinflamatorios. Esto se debe al hecho de que estas drogas interrumpen la inmunidad local, violan la resistencia de la colonización de las membranas mucosas, lo que conduce a un mayor riesgo de contaminación del ojo con los patógenos.
La blefaroconjuntivitis a menudo se diagnostica en recién nacidos, hijos del primer año de vida, especialmente aquellos nacidos prematuramente o con bajo peso corporal. Esto se debe al hecho de que los niños a esta edad aún no están completamente formados por microflora, el ojo está en la etapa de adaptación a nuevas condiciones. En consecuencia, los factores ambientales tienen un efecto perjudicial tanto en el ojo mismo como en su membrana mucosa. Factores de riesgo potenciales, en el fondo del cual puede desarrollarse un proceso patológico en el sistema visual, incluyen exceso de trabajo, violación de la higiene visual, aumento de la fatiga visual.
El riesgo aumenta también si una persona se somete a cambios relacionados con la edad, los antecedentes bioquímicos y hormonales se alteran, la inmunidad disminuye.
Patogenesia
La patogénesis se basa principalmente en el proceso inflamatorio en la membrana mucosa del ojo (conjuntiva) y el párpado. La patogénesis está determinada en gran medida por la causa y los factores desencadenantes que desencadenan el proceso inflamatorio en sí. Poco a poco, una infección bacteriana puede unirse, ya que rara vez se observa un proceso aséptico (no inflamatorio) en el cuerpo. Poco a poco, puede aparecer pus, que a menudo se ve como un signo de infección bacteriana. Todo esto conduce a una mayor interrupción de la microflora, la reducción de la defensa y los mecanismos compensatorios, la interrupción del fondo hormonal.
El proceso inflamatorio se desarrolla de manera estándar: los leucocitos, los linfocitos, los neutrófilos llegan al enfoque de la infección. Todas estas células producen activamente factores inflamatorios. También producen mediadores, interleucinas, citocinas y otros mediadores que rápidamente activan la inmunidad local, se desarrollan diversas reacciones compensatorias y protectivas. A menudo van acompañados de ardor, desgarro.
Síntomas Blefaroconjuntivitis
Los síntomas dependen de la naturaleza del curso de la patología. Entonces, los síntomas de la blefaroconjuntivitis pueden ser manifestaciones agudas y crónicas. Primero, hay signos de trastornos de la membrana mucosa, que se manifiestan en forma de friabilidad, enrojecimiento de las membranas mucosas. Con este fondo, el dolor, la quema se desarrolla, aparece la sequedad del ojo. Poco a poco, los síntomas se intensifican, hay lagrimación, a veces: descarga purulenta pesada. En segundo lugar, las capacidades funcionales del ojo se ven significativamente afectadas. En particular, hay signos de fatiga, la visión puede verse afectada, aparece la fotofobia.
Los primeros signos de blepharoconjuntivitis son quejas de una sensación de bloqueo en el ojo, picazón, ardor, desgarro, dolor,Y . Todos estos síntomas tienden a aumentar significativamente hacia la noche. A menudo, en la superficie del ojo o en el párpado, se forma una película, a través de la cual es imposible ver claramente la imagen. Parece que el ojo está cubierto con un velo blanco. La agudeza visual disminuye, todas las siluetas se perciben borrosas.
El primer signo puede ser la aparición de PUS, con la cual comienza toda la sintomatología principal de la patología. Especialmente notable es la formación de pus por la mañana. Esto se debe al hecho de que por la noche el aparato lagrimal no está activo, el pus no es arrastrado por las lágrimas. En consecuencia, por la mañana, su intensa acumulación se manifiesta. Debe tenerse en cuenta que PU se acumula directamente en la superficie de la membrana mucosa, debajo del párpado, que apoya la inflamación de la membrana mucosa en sí y el párpado. Durante este período, generalmente es bastante difícil abrir el ojo, porque los párpados están pegados y a menudo desarrollan edema.
Blefaroconjuntivitis en niños
Una de las enfermedades más comunes en los niños es la blefaroconjuntivitis, que se debe a una serie de factores. Por lo tanto, en los recién nacidos y los niños del primer año de vida, la patología se observa con mayor frecuencia y procede más severamente. Esto se debe a la inmadurez del ojo y a su falta de preparación funcional para el funcionamiento activo, la resistencia a los factores infecciosos. En niños de edad preescolar temprana, la patología se asocia principalmente con un alto nivel de actividad, con incumplimiento de las normas sanitarias e higiénicas. Por lo tanto, los niños a esta edad se caracterizan por la curiosidad, el alto deseo de aprender y estudiar todo lo nuevo. Los niños a menudo juegan en la caja de arena, el suelo, se ensucian las manos en la cara, los ojos. La entrada de cuerpos extraños, contaminantes, puede causar una reacción correspondiente, que se acompaña del desarrollo de un proceso inflamatorio e infeccioso.
En los niños de la escuela primaria, la blepharoconjuntivitis se asocia principalmente con el aumento de la fatiga visual, la adaptación del ojo a las cargas nuevas y altas. Por lo tanto, la actividad líder del niño se vuelve educativa y no en el juego. Esto se asocia con un aumento en la carga en el sistema visual, su exceso de estraz y aumento de la adaptación.
En la adolescencia, los niños a menudo tienen blefaroconjuntivitis, desarrollándose en el contexto de una mayor sensibilización del cuerpo, en el contexto de enfermedades infecciosas y somáticas frecuentes. Durante este período, los niños, por regla general, han reducido las capacidades adaptativas del cuerpo, el estado de inmunidad, microflora, existen cambios hormonales activos. También en los adolescentes a menudo se observan reacciones alérgicas, autoinmunes, mayor sensibilización.
Como los primeros síntomas alarmantes que indican el desarrollo de blefaroconjuntivitis en los niños pueden ser dolor ocular, ardor, aumento de la lacrimación, mayor fatiga.
El autotratamiento nunca debe practicarse, ya que puede interrumpir significativamente la homeostasis de todo el sistema visual, causar complicaciones graves.
Formas
Dependiendo de los criterios subyacentes a la clasificación, existen varios tipos de blefaroconjuntivitis. Por lo tanto, de acuerdo con la naturaleza de la manifestación de la enfermedad, se distinguen la blefaroconjuntivitis aguda y crónica. Con la patología aguda desarrolla un deterioro visual agudo, los síntomas aumentan bruscamente, hay dolor, ardor, aumento de la lacrimación. La blefaroconjuntivitis crónica se caracteriza por signos tales como curso latente y latente, aumento gradual en los síntomas de la patología. Dependiendo del factor etiológico que provocó el desarrollo de la patología, puede distinguir la blefaroconjuntivitis alérgica, demodéctica, viral, herpética, meibomiana y purulenta de blefaroconjuntivitis.
Blefaroconjuntivitis aguda.
Es una inflamación que afecta los párpados y la conjuntiva del ojo, causando enrojecimiento, picazón, hinchazón y, a veces, la descarga de moco o pus del ojo. Esta condición puede ser causada por una variedad de factores que incluyen infecciones bacterianas, virales, reacciones alérgicas o exposición a irritantes externos.
Los signos y síntomas característicos de la blefaroconjuntivitis aguda incluyen:
- Enrojecimiento e hinchazón de los párpados y conjuntiva. la conjuntiva es la membrana clara que cubre el blanco del ojo y el interior de los párpados. La inflamación lo hace rojo e hinchado.
- Picazón y ardor. Sensaciones comunes que pueden ser bastante irritantes.
- Descarga de los ojos, que puede ser mucosa o purulenta dependiendo de la causa de la inflamación. Por la mañana, los párpados pueden ser pegajosos debido al secado de la descarga durante el sueño.
- Sensación del cuerpo extraño en el ojo y una mayor producción de lágrimas.
- También se puede ver la sensibilidad de la luz, o la fotofobia, especialmente si la inflamación es severa.
El tratamiento de la blefaroconjuntivitis aguda depende de la causa. Las infecciones bacterianas pueden requerir antibióticos en forma de gotas o ungüentos para los ojos. Las infecciones virales, como el virus del herpes, pueden tratarse con medicamentos antivirales. Las reacciones alérgicas a menudo se controlan con antihistamínicos y evitan el contacto con alérgenos.
Blefaroconjuntivitis crónica.
La blefaroconjuntivitis crónica es una condición inflamatoria recurrente a largo y a largo plazo de los márgenes del párpado y la conjuntiva del ojo. Esta condición se caracteriza por un proceso inflamatorio prolongado que puede durar meses o incluso años, con períodos de exacerbación y reducción de síntomas.
Aquí hay algunas características de la blefaroconjuntivitis crónica:
- Síntomas recurrentes: los pacientes con blefaroconjuntivitis crónica pueden experimentar exacerbaciones periódicas de síntomas como picazón, ardor, ojos arenosos, párpados pesados y aumento de la lacimación.
- Cambios marginales del párpado: la inflamación de los márgenes del párpado puede conducir a varios cambios como enrojecimiento, hinchazón, costras, engrosamiento de los márgenes y la pérdida de pestañas.
- Apariencia de caviar y camedones: el caviar amarillento (descarga aceitosa de las glándulas meibomianas) y las comedones (bloqueo de los túbulos meibomianos) pueden formarse en los márgenes del párpado, lo que puede provocar incomodidad y empeorar la inflamación.
- Desarrollo de la conjuntivitis crónica: la inflamación de la conjuntiva del ojo también puede volverse crónica, lo que se manifiesta por el enrojecimiento, la hinchazón y la hiperplasia de los vasos sanguíneos en la superficie del globo ocular.
- Condiciones asociadas: la blefaroconjuntivitis crónica puede asociarse con otras afecciones como la rosácea, la dermatitis seborreica, la demodecosis y las reacciones alérgicas.
- El tratamiento a largo plazo requerido: el tratamiento de la blefaroconjuntivitis crónica a menudo requiere un enfoque a largo plazo y sistemático, incluida la higiene de los párpados regular, la aplicación de medicamentos tópicos (por ejemplo, gotas o ungüentos) y el tratamiento de afecciones asociadas.
La blefaroconjuntivitis crónica puede reducir significativamente la calidad de vida de un paciente, por lo que es importante tener chequeos regulares con un oftalmólogo y seguir las recomendaciones de tratamiento para controlar los síntomas y prevenir exacerbaciones.
Blefaroconjuntivitis alérgica.
Es una inflamación alérgica de los párpados y la conjuntiva que puede ocurrir debido a la exposición del cuerpo a varios alérgenos. Es una de las enfermedades oculares alérgicas más comunes.
Las características de la blefaroconjuntivitis alérgica incluyen:
- Picazón e irritación: los pacientes a menudo se quejan de picazón severa e incomodidad en los párpados y la conjuntiva.
- Enrojecimiento de los ojos y los párpados: los ojos pueden ser rojos, y la piel alrededor de los párpados también puede estar inflamada y roja.
- Producción de lágrimas: la mayor producción de lágrimas es uno de los signos típicos de inflamación ocular alérgica.
- Hinchazón de los párpados y los tejidos circundantes: bajo la influencia del proceso alérgico, los párpados pueden hincharse y volverse más gruesos.
- Fotorreacción: se puede aumentar la sensibilidad a la luz, lo que puede causar dolor y molestias en condiciones de luz brillante.
- Secreción mucopurulenta: en algunos casos, los pacientes tienen una secreción mucopurulenta de los ojos.
- Sensación de arena en los ojos: los pacientes pueden sentir que tienen algo en los ojos, como la arena o un cuerpo extraño.
- Deterioro visual: puede ocurrir un deterioro visual temporal debido a la hinchazón e irritación de los ojos.
El tratamiento para la blefaroconjuntivitis alérgica generalmente incluye el uso de gotas o ungüentos para los ojos antihistamínicos, gotas antiinflamatorias y la aplicación de compresas frías para aliviar los síntomas. En casos de respuesta alérgica severa, se puede requerir antihistamínicos sistémicos o corticosteroides bajo supervisión médica.
Blefaroconjuntivitis demodéctica
Causado por la reproducción de demodexos, que son ácaros microscópicos que generalmente viven en las glándulas meibomianas en los márgenes del párpado en humanos. Estas son las principales características de esta enfermedad:
- Causa: Demodecosis blefaroconjuntivitis es causada por parasitización de demodexos en las glándulas meibomianas, que es donde estos ácaros se alimentan y se reproducen.
- Síntomas: los síntomas característicos de la blefaroconjuntivitis demodéctica incluyen el enrojecimiento de los márgenes de los párpados, picazón, ardor, una sensación de arena en el ojo, secreción de los ojos, a menudo en la mañana después del sueño y posible costras en la base de las pestañas.
- Diagnóstico: para diagnosticar blefaroconjuntivitis demodéctica, es común a raspar la superficie de los márgenes del párpado para examinar el contenido bajo un microscopio para la presencia de demodexas.
- El tratamiento: el tratamiento de la blefaroconjuntivitis demodéctica incluye el uso de medicamentos antidemodécticos, como la permetrina o la ivermectina, que se pueden aplicar como gotas tópicas o ungüentos. También se puede recomendar el enmascaramiento y el masaje de párpados para despejar las glándulas de los ácaros y evitar su reaparición.
- Prevención: la prevención de la blefaroconjuntivitis demodéctica implica la higiene regular de párpados y oculares, incluida la limpieza de los párpados de maquillaje y otros contaminantes, y evitar el contacto con superficies contaminadas.
- Condiciones asociadas: la desmodecosis blefaroconjuntivitis puede estar asociada con otras afecciones de la piel como la rosácea o la dermatitis seborreica, por lo que el tratamiento a veces requiere un enfoque integral para controlar estas afecciones.
Blefaroconjuntivitis viral.
Es una condición inflamatoria causada por virus que afectan la conjuntiva (la membrana mucosa del ojo) y los bordes del párpado. Esta condición puede ser causada por una variedad de virus, incluidos adenovirus, herpesvirus y otros. Estas son las principales características de la blefaroconjuntivitis viral:
- Naturaleza infecciosa: la blefaroconjuntivitis viral es una enfermedad infecciosa transmitida por contacto. Puede ocurrir mediante tocando superficies contaminadas o portadores del virus, así como a través de la transmisión de aerosol.
- Síntomas: los síntomas característicos de la blefaroconjuntivitis viral incluyen el enrojecimiento de la conjuntiva y el margen del párpado, hinchazón, ardor, picazón, una sensación de arena en el ojo, sensibilidad a la luz, la lacrimación y la gran producción de lágrimas. Los pacientes también pueden tener una secreción del ojo que puede estar turbia o contener pus.
- Período de incubación: el período de incubación para la blefaroconjuntivitis viral puede variar según el tipo de virus, pero generalmente varía de unos pocos días a una semana.
- Propagación: la blefaroconjuntivitis viral puede propagarse fácilmente de persona a persona, especialmente en entornos de contacto cercano, como grupos de niños, interacción familiar y lugares públicos.
- Agentes virales: la blefaroconjuntivitis viral puede ser causada por una variedad de virus, pero los más comunes son los adenovirus (especialmente los tipos 3, 4 y 8) y los herpesvirus (HSV-1 y HSV-2).
- Tratamiento: el tratamiento de la blefaroconjuntivitis viral generalmente implica el uso de medidas sintomáticas como compresas frías para aliviar la hinchazón e irritación, y el uso de gotas o ungüentos tópicos antivirales para acortar el período de enfermedad y reducir el riesgo de propagar el virus.
- Prevención: las medidas importantes para prevenir la blefaroconjuntivitis viral incluyen lavado de manos regular, evitar el contacto con superficies contaminadas y prevenir la transmisión a otros.
Blefaroconjuntivitis herpética.
La blefaroconjuntivitis herpética es una forma de enfermedad inflamatoria causada por el virus del herpes que afecta el margen del párpado y la conjuntiva del ojo. Esta condición puede ser causada por el herpes tipo 1 (HSV-1), que se asocia comúnmente con los labios y el herpes facial, o el herpes tipo 2 (HSV-2), que se asocia más comúnmente con el herpes genital. Estas son las principales características de la blefaroconjuntivitis herpética:
- Participación viral: la blefaroconjuntivitis herpética es causada por el virus del herpes, que puede infectar el margen del párpado y la conjuntiva del ojo, causando inflamación y diversas manifestaciones clínicas.
- Síntomas: los síntomas de la blefaroconjuntivitis herpética pueden incluir el enrojecimiento del párpado y/o conjuntiva, hinchazón, picazón, ardor, una sensación de arena en el ojo, sensibilidad a la luz y ampollas o ulceración del margen de la época y la superficie conjuntival.
- Recurrencias: la blefaroconjuntivitis herpética generalmente se caracteriza por exacerbaciones periódicas, que pueden ocurrir en el contexto de la inmunidad debilitada, el estrés u otros factores provocadores.
- Presentación del virus: el virus del herpes se puede extender a las áreas vecinas del ojo y la piel facial, causando otras formas de lesiones virales como la queratitis herpética (inflamación de la córnea) o la dermatitis herpética (inflamación de la piel).
- Tratamiento: el tratamiento para la blefaroconjuntivitis herpética incluye el uso de medicamentos antivirales en forma de gotas tópicas o ungüentos para los ojos para ayudar a reducir la inflamación y controlar las recurrencias. Los casos graves o recurrentes pueden requerir un tratamiento antiviral sistémico bajo la guía de un médico.
- Prevención de la transmisión: debido a que el herpes es un virus contagioso, es importante tomar precauciones para evitar la transmisión a otros, incluida la evitación del contacto con los ojos y la piel durante una exacerbación y practicar una buena higiene.
- Examen regular: los pacientes con blefaroconjuntivitis herpética deben ser examinados regularmente por un oftalmólogo para la evaluación del ojo y las recomendaciones para un tratamiento y atención adicionales.
Blefaroconjuntivitis purulenta.
Es una forma de enfermedad inflamatoria que se caracteriza por la presencia de descarga purulenta en el área del margen del párpado y/o en la superficie de la conjuntiva. Estas son las principales características de la blefaroconjuntivitis purulenta:
- Descarga purulenta: uno de los principales signos de blefaroconjuntivitis purulenta es la presencia de descarga purulenta en el margen del párpado y/o en la superficie del ojo. Esto puede aparecer como una descarga amarillenta o verdosa.
- Enrojecimiento e hinchazón: la inflamación que acompaña a la blefaroconjuntivitis purulenta puede conducir al enrojecimiento e hinchazón de los márgenes y la conjuntiva del párpado.
- Dolor e incomodidad: los pacientes con blefaroconjuntivitis purulenta pueden experimentar dolor, sensación de ardor o picazón en el área del margen y el ojo del párpado.
- Formación de una bulla internacional (pincel) alada: en algunos casos de blefaroconjuntivitis purulenta, puede ocurrir una formación de burbujas internacional alada, que es un absceso que se forma al borde del párpado. Por lo general, se llena de pus y puede requerir drenaje.
- Posible deterioro visual: en casos de blefaroconjuntivitis purulenta severa y prolongada, especialmente en ausencia de tratamiento adecuado, puede ocurrir un deterioro visual debido a complicaciones o infección por la raíz corneal.
- Tratamiento: el tratamiento de la blefaroconjuntivitis purulenta generalmente incluye el uso de medicamentos tópicos antibióticos en forma de gotas o ungüentos para los ojos, la aplicación de compresas cálidas para aliviar la hinchazón y reducir la inflamación, y los procedimientos higiénicos para limpiar los párpados y eliminar la descarga purulenta.
Meibomian blepharoconjuntivitis.
Es una condición inflamatoria que afecta las glándulas meibomianas (sebáceas) en los márgenes del párpado superior e inferior, así como en la conjuntiva. Esta afección a menudo va acompañada de afecciones como dermatitis seborreica, rosácea o blefaritis crónica. Estas son las principales características de la blefaroconjuntivitis meibomiana:
- Enfermedad de la glándula meibomiana: la blefaroconjuntivitis meibomiana se caracteriza por la inflamación de las glándulas meibomianas, que secretan una secreción aceitosa necesaria para proteger e hidratar el ojo.
- Quistes y comedones: la inflamación de las glándulas meibomianas puede conducir a la formación de quistes y comedones (bloqueo de los conductos de salida de las glándulas meibomianas). Esto puede causar bloqueo del flujo de secreción y secreción reducida.
- Síntomas: los síntomas de la blefaroconjuntivitis meibomiana pueden incluir una sensación de arena o un cuerpo extraño en el ojo, ardor, picazón, enrojecimiento de los márgenes del párpado e hinchazón. En algunos casos, puede ocurrir una mayor producción de lágrimas o síntomas de irritación ocular.
- Exacerbaciones recurrentes: la blefaroconjuntivitis meibomiana es a menudo una condición crónica con períodos de exacerbaciones y reducción de síntomas.
- Tratamiento integral: el tratamiento para la blepharoconjuntivitis meibomiana a menudo incluye aplicar compresas cálidas para ablandar y licuar el aceite en las glándulas meibomianas, masajear los márgenes de los párpados para aliviar los bloqueos y estimular la liberación de la secreción grasa, aplicar medicamentos topicales (como las gotas o las páramos) para reducir la inflamación y combatir las infecciones, y la secreción regular de hyelides.
- Condiciones asociadas: la blefaroconjuntivitis meibomiana a menudo se asocia con otras acondiciones como la dermatitis seborreica, la rosácea o la desmodecosis.
- Consejo del médico: si se sospecha que se sospecha la blefaroconjuntivitis meibomiana, es importante ver a un oftalmólogo u especialista oftálmico para la evaluación y el tratamiento efectivo.
Meibomita
Es una enfermedad inflamatoria de las glándulas meibomianas, que se encuentran en los párpados del ojo. Estas glándulas secretan una secreción aceitosa que ayuda a lubricar la superficie del ojo y evitar que se evapore el líquido lagrimal. La inflamación de las glándulas meibomianas puede ser causada por una variedad de factores, incluida la infección, el bloqueo de los conductos de salida de las glándulas y características anatómicas.
Las características de la meibomita incluyen:
- Hinchazón y enrojecimiento del párpado: la enfermedad generalmente se acompaña de hinchazón y enrojecimiento en el área del párpado, especialmente en el margen basal.
- Dolor: las glándulas meibomianas inflamadas pueden ser dolorosas cuando se tocan o presionan.
- Enrojecimiento del margen del párpado: la inflamación puede conducir al enrojecimiento del margen del párpado, lo que a veces causa molestias y picazón.
- Secretación: a veces se puede secretar una secreción amarillenta o blanquecina de las glándulas Meibomianas, especialmente cuando se presiona el párpado.
- Formación de Chalazion: en casos de meibomitis prolongada e inadecuada, puede desarrollarse un qualazión, un quiste más grande que se forma a partir de la glándula meibomiana.
- Moltura al parpadear: algunos pacientes pueden experimentar molestias o dolor cuando parpadean debido a la inflamación de las glándulas meibomianas.
El tratamiento para la meibomitis generalmente implica procedimientos higiénicos como la aplicación de compresas tibias y el masaje de párpados, así como tomar gotas u ungüentos antiinflamatorios o antibióticos.
Chalación
Un chalazion es una enfermedad inflamatoria de la glándula meibomiana, que se manifiesta mediante la formación de un quiste en el párpado superior o inferior. Estas son las principales características de un Chalazion:
- Formación del quiste: un Chalazion generalmente comienza con la formación de una pequeña masa o bulto en el borde del párpado superior o inferior. Puede ser doloroso o incómodo de tocar.
- Desarrollo lento: un Chalazion puede desarrollarse lentamente con el tiempo. El quiste puede ser pequeño e indoloro al principio, pero a medida que crece, puede volverse más palpable.
- Rojo e hinchazón: puede haber enrojecimiento e hinchazón alrededor de un quiste formado, especialmente si aumenta la inflamación.
- Secretación: la grasa puede acumularse dentro del quiste, que a veces puede salir como una secreción aceitosa.
- Moltura de migración: dependiendo del tamaño y la ubicación del quiste, puede causar incomodidad cuando el párpado superior o inferior migra, especialmente cuando se masajea o presiona.
- Posible formación de cicatrices: si un chalazion persiste durante un largo período de tiempo o si se repite, el tejido cicatricial puede desarrollarse en el área del párpado.
- Raramente infectado: un Chalazion no generalmente se infecta, pero en casos raros puede convertirse en una fuente de infección, especialmente si se abre o se daña por sí solo.
Un Chalazion puede resolverse por sí solo, pero si es duradero, recurrente o significativamente incómodo, se recomienda ver a un oftalmólogo para la evaluación y el tratamiento. El tratamiento puede incluir la aplicación de compresas cálidas, masaje de párpados, aplicación de medicamentos tópicos o, en algunos casos, la eliminación quirúrgica del quiste.
Complicaciones y consecuencias
La blefaroconjuntivitis puede ir acompañada de consecuencias y complicaciones desfavorables, especialmente en ausencia de un tratamiento adecuado, o si se trata de manera incompleta. Como las principales complicaciones deben considerarse queratitis, que es una enfermedad en la que se desarrolla la inflamación de la córnea del ojo. En ausencia de tratamiento, la visión disminuye gradualmente, hay una nube de la córnea. Entre las complicaciones más peligrosas, se debe atribuir la conjuntivitis angular. Esta enfermedad, cuyo signo específico es la inflamación de la membrana mucosa del ojo, la capa vascular ubicada debajo de la conjuntiva. En casos raros, se pueden desarrollar tumores del ojo, la capa vascular. El nervio ocular puede verse afectado, que a menudo termina en la necrosis tisular y la ceguera.
Diagnostico Blefaroconjuntivitis
La base para diagnosticar cualquier enfermedad ocular es un examen oftalmológico. Se lleva a cabo en la oficina de un oftalmólogo, utilizando equipos e instrumentos especiales. En el proceso de examen, evalúe visualmente la condición de las membranas mucosas del ojo, sus estructuras visibles, la condición de los párpados, la vasculatura, tenga en cuenta los procesos inflamatorios, traumáticos, distóficos, otros cambios. Es obligatorio examinar el fondo del ojo con la ayuda de equipos especiales (equipo, espacio oscuro, lupas, lentes, son necesarias lentes). Puede ser necesario verificar la visión utilizando métodos estándar. Existen muchos otros métodos de examen ocular, que se utilizan en las condiciones de clínicas y departamentos especializados en caso de indicaciones para un examen adicional.
Diagnóstico de laboratorio
En oftalmología, se utilizan principalmente métodos microbiológicos (bacteriológicos, virológicos), inmunológicos, serológicos, inmunohistoquímicos. Se usan cuando hay indicaciones y sospecha de patologías bacterianas, virales e inmunológicas, desarrollo de procesos oncológicos en el área de los ojos. En cuanto a los métodos estándar, como los análisis de sangre clínica, el análisis de orina, el análisis fecal, los estudios bioquímicos e inmunológicos, a menudo también se necesitan. Pero son efectivos e informativos principalmente en procesos inflamatorios y bacterianos, con una disminución de la inmunidad, incluida la inmunidad local. Estos análisis le permiten evaluar la imagen general de la patología, evaluar qué es exactamente perturbado en el cuerpo, le permite asumir la causa del proceso patológico, su gravedad, le permite evaluar la efectividad del tratamiento, los procesos en la dinámica, predecir la duración y los resultados del tratamiento. Por ejemplo, un cambio de fórmula leucocítica que indica el desarrollo de infección viral bacteriana sugiere que el proceso inflamatorio en los ojos es consecuencia de los trastornos generales en el cuerpo, que surge en el fondo de la activación de la microflora bacteriana viral. Entonces se puede requerir un examen oftalmológico altamente específico para aclarar los datos.
Los análisis específicos utilizados en la oftalmología incluyen el estudio de secreciones oculares, rasguños y manchas de la membrana mucosa del ojo, el párpado, el estudio de las lágrimas, el agua de descarga, las pestañas, las secreciones purulentas, los estudios exudados, histológicos de las muestras de tejidos.
Diagnóstico instrumental
Se utilizan varios tipos de equipos para evaluar el estado del fondo del ojo, la estructura de los tejidos, las membranas mucosas del ojo, para examinar la vasculatura del ojo, para detectar la reacción a un estímulo particular. Con la ayuda de reactivos especiales, cree este o aquel efecto, en particular, dilatar las pupilas, los vasos de contraste, visualizar la lente u otras estructuras individuales del ojo. Los métodos se utilizan para medir la presión intraocular e intracraneal.
Los métodos instrumentales incluyen métodos que permiten obtener una imagen y evaluar el estado del ojo, o sus estructuras individuales en las estadísticas o en la dinámica. Ciertos métodos permiten registrar cambios que ocurren en el ojo en un estado normal, en reposo, al realizar ciertas acciones. Puede analizar los movimientos oculares, la contracción muscular, la reacción de la pupila a la luz, la oscuridad, la introducción de productos químicos, el contraste. También existen numerosos métodos para evaluar la actividad funcional no solo del sistema sensorial visual, sino también de los elementos conductores, incluido el nervio óptico, el arco reflejo, así como las partes relevantes del cerebro responsables del procesamiento de señales visuales.
Diagnóstico diferencial
La base del diagnóstico diferencial es la necesidad de diferenciar entre diferentes afecciones y enfermedades que desarrollan síntomas similares. En primer lugar, es necesario diferenciar la blefaroconjuntivitis de otras enfermedades bacterianas y virales. Es importante excluir cambios malignos, degenerativos y distróficos en las estructuras básicas del ojo. Es importante diferenciar la blefaroconjuntivitis de la blefaritis adecuada, la conjuntivitis, la queratitis, la queratoconjuntivitis, las patologías angulares. Si es necesario, el médico recetará consultas especializadas adicionales, así como métodos de investigación auxiliares (laboratorio, instrumental).
Un procedimiento popular es el examen de la descarga ocular, mostrará la naturaleza del proceso inflamatorio, que determina en gran medida un tratamiento adicional. Para el estudio, en condiciones estériles especiales, se toma una pequeña cantidad de desprendimiento de membrana mucosa (hisopo de la superficie conjuntival). Luego, el material está empaquetado estéril y de conformidad con todas las condiciones necesarias de transporte, entregada para su posterior estudio en el laboratorio, donde se evalúa.
Se lleva a cabo un examen virológico más bacteriológico, lo que permite identificar la causa de la blefaroconjuntivitis. Por lo tanto, en el proceso inflamatorio de origen bacteriano, la bacteria correspondiente, que es el agente causal de la enfermedad, se aislará e identificará. Con un proceso viral, el virus está aislado, se dan sus características cuantitativas y cualitativas. Además, es posible seleccionar un fármaco antiséptico efectivo, seleccionar su dosis, concentración, que tendrá el efecto deseado.
El diagnóstico diferencial entre la blefaroconjuntivitis y otras afecciones oculares implica considerar los diversos signos clínicos y características de cada afección. Así es como puede hacer un diagnóstico diferencial entre blefaroconjuntivitis y estas afecciones:
-
- La iridociclitis es una inflamación del iris y el cuerpo ciliar.
- Los principales síntomas incluyen dolor ocular, fotofobia, enrojecimiento del ojo y visión borrosa.
- La diferenciación se realiza mediante oftalmoscopia y evaluación de cambios inflamatorios dentro del ojo.
-
- La queratoconjuntivitis es una inflamación de la córnea y la conjuntiva, a menudo causada por una reacción alérgica.
- Los síntomas incluyen enrojecimiento, picazón, desgarro y una sensación de arena en los ojos.
- La diferenciación se realiza evaluando la córnea utilizando técnicas especializadas como la tomografía láser de escaneo (OCT) o la angiografía de fluoresceína.
Conjuntivitis angular:
- La conjuntivitis angular se caracteriza por la inflamación en las esquinas de los ojos, a menudo causada por la infección bacteriana o la dermatitis seborreica.
- Los principales síntomas incluyen enrojecimiento, hinchazón y secreción mucomonúrica de las esquinas de los ojos.
- La diferenciación puede basarse en la naturaleza de la descarga y el resultado del análisis bacteriológico.
-
- La blefaritis es una inflamación del margen del párpado, generalmente causada por una infección bacteriana o demodectois.
- Los síntomas incluyen escalas de enrojecimiento, picazón, irritación y separación aceitosa en el margen basal de los párpados.
- La diferenciación puede incluir la evaluación del margen del párpado, el tipo de secreción y la respuesta al tratamiento.
-
- La queratitis es una inflamación de la córnea que puede ser causada por infección, trauma, alergias u otras causas.
- Los principales síntomas incluyen dolor ocular, visión borrosa, fotofobia y enrojecimiento corneal.
- La diferenciación incluye la evaluación de la naturaleza de la inflamación corneal, los resultados de las pruebas bacteriológicas y virológicas, y la respuesta al tratamiento con antibióticos.
Si hay dudas o incertidumbre sobre el diagnóstico, es importante ver a un oftalmólogo experimentado para una evaluación y tratamiento adicionales.
¿A quién contactar?
Tratamiento Blefaroconjuntivitis
El tratamiento para la blefaroconjuntivitis puede involucrar varios métodos y pasos que varían según la causa y la gravedad de la afección. Aquí están los principios y pasos de tratamiento generales que se pueden aplicar:
- Limpieza e higiene: el primer paso en el tratamiento es limpiar los párpados y los párpados de los ojos. Esto puede incluir el uso de compresas calientes para suavizar las costras y separarlas de los bordes de los párpados, y usar productos higiénicos para eliminar el aceite, el maquillaje y otros contaminantes de la piel del párpado.
- Aplicación de compresas: las compresas calientes pueden ayudar a aliviar la inflamación, reducir la hinchazón y mejorar el flujo de frotis. Esto se puede hacer con una toallita cálida y húmeda o máscaras para los ojos al calor especial.
- Tratamiento de la infección: si la blefaroconjuntivitis es causada por una infección bacteriana, su médico puede recetar antibióticos en forma de gotas o ungüentos tópicos que se aplican a los bordes de los párpados.
- Uso de gotas antiinfecciosas y antiinflamatorias: además de los antibióticos, se pueden recomendar gotas que contengan antisépticos y/o componentes antiinflamatorios para aliviar la inflamación y la picazón.
- Eliminación de irritantes mecánicos: si la blefaroconjuntivitis es causada por alergias o irritación, es importante identificar y evitar el contacto con alérgenos o irritantes.
- Tratamiento de las afecciones asociadas: si la blefaroconjuntivitis es un síntoma de otra afección como la dermatitis seborreica o la rosácea, tratar la afección subyacente también puede ayudar a mejorar la salud ocular.
- Corrección del equilibrio hormonal: en el caso de la blefaroconjuntivitis se asocia con el desequilibrio hormonal, como puede ser el caso de la rosácea, también se puede recomendar el uso de remedios hormonales.
- Revueltos regulares: una vez que ha comenzado el tratamiento, es importante monitorear sus ojos regularmente y realizar chequeos con su oftalmólogo o médico general.
Prevención
La base de la prevención es el mantenimiento de la inmunidad normal, el estado normal de las membranas mucosas, microflora, para detener los focos de infección. Es importante observar las reglas de higiene. No está permitido meterse en el ojo, el agua sucia, el sudor, no debe estar al ojo con manos sucias, objetos, incluso si algo llegó allí. Para mantener el estado normal del cuerpo, requiere una dieta nutritiva, el cumplimiento del régimen del día, el trabajo y el descanso, el consumo suficiente de vitaminas, especialmente la vitamina A. Es importante dejar sus ojos descansar, especialmente si el trabajo está asociado con una fusión ocular constante (impulsores, trabajo en una computadora, con un microscopio). Es necesario relajar periódicamente los ojos durante todo el día. Para hacer esto, hay ejercicios especiales, complejos de gimnasia para los ojos. También es necesario simplemente realizar ejercicios de relajación, incluidos trataka, meditación, contemplación, concentración, mirando a la oscuridad, concentrarse en un objeto estacionario o luminoso. Todas estas son técnicas especializadas para mantener los ojos saludables. Además, es necesario que los alimentos sean ricos en cetatinoides (vitamina A). Es importante consumir suficientes fluidos.
Pronóstico
Si ve a un médico a tiempo, tome las medidas necesarias: el pronóstico puede ser favorable. En otros casos, si no sigue las recomendaciones del médico, no trata ni trata incorrectamente: la blefaroconjuntivitis es grave y puede terminar con varias complicaciones, hasta la sepsis y la pérdida completa de visión e incluso el ojo en sí.

