Experto médico del artículo
Nuevos artículos
Manchas rojas en las palmas: hígado, alergias, vasos sanguíneos y otras causas
Última actualización: 10.03.2026

Seguimos estrictas normas de abastecimiento y solo enlazamos a sitios web médicos de confianza, instituciones de investigación académica y, siempre que sea posible, a estudios médicos revisados por pares. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios.
Si considera que algún contenido es inexacto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Enter.
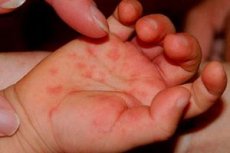
Las manchas rojas en las palmas de las manos pueden indicar diversas afecciones. Para algunas personas, se trata de un eritema palmar indoloro o una dilatación de los capilares superficiales. Para otras, podría tratarse de una dermatitis inflamatoria, una infección fúngica, psoriasis palmar, una erupción viral, una inflamación vascular o la manifestación de una enfermedad sistémica. Externamente, todas estas afecciones pueden comenzar con el mismo síntoma: enrojecimiento, por lo que es imposible extraer una conclusión definitiva basándose en una sola foto o en la palabra "manchas". [1]
Si el enrojecimiento es simétrico, cálido al tacto y no produce picazón ni dolor, lo primero que se piensa suele ser un eritema palmar. Puede ser una variante normal, especialmente en casos congénitos o durante el embarazo, pero también se presenta con enfermedades hepáticas, disfunción tiroidea, diabetes, enfermedades autoinmunes y ciertos medicamentos. Por lo tanto, el enrojecimiento de las palmas por sí solo no indica necesariamente una enfermedad hepática, aunque esta explicación común es bastante común. [2]
Si las manchas se acompañan de picazón, ardor, sequedad, descamación, ampollas o grietas dolorosas, es mucho más probable que se trate de una afección inflamatoria de la piel. La dermatitis de contacto irritativa, la dermatitis de contacto alérgica y diversas formas de eccema, incluido el eccema dishidrótico, son especialmente comunes en las manos. Estas afecciones son más comunes en personas que trabajan mucho con las manos, se las lavan con frecuencia y están expuestas a detergentes, guantes, tintes, desinfectantes o al frío. [3]
Una complicación particular es que la psoriasis palmar y la infección fúngica de las manos pueden parecerse mucho al eccema. La psoriasis suele producir zonas más definidas, simétricas, rojas, secas y engrosadas, con grietas profundas. La infección fúngica, en cambio, suele afectar una mano, es asimétrica, puede tener un borde elevado, puede estar asociada con hongos en las uñas o los pies y se confirma mediante microscopía y cultivo de raspados. [4]
Finalmente, existen causas que no deben ignorarse debido a su potencial peligro. Estas incluyen la sífilis secundaria con erupciones en las palmas y plantas de los pies, la enfermedad de manos, pies y boca, la vasculitis cutánea, las reacciones alérgicas graves y la infección meningocócica con petequias o púrpura. Por lo tanto, el médico se preocupa no solo por las palmas de las manos, sino también por la temperatura del paciente, su bienestar general, la presencia de úlceras bucales, dolor, hinchazón, dificultad para respirar, una erupción que no desaparece y síntomas sistémicos. [5]
Tabla 1. ¿Qué se esconde con mayor frecuencia detrás de las manchas rojas en las palmas?
| Apariencia y quejas | ¿Qué es más probable? |
|---|---|
| Enrojecimiento simétrico sin picor ni dolor. | Eritema palmar |
| Picazón, sequedad, grietas, contacto con agua y productos químicos. | Dermatitis de contacto o eczema |
| Pequeñas ampollas profundas, picazón intensa. | Eccema dishidrótico |
| 1 mano afectada, descamación, borde de la lesión, hongos en las uñas o los pies | Infección por hongos en la mano |
| Áreas engrosadas de color rojo claro, grietas, simetría. | Psoriasis palmar |
| Erupción con fiebre, úlceras en la boca, lesiones en las plantas de los pies. | Infección viral o sífilis |
| Manchas que no desaparecen, púrpura, malestar marcado | Vasculitis o infección grave |
El resumen de la tabla se basa en la literatura actual sobre dermatología y enfermedades infecciosas sobre eritema palmar, dermatitis, eczema dishidrótico, psoriasis, infección fúngica, sífilis, enfermedad de manos, pies y boca y vasculitis.[6]
Las principales causas de las manchas rojas en las palmas
El eritema palmar es una de las causas más conocidas. Se presenta como enrojecimiento en la zona del pulgar y el meñique, que a veces se extiende a los demás dedos. Disminuye con la presión, puede empeorar con el calor y no suele causar dolor ni picazón. Esta afección puede ser primaria, es decir, sin una causa subyacente grave, pero también puede ser secundaria, causada por enfermedades hepáticas, enfermedades autoinmunes, tirotoxicosis, diabetes, ciertas infecciones, tabaquismo y medicamentos. [7]
La dermatitis de contacto es una de las causas más comunes de manchas, ardor y grietas en las manos. La dermatitis irritativa se produce debido al daño directo a la barrera cutánea causado por el agua, el jabón, los antisépticos, los disolventes, los productos químicos domésticos y el lavado frecuente de manos. La dermatitis alérgica se asocia con una reacción inmunitaria a una sustancia específica, como fragancias, conservantes, metales, caucho, tintes o productos químicos ocupacionales. En ambos casos, las manchas pueden enrojecerse, descamarse, supurar, agrietarse y tardar mucho en sanar. [8]
El eccema dishidrótico suele presentarse de forma diferente. Se caracteriza por picazón intensa, recurrencia y pequeñas ampollas profundas en las palmas de las manos, los laterales de los dedos y, a menudo, en las plantas de los pies. Tras la fase aguda, las ampollas se secan, se descaman y, con brotes repetidos, se desarrolla sequedad crónica y agrietamiento. Esta afección suele agravarse con el calor, la sudoración y el estrés emocional, y en ocasiones puede enmascarar o combinarse con erupciones alérgicas de contacto. [9]
La infección fúngica de la mano, o tiña del carpo, es importante porque a menudo se trata como eccema, lo que solo empeora la afección. Los síntomas más característicos son una mano afectada, asimetría y aumento de las marcas cutáneas con descamación superficial blanquecina, que a veces afecta la palma, el dorso de la mano y las uñas adyacentes. En la forma vesicular, es posible que se presente picazón y ardor. La confirmación suele obtenerse mediante microscopía y cultivo de raspado, ya que el hongo puede tener un aspecto muy similar a la dermatitis. [10]
La psoriasis palmar suele presentarse como placas rojas, secas y engrosadas con bordes definidos y grietas profundas y dolorosas. Las lesiones suelen ser simétricas y afectar ambas palmas, y un examen más detallado puede revelar cambios psoriásicos en las uñas o placas en otras zonas del cuerpo. El diagnóstico a veces se complica por el hecho de que la psoriasis palmar puede parecerse a un eccema crónico o a una infección fúngica, por lo que el médico debe confirmar o descartar estas afecciones. [11]
Las causas infecciosas y vasculares son menos comunes, pero particularmente significativas. La enfermedad de manos, pies y boca suele presentarse con fiebre, lesiones dolorosas en la boca y sarpullido en manos y pies. En la sífilis secundaria, el sarpullido suele aparecer en las palmas de las manos y las plantas de los pies y puede estar asociado con lesiones mucosas. En la vasculitis, el sarpullido puede presentarse como púrpura palpable, petequias, nódulos u otras lesiones vasculares. En las reacciones alérgicas graves y las infecciones meningocócicas, las manchas o el sarpullido se convierten en parte de una situación de emergencia, caracterizada por hinchazón, dificultad respiratoria, deterioro agudo del estado, fiebre alta y lesiones que no desaparecen. [12]
Tabla 2. Razones y diferencias clave
| Causa | ¿Qué es típico? |
|---|---|
| Eritema palmar | Simetría, ausencia de picor y dolor, posible conexión con el hígado, embarazo, condiciones hormonales y autoinmunes. |
| Dermatitis de contacto irritante | Lavado frecuente de manos, desinfectantes, productos químicos domésticos y profesionales, sequedad, ardor, grietas. |
| Dermatitis alérgica de contacto | Recurrencia tras el contacto con una sustancia específica, necesidad de buscar un alérgeno |
| Eccema dishidrótico | Pequeñas ampollas profundas, picazón intensa, recurrencias. |
| Infección por hongos en la mano | A menudo 1 mano, asimetría, descamación, borde elevado, posible hongo en las uñas. |
| Psoriasis palmar | Límites claros, engrosamiento de la piel, simetría, grietas dolorosas. |
| Sífilis secundaria | Erupción en las palmas de las manos y las plantas de los pies, posibles cambios en las membranas mucosas. |
| Enfermedad de manos, pies y boca | Temperatura, sarpullido en manos y pies, elementos dolorosos en la boca. |
| Vasculitis | Púrpura, petequias, posibles síntomas sistémicos. |
En la tabla se resumen las características distintivas clínicamente más útiles que se utilizan con más frecuencia en la evaluación inicial de dicho síntoma.[13]
Diagnóstico
Un diagnóstico adecuado no comienza con un análisis de sangre, sino con una entrevista detallada. Es importante considerar cuándo aparecieron las manchas, si se usaron nuevas cremas, antisépticos, guantes, productos químicos domésticos, si se trabajó con agua, si se usaron irritantes ocupacionales, si se tomaron nuevos medicamentos, si hubo contacto sexual con riesgo de infección, si hubo fiebre, úlceras bucales, picazón, ardor, descamación, grietas, hinchazón y si se extendió a los pies, las uñas u otras zonas de la piel. Incluso en esta etapa, es posible reducir significativamente las causas. [14]
La exploración también proporciona abundante información. El médico evalúa si las lesiones están distribuidas simétricamente, si palidecen al presionarlas, si presentan vesículas, supuración, descamación, bordes definidos, piel engrosada, grietas dolorosas, púrpura, signos de infección en uñas y pies, lesiones mucosas y otros marcadores sistémicos. Una erupción petequial o purpúrica que no palidece, especialmente asociada con fiebre y malestar general, siempre requiere mucha más atención que un simple eritema palmar simétrico y asintomático. [15]
Si la presentación se asemeja a un eritema palmar, el diagnóstico se centra menos en la piel en sí y más en identificar la causa subyacente. DermNet recomienda una evaluación básica, que incluye antecedentes y exploración física, hemograma completo, pruebas de función hepática, nitrógeno ureico y creatinina, serología para hepatitis B y C, ferritina, glucosa en ayunas, hormona estimulante de la tiroides y radiografía de tórax. Dependiendo de la presentación clínica, podrían ser necesarias pruebas adicionales. [16]
Si la afección se asemeja a una dermatitis o eccema, las pruebas epicutáneas se convierten en una herramienta importante, especialmente cuando la causa no está clara o la erupción no responde al tratamiento tópico convencional. Si se sospecha la presencia de un hongo, es obligatorio realizar un raspado y un examen micológico. Si el médico sospecha psoriasis palmar, el diagnóstico suele realizarse clínicamente y se utilizan raspados para descartar una infección fúngica; rara vez se requiere una biopsia de piel. Este enfoque evita el tratamiento a ciegas. [17]
Una situación especial es la combinación de una erupción cutánea con signos de urgencia. Si una persona presenta hinchazón de labios, lengua o garganta, sibilancias, dificultad para respirar, urticaria grave, confusión, fiebre alta, rigidez de nuca, debilidad intensa o una erupción purpúrica que no desaparece, el diagnóstico debe realizarse en un entorno de urgencia. En estas situaciones, la prioridad no es la precisión de las pruebas diagnósticas, sino la rapidez para descartar anafilaxia, infección grave o vasculitis sistémica. [18]
Tabla 3. Qué exámenes pueden ser necesarios
| Situación | Lo que suele ayudar |
|---|---|
| Sospecha de eritema palmar | Hemograma completo, pruebas de función hepática, creatinina, glucosa, hormona estimulante de la tiroides, serología de hepatitis. |
| Sospecha de dermatitis de contacto | Historial de contactos detallado, pruebas epicutáneas |
| Sospecha de infección por hongos | Raspado de piel, microscopía, cultivo. |
| Sospecha de psoriasis | Examen de toda la piel y uñas, exclusión de hongos, raramente biopsia. |
| Sospecha de infección | Examen de las mucosas, evaluación de la temperatura y, si está indicado, pruebas serológicas y otras pruebas infecciosas. |
| Sospecha de vasculitis | Examen de elementos vasculares, pruebas de afectación sistémica, a veces biopsia de piel. |
| Señales de una emergencia | Evaluación de emergencia de los signos vitales y causas de erupción cutánea grave |
Este régimen se basa en las pautas dermatológicas actuales para eritema palmar, dermatitis, infección fúngica, psoriasis y vasculitis.[19]
Tratamiento
La regla principal para tratar las manchas rojas en las palmas de las manos es tratar la causa subyacente, no el enrojecimiento en sí. Manchas del mismo color requieren enfoques completamente diferentes. Lo que alivia el eccema puede empeorar una infección fúngica. Lo que parece una "alergia" a veces puede resultar ser sífilis o vasculitis. Por lo tanto, el tratamiento adecuado comienza tras una evaluación clínica y, en caso de duda, tras pruebas confirmatorias. [20]
El eritema palmar primario no requiere tratamiento específico. Si se sospecha una forma secundaria, el médico identifica y trata la afección subyacente. Si se sospecha una causa relacionada con medicamentos, se reevalúa la medicación. Es importante comprender que incluso el tratamiento exitoso de la afección primaria no siempre elimina de inmediato el enrojecimiento palmar, ya que la reacción vascular puede persistir durante algún tiempo. [21]
Para la dermatitis de contacto y el eccema crónico, el tratamiento principal consiste en evitar el contacto con irritantes o alérgenos y restaurar la barrera cutánea. La Asociación Británica de Dermatólogos recomienda el uso regular de emolientes, evitar los jabones fuertes, usar guantes protectores al entrar en contacto con agua y productos químicos y, si es necesario, corticosteroides tópicos. A menudo se requieren tratamientos tópicos más fuertes para las palmas de las manos, ya que la piel en estas zonas es más gruesa que en otras. En algunos casos, también se utilizan inhibidores de la calcineurina como opción no esteroidea. [22]
Para el eccema dishidrótico, es fundamental eliminar los desencadenantes, mantener una hidratación cutánea constante y aplicar un tratamiento antiinflamatorio. DermNet señala que se suelen utilizar corticosteroides tópicos potentes, inhibidores de la calcineurina, emolientes y, en ciertas situaciones, tratamientos dirigidos a la hiperhidrosis. En brotes graves, se pueden utilizar ciclos cortos de corticosteroides sistémicos, fototerapia y medicamentos de segunda línea, pero estos tratamientos requieren supervisión especializada. [23]
Para una infección fúngica en la mano, el tratamiento debe ser antifúngico. En casos leves, se utilizan antifúngicos tópicos. Si no hay respuesta o la infección es grave, pueden requerirse medicamentos sistémicos como terbinafina o itraconazol. Es fundamental revisar las uñas y los pies, ya que a menudo se convierten en un reservorio persistente de infección y causan recaídas. [24]
Para la psoriasis palmar, el tratamiento suele ser escalonado. En las primeras etapas, se utilizan emolientes densos, queratolíticos con urea o ácido salicílico y corticosteroides tópicos potentes, a veces bajo oclusión. DermNet describe un tratamiento inicial diario de 2 a 4 semanas, seguido de un régimen de mantenimiento varios días a la semana para reducir el riesgo de efectos adversos. Para las formas más graves y persistentes, se considera la fototerapia y el tratamiento sistémico, y las recomendaciones de la Academia Americana de Dermatología para la psoriasis grave incluyen metotrexato, ciclosporina, acitretina y otras opciones sistémicas bajo indicaciones estrictas. [25]
Si las manchas se asocian a una infección o un proceso sistémico, el enfoque cambia radicalmente. En el caso de la sífilis secundaria, es necesario el tratamiento estándar por parte de un especialista. Las llagas en manos, pies y boca suelen tratarse sintomáticamente, ya que la mayoría de los niños presentan un caso leve y se resuelven en un plazo de 7 a 10 días. En el caso de la vasculitis, el tratamiento depende de la gravedad y de si la afección se limita a la piel o afecta a los órganos internos. En caso de anafilaxia y sospecha de infección meningocócica, no se recomienda el tratamiento domiciliario; se requiere atención de urgencia. [26]
Tabla 4. Tratamiento según la causa
| Causa | Tácticas básicas |
|---|---|
| Eritema palmar primario | Observación, no requiere tratamiento |
| Eritema palmar secundario | Búsqueda y corrección de la enfermedad subyacente o factor farmacológico |
| Dermatitis de contacto | Eliminación del irritante o alérgeno, emolientes, cuidado suave, terapia antiinflamatoria tópica. |
| Eccema dishidrótico | Eliminación de desencadenantes, hidratación de la piel, corticosteroides tópicos y, en casos graves, tratamiento por un dermatólogo. |
| Infección por hongos en la mano | Antifúngicos tópicos o sistémicos después de la confirmación del diagnóstico. |
| Psoriasis palmar | Emolientes, queratolíticos, corticosteroides tópicos potentes, fototerapia o agentes sistémicos en casos graves. |
| Sífilis secundaria | Tratamiento específico por un especialista |
| Vasculitis | Depende de la forma y gravedad, a veces se requiere terapia sistémica. |
| Anafilaxia e infección grave | Atención médica de emergencia |
La tabla refleja la diferencia fundamental en las tácticas para diferentes causas del mismo síntoma. [27]
¿Cuándo se necesita ayuda urgente, cómo prevenir las recaídas y qué esperar a continuación?
Se requiere atención urgente cuando las manchas rojas en las palmas de las manos son solo una parte de un problema más grave. Son especialmente preocupantes las manchas que no desaparecen o que se asemejan a petequias y púrpura, la fiebre alta, la debilidad intensa, la confusión, la rigidez del cuello, los vómitos, la bajada de la presión arterial y las manos y los pies fríos. Según los Centros para el Control y la Prevención de Enfermedades de EE. UU., la infección meningocócica puede progresar muy rápidamente y ser potencialmente mortal. [28]
También es necesaria una evaluación urgente ante signos de una reacción alérgica grave. Estos incluyen sarpullido repentino, con picazón e inflamación, hinchazón de labios, lengua o garganta, respiración ruidosa, sibilancias, dificultad para respirar, debilidad y empeoramiento del estado general. El Servicio Nacional de Salud del Reino Unido clasifica explícitamente estos síntomas como urgentes porque pueden indicar anafilaxia o angioedema, que pueden provocar obstrucción de las vías respiratorias. [29]
Es fundamental consultar a un médico si las manchas persisten durante más de 2 a 4 semanas, reaparecen, se acompañan de descamación y agrietamiento, se extienden a los pies o las uñas, aparecen tras el contacto con productos químicos o guantes, o si la erupción se acompaña de úlceras bucales, inflamación de ganglios linfáticos, dolor articular o antecedentes de actividad sexual inusual. En estas situaciones, es mejor evitar las conjeturas y descartar sistemáticamente eccema, infecciones fúngicas, psoriasis, sífilis y otras causas. [30]
La prevención de recaídas depende en gran medida de la causa subyacente. En el caso de la dermatitis y el eccema, el objetivo principal es proteger la barrera cutánea, utilizando emolientes con frecuencia, sustituyendo los jabones agresivos por otros suaves, limitando el contacto prolongado con el agua y eligiendo los guantes adecuados, a veces con forro de algodón. En el caso de las infecciones fúngicas, es importante tratar no solo las manos, sino también cualquier infección de uñas y pies que las acompañe. En el caso de la psoriasis, son esenciales el control de peso, dejar de fumar, reducir el consumo de alcohol, controlar las enfermedades subyacentes y el tratamiento regular prescrito por un médico. [31]
El pronóstico también depende de la causa. El eritema palmar primario suele ser inofensivo. La dermatitis de contacto y el eccema dishidrótico tienden a reaparecer si no se elimina el desencadenante. Las infecciones fúngicas suelen responder bien al tratamiento una vez confirmado el diagnóstico y completado el tratamiento. La vasculitis cutánea limitada a la piel suele resolverse en semanas o meses, pero cuando se ven afectados órganos internos, el pronóstico se determina por la gravedad del proceso sistémico. Por lo tanto, lo mejor es no tratar las manchas a ciegas, sino determinar su naturaleza lo antes posible. [32]
Tabla 5. Cuándo es urgente y cuándo se necesita atención planificada
| Situación | Táctica |
|---|---|
| Erupción purpúrica o petequial que no desaparece, con fiebre y empeoramiento del estado. | Busque atención de emergencia inmediatamente |
| Sarpullido con dificultad para respirar, hinchazón de la lengua, los labios o la garganta. | Busque atención de emergencia inmediatamente |
| Un niño con una erupción cutánea grave con úlceras en la boca y fiebre alta. | Evaluación urgente en persona |
| Enrojecimiento simétrico persistente sin síntomas. | Visita médica de rutina para descartar eritema palmar secundario |
| Grietas recurrentes con picazón y descamación después del agua, productos químicos o guantes. | Una visita de rutina a un dermatólogo o médico general. |
| 1 mano afectada, descamación, sospecha de hongo | Visita programada con examen micológico |
| Sospecha de sífilis u otra infección | Diagnóstico rápido en persona con un especialista |
Esta tabla resume datos sobre situaciones de emergencia cutáneas e infecciosas y escenarios dermatológicos prácticos.[33]
Tabla 6. Qué ayuda a evitar que las manchas reaparezcan
| Situación | Una medida útil |
|---|---|
| Lavado frecuente de manos y contacto con el agua | Guantes según sea necesario, limpiadores suaves, emolientes varias veces al día. |
| Trabajando con la química | Minimizar el contacto directo, seleccionar guantes protectores |
| Dermatitis alérgica de contacto | Encontrar y eliminar un alérgeno específico |
| Micosis | Tratamiento de pies y uñas cuando estén afectados, adherencia al régimen antimicótico. |
| Soriasis | Cuidados regulares, control de factores de riesgo y seguimiento de las indicaciones del dermatólogo. |
| Erupciones recurrentes poco claras | No se automedique con ungüentos fuertes hasta que se confirme el diagnóstico. |
El contenido de la tabla se basa en recomendaciones para el cuidado de las manos, el tratamiento de la dermatitis de contacto, la infección por hongos y la psoriasis palmar. [34]
Preguntas frecuentes
¿Las manchas rojas en las palmas de las manos siempre indican enfermedad del hígado?
No. La enfermedad hepática es solo una de las causas del eritema palmar. Este enrojecimiento puede ser normal y presentarse durante el embarazo, la tirotoxicosis, la diabetes, enfermedades autoinmunes y la medicación. Por lo tanto, es incorrecto atribuir todos los casos de enrojecimiento de las palmas únicamente al hígado. [35]
Si las manchas son simétricas y no pican, ¿es bueno?
Este cuadro es menos alarmante que una erupción con picazón, supuración o que no desaparece, pero no es motivo de complacencia. El enrojecimiento simétrico, sin picazón ni dolor, es típico del eritema palmar, pero sus formas secundarias requieren investigación. [36]
¿Puedo aplicar ungüento hormonal inmediatamente?
No siempre. Para el eccema y la dermatitis, los corticosteroides tópicos suelen ser realmente necesarios, especialmente en la piel gruesa de las palmas de las manos. Pero si la erupción es causada por una infección fúngica, el uso incontrolado de estos productos puede oscurecer el cuadro y retrasar el tratamiento adecuado. Lo mejor es comprender primero la causa o, al menos, descartar la presencia de hongos. [37]
¿Cómo saber si es un hongo y no un eczema?
Las infecciones fúngicas de la mano suelen afectar una sola mano, son asimétricas, pueden presentar un borde elevado, descamación blanquecina y estar asociadas con hongos en las uñas o los pies. Sin embargo, su apariencia puede confundirse fácilmente, por lo que el raspado y el examen micológico siguen siendo la medida más fiable. [38]
¿Las manchas rojas y ampollas en las palmas de las manos de un niño son necesariamente una alergia?
No. En niños, esto también puede ocurrir con eccema dishidrótico, enfermedad de manos, pies y boca, y otras afecciones virales. Si hay fiebre, llagas en la boca o sarpullido en los pies, las alergias no son la única causa posible. [39]
¿Cuándo son necesarias las pruebas epicutáneas?
Son especialmente útiles cuando se sospecha dermatitis alérgica de contacto, cuando la causa de la erupción es incierta o cuando la terapia tópica convencional no produce el efecto esperado. De esta manera, es posible identificar el alérgeno específico y prevenir eficazmente las recaídas. [40]
¿Se puede confundir la psoriasis palmar con el eczema?
Sí, y este es uno de los problemas prácticos más comunes. La psoriasis palmar a menudo se asemeja a un eccema crónico y, en ocasiones, a una infección fúngica. Las pistas incluyen simetría, bordes definidos, engrosamiento pronunciado de la piel, grietas, cambios en las uñas y posibles lesiones psoriásicas en otras zonas. [41]
¿Es frecuente que aparezcan manchas en las palmas de las manos cuando hay sífilis?
En la sífilis secundaria, la erupción cutánea en las palmas de las manos y las plantas de los pies se considera un signo clásico. Por lo tanto, si la erupción se acompaña de lesiones en las mucosas, inflamación de los ganglios linfáticos o antecedentes médicos, es esencial realizar pruebas de sífilis. [42]
¿Cuándo son las manchas de las palmeras inmediatamente peligrosas?
El peligro es especialmente grave si la erupción no desaparece, aparece con fiebre y se acompaña de un deterioro repentino de la salud, dificultad para respirar, hinchazón de la lengua o la garganta, confusión o debilidad grave. En tal situación, se requiere atención médica inmediata, no comunicación ni automedicación. [43]
¿Es posible eliminar el problema por completo?
En muchos casos, sí, si la causa se identifica y es tratable, como en el caso de una infección fúngica o un alérgeno que pueda eliminarse. Sin embargo, el eccema y la psoriasis suelen ser crónicos y requieren tratamiento en lugar de una cura única. Por lo tanto, un objetivo realista es un diagnóstico preciso, el tratamiento adecuado y la prevención de recaídas. [44]

