Médico experto del artículo.
Nuevos artículos
Meningioma cerebral
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
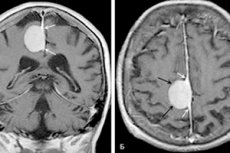
Un tumor bien definido, con forma de herradura o esférico, que se desarrolla en la base de la duramadre se denomina meningioma cerebral. La neoplasia se asemeja a un nódulo peculiar, que a menudo se fusiona con la vaina dural. Puede ser tanto benigno como maligno, y se localiza en cualquier parte del cerebro. Se encuentra con mayor frecuencia en los hemisferios.
El tratamiento de la patología es complejo y combinado: incluye una combinación de radioterapia, radioterapia estereotáctica (cirugía) y resección quirúrgica. [ 1 ]
Epidemiología
En casi nueve de cada diez casos, el meningioma del cerebro es de naturaleza benigna, pero muchos expertos lo clasifican como una formación relativamente maligna debido a su curso desfavorable y a los signos generalizados de compresión de las estructuras cerebrales.
El meningioma verdaderamente maligno es menos común, pero se caracteriza por un curso agresivo y una mayor probabilidad de recurrencia incluso después de la resección quirúrgica.
Con mayor frecuencia, el meningioma del cerebro afecta:
- Los grandes hemisferios cerebrales;
- Una gran abertura occipital;
- La pirámide del hueso temporal;
- Las alas del hueso cuneiforme;
- La escotadura tentorial;
- Seno parasagital;
- El ángulo pontocerebeloso.
En la gran mayoría de los casos, los meningiomas presentan una cápsula. Por lo general, no se forman quistes. El diámetro promedio de la neoplasia varía entre un par de milímetros y 150 milímetros o más.
Cuando el tumor crece hacia las estructuras cerebrales, la presión sobre la sustancia cerebral aumenta con bastante rapidez. Cuando el foco patológico crece hacia los huesos craneales, crece hacia el cráneo, con mayor engrosamiento y distorsión de las estructuras óseas. En ocasiones, la neoplasia crece simultáneamente en todas las direcciones.
En general, los meningiomas representan aproximadamente el 20% de todos los casos de tumores craneales. Se estima que la incidencia de meningiomas cerebrales, específicamente, es de aproximadamente 3 casos por cada cien mil habitantes. Con el paso de los años, el riesgo de desarrollar esta patología aumenta: el pico de la enfermedad se presenta entre los 40 y los 70 años, con una frecuencia ligeramente superior en mujeres que en hombres. En la infancia, se presenta solo en el 1% de todos los tumores pediátricos del sistema nervioso central.
En la mayoría de los casos, los meningiomas cerebrales se presentan de forma aislada. Aproximadamente el 10 % de los pacientes presentan desarrollo múltiple. [ 2 ]
Causas meningiomas cerebrales
En muchos casos, los expertos atribuyen el desarrollo del meningioma cerebral a un defecto genético en el cromosoma 22. Este defecto es particularmente común en pacientes con neurofibromatosis tipo II, una enfermedad hereditaria autosómica dominante.
También existe una correlación confirmada entre la tumorogénesis y los cambios hormonales activos en las mujeres. Se producen cambios hormonales abruptos durante el embarazo, con la llegada de la menopausia, con el cáncer de mama, etc. Se observa que en las mujeres diagnosticadas, los meningiomas aceleran su crecimiento con el inicio del embarazo.
Entre otros factores provocadores, los científicos destacan:
- Traumatismo craneoencefálico (lesión cerebral traumática);
- Exposición a la radiación (radiación ionizante, rayos X);
- Exposición a sustancias venenosas (intoxicación).
No existe una única causa para el desarrollo del proceso tumoral. Los especialistas se inclinan por la teoría de la aparición multifactorial de la patología. [ 3 ]
Factores de riesgo
Los expertos han identificado varios factores que pueden aumentar los riesgos de meningioma cerebral.
- Predisposición hereditaria. La implicación de un defecto en el cromosoma 22 en el posible desarrollo de tumores está científicamente comprobada. Esta alteración se presenta en personas portadoras del gen de la neurofibromatosis, lo que causa una alta probabilidad de meningioma en personas que padecen esta patología hereditaria. Este defecto genético se convierte en un factor en el desarrollo de meningiomas en uno de cada dos pacientes.
- Predisposición a la edad. El meningioma cerebral se diagnostica en el 3% de los pacientes mayores de 50-60 años. La enfermedad es prácticamente infrecuente en niños.
- Sexo femenino. Los cambios hormonales, en particular los que ocurren durante el embarazo o durante el tratamiento del cáncer de mama, pueden afectar el desarrollo del proceso tumoral en el cerebro.
- Influencias negativas externas, como lesiones en la cabeza, efectos de la radiación, intoxicación.
Patogenesia
El meningioma es una neoplasia (generalmente benigna) que se origina en el tejido aracnoendotelial de la duramadre. El foco patológico se forma con mayor frecuencia en la superficie cerebral, pero a veces se encuentra en otras áreas del cerebro. En muchos casos, es latente y puede ser un hallazgo incidental durante una tomografía computarizada o una resonancia magnética.
Bajo la influencia de factores desencadenantes, el meningioma cerebral comienza a crecer de forma expansiva. Se forma una única formación nodular que gradualmente se agranda y presiona las estructuras circundantes, desplazándolas. No se descarta el desarrollo multicéntrico de la neoplasia a partir de múltiples focos.
Según las características macroscópicas, el menigioma presenta una configuración redondeada, a veces en forma de herradura. El nódulo patológico está predominantemente fusionado con la vaina dural, es denso y, en muchos casos, presenta una cápsula. El tamaño de la formación varía desde un par de milímetros hasta 1,5 decímetros o más. El tono de color de la sección focal varía de grisáceo a gris amarillento. Generalmente no se observan inclusiones quísticas.
El meningioma cerebral suele ser benigno y de crecimiento lento. Sin embargo, incluso en este caso, el nido no siempre puede extirparse de forma cualitativa. No se descarta la recurrencia y la malignización del tumor: en tal situación, el nódulo acelera su crecimiento y se propaga a los tejidos circundantes, incluyendo las estructuras cerebrales y óseas. En el contexto de la malignización, las metástasis se propagan por todo el cuerpo.
Síntomas meningiomas cerebrales
El meningioma de pequeño tamaño persiste durante mucho tiempo sin presentar manifestaciones evidentes. Sin embargo, los médicos señalan que, incluso con la aparición de síntomas, es casi imposible diagnosticar el proceso tumoral basándose únicamente en las quejas del paciente: el cuadro clínico es inespecífico. Entre las manifestaciones más comunes se encuentran: dolor de cabeza prolongado, debilidad general, parálisis, discapacidad visual y trastornos del habla.
La especificidad de los síntomas depende de la localización del foco tumoral.
- El meningioma del lóbulo frontal se caracteriza por convulsiones epilépticas recurrentes, dolor en la cabeza, debilidad en brazos y piernas, dificultad para hablar y campo visual limitado.
- El meningioma del lóbulo frontal se caracteriza por frecuentes ataques epilépticos, debilidad en brazos y piernas, dolor en la cabeza, trastornos psicoemocionales, deterioro de las capacidades intelectuales, apatía severa, inestabilidad emocional, temblor y embotamiento afectivo.
- El meningioma de la cresta cuneiforme se manifiesta con abultamiento ocular, discapacidad visual, parálisis oculomotora, convulsiones epilépticas, deterioro de la memoria, alteraciones psicoemocionales y dolor de cabeza.
- El meningioma cerebeloso a menudo se presenta con movimientos erráticos y descoordinados, aumento de la presión intracraneal, trastornos vocales y de deglución.
- Cuando el meningioma se localiza en el ángulo pontocerebeloso, se observan pérdida de audición, debilitamiento de la musculatura facial, mareos, descoordinación y falta de coordinación motora, aumento de la presión intracraneal y trastornos vocales y de deglución.
- Cuando se afectan la silla turca y la fosa olfatoria, a menudo se encuentran anosmia, alteraciones psicoemocionales, trastornos de la memoria y de la función visual, estados de euforia, alteración de la concentración e incontinencia urinaria.
Primeros signos
Debido al crecimiento predominantemente lento de la neoplasia, los síntomas iniciales no se detectan de inmediato, sino solo cuando las estructuras circundantes son comprimidas directamente por el foco tumoral o la inflamación. Los primeros síntomas son inespecíficos. Pueden ser:
- Dolor de cabeza (sordo, constante, opresivo);
- Inestabilidad psicoemocional, cambios bruscos de humor;
- Trastornos del comportamiento;
- Trastornos vestibulares, mareos;
- Deterioro repentino de la visión y la audición;
- Náuseas frecuentes, independientes de la ingesta de alimentos.
Después de un tiempo, el cuadro clínico se amplía. Se presentan:
- Parálisis y paresia (unilateral);
- Disfunción del habla (dificultades con la producción del habla, tartamudez, etc.);
- Convulsiones;
- deterioro mental;
- Deterioro de la memoria;
- Trastornos de coordinación y orientación.
Etapa
Dependiendo del cuadro histológico, el meningioma del cerebro puede tener varios estadios o grados de malignidad:
- El grado I incluye tumores benignos de desarrollo gradual que no se extienden a los tejidos adyacentes. Estos meningiomas se caracterizan por una evolución relativamente favorable y no tienden a recidivar. Se presentan en el 80-90% de los casos. Los meningiomas benignos se clasifican según su estructura celular. Así, las neoplasias son: meningotelial, fibrosa, mixta, angiomatosa, psamomatosa, microquística, secretora, luminal, metaplásica, cordoidal e impoplasmocítica.
- El grado II incluye focos atípicos caracterizados por un desarrollo más agresivo y tendencia a la recurrencia. En algunos casos, se observa crecimiento infiltrativo en el tejido cerebral. Los meningiomas de segundo grado, a su vez, son atípicos, cordoidales y luminales. Estas neoplasias se presentan en aproximadamente el 18 % de los casos.
- El grado III incluye meningiomas malignos de tres categorías: papilares, anaplásicos y rabdoides. Todos se caracterizan por una evolución agresiva con crecimiento infiltrativo, metástasis y una alta incidencia de recurrencia. Sin embargo, estos focos son relativamente raros: aproximadamente el 2% de los casos.
Formas
Según las manifestaciones locales el meningioma del cerebro se puede dividir en los siguientes tipos:
- El meningioma de la hoz es un nido que se origina en la apófisis falciforme. El cuadro clínico se caracteriza por convulsiones (epilepsia), posible parálisis de las extremidades y disfunción de los órganos pélvicos.
- Meningioma atípico correspondiente a malignidad grado 2. Se caracteriza por síntomas neurológicos y crecimiento rápido.
- El meningioma anaplásico es un nódulo patológico maligno.
- Neoplasia petrificada: se manifiesta por una fuerte sensación de fatiga, debilidad en las extremidades, mareos.
- Neoplasia parasagital: se acompaña de convulsiones, parestesias, hipertensión intracraneal.
- Las lesiones del lóbulo frontal se caracterizan por trastornos mentales y emocionales, alteración de la concentración, alucinaciones y estados depresivos.
- Tumor de la zona temporal convexital: se manifiesta por trastornos auditivos y del habla, temblor.
- Meningioma parietal obstruido: se acompaña de aparición de problemas de pensamiento y orientación.
- Neoplasia meningoteliomatosa: se caracteriza por un crecimiento lento y la aparición de síntomas focales primarios.
- El nódulo del tubérculo en silla de montar turca es un foco benigno que se manifiesta con deterioro unilateral de la función visual y síndrome quiasmático (atrofia óptica y hemianopsia bitemporal).
Complicaciones y consecuencias
La probabilidad de efectos adversos y complicaciones del meningioma cerebral depende de muchos factores. En pacientes sometidos a extirpación quirúrgica de la neoplasia, las probabilidades de curación completa son mucho mayores. Sin embargo, el rechazo a la cirugía, si está indicada, en la mayoría de los casos conlleva un desenlace irreparable: el estado del paciente puede empeorar progresivamente hasta la muerte.
El éxito del tratamiento está estrechamente relacionado con la calidad de la intervención quirúrgica y el período de rehabilitación postoperatoria. La velocidad con la que el paciente retorna a la vida normal también se ve influenciada por:
- Ausencia de patologías del sistema cardiovascular;
- Ausencia de diabetes mellitus;
- Eliminación de malos hábitos;
- Cumplimiento preciso de las recomendaciones del médico.
En algunos casos, incluso después de la resección quirúrgica del foco tumoral, se producen recurrencias después de algún tiempo:
- Los meningiomas con curso atípico recurren en el 40% de los casos;
- Los meningiomas malignos reaparecen en casi el 80% de los casos.
Los focos localizados en la región del hueso cuneiforme, la silla turca y el seno cavernoso son más propensos a la reaparición del proceso tumoral tras el tratamiento. La recurrencia de neoplasias formadas en la bóveda craneal es mucho menos frecuente. [ 4 ]
Diagnostico meningiomas cerebrales
El meningioma cerebral se detecta principalmente mediante técnicas de radiodiagnóstico.
La resonancia magnética (RM ) ayuda a detectar procesos tumorales de cualquier localización. Durante el diagnóstico, se determina principalmente la estructura de la sustancia cerebral, la presencia de focos patológicos y zonas con circulación sanguínea anormal, así como neoplasias vasculares y trastornos inflamatorios y postraumáticos de las membranas cerebrales.
Para el diagnóstico diferencial y la evaluación del tamaño del nódulo patológico, se utiliza la resonancia magnética con inyección de contraste. Los meningiomas suelen presentar la denominada "cola dural", un área lineal de realce de contraste que se extiende más allá de los límites de la base del tumor. La aparición de esta "cola" no se debe a la infiltración, sino a cambios reactivos en las membranas cercanas al tumor.
La tomografía computarizada (TC ) ayuda a determinar si los huesos craneales están involucrados en el proceso patológico, si existen calcificaciones o áreas de hemorragia interna, lo cual no siempre es visible en la resonancia magnética. Si está indicado, se puede utilizar contraste en bolo (inyección intravenosa de contraste radiográfico con una jeringa especial).
Las pruebas de laboratorio están representadas principalmente por los siguientes análisis de sangre:
- Análisis general: ayuda a evaluar el número total de plaquetas, glóbulos rojos, glóbulos blancos y otras células sanguíneas, lo que ayuda a identificar un proceso inflamatorio o anémico;
- Análisis bioquímico: permite determinar la composición química de la sangre;
- Estudio de marcadores de cáncer.
Si es necesario, se prescriben diagnósticos instrumentales adicionales:
- Electroencefalografía (registra la actividad cerebral);
- Angiografía (revela la intensidad del aporte sanguíneo al foco tumoral);
- La tomografía por emisión de positrones (PET ayuda a detectar recurrencias de neoplasias).
Diagnóstico diferencial
Durante el diagnóstico diferencial de los procesos tumorales cerebrales, es necesario considerar diversos factores, incluyendo el diagnóstico general y la epidemiología. La resonancia magnética se considera el estudio principal. Durante el diagnóstico, es fundamental considerar:
- Frecuencia de patologías (1/3 - tumores gliales, 1/3 - focos metastásicos, 1/3 - otras neoplasias);
- Edad del paciente (en los niños es más frecuente encontrar leucemias y linfomas, tumores anaplásicos y teratomas, así como craneofaringiomas, meduloblastomas y ependimomas; en los pacientes adultos predominan los glioblastomas y astrocitomas, meningiomas y schwannomas; en los pacientes de edad avanzada se diagnostican con mayor frecuencia meningiomas, glioblastomas y tumores metastásicos);
- Localización (supratentorial, infratentorial, intraventricular, selar-paraselar, ángulo pontocerebeloso, etc.);
- Tipo de diseminación (a lo largo de la médula espinal: oligodendroglioma, ependimoma, meduloblastoma, linfoma; al hemisferio opuesto: glioblastoma, astrocitoma de baja diferenciación; con afectación de la corteza: oligodendroglioma, ganglioglioma);
- Características de la estructura interna (la calcificación es más característica del oligodendroglioma y del craneofaringioma, pero también ocurre en el 20% de los meningiomas);
- Difusión (los focos claros ponderados por difusión en la RMN son típicos de abscesos, masas quísticas epidermoides y accidentes cerebrovasculares agudos; los procesos tumorales tienen una señal baja en la RMN ponderada por difusión del cerebro).
¿A quién contactar?
Tratamiento meningiomas cerebrales
El tratamiento del meningioma cerebral se prescribe según un programa individualizado, teniendo en cuenta el tamaño y la localización de la neoplasia, los síntomas existentes, la intensidad del crecimiento y la edad del paciente. Con frecuencia, los médicos recurren a una de tres técnicas principales: observación, resección quirúrgica y radioterapia.
Se aplican técnicas de observación a los meningiomas de crecimiento lento, no más de 1-2 mm por año. Los pacientes con estas neoplasias deben someterse a una resonancia magnética diagnóstica anual.
- Si se trata de un nódulo pequeño, con síntomas nulos o leves y calidad de vida conservada;
- Si la patología se detecta en una persona mayor en el contexto de síntomas de progresión lenta.
El tratamiento quirúrgico se considera fundamental para la extirpación del meningioma. La cirugía es obligatoria si el nido se localiza en una zona accesible, alejada de áreas funcionalmente significativas del cerebro. De ser posible, el cirujano intentará extirpar completamente la neoplasia para prevenir futuras recurrencias y, al mismo tiempo, restaurar (preservar) la funcionalidad del sistema nervioso. Desafortunadamente, esta posibilidad no siempre existe. Por ejemplo, si el foco se localiza en la base del cráneo o crece hacia los senos venosos, se cancela la resección completa debido a la alta probabilidad de complicaciones graves. En tal situación, el cirujano realiza una escisión parcial para reducir la compresión de las estructuras cerebrales. Posteriormente, los pacientes son tratados obligatoriamente con radiocirugía y radioterapia.
La radiocirugía con bisturí de rayos gamma está indicada para todos los pacientes con meningioma primario, independientemente de la ubicación del ganglio patológico, así como para pacientes con tumores residuales tras una resección o irradiación incompleta (si el tamaño máximo del foco no supera los 30 mm). El bisturí de rayos gamma es más adecuado para el impacto en formaciones ubicadas en estructuras cerebrales profundas, de difícil acceso para la cirugía convencional. El método también se aplica a pacientes que no toleran la cirugía convencional. La radiocirugía detiene el crecimiento del meningioma destruyendo su ADN y trombosando la red vascular que lo nutre. Este tratamiento es eficaz en más del 90 % de los casos.
Ventajas del tratamiento con bisturí de rayos gamma:
- Las estructuras cerebrales circundantes no se ven afectadas;
- No es necesario que el paciente sea hospitalizado;
- El método no es invasivo, por lo que no existe riesgo de infección ni pérdida de sangre;
- No es necesaria anestesia general;
- No es necesario un largo período de recuperación.
La radioterapia convencional está indicada para pacientes con meningiomas múltiples o grandes e implica el uso de radiación ionizante. Según la indicación, se distingue entre radioterapia, β-terapia, γ-terapia y exposición a protones y neutrones. La eficacia terapéutica se basa en el daño del ADN tumoral de las células en proliferación activa, lo que conlleva su muerte.
La quimioterapia para el meningioma cerebral benigno es inapropiada y prácticamente no se utiliza. Sin embargo, este método se prescribe en neoplasias malignas como medida auxiliar para frenar el crecimiento y prevenir la propagación del proceso patológico al tejido cerebral profundo.
Además se prescribe una terapia sintomática para aliviar el estado del paciente y mejorar la circulación sanguínea en el cerebro.
Medicamentos
Como preparación preoperatoria, a los pacientes con meningioma cerebral se les administran medicamentos para estabilizar la presión arterial. Si no hay crisis hipotálamo-hipofisarias, se administra Proroxan 0,015-0,03 g tres veces al día o Butiroxan 0,01-0,02 g tres veces al día, mientras se monitoriza la presión arterial (es importante vigilar el estado del paciente, ya que es posible que se presenten descensos bruscos de la presión arterial, bradicardia, desmayos y alteraciones del ritmo cardíaco). Si la presión arterial persiste elevada, se recomienda Prazosin 0,5-1 mg tres veces al día. Es un vasodilatador sintético, y entre sus posibles efectos secundarios se incluyen disnea, disminución de la presión arterial ortostática e hinchazón de piernas.
Teniendo en cuenta el grado de insuficiencia suprarrenal, se realiza terapia hormonal sustitutiva con cortisona, hidrocortisona y prednisolona. Antes de la cirugía, se administra hidrocortisona 50 mg cada 8 horas (también se administra inmediatamente antes de la intervención, durante la misma y durante varios días después, en dosis individuales).
Si está indicado, se utilizan hormonas tiroideas y sexuales. Como profilaxis, el día antes de la intervención, se inicia el tratamiento con cefalosporinas. Tradicionalmente, se administra ceftriaxona, 1-2 g hasta dos veces al día por vía intramuscular, y el tratamiento continúa durante cinco días después de la cirugía. En caso de desarrollo de procesos inflamatorios (meningoencefalitis), se prescribe antibióticos, según el patógeno identificado, durante dos semanas, y en pacientes con inmunodeficiencia, durante tres semanas o más. Es posible la administración parenteral de penicilinas, fluoroquinolonas, cefalosporinas de tercera generación y glucopéptidos.
¿Qué vitaminas no se pueden tomar con meningioma cerebral?
La ingesta diaria de vitaminas en pacientes con cáncer es especialmente importante. Para las personas debilitadas por procesos tumorales, las sustancias beneficiosas son vitales, y deben suministrarse no solo con alimentos, sino también, a menudo, en forma de medicamentos especiales: comprimidos o inyecciones. La decisión sobre la necesidad de administrar vitaminas adicionales la toma el médico tratante. En la mayoría de los casos, la terapia vitamínica está indicada para aumentar las defensas, activar los procesos de recuperación y fortalecer el sistema inmunitario en pacientes debilitados por la radioterapia o la cirugía. Además, las vitaminas suelen reducir los efectos secundarios de la farmacoterapia.
La mayoría de los preparados vitamínicos solo tienen un efecto positivo en el organismo, siempre que se respete la dosis prescrita. Sin embargo, algunos vitamínicos recomiendan precaución y no deben tomarse sin receta médica. Nos referimos a estos medicamentos:
- Alfa-tocoferol (vitamina E);
- Metilcobalamina (vitamina B12 );
- Tiamina ( B1 );
- Ácido fólico ( B9 ).
Se requiere precaución al tomar vitaminas A y D3, así como preparados multivitamínicos que contengan hierro.
Rehabilitación
La resección quirúrgica de un meningioma cerebral es una operación bastante compleja. Incluso si la intervención se realiza correctamente, es fundamental llevar a cabo el período de rehabilitación correctamente para garantizar una recuperación completa sin riesgo de reaparición del tumor.
Hay una serie de prohibiciones a tener en cuenta después de la cirugía:
- No puedes beber bebidas alcohólicas;
- No puede viajar en avión (a menos que su médico lo apruebe);
- No vaya a la sauna ni al baño turco, utilice el solárium ni tome el sol durante el período de sol activo;
- Por primera vez, no debes practicar deportes activos que supongan un mayor estrés;
- Debes evitar escándalos, peleas y otras situaciones que puedan afectar negativamente al sistema nervioso central y a la presión arterial.
El programa de rehabilitación se desarrolla individualmente para cada paciente. Durante la recuperación, el esquema puede cambiar según la dinámica existente. En caso de edema y síndrome de dolor residual, se puede utilizar fisioterapia. En casos de paresia de las extremidades, para mejorar la circulación sanguínea y el flujo linfático, aumentar la conducción neuromuscular y la sensibilidad, se prescriben masajes y terapia manual. El ejercicio terapéutico ayuda a restaurar las funciones perdidas, a formar conexiones reflejas y a estabilizar el funcionamiento del aparato vestibular.
Prevención
Según los expertos, muchas patologías oncológicas están relacionadas con la nutrición humana. Por ejemplo, la preferencia por la carne roja se asocia con diversos tipos de cáncer. Las bebidas alcohólicas, el tabaco y el consumo de alimentos de baja calidad y artificiales también tienen un impacto negativo.
Los médicos recomiendan:
- Mantenga un equilibrio entre la ingesta calórica y la actividad física;
- Para mantener un peso corporal normal;
- Estar físicamente activo;
- En la dieta dar preferencia a frutas, verduras, hortalizas, evitar alimentos precocinados y carnes rojas;
- Limite el consumo de alcohol.
Un descanso nocturno suficiente y adecuado también es importante para fortalecer el cuerpo y su capacidad para resistir el desarrollo de la oncología. Un sueño de calidad contribuye a la normalización del estado hormonal y a la estabilización de los principales procesos vitales. Al mismo tiempo, la falta de sueño provoca un aumento de los niveles de estrés y la alteración de los ritmos normales, lo que puede dar lugar al desarrollo de meningioma cerebral.
Con fines preventivos, se recomienda encarecidamente no olvidarse de someterse a exámenes regulares y visitar al médico de manera oportuna.
Pronóstico
Si el meningioma cerebral benigno se detecta a tiempo sin que se disemine a los tejidos adyacentes, el pronóstico puede considerarse favorable. La mayoría de los pacientes se recuperan completamente. En aproximadamente el 3% de los casos, se produce una recurrencia de la patología. Los tumores atípicos son propensos a la recurrencia en casi el 40% de los pacientes, y los tumores malignos, en el 75-80%.
Los especialistas establecen un criterio de cinco años para la recidiva de un meningioma, que depende de la localización del foco patológico. Las neoplasias localizadas cerca de la bóveda craneal presentan la menor propensión a la recurrencia. Con mayor frecuencia, los tumores recurrentes se localizan en la zona de la silla turca, e incluso con mayor frecuencia, las lesiones cerca del cuerpo del hueso cuneiforme (en un plazo de cinco años, el 34 % de estos meningiomas vuelven a crecer). Los focos localizados cerca de las alas del hueso cuneiforme y del seno cavernoso son los más propensos a la recurrencia (60-99 %).
El resultado de la enfermedad depende directamente de una actitud responsable hacia la propia salud y de la derivación oportuna al médico.
Alcohol para el meningioma cerebral
Independientemente de la ubicación del meningioma cerebral, todos los pacientes diagnosticados con esta enfermedad deben evitar el consumo de bebidas alcohólicas. No deben combinarse con ningún tipo de cáncer, incluidos los benignos. El alcohol también está contraindicado en pacientes sometidos a quimioterapia. Incluso una pequeña cantidad de alcohol puede tener consecuencias graves, incluso la muerte.
Las razones de esta prohibición son las siguientes:
- La defensa inmune se resiente, existen condiciones favorables para el desarrollo de infecciones fúngicas, microbianas o virales;
- El cuerpo lleva una carga adicional y gasta energía en eliminar la intoxicación alcohólica, en lugar de dirigirla a combatir el proceso tumoral;
- Los efectos secundarios de los medicamentos de quimioterapia se amplifican;
- El hígado y los riñones están sometidos a un mayor esfuerzo y aumenta el riesgo de insuficiencia hepática y renal;
- Mayor riesgo de metástasis;
- Empeora significativamente el bienestar del paciente, empeorando los síntomas.
En algunos casos, el alcohol puede contrarrestar los efectos previamente logrados durante la quimioterapia, por lo que es importante que los pacientes con meningioma eviten el alcohol por completo.
Discapacidad
La concesión de una discapacidad depende de varios factores:
- Malignidad o benignidad de la neoplasia;
- La posibilidad, el hecho y la calidad (integridad) de la intervención quirúrgica;
- Si ha habido una recurrencia;
- La naturaleza y el grado de los trastornos funcionales, la presencia de discapacidad;
- A partir de criterios sociales como edad, ocupación.
El primer grupo de discapacidad se asigna si el paciente presenta trastornos cerebrales estables o en aumento, limitaciones en términos de autocuidado, movimiento, etc.
El segundo grupo está indicado para personas operadas de tumor benigno, maligno o metastásico con pronóstico de rehabilitación desfavorable o con discapacidad moderada pero permanente.
El tercer grupo se asigna a pacientes con deterioro moderado de la función cerebral, que impide la orientación adecuada, las capacidades cognitivas, la movilidad y la actividad laboral.
Si el meningioma cerebral no presenta síntomas pronunciados y la capacidad del paciente para trabajar después del tratamiento se conserva, entonces no es posible conceder un grupo de discapacidad.

