Médico experto del artículo.
Nuevos artículos
Psoriasis pustulosa
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
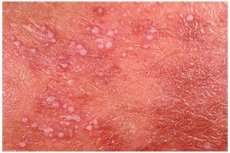
Una de las formas raras de enfermedades endocrinas es la psoriasis pustulosa. Analicemos sus características, síntomas, métodos de diagnóstico, tratamiento y prevención.
La psoriasis exudativa o pustulosa, según muchos científicos, es una dermatitis de contacto de etiología alérgica. Según la Clasificación Internacional de Enfermedades, 10.ª revisión, pertenece a esta categoría:
XII Enfermedades de la piel y del tejido subcutáneo (L00-L99)
Lesiones papuloescamosas (L40-L45)
- Psoriasis L40
- L40.0 Psoriasis vulgar
- L40.1 Psoriasis pustulosa generalizada
- L40.2 Acrodermatitis persistente
- L40.3 Pustulosis palmar y plantar
- L40.4 Psoriasis guttata
- L40.5 Psoriasis artropática
- L40.8 Otras psoriasis
- L40.9 Psoriasis, no especificada
En la mayoría de los casos, el defecto se desarrolla espontáneamente o junto con el uso de medicamentos fuertes. La patología se clasifica como crónica e incurable, y se manifiesta por erupciones redondas de color rojo o rosado con descamación. Puede aparecer en cualquier parte del cuerpo, pero con mayor frecuencia afecta el cuero cabelludo, los codos, las rodillas, las palmas de las manos y las plantas de los pies.
La enfermedad afecta a personas de 10 a 50 años. Está relacionada con trastornos sistémicos, ya que afecta no solo la piel, sino también las mucosas, las uñas, el sistema musculoesquelético y el cabello. La enfermedad no es contagiosa ni se transmite por contacto, pero puede estar asociada a factores hereditarios.
 [ 1 ]
[ 1 ]
Epidemiología
La psoriasis es una enfermedad multietiológica, y la predisposición genética y los trastornos del sistema inmunitario desempeñan un papel fundamental en su desarrollo. La epidemiología indica su amplia prevalencia. Según las estadísticas médicas, aproximadamente el 3% de la población mundial padece esta afección.
La enfermedad se diagnostica con mayor frecuencia a una edad temprana, es decir, antes de los 30 años: en mujeres antes de los 16 y en hombres después de los 22. Es frecuente que se desarrolle en personas con diabetes, obesidad e hipotiroidismo. El número de pacientes es mayor en la población con un perfil nutricional aterogénico elevado. Por ello, la psoriasis es poco frecuente en países con un alto consumo de ácidos grasos poliinsaturados omega 3 (pescado, marisco), que tienen un efecto antiaterogénico.
Causas psoriasis pustulosa
Esta enfermedad es una de las patologías más graves de la epidermis, pero se desconocen las causas exactas de la psoriasis pustulosa. Existen numerosas teorías sobre su etiología y patogénesis. Se asocia con factores genéticos y otras causas. Analicemos las principales:
- Enfermedades del sistema endocrino
- Enfermedades del tracto digestivo
- tensión nerviosa
- niveles bajos de calcio en la sangre
- Ictericia
- Trastornos psiconeurológicos
- Reacciones alérgicas de diversas etiologías
- Disfunción de las glándulas endocrinas
- Trastornos del sistema inmunitario
Para determinar la causa exacta del defecto y los factores que lo provocan, el paciente se someterá a diversas pruebas diagnósticas. El tipo de tratamiento y su duración dependen de sus resultados.
Factores de riesgo
La psoriasis exudativa es una enfermedad multifactorial. La predisposición hereditaria, un sistema inmunitario debilitado y los trastornos metabólicos influyen enormemente en su desarrollo. Se distinguen factores de riesgo exógenos y endógenos. Analicémoslos:
- desequilibrio hormonal
- enfermedades infecciosas
- Embarazo
- Uso de preparaciones tópicas potentes
- Tensión nerviosa y situaciones estresantes
- Contacto con productos químicos
- Exposición prolongada a la radiación ultravioleta
- Uso irracional de drogas
Según las estadísticas médicas, alrededor del 40% de los casos se presentan de forma repentina. Sin embargo, con mayor frecuencia, el trastorno se desarrolla debido a un tratamiento intensivo de la forma vulgar de la patología y otros procesos patológicos crónicos.
Patogenesia
El mecanismo de desarrollo de la enfermedad se basa en la interrupción de la proliferación y diferenciación de los queratinocitos. La patogénesis indica un acortamiento del ciclo celular y un aumento de la producción de queratinocitos. Debido a esto, la capa epidérmica se engrosa y se forman numerosas escamas. Existen varias teorías sobre el origen de la psoriasis pustulosa:
- Hereditario
- Viral
- Neurogénico
- Hipótesis de inestabilidad lisosomal congénita, defectos capilares epidérmicos, trastornos de la queratinización y procesos del metabolismo lipídico.
Debido a la hiperproliferación, la inflamación cutánea se exacerba. En las lesiones, las células producen interleucina-1, similar al factor de activación de los linfocitos T epidérmicos producido por los queratinocitos. Las interleucinas y los interferones pueden actuar como mediadores de la inflamación, contribuyendo a la cronicidad del proceso patológico.
La patogenia está directamente relacionada con la causa y los factores que desencadenaron el trastorno. Las estrategias de tratamiento dependen de ello. El curso de la enfermedad se agrava significativamente por el estrés emocional, la medicación, los traumatismos epidérmicos, las infecciones estreptocócicas, el abuso de alcohol y la mala nutrición.
Síntomas psoriasis pustulosa
Las lesiones pustulosas de la epidermis se observan en el 1% de los pacientes con psoriasis y se localizan con mayor frecuencia en las palmas de las manos y las plantas de los pies. Los síntomas de la psoriasis pustulosa son cíclicos y dependen de la forma de la enfermedad, su tipo y su estadio.
- Al principio, aparecen hiperemia e inflamación. Posteriormente, aparecen gradualmente erupciones pustulosas simétricas en la piel. El paciente se queja de picazón y ardor. Los síntomas desagradables se intensifican por la noche y al usar productos químicos domésticos (jabón, champú).
- Las pústulas contienen líquido estéril, algunas de las cuales se fusionan y forman grandes lesiones. Cuando las ampollas revientan, la herida abierta se infecta. Por ello, la enfermedad se vuelve purulenta.
- En este contexto, puede aparecer eritrodermia. Algunos pacientes presentan erupciones anulares, serpiginosas y de otros tipos, eritematopustulosas en la piel y las mucosas. Los cambios distróficos pueden afectar las uñas, la cara, el cuero cabelludo, las articulaciones e incluso los riñones.
La enfermedad se desarrolla a lo largo de varios meses con constantes exacerbaciones de los síntomas. Durante este período, el paciente presenta malestar general, debilidad, escalofríos y fiebre.
Primeros signos
En cuanto a sus síntomas, la forma exudativa difiere del cuadro clínico de una erupción simple. Los primeros signos se presentan como inflamación focal, picazón y ardor. Gradualmente, se forman pápulas con líquido en la superficie de la epidermis, que se rompen, formando grandes heridas. Al intentar eliminarlas, aparece una superficie sangrante que se transforma en escamas durante la cicatrización.
En su manifestación clásica, la enfermedad se caracteriza por una tríada de los siguientes síntomas:
- “Mancha de estearina”: cuando se raspa levemente la piel, aumenta la descamación, lo que hace que las pápulas parezcan una gota de estearina.
- "Película térmica": se forma después de eliminar las escamas, dejando una superficie delgada y húmeda.
- Rocío sanguinolento: aparece cuando la película térmica se daña. Aparecen manchas de sangre en la piel, causadas por un traumatismo en las papilas sanguíneas de la dermis.
Esta afección patológica se caracteriza por un aumento de erupciones cutáneas con irritación mecánica o química. La erupción aparece en un plazo de dos semanas. En codos, rodillas y cuero cabelludo, persiste durante un período prolongado, sin extenderse a otras zonas.
Etapa
La psoriasis pustulosa presenta varias etapas de desarrollo, cuyos síntomas difieren. Analicémoslas:
- Inicialmente: aparece una erupción en el cuerpo que crece rápidamente. Las placas son ovaladas o redondas, de color rosado y cubiertas de escamas blanquecinas en la parte superior.
- Estacionario: se presenta entre 7 y 21 días después del inicio del proceso patológico. Las placas son de color claro, anulares y su superficie está cubierta de escamas plateadas.
- Desvanecimiento: las placas adquieren un tono de piel, la picazón disminuye y se forma un anillo de piel queratinizada alrededor de la erupción. Este período dura desde varios meses hasta un año o más.
Dependiendo de la etapa de la enfermedad, la naturaleza de la erupción y su ubicación, se elabora un plan de tratamiento.
Formas
Muchas enfermedades dermatológicas presentan diversas etapas, formas y tipos. Los tipos de psoriasis pustulosa dependen de la localización de la erupción y su naturaleza. La enfermedad se divide en dos grandes tipos: generalizada y localizada. Analicémoslos:
- Generalizada: se presenta tanto en personas sanas como en quienes ya padecen otras formas del trastorno. Se caracteriza por la aparición repentina de eritema con picazón y ardor intensos.
- Tsubmusha: se presenta con mayor frecuencia en personas completamente sanas. El eritema aparece en el cuerpo: zonas inflamadas y calientes al tacto. Gradualmente, se transforman en pústulas que se fusionan, afectando extensas zonas del cuerpo. Este tipo es recurrente.
- La acrodermatitis de Hallopeau es una dermatosis con pústulas de génesis incierta. La erupción se localiza en las zonas acrales, es decir, en las plantas de los pies y las manos. La enfermedad se presenta en forma de pequeñas erupciones con límites bien definidos. A medida que las pústulas crecen, se abren, formando zonas erosivas con costras purulentas. La enfermedad es crónica y progresiva, con cambios similares a la esclerodermia y atrofia epidérmica.
- Impétigo herpetiforme: se presenta con mayor frecuencia en mujeres embarazadas, y con menor frecuencia en niños y hombres. Se desarrolla repentinamente y la erupción consiste en pústulas dolorosas localizadas en la ingle, la cara interna del muslo y las axilas.
- Localizada (limitada): afecta hasta el 10 % de la superficie corporal total. Se localiza estrictamente en ciertas partes del cuerpo, por ejemplo, en las plantas de los pies o las palmas de las manos. Se desarrolla con mayor facilidad que la generalizada.
- Forma localizada de Acrodermatitis Hallopeau: ocurre en el área púbica y puede presentarse con psoriasis vulgar.
- La psoriasis del barbero es una forma crónica y recurrente. Afecta las manos y los pies. Las pústulas se secan gradualmente y forman densas costras marrones.
El tipo limitado es mucho más fácil de tratar y los remedios locales son suficientes para eliminarlo. Mientras que, con la forma generalizada, el paciente deberá someterse a una terapia compleja a largo plazo con diversos medicamentos, dietoterapia y fisioterapia.
Psoriasis pustulosa de las palmas
Las erupciones exudativas en las palmas de las manos indican una enfermedad dermatológica grave. La psoriasis pustulosa de las palmas es bastante común. Puede presentarse tanto localmente como en combinación con erupciones en otras partes del cuerpo, incluyendo daño articular. La particularidad de esta forma es que, debido a la falta de diagnóstico, a menudo se confunde y se trata como una enfermedad fúngica.
La enfermedad afecta a personas de diferentes edades, pero se presenta con mayor frecuencia en pacientes de 30 a 50 años. Se basa en una predisposición hereditaria. Los factores desencadenantes son la irritación mecánica o química regular de las manos, el contacto prolongado con el agua, diversas enfermedades infecciosas (escarlatina, sinusitis, amigdalitis), intoxicaciones, daños en el sistema endocrino y otros factores.
La psoriasis palmar tiene dos tipos:
- Placa en abanico: erupción roja, ubicada en abanico, que sobresale claramente entre los tejidos sanos. Gradualmente, aparecen escamas plateadas en las pápulas, que se fusionan en placas, creando la apariencia de grietas.
- Callosidad: se caracteriza por un crecimiento excesivo del estrato córneo de la piel, es decir, la estratificación de la epidermis en las palmas. Las áreas de estratificación se localizan con mayor frecuencia en las superficies laterales de las palmas y pueden fusionarse.
- Circular: aparece como grandes áreas de descamación en forma de anillos y círculos.
Las uñas pueden estar involucradas en el proceso patológico. Los pacientes se quejan de picor y ardor intensos, que causan insomnio y neurosis. El tratamiento es largo y complejo. Las dificultades comienzan en el proceso diagnóstico, ya que la enfermedad debe diferenciarse de patologías con síntomas similares.
Durante la terapia, se utilizan ungüentos con corticosteroides, pero el cuerpo se adapta rápidamente a estos fármacos, lo que hace que el tratamiento sea ineficaz. Por lo tanto, a los pacientes se les recetan medicamentos de acción combinada que incluyen varios principios activos. Tras el período agudo, se les recetan medicamentos para acelerar la regeneración tisular, es decir, la restauración de la piel.
 [ 25 ]
[ 25 ]
Psoriasis pustulosa de las plantas de los pies
La psoriasis pustulosa plantar es una enfermedad dermatológica caracterizada por la formación de pústulas en los pies. Esta enfermedad es cíclica, con períodos de exacerbación que suelen dar paso a una remisión completa. Suele afectar a personas de entre 25 y 50 años. La patología se desarrolla debido a procesos inflamatorios, diversas reacciones alérgicas e intoxicaciones. Los fumadores y las personas con alcoholismo crónico son un grupo de riesgo.
Peculiaridades:
- La erupción afecta los arcos de los pies y se extiende gradualmente por toda su superficie. Aparecen en la piel pequeñas ampollas amarillas con un borde inflamado y llenas de exudado.
- Las pústulas se desprenden espontáneamente, causando supuración debido a la adición de una infección microbiana. La erupción, que no se ha abierto, se seca y forma costras marrones que se desprenden y forman grietas.
- La piel de las superficies afectadas se torna rosada y luego azulada. El paciente se queja de picazón y dolor intensos debido a la constante lesión de las pústulas.
- Si el defecto afecta los dedos del pie, la placa ungueal se desprende, pero los pliegues interdigitales y la piel de las curvas de los dedos permanecen sanos.
El crecimiento excesivo de piel áspera en los pies provoca callos, que se localizan de forma caótica. Los callos pueden fusionarse, formando grandes heridas. Sin embargo, la lesión tiene ciertos límites que la separan de la piel limpia. El tratamiento es a largo plazo y comienza con la eliminación de los focos de infección, la administración de corticosteroides y antibióticos de amplio espectro.
Psoriasis pustulosa generalizada
Una de las formas más graves de patología cutánea es la psoriasis pustulosa generalizada. La erupción afecta casi todo el cuerpo, incluidas las uñas, y se acompaña de picazón, ardor y dolor. El trastorno comienza de forma abrupta; al principio se forma eritema, es decir, focos psoriásicos. Las zonas inflamadas son bastante extensas, se elevan por encima del tejido sano y causan ardor.
- Se presenta una erupción cutánea abundante en el perineo, los genitales y las articulaciones. En el contexto de los cambios dermatológicos, el estado general del paciente empeora. Presenta fiebre alta, dolor muscular y articular, debilidad y malestar general. Un análisis de sangre revela leucocitosis y un aumento de la VSG.
- Gradualmente, aparecen vesículas y pústulas con pus y exudado en las zonas inflamadas. Se forman muy rápidamente, agrupándose y formando superficies húmedas y costras sólidas de color marrón. Estas zonas se lesionan con facilidad y se convierten en erosiones con una epitelización gradual.
La fase aguda dura de 2 semanas a 2 meses. Durante este período, algunas costras se secan, otras cicatrizan, pero el proceso de formación de nuevas pústulas continúa. Se observa un cuadro vívido en la piel: erosiones húmedas y costras marrones. Durante el período de remisión, la epidermis se recupera gradualmente y las zonas con erupciones adquieren un color rojo azulado.
Psoriasis pustulosa de Zumbusch
La psoriasis generalizada o pustulosa de Zumbusch es una enfermedad grave y peligrosa. Se caracteriza por una rápida aparición: aparecen grandes zonas inflamadas en la piel, donde gradualmente aparecen pústulas con contenido purulento. El paciente presenta fiebre, debilidad y dolor en las articulaciones y músculos. Durante la curación, se forman costras marrones en la piel que, si se lesionan, se convierten en erosiones y úlceras que no cicatrizan durante mucho tiempo.
La mayoría de las erupciones se presentan en la zona genital y los pliegues cutáneos, así como en la superficie flexora de las articulaciones. En algunos casos, el proceso patológico afecta las membranas mucosas, el cuero cabelludo y las uñas. El tratamiento es largo y bastante complejo. El paciente se someterá a un tratamiento farmacológico, dietoterapia y fisioterapia. Sin embargo, incluso un enfoque tan integral del problema no garantiza su inexistencia.
Psoriasis pustulosa de Barber
La psoriasis pustulosa de Barber es una forma localizada de erupciones que afecta las palmas de las manos y las plantas de los pies. Las mujeres la padecen con mayor frecuencia. En la fase aguda, aparecen manchas rojas con descamación y bordes bien definidos en la piel. Gradualmente, se forman pústulas sobre la erupción, que se localizan en el espesor de la epidermis con contenido estéril.
Las ampollas se localizan en la superficie lateral de los pies y las manos, debajo de los dedos, y también pueden afectar la placa ungueal. La enfermedad es crónica, presenta una evolución ondulada y es difícil de tratar. Con frecuencia, durante el diagnóstico, se confunde con eccema o una infección fúngica. Para eliminar los síntomas agudos de la bacteria, se recomienda una dieta especial, diversos agentes tópicos con efecto suavizante, hormonas esteroides temporales y otros medicamentos.
Complicaciones y consecuencias
La psoriasis pustulosa es grave y causa molestias y dolor. Sus consecuencias y complicaciones surgen cuando no se siguen las recomendaciones médicas y durante las exacerbaciones. Con mayor frecuencia, los pacientes presentan problemas como:
- La malabsorción es un trastorno de la digestión y absorción de nutrientes en el intestino delgado. Se acompaña de los siguientes síntomas: diarrea, pérdida repentina de peso, anemia, hipovitaminosis y desequilibrio electrolítico.
- La hipocalcemia es una disminución del nivel de calcio ionizado en el suero sanguíneo. Se manifiesta como un trastorno de los procesos electrofisiológicos en las membranas celulares y se presenta en formas agudas y crónicas.
- La pioderma es una lesión purulenta de la epidermis debida a una infección con cocos piógenos.
- La onicólisis es una enfermedad patológica de las uñas, que se caracteriza por la separación de la placa ungueal de los tejidos del dedo.
- La alopecia es una pérdida total o parcial del cabello en la cabeza y el cuerpo y una interrupción en el crecimiento de cabello nuevo.
- La necrosis de los túbulos renales en caso de oligoemia es una alteración de la división de las proteínas citoplasmáticas, lo que provoca la destrucción celular. Se produce por la acción de microorganismos patógenos y cuando se interrumpe el riego sanguíneo.
Si el estado patológico se presenta con fiebre e intoxicación, sin una terapia adecuada se agudiza rápidamente y puede ser fatal.
Diagnostico psoriasis pustulosa
Una enfermedad dermatológica como la psoriasis tiene un inicio agudo y diversos síntomas dolorosos. El diagnóstico de la psoriasis pustulosa consiste en diversos procedimientos destinados a identificar la causa, los factores desencadenantes de la patología y establecer su forma y tipo. El examen comienza con una visita al dermatólogo, un examen visual y la anamnesis.
Al realizar el diagnóstico se tienen en cuenta los siguientes aspectos:
- Cuadro clínico del trastorno.
- La presencia de la tríada psoriásica (fenómeno de mancha de estearina, película terminal y sangrado puntual).
- El fenómeno Koebner en la etapa progresista.
Si el cuadro del estado patológico es ambiguo, entonces es necesario establecer si hay parientes que padecieron este defecto, es decir, una predisposición hereditaria.
Pruebas
En la mayoría de los casos, las lesiones psoriásicas se identifican mediante un examen visual. Se prescriben pruebas cuando es imposible establecer un diagnóstico basándose en signos externos.
El diagnóstico de laboratorio consiste en:
- Análisis de sangre general: se realiza para descartar reacciones alérgicas. La enfermedad puede presentarse con leucocitosis y anemia. En caso de lesiones extensas, el trastorno afecta el equilibrio salino de la sangre, causando deshidratación. Durante el estudio, se prioriza el recuento de leucocitos y la velocidad de sedimentación globular.
- Análisis de sangre bioquímico: necesario para identificar posibles causas de erupciones y desarrollar un plan de tratamiento.
- Análisis de orina: evaluación del equilibrio agua-sal
- Análisis de heces: detección de huevos de helmintos y lesiones intestinales infecciosas.
- Los anticuerpos contra el VIH (virus de la inmunodeficiencia humana) pueden desencadenar psoriasis.
- Prueba del factor reumatoide: el análisis busca identificar la proteína que acompaña a los procesos inflamatorios. En la psoriasis, debe ser negativa; los valores positivos indican artritis reumatoide.
- Análisis de enzimas hepáticas – GTT, AST, ALP, ALT.
Después de este conjunto de pruebas, se pueden prescribir estudios adicionales y en función de sus resultados el médico elaborará un plan de tratamiento.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ]
Diagnóstico instrumental
El examen de la psoriasis mediante diversos dispositivos e instrumentos mecánicos constituye un diagnóstico instrumental. Durante el examen, se pueden realizar los siguientes procedimientos:
- La biopsia de piel es uno de los métodos más precisos. El médico toma una muestra de tejido dañado (no más de 6 mm) y la examina al microscopio.
- La radiografía es un procedimiento necesario para detectar la artritis psoriásica. El médico examina las articulaciones para determinar el grado de daño óseo, como puede ocurrir con cualquier tipo de psoriasis.
Además de los dos métodos instrumentales principales, el médico puede prescribir histología del tejido para determinar los siguientes cambios: aumento de la vascularización, ausencia de la capa granular, adelgazamiento de la capa germinal de la epidermis sobre las alargadas, microabscesos de Munro.
Diagnóstico diferencial
Dado que la psoriasis presenta síntomas similares a los de muchas otras enfermedades de la piel, se utiliza el diagnóstico diferencial para detectarla. La enfermedad se compara con mayor frecuencia con las siguientes patologías:
- La bacteria pustulosa de Andrews se desarrolla en el contexto de infecciones bacterianas crónicas: amigdalitis, enfermedades dentales y lesiones de la vesícula biliar.
- Liquen plano: las pápulas tienen una forma poligonal, una depresión umbilicada en el centro, un brillo ceroso y un patrón de malla.
- Sífilis - Las sifilides papulares tienen forma hemisférica, color rojo cobrizo y surgen debido a un treponema pálido.
- La dermatitis seborreica no presenta una infiltración clara; el método de Kartamyshev está indicado para su diferenciación.
- La dermatitis atópica es un eritema sordo con descamación, picazón intensa y excoriaciones en la cara, el cuello, los codos, el hueco poplíteo y la parte superior del pecho.
Si el paciente presenta una forma localizada, como la psoriasis pustulosa de Barber que afecta las palmas de las manos y las plantas de los pies, esta afección se diferencia de la dermatofitosis de los pies, las manos y el eccema dishidrótico. La forma generalizada se compara con la bacteriemia y la sepsis mediante hemocultivo. Es imprescindible realizar una prueba de VIH, ya que la aparición repentina y el curso agudo pueden estar causados por el virus de la inmunodeficiencia humana (VIH).
¿A quién contactar?
Tratamiento psoriasis pustulosa
La recuperación completa de la psoriasis, especialmente en su forma pustulosa, es prácticamente imposible. El plan de tratamiento lo elabora un médico, individualizado para cada paciente. Se tienen en cuenta los resultados del diagnóstico, el estadio de la enfermedad, la forma y otras características de la patología.
El tratamiento de la psoriasis pustulosa es un complejo de los siguientes procedimientos:
- Terapia farmacológica: al paciente se le recetan medicamentos de diversas formas de liberación y acción. El tratamiento comienza con preparaciones tópicas, ya que su objetivo principal es eliminar las pústulas de la piel, suavizarla y prevenir la descamación. También se utilizan agentes sistémicos: corticosteroides, retinoides, ciclosporinas y antibióticos.
- Fisioterapia: las zonas afectadas se irradian con luz ultravioleta, en combinación con el uso de pastillas, ungüentos, baños medicinales y otros procedimientos.
- El tratamiento en sanatorios y centros turísticos se realiza en estado de remisión, es decir, cuando las erupciones prácticamente desaparecen. A los pacientes se les prescriben los siguientes procedimientos: aeroterapia, balneoterapia y helioterapia.
- La nutrición dietética es una parte fundamental del tratamiento. La dieta del paciente debe incluir productos vegetales, lácteos bajos en grasa y cereales. Durante la dieta, es necesario evitar los dulces, los productos ahumados, los encurtidos, las grasas y los fritos. La dieta está indicada tanto en la fase de exacerbación como en la de remisión.
Independientemente del método de tratamiento, el proceso completo es bastante largo y complejo. La recuperación exitosa depende del estricto cumplimiento de las indicaciones médicas.
Medicamentos
La psoriasis pustulosa es grave y se acompaña de extensas lesiones cutáneas y deterioro del estado general. Se utilizan medicamentos en todas las etapas de la enfermedad para reducir sus síntomas desagradables. En la forma generalizada, es posible la hospitalización. En cualquier caso, el paciente deberá someterse a una terapia compleja, prolongada y difícil.
Medicamentos de uso interno:
- Los antihistamínicos se utilizan en casos agudos de patología, reducen la intensidad del picor y la hinchazón. Ayudan con el deterioro del bienestar general (trastornos del sueño, cefaleas, irritabilidad), ya que tienen un efecto sedante.
- Diazolina
Bloqueador del receptor de histamina H1. Tiene propiedades antialérgicas, antipruriginosas, antiexudativas y sedantes. Se utiliza para el prurito intenso, diversas reacciones alérgicas, eccema, urticaria y fiebre del heno. Se prescribe a adultos y niños mayores de 10 años. La dosis diaria no debe exceder los 300 mg; la duración del uso la determina el médico.
Los comprimidos están contraindicados en caso de intolerancia a los principios activos, durante el embarazo y la lactancia, úlcera gástrica, inflamación del tracto gastrointestinal, hipertrofia prostática y arritmias cardíacas. Con el uso prolongado, pueden presentarse efectos secundarios y síntomas de sobredosis: sequedad bucal, irritación de la mucosa gástrica, mareos, parestesias, somnolencia, disuria y temblor. Para eliminarlos, debe suspender el medicamento y consultar a un médico.
- Suprastina
Medicamento que afecta el sistema nervioso periférico. Se utiliza para diversas enfermedades y reacciones alérgicas. Alivia eficazmente el picor, el ardor y otros síntomas desagradables. La dosis depende de la gravedad de las reacciones patológicas. Por lo general, se prescriben 250 mg 2-3 veces al día; en casos especialmente graves, está indicada la administración intramuscular.
Contraindicaciones principales: glaucoma, embarazo y lactancia, hipertrofia prostática. Efectos secundarios: somnolencia, debilidad general. En caso de sobredosis, se presentan náuseas, dolor epigástrico y mareos.
- Claritin
Un bloqueador selectivo de los receptores H1 con el principio activo loratadina. Se utiliza para enfermedades alérgicas estacionales de diversas localizaciones (rinitis, urticaria, dermatitis, eccema). Para reducir los síntomas dolorosos, se recomienda tomar de 0,5 a 1,5 comprimidos al día. Principales contraindicaciones: intolerancia a los principios activos, lactancia materna y menores de 2 años. Su uso durante el embarazo solo es posible en caso de urgencia.
Principales efectos secundarios: náuseas, vómitos, sequedad bucal, aumento de la fatiga, dolor de cabeza, mareos y somnolencia. En caso de sobredosis, las reacciones mencionadas son más pronunciadas. Para eliminarlas, se indica un lavado gastrointestinal.
Si el trastorno se acompaña de procesos inflamatorios graves, el médico prescribe fármacos desensibilizadores intravenosos (que bloquean los receptores H1 de histamina y suprimen los mediadores de las reacciones alérgicas). Generalmente, se trata de cloruro de calcio o tiosulfato de sodio.
- Los hepatoprotectores y enzimas tienen propiedades inmunomoduladoras y se utilizan en casos de inflamación severa y disfunción del tracto gastrointestinal.
- Festivo
Medicamento que promueve la descomposición y absorción de alimentos ricos en grasas, carbohidratos y proteínas. Se utiliza para procesos inflamatorios del tracto gastrointestinal, insuficiencia secretora, flatulencia e indigestión. La dosis recomendada es de 1 a 3 comprimidos, 2 o 3 veces al día después de las comidas. Está contraindicado en casos de hepatitis e ictericia obstructiva.
- Lycopid
Inmunomodulador con el principio activo glucosaminilmuramil dipéptido. Estimula la actividad de neutrófilos y macrófagos, potenciando su actividad citotóxica y bactericida. Se utiliza para el tratamiento complejo de estados de inmunodeficiencia, lesiones inflamatorias purulentas agudas y crónicas de la piel y tejidos blandos, enfermedades infecciosas de diversas localizaciones y hepatitis virales crónicas B y C. El fármaco se administra por vía oral y sublingual. La pauta posológica y la duración del tratamiento se determinan en función de los síntomas de la enfermedad, por lo que es individual para cada paciente.
Su uso está contraindicado en caso de intolerancia a los componentes activos, síndrome de malabsorción, embarazo y lactancia. No se prescribe a pacientes con hipertermia ni exacerbación de tiroiditis autoinmune. Los efectos secundarios se manifiestan como hiperemia y reacciones alérgicas leves. No es necesario suspender el medicamento.
- Los antibióticos son necesarios en la fase aguda de la enfermedad, cuando las pústulas están llenas de contenido purulento, así como en caso de heridas extensas y supurantes. Se prescriben antibióticos cuando se detecta inflamación (amigdalitis, pielonefritis, sinusitis), lo que favorece la evolución del trastorno. La elección de los fármacos depende de la localización de las erupciones patológicas; las penicilinas, los macrólidos y las cefalosporinas son los fármacos más frecuentemente recetados.
- Medicamentos antiinflamatorios no esteroides (AINE): alivian la inflamación y reducen el dolor.
- Ketorol
Un medicamento con propiedades analgésicas cuyo principio activo es el ketorolaco. Tras su administración, posee un efecto antiinflamatorio, analgésico y antipirético pronunciado. Se utiliza para aliviar el dolor intenso o moderado causado por cualquier causa. Está disponible en forma de inyecciones (10-30 mg una vez) y comprimidos (4 unidades al día). El tratamiento no debe exceder los 5 días.
Los efectos secundarios se manifiestan en diversos sistemas orgánicos, pero con mayor frecuencia los pacientes experimentan las siguientes reacciones: náuseas, vómitos, mareos, dolor y debilidad muscular, somnolencia, nerviosismo y temblor. Contraindicaciones: embarazo y lactancia, pacientes menores de 16 años, intolerancia a los componentes del medicamento, broncoespasmos, patologías erosivas y ulcerativas del sistema digestivo, deshidratación, úlceras pépticas y trastornos de la hematopoyesis.
- Nurofen
Un eficaz agente antiinflamatorio, analgésico y antipirético. Se utiliza para el síndrome de dolor intenso, enfermedades reumatoides y lesiones infecciosas e inflamatorias. Está disponible en comprimidos y crema. Los comprimidos se toman en dosis de 200 a 800 mg, de 3 a 4 veces al día, y el ungüento se aplica en la zona afectada de 2 a 3 veces al día. Los efectos secundarios son poco frecuentes y se manifiestan por los siguientes síntomas: trastornos gastrointestinales, hinchazón, aumento de la presión arterial, reacciones broncoespásticas y alérgicas cutáneas. Su uso está contraindicado en insuficiencia cardíaca, colitis ulcerosa, lesiones ulcerativas gástricas y heridas extensas en la piel.
- Los enterosorbentes están indicados para defectos a largo plazo. Tienen un efecto desintoxicante, absorbiendo la microflora dañina y sus productos de desecho. Estos fármacos reducen el riesgo de reacciones alérgicas y tienen un efecto positivo en el sistema inmunitario. Los medicamentos que se recetan con mayor frecuencia son: Hemodez, Polysorb y Enterodez.
- Inmunosupresores: el desarrollo de la enfermedad se asocia con daño a los linfocitos T, es decir, células del sistema inmunitario. Se utilizan inmunosupresores (ciclosporina A, Sandimmune) para restaurarlos. Estos fármacos presentan mayor toxicidad, por lo que su uso solo es posible en el ámbito hospitalario.
Medicamentos de acción externa:
- Los corticosteroides son fármacos hormonales de uso externo, considerados los más eficaces para la psoriasis. Alivian rápidamente la inflamación, eliminan el picor y el ardor, y mejoran el bienestar general. Los productos de este grupo farmacológico deben usarse durante un corto periodo de tiempo. Esto se debe a que, con el uso prolongado, comienza la atrofia de la piel y aparecen estrías. El medicamento debe suspenderse gradualmente, ya que puede producirse el efecto contrario, cuando los síntomas de la enfermedad reaparecen y son mucho más intensos.
- Elokom
Glucocorticosteroide tópico sintético con el principio activo furoato de mometasona. Tiene efectos antiinflamatorios, vasoconstrictores, antipruriginosos, antialérgicos y antiexudativos. Se utiliza para el tratamiento sintomático de la inflamación, el prurito y el ardor en enfermedades dermatológicas y alérgicas, psoriasis, dermatitis seborreica y liquen plano. La pomada se aplica en una capa fina sobre las zonas afectadas de la piel una vez al día. La duración del tratamiento depende de la gravedad de la enfermedad.
Su uso está contraindicado en caso de intolerancia a los componentes y se recomienda especial precaución en el tratamiento facial. Los efectos secundarios se manifiestan como pérdida temporal de sensibilidad, picor y ardor. También son posibles náuseas, mareos, sequedad de la piel y estrías. El uso prolongado puede provocar sobredosis: atrofia cutánea y supresión del sistema pituitario-suprarrenal. Está indicado para el tratamiento la corrección del equilibrio hidroelectrolítico.
- Ventaja
Agente antiinflamatorio local. Se utiliza para dermatitis, eccema y psoriasis de diversas etiologías. El producto se aplica sobre la piel una vez al día; la duración del tratamiento es de hasta 12 semanas para adultos y no más de 4 semanas para niños. Está contraindicado en caso de hipersensibilidad a los componentes activos, infecciones virales, tuberculosis o sífilis cutánea. Los efectos secundarios se manifiestan como hiperemia cutánea, picazón y ardor en la zona de aplicación.
- Locoide
Un medicamento con hidrocortisona. Se utiliza para procesos patológicos superficiales de la epidermis sin infección. Alivia la psoriasis, el eccema y la dermatitis. El ungüento se aplica en una capa fina sobre la erupción, de 1 a 3 veces al día. El producto puede usarse para heridas exudativas y supurantes. Seca, refresca, hidrata y desinfecta eficazmente.
Los efectos secundarios son poco frecuentes y dependen de la duración del uso. Los pacientes pueden experimentar irritación cutánea, cambios atróficos, cicatrización lenta de heridas y cambios en la pigmentación. Está contraindicado en caso de intolerancia a los componentes del producto y en casos de enfermedades fúngicas, víricas y parasitarias.
Se pueden utilizar medicamentos combinados para mejorar los resultados de la terapia. Estos incluyen hormonas con ácido salicílico: Ekolom C, Belosarik o un análogo de la vitamina D3 (calcipotriol). Los ungüentos Lorinden C y Diprosalik también son populares.
- Los agentes antiinflamatorios no hormonales se utilizan para tratar todas las formas y etapas de las erupciones cutáneas. Con mayor frecuencia, se prescriben a los pacientes los siguientes ungüentos: azufre, alquitrán de azufre, dermatol, ictiol y zinc. Estos tienen propiedades desinfectantes, reductoras, antiinflamatorias y aceleradoras de la regeneración.
- Alquitrán: el uso de ungüentos con alquitrán permite eliminar por completo las pústulas de la piel en un mes. La aplicación local puede combinarse con baños de alquitrán. El alquitrán es un remedio natural para enfermedades dermatológicas. No tiene contraindicaciones ni efectos secundarios. Su único inconveniente es su fuerte olor y el aumento de la fotosensibilidad de la piel con el uso prolongado.
- Solidol: los ungüentos a base de esta sustancia tienen propiedades analgésicas, exfoliantes, cicatrizantes, antipruriginosas, antibacterianas y antiinflamatorias. Los ungüentos contienen no solo solidol, sino también diversos aceites vegetales, extractos de plantas, miel de abeja y cera. Esto permite normalizar los procesos metabólicos celulares y mejorar la microcirculación sanguínea.
También se pueden recetar medicamentos no hormonales: Tsitopsor, Psorium, ungüento de Ivanov, Magnipsor. Para eliminar el picor y el ardor, suavizar la piel y reducir la cantidad de placas y pústulas, se recetan productos a base de urea (con propiedades hidratantes): Lokopeiz, Mustela, Topic 10. Las etapas avanzadas se tratan con preparados herbales con propiedades reconstituyentes y suavizantes: Plantozan B, Psorilom, Lomo psoriasis.
- Los queratolíticos son un grupo de sustancias que aceleran el proceso de exfoliación de las células muertas. Su actividad se asocia con la destrucción de la conexión entre la epidermis y las células queratinizadas. Los preparados con queratolíticos son eficaces en dermatitis, neurodermatitis, ectiosis, diversas micosis y otras enfermedades dermatológicas.
El queratolítico más popular y asequible es el ácido salicílico. También se pueden utilizar medicamentos con ácido láctico, retinoides aromáticos (isotretinoína, Differin) y ácido glicólico. Para el tratamiento de la psoriasis, se recetan con mayor frecuencia los siguientes medicamentos: Baziron AC, Solcoderm, Belosalik, Vipsogal, Lorinden A. Estos aceleran la cicatrización de la piel dañada al suavizar las placas escamosas. El tratamiento no debe durar más de 20 días, ya que los principios activos tienen un efecto acumulativo y pueden penetrar en el torrente sanguíneo sistémico, causando efectos secundarios.
- Los champús son otro tipo de medicamento para la psoriasis. Se utilizan para las erupciones en el cuero cabelludo. Se suelen utilizar productos a base de alquitrán (Psorilom, Friderm), antifúngicos y antimicrobianos (Nizoral, Skin-Cap). Los champús detienen la descamación del cuero cabelludo, alivian la irritación y el picor, y aceleran el proceso de curación.
Todos los medicamentos descritos para la psoriasis pustulosa deben usarse solo tras consulta y prescripción médica por parte de un dermatólogo. La automedicación puede agravar la enfermedad, provocando su exacerbación y diversos síntomas dolorosos.
Vitaminas
La psoriasis es una enfermedad crónica que debilita considerablemente las defensas del sistema inmunitario. Las vitaminas tienen como objetivo restablecer el funcionamiento normal del organismo, aliviar los síntomas de la enfermedad y su tratamiento. Se toman tanto interna como externamente.
- Ungüentos y cremas que contienen vitaminas
Estas preparaciones contienen análogos sintéticos de las vitaminas A, D3, E y otras. Su actividad es moderadamente baja, por lo que se requiere un uso prolongado, de 2 a 3 meses a un año, para lograr un efecto terapéutico. Con mayor frecuencia, se recetan a los pacientes los siguientes medicamentos: Daivonex, Kremgen, Tazorac y Zorak. Su acción se centra en suprimir la división activa de las células epidérmicas, hidratar la piel y aliviar el picor y el ardor.
- Vitaminas para administración oral
Los microelementos beneficiosos deben obtenerse de los alimentos. Por ejemplo, la vitamina E es un antioxidante que mejora el estado de la piel, y la vitamina A participa en la síntesis de proteínas y lípidos, manteniendo el estado normal de la piel y las mucosas.
También es posible utilizar complejos vitamínicos especiales: Aevit (mejora el metabolismo de los lípidos y el suministro de sangre a la epidermis), Omega-3 (regula el metabolismo del calcio y el fósforo en el cuerpo, tiene un efecto antiinflamatorio), Hexavit (estimula los procesos de regeneración), Undevit (activa los procesos metabólicos en los tejidos, acelera la curación), Complevit (un complejo de vitaminas y minerales para la piel y las uñas), ácido ascórbico y otros.
Tratamiento de fisioterapia
La terapia compleja para la psoriasis permite obtener buenos resultados rápidamente. El tratamiento fisioterapéutico tiene como objetivo restaurar la piel y aliviar los síntomas dolorosos. La fisioterapia se realiza en la fase hospitalaria y durante la remisión, es decir, no se utiliza en casos agudos ni cuando aparecen erupciones.
Veamos los métodos más populares y efectivos:
- Radiación ultravioleta: las zonas afectadas se tratan con ondas ultravioleta. Este método es bien tolerado y permite una remisión estable que puede durar desde varios meses hasta varios años.
- Terapia PUVA: la piel se trata con rayos UV y fotosensibilizadores (medicamentos orales). Mejora el estado de la piel y promueve la remisión. Contraindicada en diabetes, embarazo, intolerancia a la radiación solar e insuficiencia renal o hepática. Puede causar efectos secundarios: reacciones alérgicas, dolor de cabeza y náuseas.
- Radioterapia: las zonas de la herida se tratan con rayos X. Tiene propiedades antipruriginosas y antiinflamatorias y acelera la curación de las pústulas.
- Crioterapia: reduce la intensidad del picor y el dolor, y mejora los procesos metabólicos. La piel se trata con una mezcla medicinal a -160 °C. Para obtener un resultado positivo, se requieren de 20 a 25 tratamientos con una frecuencia de 1 a 2 veces al día, con una duración de 2 a 3 minutos.
- Hirudoterapia: se utilizan sanguijuelas como tratamiento. Mejoran la circulación sanguínea local y normalizan las reacciones inmunitarias.
- Pez doctor: este método tiene como objetivo limpiar la piel de erupciones psoriásicas. Para ello, se coloca al paciente en agua con peces, que durante el procedimiento se comen una capa de placas, eliminando así la psoriasis.
El uso de los métodos anteriores depende de la ubicación de la erupción, la forma de la enfermedad y la salud general del paciente.
Remedios populares
Con frecuencia, para la psoriasis se utilizan no solo métodos de medicina tradicional, sino también tratamientos populares. Consideremos varias recetas efectivas para minimizar los síntomas dolorosos:
- Mezcle partes iguales de alquitrán de abedul y cualquier aceite vegetal. La mezcla resultante debe aplicarse sobre la herida de 1 a 3 veces al día.
- Lave 50 g de celidonia y muélela hasta obtener una consistencia pastosa. Mezcle la planta con grasa de ganso y hiérvala al baño maría durante 40-60 minutos. Una vez enfriada, puede usarse para tratar erupciones cutáneas, incluidas las del cuero cabelludo.
- Tome 50 g de propóleo y 500 g de mantequilla. Muela el propóleo, derrita la mantequilla al baño maría y mezcle ambos ingredientes. La mezcla resultante debe hervirse a fuego lento hasta obtener una masa viscosa de consistencia uniforme. El ungüento acelera la cicatrización de úlceras y erosiones.
- Mezcle bien 300 g de leche y 30 g de semillas de lino, hojas de parra machacadas y raíz de bardana. Hierva la mezcla a fuego lento durante 7-10 minutos. Una vez fría la decocción, cuélela y úsela para hacer compresas. Aplique gasas y bastoncillos de algodón sobre las heridas; el procedimiento se realiza 1 o 2 veces al día.
Las recetas populares mencionadas anteriormente son eficaces para muchos tipos de psoriasis, especialmente la pustulosa. Sin embargo, antes de usarlas, conviene consultar con un dermatólogo.
Tratamiento a base de hierbas
Los componentes herbales se incluyen en muchos preparados eficaces para eliminar pústulas y otras erupciones. El tratamiento herbal se considera medicina alternativa, por lo que debe acordarse con el médico tratante.
- Mezcle 100 g de la sucesión con raíz de valeriana, hipérico y hojas de celidonia (30 g cada una). Vierta 500 ml de agua hirviendo sobre todos los ingredientes y deje reposar durante 15 minutos. Después de enfriar, tome ½ taza del medicamento 2 veces al día.
- Vierta 100 g de celidonia en 4 litros de agua y hierva en una cacerola con tapa durante 40-60 minutos. Cuele la decocción resultante y añádala durante el baño. La temperatura del agua durante el baño debe ser de 38 °C; se recomienda realizar el baño diariamente durante 15-20 minutos.
- Tome proporciones iguales de raíz de regaliz, celidonia y hojas de orégano. Vierta 200 ml de agua hirviendo sobre los ingredientes y cocine a fuego lento al baño maría durante 10-15 minutos. Cuele la decocción, enfríe y no tome más de 100 ml 2-3 veces al día.
- Tome proporciones iguales de celidonia, salvia, sucesión, valeriana y hipérico. Vierta 200 ml de agua hirviendo sobre 50 g de la mezcla de hierbas y deje reposar de 15 a 20 minutos. En cuanto la infusión se enfríe, cuélela y añádala al baño durante el mismo.
Las recetas anteriores ayudan a minimizar los síntomas dolorosos de la enfermedad, aceleran el proceso de curación y pueden utilizarse durante el período de remisión.
Homeopatía
Para tratar la psoriasis, se utilizan métodos que varían en eficacia y principio de acción. La homeopatía es una medicina alternativa. Tiene un efecto acumulativo y ayuda a fortalecer el sistema inmunitario. Veamos algunos remedios homeopáticos populares:
- Arsenicum iodatum: se usa para pústulas y escamas grandes. Alivia la picazón, el ardor y el dolor.
- Sepia es un remedio indicado para la psoriasis con dermatitis del pañal, formación de zonas con pigmentación alterada, grietas y erosiones de la piel.
- Arsenicum album: adecuado para el tratamiento de niños y ancianos. Combate eficazmente las erupciones en el cuero cabelludo, eliminando el picor, el ardor y la sequedad cutánea. Tiene efectos beneficiosos sobre el bienestar general y el sistema nervioso.
- Azufre - pústulas con contenido purulento, picazón, ardor, recaídas frecuentes de la enfermedad.
- Silicea - se prescribe a pacientes con piel sensible, erupciones purulentas y aspereza pronunciada.
Todas las preparaciones descritas anteriormente se utilizan en diluciones de 3, 6, 12 y 30 ml. El uso de la homeopatía solo es posible tras consultar con un homeópata. El médico selecciona el remedio más eficaz y prescribe su dosis y duración.
Más información del tratamiento
Prevención
Las medidas para prevenir la psoriasis tienen como objetivo reducir la frecuencia de las exacerbaciones y prolongar la remisión. La prevención se basa en las siguientes recomendaciones:
- Durante los tratamientos con agua, la piel solo se puede limpiar con esponjas suaves y secar con una toalla suave. Asegúrese de usar cremas hidratantes para proteger la capa hidrolipídica de la epidermis.
- Protege tu piel de daños mecánicos y químicos. Para prevenir reacciones alérgicas, prioriza la ropa y la ropa de cama de tejidos naturales.
- En la sala de estar es necesario aumentar la humedad del aire. El uso del aire acondicionado está contraindicado, ya que provoca sequedad en la piel.
- Realice la prevención estacional de resfriados y enfermedades infecciosas. Evite la tensión nerviosa, el estrés y la hipotermia.
- Mantén una dieta equilibrada, lo que implica evitar los alimentos grasos, dulces, salados, ahumados y harinosos. Elimina el alcohol y otros malos hábitos.
Estas recomendaciones preventivas tienen un efecto beneficioso no sólo sobre el estado de la piel, sino también sobre el bienestar general.
Pronóstico
La psoriasis es una enfermedad incurable que persiste durante toda la vida. El pronóstico depende de su forma, estadio y características del organismo del paciente. Según las estadísticas médicas, alrededor del 17 % de los pacientes presentan complicaciones de diversa gravedad, y el 2 % de los casos de la enfermedad son mortales.
La psoriasis pustulosa no representa un peligro para los demás; es decir, la enfermedad no se transmite por contacto ni por gotitas en el aire. Sin embargo, para el paciente, esta condición patológica se asocia con un alto riesgo de enfermedades cardiovasculares y diversos procesos inflamatorios. El trastorno tiene un efecto negativo en el estado psicoemocional, aumentando el riesgo de exacerbación de trastornos crónicos, la aparición de diabetes, hipertensión e incluso oncología.
 [ 46 ]
[ 46 ]

