Médico experto del artículo.
Nuevos artículos
Psoriasis vulgar
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
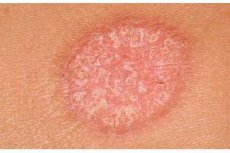
La psoriasis vulgar se considera la forma más común de esta enfermedad dermatológica. A veces también se la denomina psoriasis común o simple.
Esta patología se caracteriza por la aparición de pápulas en la piel, cubiertas de peculiares escamas blancas: partículas de tejido queratinizado.
Epidemiología
Los resultados de varias encuestas estadísticas han demostrado que la psoriasis vulgar se observa en aproximadamente el 2% de la población mundial (por ejemplo, en Dinamarca la padece el 2,9% de la población, en la parte norte de Europa (incluida Inglaterra) - 2%, en los EE.UU. - 1,4%, y en China - 0,37%).
Causas psoriasis vulgar
Actualmente, no existe una teoría única que explique completamente las causas de la psoriasis vulgar. Por ello, esta enfermedad se clasifica como una dermatosis multifactorial.
Entre las explicaciones más populares sobre las causas de la psoriasis se encuentran las siguientes:
- Causa hereditaria: la enfermedad se diagnostica con mayor frecuencia en la segunda y quinta o sexta generación. La transmisión se produce de dos maneras: recesiva y autosómica dominante.
- Causas metabólicas: la enfermedad se produce debido a trastornos metabólicos. Esto afecta principalmente a los procesos del metabolismo del colesterol, las enzimas y la alteración de la replicación del ARN y el ADN.
- Causa viral: se identificó como resultado de experimentos separados realizados en conejos. Tras la implantación de partículas de piel afectadas por psoriasis, comenzaron a desarrollar fibrosis, así como atrofia y otras modificaciones morfológicas en los órganos. Sin embargo, aún no se ha podido determinar qué virus específico provocó estos trastornos.
- Causa endocrina: a muchos pacientes se les diagnostican trastornos de origen endocrino. Entre ellos se encuentran la disfunción de las gónadas y del sistema hipotálamo-suprarrenal.
- Causa neurogénica, que explica el desarrollo de la psoriasis por la presencia de trastornos psicológicos graves en el paciente.
Patogenesia
Hay dos teorías principales que explican el mecanismo de aparición de la psoriasis vulgar.
La primera de ellas explica la aparición de la psoriasis por una alteración en el proceso de maduración y división de las células epiteliales, lo que provoca su crecimiento excesivo y aumento de la proliferación. Por lo tanto, en este caso, la patología se produce como resultado de una alteración de la función de los tejidos y los queratocitos. Cabe señalar que, en este caso, la reacción agresiva de los fagocitos mononucleares y los linfocitos T a las células cutáneas, así como su penetración en la piel, se considera una respuesta secundaria del organismo a la rápida proliferación de queratocitos alterada por la enfermedad. Esta teoría se ve confirmada por el hecho de que el tratamiento de esta patología con fármacos que previenen la proliferación de queratocitos (con un efecto inmunomodulador mínimo o nulo) ofrece resultados positivos.
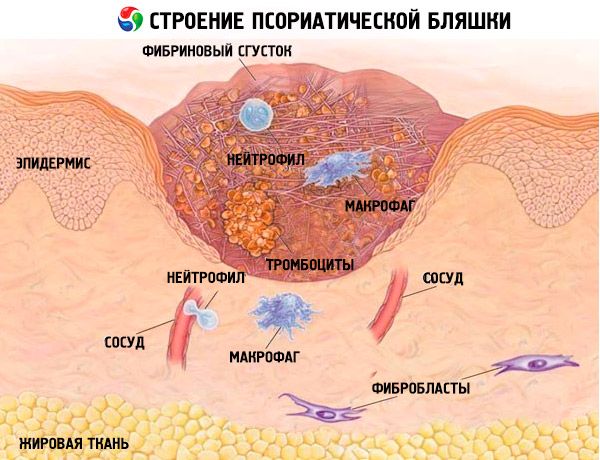
La segunda teoría considera esta patología como un tipo de enfermedad inmunopatológica autoinmune, en cuyo desarrollo el aumento del crecimiento y la reproducción de las células cutáneas se considera secundario a la influencia de las linfocinas, mediadores de la inflamación, así como de las citocinas producidas por las células inmunitarias. El proceso de aparición de la patología se asocia con la penetración en la piel de células que protegen al organismo de la aparición de tumores malignos e infecciones (las llamadas células T auxiliares y células T asesinas). Como resultado, se libera una gran cantidad de citocinas, que desencadenan el proceso inflamatorio y aceleran la proliferación de las células cutáneas (incluidos los queratocitos).
Síntomas psoriasis vulgar
Generalmente, la enfermedad se desarrolla gradualmente, pero en algunos casos tiene un inicio agudo. Uno de los primeros signos de la psoriasis vulgar es la aparición de una erupción nodular en la piel, de color rojo o rosado. Esta erupción se denomina pápula: nódulos densos y limitados, sobre los cuales se forman escamas de color blanco grisáceo. No todas presentan descamación, pero si se intenta raspar la superficie de la pápula, será fácil detectarla. La erupción no suele ser abundante y se localiza en la misma zona de la piel durante un tiempo prolongado. Puede localizarse debajo del cabello, sobre las articulaciones grandes, etc.
Etapa
La psoriasis vulgar tiene tres etapas de desarrollo: progresiva, regresiva y estacionaria, cada una de las cuales tiene sus propias particularidades clínicas.
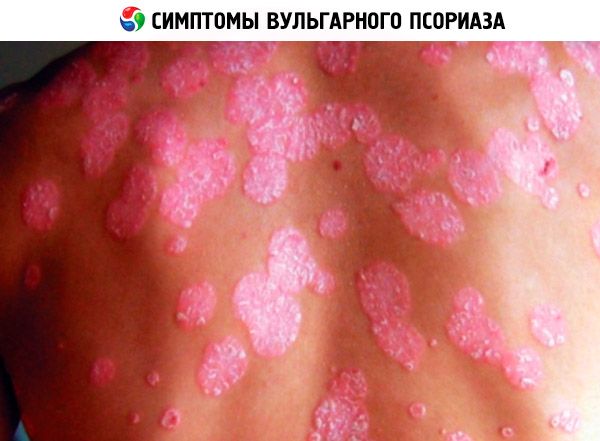
En el caso de una etapa regresiva de la enfermedad, el paciente experimenta:
- Reducción de la intensidad de la descamación de la piel o cese completo de este proceso;
- Desaparición gradual de la erupción y las placas psoriásicas, tras lo cual comienza a desarrollarse una hipopigmentación (a veces, en su lugar, comienza a desarrollarse una hiperpigmentación);
- Desarrollo de la tríada psoriásica y reacción isomórfica negativa.
Etapa estacionaria
Entre los signos característicos de la fase estacionaria del desarrollo de la enfermedad se encuentran las siguientes manifestaciones:
- Detener el crecimiento de nuevos nódulos;
- El tamaño y el número de pápulas existentes permanecen iguales y no se observa crecimiento periférico;
- Grado moderado de descamación de la superficie de la erupción;
- Comienza la formación de un borde blanquecino, que rodea el nódulo eruptivo con una capa córnea (este proceso se llama síntoma de Voronov); esto indica que la etapa estacionaria está comenzando a pasar a una etapa regresiva;
- Reacción isomórfica negativa y aparición de la tríada psoriásica.
Etapa progresiva
La etapa progresiva de la psoriasis se caracteriza por las siguientes manifestaciones:
- Aparición periódica de una nueva erupción en la piel, que tiene un borde eritematoso específico, en el que no hay placas (mientras que en la erupción misma hay placas);
- Los nódulos existentes aumentan de tamaño debido al crecimiento periférico (se ven como un borde hiperémico alrededor de la erupción);
- La llamada reacción de Koebner da un resultado positivo: aparecen nuevos nódulos en las partes dañadas de la piel (la lesión puede ser causada por un rasguño, un pinchazo de aguja, una quemadura solar o el uso de un ungüento irritante);
- Las erupciones psoriásicas son muy escamosas, excepto en el área donde crecen los propios nódulos;
- Tríada positiva.
Psoriasis vulgar en placas
La psoriasis en placas es el tipo más común de la enfermedad, en la que la piel se inflama, enrojece y se descama. Según las estadísticas, aproximadamente 4 de cada 5 personas diagnosticadas con psoriasis presentan la forma en placas (también llamada psoriasis común). Esta patología se caracteriza por placas gruesas de color rojo violáceo, sobre las cuales aparecen escamas plateadas. Esta erupción puede aparecer en cualquier parte del cuerpo. La aparición de la erupción causa dolor y picazón.
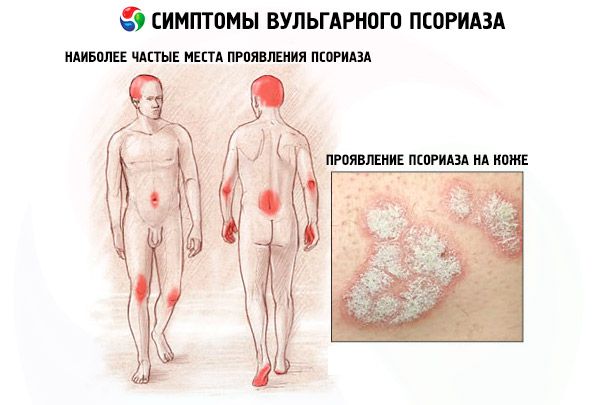
Psoriasis vulgar limitada y generalizada
La psoriasis vulgar puede ser limitada o generalizada. En la forma limitada, la erupción aparece en zonas específicas de la piel, cubriendo un máximo del 40 % de la superficie total. Si se afecta una zona más extensa, la patología se clasifica como generalizada.
Complicaciones y consecuencias
La psoriasis vulgar puede causar complicaciones en las articulaciones o las uñas. Las uñas se ven afectadas varias veces y aparecen depresiones puntuales. Con el tiempo, suelen desprenderse y caerse por completo. La hiperqueratosis comienza debajo de la placa ungueal; este síntoma también se denomina "mancha de aceite".
Las complicaciones articulares de la psoriasis pueden ser bastante graves. Se desarrollan diversas artropatías que dificultan el movimiento del paciente, especialmente por la mañana, después de dormir. Las articulaciones se deforman, principalmente entre las falanges de los dedos: se curvan y se atrofian, lo que provoca la pérdida de la capacidad de realizar incluso movimientos cotidianos.
En el sistema nervioso, son bastante comunes complicaciones como la depresión, la apatía y la opresión constante, junto con la indiferencia hacia todo. Pueden desarrollarse complejos (sobre todo en niños pequeños), por lo que es fundamental la supervisión de un psicólogo.
Diagnostico psoriasis vulgar
Por lo general, el diagnóstico de la forma crónica de la psoriasis vulgar no es difícil. La enfermedad presenta manifestaciones externas características, por lo que no presenta dificultades. No existen procedimientos diagnósticos ni análisis de sangre específicos para esta enfermedad.
Una manifestación típica de la forma crónica de la psoriasis vulgar es que al raspar la placa con facilidad se produce sangrado.
Pruebas
En el caso de una forma extensa de la enfermedad, o si se encuentra en una etapa progresiva, las desviaciones se pueden detectar mediante análisis de sangre, después de lo cual se detecta la presencia de procesos inflamatorios, autoinmunes y reumáticos (desarrollo de leucocitosis y, además de ello, un aumento del nivel de VSG, determinación de la proteína C reactiva, etc.), así como trastornos endocrinos y bioquímicos.
Para confirmar el diagnóstico y descartar otras patologías dermatológicas, se puede realizar una biopsia cutánea. En este caso, se pueden observar los siguientes hallazgos:
- Inmadurez y engrosamiento de la capa de queratinocitos;
- Signos de proliferación acelerada de queratocitos, así como formaciones inmunocompetentes;
- Penetración masiva de macrófagos, células ramificadas y linfocitos T en la piel dañada;
- El proceso de formación de nuevos vasos sanguíneos en la capa de piel debajo de las placas de psoriasis se acelera.
Diagnóstico diferencial
La psoriasis vulgar debe distinguirse de las dermatosis: sifílido nodular, liquen plano y síndrome de Reiter; además, del eccema y la dermatitis seborreicos, la pitiriasis rosada y la neurodermatitis. También debe distinguirse de la queratosis folicular o parafolicular y la parapsoriasis, el granuloma fungoide en fase infiltrativa en placa y el LED.
¿A quién contactar?
Tratamiento psoriasis vulgar
La psoriasis vulgar puede tratarse de diversas maneras. Todas las cuestiones sobre la elección de los métodos de tratamiento y su esquema, así como la selección de fármacos, dosis y otros detalles, se deciden individualmente para cada paciente. En cada caso, se tienen en cuenta la gravedad de la enfermedad y su prevalencia, la presencia o ausencia de enfermedades concomitantes, así como las contraindicaciones, etc.
En modo hospitalario, el proceso de tratamiento incluye los siguientes procedimientos:
- Desintoxicación del cuerpo del paciente;
- Uso sistémico de drogas;
- Implementación de terapia local.
Si la enfermedad es localizada o moderadamente grave, el tratamiento puede realizarse de forma ambulatoria. En este caso, se utilizan principalmente medicamentos locales. Se seleccionan medicamentos específicos según el estadio de la enfermedad. Se pueden utilizar agentes hormonales y no hormonales.
Medicamentos
El siguiente tratamiento se realiza en el hospital.
Si el paciente tiene presión arterial alta, se administra sulfato de magnesio por vía intramuscular.
Si la psoriasis se presenta de forma exudativa se prescriben diuréticos.
Si el paciente presenta picor intenso y tendencia a reacciones alérgicas, se deben utilizar antihistamínicos como Suprastin, Tavegil o difenhidramina.
El tratamiento sistémico con glucocorticosteroides casi nunca se utiliza actualmente, ya que aumenta el riesgo de efectos secundarios y complicaciones. Por lo tanto, solo se prescriben cuando otros métodos no han dado resultados positivos.
En caso de curso severo de la patología, para el tratamiento se utilizan citostáticos: metotrexato y ciclosporina, así como retinoides: acitretina.
Además, en el proceso de tratamiento se utilizan cada vez más medicamentos que contienen anticuerpos monoclonales, como por ejemplo Efalizumab o Infliximab.
En cuanto a las preparaciones locales, su uso debe ser cauteloso. Durante una exacerbación de la enfermedad, la piel irritada no debe tratarse con ungüentos de acción fuerte y alta concentración. Productos como la fracción ASD, la pasta de naftalano y la crema de lanolina son eficaces. Sin embargo, los ungüentos hormonales deben usarse solo por un periodo corto.
En el ámbito ambulatorio, se utilizan fármacos hormonales, como glucocorticosteroides en forma de geles, cremas, emulsiones y lociones (como hidrocortisona o Elokom). También se utilizan fármacos no hormonales como antralina, ditranol, tazaroteno y calcipotriol. Los fármacos locales combinados, como Locacortentara y Belosalik, también son eficaces.
Vitaminas
Durante el tratamiento es fundamental utilizar agentes que mejoren el metabolismo celular en el organismo: se trata de vitaminas de los grupos B y C, así como P y A, E y D.
Tratamiento de fisioterapia
Entre los métodos de tratamiento fisioterapéutico de la psoriasis vulgar, los principales son los siguientes procedimientos:
- electrosueño;
- Tratamiento magnético y con láser magnético;
- Procedimientos de irradiación UV, así como PUVA.
Si el paciente se encuentra en una fase aguda de la enfermedad, no se permite utilizar procedimientos de irradiación UV y la PUVA se realiza en cantidades limitadas y con precaución.
Medicina tradicional y herbaria
Para que el tratamiento sea más efectivo, puede usar remedios caseros. Por ejemplo, tome baños calientes adicionales con extractos y tinturas de hierbas medicinales, como caléndula, manzanilla o pino. Al mismo tiempo, no use toallitas para bañarse ni se frote con una toalla, limitándose a secarse. Esto es necesario porque pueden producirse microtraumatismos en la piel debido al roce, lo que aumenta el riesgo de exacerbación de la enfermedad, así como la posible aparición de una infección secundaria.
Aquí hay algunas recetas más que ayudan en el tratamiento de la psoriasis:
Tome 20 g de raíz de zarzaparrilla y déjelos en infusión en 1 litro de agua durante 8-10 horas. Luego, hierva la infusión durante unos 20 minutos y cuélela. Beba la mitad de la decocción caliente y la otra mitad en 24 horas. El tratamiento dura 20 días.
Las zonas de la piel afectadas por la psoriasis deben lubricarse con ceniza de rosa mosqueta, que previamente debe mezclarse con vaselina en proporciones iguales.
Tintura de saúco negro (añadir 2 cucharaditas a 5 litros de agua). Beber 3 veces al día, 0,5 tazas. Se puede usar agua de abeto en lugar de la tintura de saúco.
Muele cabezas de girasol jóvenes, vierte vino blanco sobre ellas y deja reposar durante dos días. Cuela la tintura y humedece con ella las zonas inflamadas. También puedes aplicar vendajes, dejándolos actuar de dos a tres horas. Si aparece sarpullido en la cara, puedes lavarla con esta tintura.
Homeopatía
El medicamento homeopático Dulcamara Plus se utiliza en casos de psoriasis vulgar aguda.
Las contraindicaciones incluyen: hipersensibilidad a los componentes homeopáticos del medicamento, así como ser menor de 18 años.
El medicamento debe tomarse únicamente según lo prescrito por un homeópata. Los gránulos deben colocarse debajo de la lengua y chuparse durante un rato. No deben masticarse ni tragarse con agua. El medicamento debe tomarse media hora antes de las comidas o una hora después. La dosis habitual es de 8 gránulos tres veces al día. El tratamiento puede durar hasta 30 días, pero solo después de una consulta obligatoria con un dermatólogo.
Entre los efectos secundarios del medicamento, a veces el paciente puede experimentar una alergia. En este caso, deberá consultar a un dermatólogo.
Entre los preparados homeopáticos para la psoriasis también ayudan remedios como Loma Lux Psoriasis (la dosis depende del peso del paciente y es de 0,5 a 2 cucharaditas por la mañana en ayunas) y Polyderm (tomar 3 a 5 gránulos tres veces al día durante 5 a 6 meses).
Dieta
Es posible eliminar la psoriasis vulgar solo si normaliza su rutina diaria y corrige su dieta. Debe eliminar de su dieta alimentos que contengan componentes como carbohidratos (de fácil digestión) y grasas refractarias. La dieta para la psoriasis vulgar también incluye evitar los alimentos picantes, la sal, diversas especias, los productos semiacabados y los productos con alta alergenicidad. Además, debe evitar los alimentos con colorantes y aditivos alimentarios, los productos encurtidos y ahumados, y el alcohol.
Más información del tratamiento
Prevención
Pronóstico
La psoriasis vulgar tiene un pronóstico bastante favorable, pero debe tenerse en cuenta que no existe certeza sobre la duración de la enfermedad, ni sobre los períodos de exacerbación y remisión. Las erupciones cutáneas pueden persistir durante años, pero generalmente los períodos de exacerbación se alternan con períodos de mejoría y recuperación clínica. Un número considerable de pacientes, especialmente aquellos que no se sometieron a terapia sistémica intensiva, experimentaron largos períodos de recuperación clínica espontánea.


 [
[