Médico experto del artículo.
Nuevos artículos
Síndrome de Proteus o gigantismo parcial.
Último revisado: 04.07.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
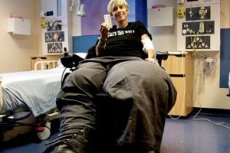
El síndrome de Proteus es una enfermedad rara, una patología genética multisistémica con manifestaciones clínicas pronunciadas, a saber: gigantismo selectivo, daño a los sistemas sanguíneo y linfático.
La primera mención del síndrome fue hecha por Michael Cohen en 1979. Cuatro años más tarde, en Alemania, la patología recibió su nombre actual: síndrome de Proteo, en honor al antiguo dios griego Proteo el de muchos rostros.
El síndrome de Proteus a menudo se diagnostica erróneamente como una enfermedad hamartomatosa en forma de neurofibromatosis, que se transmite de forma autosómica dominante.
Otros nombres para el síndrome de Proteus incluyen: síndrome de Proteus, enfermedad del hombre elefante, síndrome de gigantismo parcial.
Epidemiología
El síndrome de Proteus se considera una patología extremadamente rara, ya que solo se han descubierto unos doscientos casos similares a lo largo de la historia. Estas estadísticas permiten afirmar que el síndrome se presenta en menos de un caso por cada millón de recién nacidos.
Causas Síndrome Proteus
La causa del síndrome de Proteus es una mutación genética específica. Todos sabemos que el cuerpo humano posee una gran cantidad de cadenas de ADN que nos transmiten nuestros padres. Sin embargo, a veces, durante el desarrollo embrionario, se produce una falla genética que conduce a la aparición de enfermedades genéticas congénitas.
El síndrome de Proteus se detecta cuando el gen AKT está alterado: esta proteína es responsable de la tasa de crecimiento celular en el cuerpo. En una persona sana, su gen AKT está inactivo. En pacientes con síndrome de Proteus, este gen está activo y acelera el proceso de crecimiento celular.
La gravedad de la patología depende de la etapa del embarazo en la que se produjo la mutación genética. Cuanto más temprana sea esta etapa, más grave será el síndrome de Proteus.
En estos momentos los científicos están trabajando en las siguientes cuestiones:
- ¿Cómo puede una mutación de un gen afectar la tasa de crecimiento de tejidos humanos completamente diferentes?
- ¿De qué depende el crecimiento tisular selectivo? ¿Por qué algunos pacientes experimentan hipertrofia cutánea, mientras que otros experimentan hipertrofia ósea o vascular?
Factores de riesgo
Se desconocen los factores exactos que influyen en el desarrollo del síndrome de Proteus. Sin embargo, los científicos han identificado varios factores que, en teoría, podrían contribuir al desarrollo de esta patología en un niño:
- concepción no planificada;
- falta de supervisión médica del embarazo;
- enfermedades virales en mujeres embarazadas;
- uso de drogas prohibidas durante el embarazo, así como intoxicación crónica y aguda;
- fumar y beber alcohol durante el embarazo;
- adicción;
- ingesta insuficiente de vitaminas y otras sustancias esenciales en el organismo de la mujer embarazada;
- Mala ecología, radiación, riesgos laborales.
Patogenesia
La patogénesis del síndrome de Proteus aún no se ha estudiado a fondo. Solo se sabe que el desarrollo de la patología se debe al mosaicismo de células somáticas, una anomalía en la combinación de los cromosomas sexuales según un gen dominante, aún no identificado.
Sin embargo, esta teoría también es cuestionada por algunos científicos, ya que se han registrado casos aislados de signos menores de la enfermedad en los padres de individuos afectados.
La coexistencia de hiper e hipoplasia en el síndrome de Proteus sugiere una posible recombinación somática embrionaria que resulta en la aparición de al menos tres subtipos celulares: estructuras celulares normales, hipertróficas y atróficas.
Síntomas Síndrome Proteus
Por lo general, las personas con síndrome de Proteo no se diferencian de otros niños en la infancia: los cambios patológicos comienzan a manifestarse con el paso de los años. Es muy difícil diagnosticar el síndrome de Proteo al principio, ya que los primeros signos de la enfermedad pueden variar en cada paciente. El único signo característico es la proliferación tisular. Cualquier tejido del cuerpo humano puede proliferar: hueso, músculo, tejido adiposo, así como vasos sanguíneos y linfáticos. La proliferación puede afectar a casi cualquier órgano. Sin embargo, se observa un mayor porcentaje de proliferación tisular en las extremidades y la cabeza.
El síndrome de Proteus reduce directamente la esperanza de vida del paciente, lo que se explica por los frecuentes problemas vasculares. Entre estos problemas, se suelen encontrar tromboembolias y trombosis. Los procesos tumorales y las lesiones endocrinas son igualmente comunes.
El síndrome en sí no afecta la disminución del nivel intelectual del paciente, pero la proliferación patológica del tejido nervioso puede provocar un retraso significativo en el desarrollo mental.
Los primeros signos del síndrome pueden aparecer en niños a partir de los 2 o 4 años. Suelen ser los siguientes:
- aumento del tamaño de una de las extremidades;
- aumento del tamaño de los huesos individuales;
- compactación local y engrosamiento de áreas de la piel, por ejemplo, en el área de la cara, palmas de las manos, pies;
- desarrollo de procesos tumorales.
Complicaciones y consecuencias
- Asimetría hipertrófica de brazos, piernas y dedos, hemihiperplasia, megalospondilodisplasia.
- Curvatura de la columna vertebral.
- Agrandamiento de la lengua, proliferación patológica de tejido óseo inalterado del cráneo (hiperostosis), microcefalia.
- Defectos vasculares, lipomas y nevos (tejido conectivo, epidérmico).
- Defectos locales invasivos del tejido adiposo o de los vasos.
- Formaciones quísticas en los pulmones.
- Formación de coágulos sanguíneos en vasos profundos, tromboembolismo pulmonar.
- Formaciones quísticas en los apéndices, tumores benignos de las glándulas salivales parótidas, algunos tipos de oncología.
- Estrabismo.
- Defectos de la hilera dentaria.
- Discapacidad intelectual, problemas con el rendimiento académico.
Diagnostico Síndrome Proteus
Es casi imposible diagnosticar el síndrome de Proteus en una etapa temprana, ya que los principales criterios diagnósticos son los síntomas característicos de la enfermedad:
- proliferación de tejidos;
- hipertrofia desproporcionada de las extremidades;
- agrandamiento de órganos o partes del cuerpo;
- curvatura de la columna vertebral debido al desarrollo desproporcionado de las vértebras;
- anomalías quísticas;
- lipomas, defectos de los sistemas circulatorio y linfático.
No existen pruebas para confirmar el diagnóstico del síndrome de Proteus. Se monitorizan los indicadores de coagulación sanguínea, ya que la enfermedad se caracteriza por trombosis y tromboembolia.
El diagnóstico instrumental puede incluir exámenes de rayos X, resonancia magnética, tomografía computarizada, angiografía, encefalografía, etc.
- Las radiografías se pueden utilizar para evaluar el estado de una columna curvada, así como los cambios en el tejido óseo de las extremidades o los dedos.
- Los métodos de investigación tomográfica ayudan a evaluar el estado de la cavidad craneal, identificar defectos en el desarrollo del cerebro, detectar anomalías vasculares, tumores, quistes, etc.
- La encefalografía se prescribe en presencia de convulsiones para determinar su causa.
- La angiografía y la dopplerografía nos permiten determinar la presencia de trombosis y embolias de vasos profundos.
A veces, en el caso del síndrome de Proteus, especialmente en presencia de procesos tumorales, los médicos prescriben un examen histológico con una biopsia preliminar.
 [ 28 ]
[ 28 ]
Diagnóstico diferencial
El diagnóstico diferencial del síndrome de Proteus se realiza con las siguientes enfermedades:
- con síndrome de Klippel-Trenaunay-Weber;
- con neurofibromatosis;
- con encefalocraniolipomatosis;
- con síndrome de lipomatosis-hemihiperplasia.
¿A quién contactar?
Tratamiento Síndrome Proteus
El síndrome de Proteus se considera una enfermedad incurable. Sin embargo, el diagnóstico temprano permite superar con éxito los principales signos patológicos y evitar complicaciones. Por ejemplo, en caso de curvatura de la columna vertebral, crecimiento excesivo de tejido óseo o discrepancia en la longitud de las extremidades, se recomienda al paciente el uso de dispositivos ortopédicos especiales.
Si se observa un trastorno en el sistema hematopoyético o se detecta el crecimiento de procesos tumorales, el paciente con síndrome de Proteus debe estar bajo supervisión médica de por vida.
El tratamiento farmacológico del síndrome de Proteus consiste únicamente en la prescripción de fármacos sintomáticos. Estos incluyen analgésicos (ibuprofeno, ketolong), diuréticos (furosemida, Lasix), anticoagulantes (heparina, Fragmin, fondaparinux, tinzaparina), vasopresores (dopamina, dobutamina) y trombolíticos (uroquinasa, estreptoquinasa, alteplasa).
Medicamentos aprobados para su uso en el síndrome de Proteus
Método de administración y dosificación |
Efectos secundarios |
Instrucciones especiales |
|
Ibuprofeno |
Para el dolor, tomar 600 mg 2-3 veces al día. |
La toma del medicamento puede ir acompañada de náuseas, dispepsia y dolor de estómago. |
El ibuprofeno no se utiliza en casos de disfunción hematopoyética. |
Lasix |
En caso de edema, tomar 20-80 mg al día, con un posible aumento adicional de la dosis. |
Posible disminución de la presión arterial, debilidad, dolores de cabeza, sed, alergias. |
La toma del medicamento debe combinarse con una compensación de las alteraciones electrolíticas. |
Tinzaparina |
Se utiliza como anticoagulante según regímenes de tratamiento individuales. |
Con el tratamiento a largo plazo pueden desarrollarse complicaciones hemorrágicas. |
El medicamento se utiliza con un control constante del grado de coagulación sanguínea. |
Dobutamina |
El medicamento se utiliza según regímenes seleccionados individualmente. |
El tratamiento a largo plazo puede causar arritmia y cambios en la presión arterial. |
Durante el tratamiento con el medicamento, es necesario controlar la frecuencia cardíaca, la presión arterial y la diuresis. |
Estreptoquinasa |
El medicamento se administra por vía intravenosa mediante goteo, a una dosis media de 250.000 UI en 50 ml de solución salina a una velocidad de 30 gotas/min. |
Es posible una hiperreacción a las proteínas: dolor de cabeza, náuseas, fiebre. |
El tratamiento se realiza con monitorización de los parámetros de coagulación sanguínea y de los niveles de fibrinógeno. |
Vitaminas
La dieta de una persona con síndrome de Proteus debe incluir alimentos fortificados y equilibrados. Además, se pueden tomar vitaminas adicionales periódicamente, principalmente para fortalecer los vasos sanguíneos y el corazón, y para mejorar el estado y la estructura de las células y los tejidos.
- Riboxina: tiene un efecto beneficioso sobre los procesos metabólicos y la función hepática.
- Asparkam – previene problemas con el sistema cardiovascular.
- Doppelherz contiene potasio, esencial para un organismo enfermo, y ácidos Omega 3 beneficiosos.
- Sophora es un medicamento para prevenir enfermedades vasculares y cardíacas.
- La ascorutina es un medicamento para mantener el estado normal de la pared vascular y prevenir la formación de trombos.
Los preparados vitamínicos suelen prescribirse de forma individual, ya que algunos pacientes pueden ser intolerantes a uno u otro componente.
Tratamiento de fisioterapia
La fisioterapia para el síndrome de Proteus suele tener como objetivo mantener la función cardiovascular y mejorar la circulación coronaria y periférica. Con una mejor circulación sanguínea, aumenta el transporte de oxígeno, se facilitan los procesos en el sistema nervioso central y autónomo, y se normalizan las reacciones neuroendocrinas e inmunitarias.
Se pueden utilizar diversos métodos de fisioterapia para mejorar la condición de un paciente con síndrome de Proteus, dependiendo de la manifestación predominante de la enfermedad.
Las contraindicaciones para la fisioterapia pueden incluir:
- angina inestable;
- insuficiencia circulatoria grave;
- alteraciones graves del ritmo cardíaco;
- aneurisma;
- condiciones febriles;
- oncología y sospecha de procesos similares;
- tromboembolia;
- ataque cardíaco-neumonía.
La elección de un procedimiento específico para el síndrome de Proteus depende de la gravedad del trastorno funcional del sistema cardiovascular, del estado de los sistemas nervioso y neurohumoral que regulan la circulación sanguínea, así como de la presencia de otros problemas en el cuerpo.
Remedios populares
Para mejorar la calidad de la sangre en caso de síndrome de Proteus, se recomienda beber regularmente bebidas elaboradas con bayas de viburnum, espino amarillo, arándanos rojos y arándanos azules.
Para prevenir la formación de trombos en el síndrome de Proteus, se consideran útiles los tés e infusiones a base de tusilago, reina de los prados, astrágalo, consuelda y hojas de frambuesa. Prepare una infusión con 1 cucharada de hierbas en ½ litro de agua hirviendo y deje enfriar tapado. Beba medio vaso de este medicamento tres veces al día.
El famoso té de jengibre es sumamente beneficioso: fluidifica la sangre, mejora la circulación y previene la acumulación de toxinas. Para prepararlo, ralla un trozo de raíz de jengibre, vierte agua hirviendo sobre él y déjalo reposar durante 20 minutos. Después de enfriar, añade un poco de miel o limón. Para mejorar la circulación linfática, puedes añadir una pizca de canela.
Si se ha formado hinchazón en los tejidos afectados, utilice el siguiente método: aplique un tomate cortado en rodajas en las zonas afectadas: después de 3-4 horas, reemplace las rodajas por otras frescas.
Un ejemplo de tratamiento del síndrome de Proteus con mumiyo:
- disuelva 8 g de mumiyo en 500 ml de agua hervida;
- Beber 1 cucharada por la mañana en ayunas durante 10 días.
El tratamiento puede repetirse después de 5 días. Se recomienda un total de 4 tratamientos.
Las zonas afectadas se pueden tratar con un ungüento, que es un mumiyo diluido al 20% mezclado con vaselina.
 [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ]
[ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ]
Tratamiento a base de hierbas
- El rizoma de ginseng se toma por vía oral antes de las comidas: 20 gotas de tintura en alcohol tres veces al día, o en comprimidos de 0,15-0,3 g tres veces al día. La duración del tratamiento es de medio mes a un mes.
- Prepare una mezcla de 20 g de corteza de espino cerval, 80 g de hojas de abedul y 100 g de corteza de sauce. Prepare una infusión con 1 cucharada de la mezcla resultante y 250 ml de agua hirviendo. Beba 2 vasos del medicamento al día.
- Tome 20 gotas de tintura de ajo hasta 3 veces al día, o 25 gotas de tintura de cebolla tres veces al día durante un mes.
- Para los edemas se preparan infusiones a base de hojas de abedul, cola de caballo, rizoma de perejil, bayas de enebro, rizoma de diente de león y escaramujos.
Homeopatía
Hoy en día, muchos especialistas médicos han reconocido la eficacia de los medicamentos homeopáticos en el tratamiento de diversas enfermedades, incluidas las crónicas. También existen remedios homeopáticos que pueden ayudar, si no curar, al menos reducir significativamente los síntomas de enfermedades como el síndrome de Proteo.
Por ejemplo, Lymphomyosot es un medicamento homeopático complejo fabricado en Alemania que realiza varias funciones útiles en el organismo a la vez:
- elimina sustancias tóxicas, productos de degradación de los tejidos y el metabolismo;
- detiene el crecimiento patológico del tejido;
- Previene la formación de edemas.
Lymphomyosot se puede adquirir en farmacias en forma de gotas, comprimidos o solución inyectable. Se recomienda su uso según prescripción médica tres veces al día (comprimidos o gotas) o de 1 a 3 veces por semana (inyecciones intramusculares o subcutáneas). El tratamiento con Lymphomyosot puede durar mucho tiempo, incluso varios meses si es necesario.
Para potenciar la eficacia del medicamento, puede combinarse con otros remedios homeopáticos. Los más utilizados son: conium, thuja y calcio fluoricum. Con menor frecuencia y según indicación, se utilizan: solanum tuberosum, succinum, apis y tropaeolum.
Además, durante la última década, se han utilizado activamente agentes chalón potenciados (fármacos que regulan la división celular mitótica), agentes de factor de crecimiento epidérmico (EGF) y agentes de factor de crecimiento de fibroblastos (FGF).
Los medicamentos enumerados prácticamente no tienen efectos secundarios desagradables, pero pueden mejorar significativamente el estado de los pacientes con síndrome de Proteus.
Tratamiento quirúrgico
Algunos tipos de crecimientos tisulares en el síndrome de Proteus requieren corrección quirúrgica. Por ejemplo, en caso de deformaciones mandibulares, se indican las siguientes indicaciones:
- Corrección quirúrgica de la mordida mediante ortodoncia;
- construyendo dientes individuales, formando una fila correcta de dientes;
- intervenciones maxilofaciales, etc.
En presencia de crecimientos cutáneos y subcutáneos, como hemangiomas superficiales, se puede recurrir a su extirpación con láser o criodestrucción. Las formaciones quísticas y los tumores (incluidos los internos) se extirpan quirúrgicamente.
- La cirugía puede ser necesaria en casos de curvatura progresiva de la columna, alargamiento excesivo de los dedos, etc.
- La intervención quirúrgica está justificada en presencia de crecimientos que interfieren con la respiración normal, la visión, la audición, así como aquellos que se localizan en la zona de órganos vitales.
- Los crecimientos que tienden a crecer rápidamente siempre se eliminan.
Algunas cirugías para el síndrome de Proteus se realizan por razones estéticas; por ejemplo, si se encuentra crecimiento de tejido en el área de la cara o la cabeza.
Prevención
Los científicos han formulado los llamados "10 mandamientos" para que las mujeres eviten defectos congénitos en sus futuros hijos, incluyendo la prevención del síndrome de Proteo. Estos "mandamientos" consisten en las siguientes recomendaciones:
- Una mujer en edad reproductiva, sexualmente activa y que no utiliza métodos anticonceptivos debe estar preparada para el hecho de que puede quedar embarazada en cualquier momento.
- El embarazo debe planificarse siempre con prudencia, y es recomendable hacerlo antes de los 30-35 años.
- Durante todo el período de gestación, es necesario visitar a un médico y controlar la evolución del embarazo y el estado del feto.
- Antes del embarazo, es recomendable vacunarse contra la rubéola. Durante el embarazo, debe evitar el contacto con personas que padezcan enfermedades virales: no visite lugares públicos durante epidemias, lávese las manos con jabón al regresar de la calle, etc.
- Está estrictamente prohibido tomar cualquier medicamento durante el embarazo sin autorización médica.
- No debes beber alcohol, fumar ni consumir drogas.
- Continuando con el punto anterior: se deben evitar las zonas y habitaciones donde se pueda fumar.
- Es necesario llevar una dieta equilibrada y de calidad y consumir una cantidad suficiente de alimentos vegetales.
- Si es posible, debes descansar lo suficiente durante el embarazo y no sobrecargar tu cuerpo con trabajo físico.
- Si tienes alguna duda o sospecha debes consultar con un médico.
Pronóstico
Todo tipo de complicaciones (por ejemplo, funcionamiento anormal del sistema nervioso central, curvatura creciente de la columna, trombosis, daño a los órganos internos) pueden afectar negativamente la calidad y duración de vida de los pacientes diagnosticados con el síndrome de Proteus.
Cuanto antes se realice el diagnóstico, mayores serán las posibilidades de que el paciente evite muchas complicaciones. Además, las medidas preventivas y terapéuticas oportunas pueden mejorar la calidad de vida y prolongarla.
En general, el síndrome de Proteus en pacientes que no requieren tratamiento quirúrgico no les impide llevar un estilo de vida relativamente activo.
 [ 42 ]
[ 42 ]

