Médico experto del artículo.
Nuevos artículos
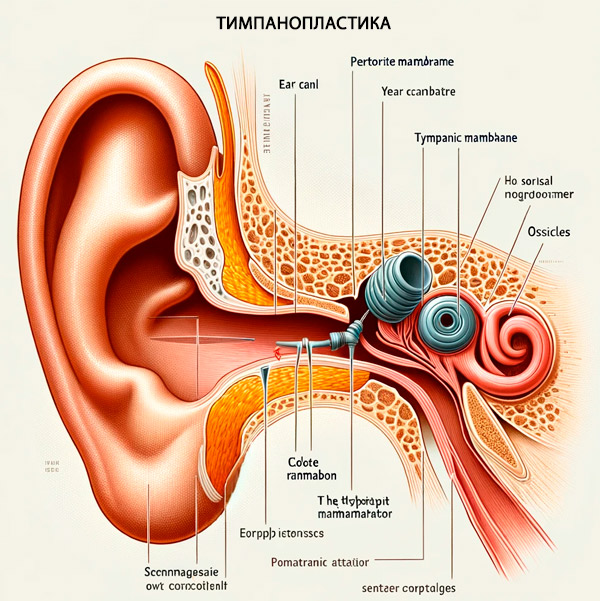
Timpanoplastia
Último revisado: 29.06.2025

Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
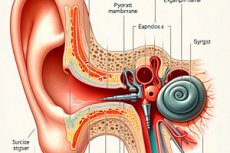
En los casos de daño de la membrana timpánica (membrana tympani) y disfunción del sistema de conducción del sonido del oído medio ubicado en la cavidad timpánica (cavitas tympani) que no responden al tratamiento conservador, se reparan quirúrgicamente: timpanoplastia, que se refiere a las operaciones para mejorar la audición. [ 1 ], [ 2 ]
Indicaciones
Las indicaciones para este complejo procedimiento quirúrgico son: [ 3 ]
- Otitis media purulenta crónica y sus formas (inflamación de la membrana mucosa de la parte media e inferior de la cavidad timpánica - mesotimpanitis, así como inflamación del piso superior de la cavidad timpánica con propagación a las estructuras óseas del oído medio - epitimpanitis) con violación de la integridad de la membrana timpánica; [ 4 ]
- Colesteatoma del oído medio de tamaño significativo, que a menudo tiene un efecto destructivo sobre la membrana y la cadena de huesecillos auditivos; [ 5 ], [ 6 ]
- Desplazamiento y alteración de la movilidad de la cadena osicular del oído medio debido a un traumatismo o a una forma conductiva de otosclerosis. En la otosclerosis, la timpanoplastia se realiza con osiculoplastia (restauración de la posición de los huesecillos del oído medio) o su prótesis (estapedoplastia). [ 7 ]
Timpanoplastia y miringoplastia. Si no hay cicatrización espontánea de la perforación de la membrana timpánica, la restauración de su integridad, en ausencia de trastornos del sistema de conducción del sonido del oído medio, se realiza mediante miringoplastia (del latín neomyringa, membrana timpánica; el término fue introducido en el léxico médico a finales del siglo XVI por el famoso anatomista y cirujano italiano Jerónimo Fabricio). Esta es la timpanoplastia de la membrana timpánica tipo 1 (véase más adelante sobre los tipos de esta operación). [ 8 ]
Preparación
Como preparación para la cirugía, los pacientes se someten a análisis de sangre (general, bioquímico, de coagulación y de RW); audiometría de audición y timpanometría; [ 9 ] una tomografía computarizada del oído y del hueso temporal; y un ECG.
Al menos una semana antes de la cirugía programada, deje de tomar anticoagulantes (medicamentos que reducen la coagulación sanguínea) y AINE.
La elección de la anestesia en este tipo de cirugía (anestesia general o anestesia local con sedación estándar) depende del alcance de la intervención y su complejidad. En la mayoría de los casos, se utiliza anestesia general endotraqueal.
Técnica timpanoplastia
El abordaje y la técnica específica de las operaciones para restaurar la membrana timpánica y el sistema de conducción del sonido dependen del tamaño y la localización de la perforación, la causa de la patología, la presencia y el grado de daño a las estructuras del oído medio, las características anatómicas del canal auditivo externo, etc. [ 10 ]
Algunas cirugías pueden realizarse a través del canal auditivo: acceso transmeatal (que permite una intervención endoscópica menos invasiva), pero con mayor frecuencia, para permitir un mayor acceso al oído medio y al mastoides, se requiere una incisión delante de la oreja, llamada acceso endoaural, o detrás de la oreja, llamada acceso retroauricular. [ 11 ]
Para estas operaciones se utilizan instrumentos microquirúrgicos especiales y microscopios binoculares quirúrgicos, y para la perforación de los huesos se utilizan fresas de diamante.
El tejido autólogo se utiliza como material de trasplante para cerrar perforaciones de la membrana timpánica: fascia del músculo temporal (obtenida mediante una pequeña incisión a unos 2-3 mm detrás de la parte superior del surco auricular), epicóndilo auricular o colgajo tímpanomeatal: un colgajo de tejido creado quirúrgicamente, compuesto por un segmento de la piel del conducto auditivo externo y la membrana timpánica adherida, que se eleva hacia la cavidad del oído medio. También se pueden utilizar aloinjertos. [ 12 ], [ 13 ]
Los injertos autólogos para el cierre de defectos de la membrana timpánica se colocan generalmente mediante la técnica de revestimiento con fijación adicional sobre el canal auditivo óseo o mediante la técnica de superposición, colocando el injerto entre la capa fibrosa de la membrana y la epidermis elevada de su capa externa. [ 14 ]
La timpanoplastia de Wulstein implica la elección de un tipo de intervención quirúrgica que aprovecha al máximo las estructuras funcionales del aparato de conducción del sonido del oído medio y, en caso de pérdida parcial o total, la reconstrucción de los huesecillos auditivos (martillo, yunque y estribo) y la membrana timpánica con diversos materiales. Actualmente se utilizan diversos tipos de prótesis otológicas para reemplazar los huesecillos auditivos. [ 15 ]
A mediados de la década de 1950, el otocirujano alemán Horst Ludwig Wulstein (1906-1987), considerado el fundador de la microcirugía auricular moderna, propuso los principales tipos de timpanoplastia, que están siendo constantemente mejorados por los especialistas en otocirugía quirúrgica. [ 16 ]
La timpanoplastia tipo 1 (miringoplastia con acceso transmeatal) está indicada en ausencia de daño en la cadena osicular auditiva. La cirugía recrea el tamaño y la forma casi naturales de la cavidad del oído medio.
La timpanoplastia tipo 2 se realiza en casos de perforación de la membrana timpánica con erosión del maléolo óseo; el injerto de membrana se fusiona al yunque o a los restos del maléolo.
La timpanoplastia tipo 3 se utiliza cuando la integridad de la membrana timpánica está comprometida y los dos huesecillos auditivos están destruidos, con un estribo intacto y móvil al que se fija el injerto. Acorta ligeramente la cadena de huesecillos auditivos, pero elimina su interrupción.
La timpanoplastia tipo 4 se puede realizar si todo o parte del estribo ha sido afectado por la destrucción de los huesecillos auditivos; el defecto de la membrana timpánica se cierra con la parte tensa preservada (pars tensa) o con un colgajo libre que se conecta al pie del estribo en el borde de la ventana oval abierta de la cóclea.
La timpanoplastia tipo 5 implica no solo la colocación de un injerto de membrana y la conexión de los huesecillos auditivos a la escalera laberíntica anterior, sino también la creación de una nueva ventana oval que separa el laberinto del oído medio. Sin embargo, este tipo de cirugía solo es adecuada en casos de anquilosis (inmovilidad) del estribo.
En la otitis media purulenta crónica, así como en la mastoiditis que se desarrolla durante su exacerbación, para eliminar el exudado purulento del oído medio (o de las células de la apófisis mastoides), se puede realizar una timpanoplastia. Se trata de una miringoplastia (aticoantrotomía separada con timpanoplastia de tipo 1), durante la cual se abre el espacio suprabasal (epitimpano o ático) con la extirpación de su pared externa, así como la cavidad mastoidea (antro mastoideo).
Al finalizar cualquier tipo de timpanoplastia, se suturan todas las incisiones capa por capa y se sutura la piel intradérmicamente con catgut de cromo absorbible. También se puede aplicar un parche de tira estéril en la zona de la incisión. Se colocan en el conducto auditivo externo hisopos posoperatorios esponjosos de Merozel impregnados con una suspensión (antibiótico ciprofloxacino + corticosteroide dexametasona). Posteriormente, se aplica un apósito compresivo firme durante 24 horas.
Contraindicaciones
Los especialistas se refieren a contraindicaciones para la timpanoplastia: [ 17 ]
- Otorrea (presencia de secreción activa del oído medio);
- Otitis externa aguda u otitis media;
- Falta de audición en el otro oído;
- Obstrucción de las trompas de Eustaquio (auditivas) de cualquier etiología;
- Disfunción de la cóclea;
- Daños al nervio auditivo;
- Presencia de proceso inflamatorio de cualquier localización;
- Rinitis alérgica no controlada;
- Exacerbaciones de enfermedades crónicas;
- Sangría.
Estas cirugías no se realizan en niños menores de tres años.
Consecuencias después del procedimiento
Después de casi cualquier intervención quirúrgica, los pacientes sienten dolor de intensidad variable, y los médicos recomiendan que el dolor después de la timpanoplastia se controle con analgésicos simples, como paracetamol o ibuprofeno.
Estos mismos remedios ayudarán si le duele el oído después de la timpanoplastia, y puede doler durante una o dos semanas; también puede haber un dolor leve en la sien o al masticar.
En las primeras dos semanas después de la cirugía, puede experimentar una pequeña secreción sanguinolenta o acuosa del oído e hinchazón en el área del oído.
El tinnitus después de una timpanoplastia (debido a una obstrucción en el oído medio o externo) puede ser percibido incluso por pacientes que no se quejaban antes de la operación. Esto también aplica a quienes presentan congestión de oído después de la timpanoplastia. A medida que el oído cicatriza, esta molestia desaparecerá por sí sola.
Además, los pacientes pueden sentir entumecimiento en la parte superior de la oreja, pero éste desaparece aproximadamente tres meses después de la cirugía. [ 18 ]
Complicaciones después del procedimiento
Entre las posibles complicaciones de esta intervención quirúrgica se destacan: [ 19 ]
- Rechazo de un injerto de membrana y/o prótesis otológica;
- Formación de adherencias entre el injerto y la capa de la cóclea;
- Atenuación del ángulo timpanomeatal anterior debido a la formación de tejido fibroso excesivo, lo que reduce la función de transmisión del oído medio;
- Deterioro de la audición, progresando a pérdida auditiva;
- Daño al nervio facial o a su rama parasimpática (cuerda timpánica) que provoca parálisis de los músculos mímicos, con alteración del gusto;
- Daño a las estructuras del laberinto (oído interno) que causa vértigo después de una timpanoplastia;
Los escalofríos y la fiebre después de la timpanoplastia, así como la secreción purulenta del oído son signos de inflamación infecciosa.
Un fuerte dolor de cabeza después de una timpanoplastia, fiebre superior a +38℃, náuseas y vómitos, así como rigidez en el cuello y dolor en los ojos al mirar la luz significa inflamación de la membrana cerebral: meningitis bacteriana (que puede desarrollarse en los primeros 10-14 días después de la cirugía).
Cuidado después del procedimiento
Durante la cicatrización, el oído debe protegerse con vendajes que llenen el conducto auditivo externo, y solo el médico puede autorizar su retiro. Los apósitos de las suturas externas deben permanecer colocados de siete a diez días.
El cuidado adecuado del oído después de la timpanoplastia es fundamental. En primer lugar, el oído debe mantenerse seco: el hisopo que cubre el conducto auditivo externo puede cambiarse según sea necesario, inicialmente de tres a cuatro veces al día. Durante dos o tres semanas después de la cirugía, se inyectan gotas (Ciloxan, Ciprodex u otras gotas antibacterianas recetadas por el médico) dos veces al día (5 gotas cada vez) en el hisopo dentro del conducto auditivo.
El hisopo se retira del canal dos semanas después de la cirugía y las gotas continúan aplicándose dos veces al día durante otras dos semanas.
También se prescriben antibióticos orales: amoxicilina (Augmentin) o cefalexina (cefazolina): una tableta dos veces al día durante 10 días.
Para reducir la presión sobre el oído operado y la hinchazón, se recomienda descansar sentado o semireclinado en un ángulo de 45°.
¿Qué no debe hacerse después de una timpanoplastia? No debe: sonarse la nariz con fuerza, estornudar con la boca cerrada ni toser; bañarse, nadar ni bucear en piscinas y cuerpos de agua naturales.
Tras la timpanoplastia, se prohíbe el aumento de la actividad física y el deporte durante al menos seis meses. El alcohol está totalmente prohibido después de la timpanoplastia.
Los viajes en avión después de una timpanoplastia deben posponerse al menos tres o cuatro meses (y en consulta con su médico).
Los pacientes están interesados en cómo lavarse el cabello después de una timpanoplastia. Dado que la entrada de agua en el oído es absolutamente inaceptable, al ducharse o lavarse el cabello, se debe cerrar el conducto auditivo externo con un hisopo de algodón impregnado en vaselina.
Pero lo que más les interesa a los pacientes es cuánto tiempo después de la timpanoplastia mejorará su audición. Según los otocirujanos, el momento y el grado de mejora auditiva dependen de muchos factores, como las razones que llevaron a la cirugía, el tipo de cirugía, la presencia de complicaciones, etc. La mejoría auditiva más rápida es casi normal después de la miringoplastia, que es una timpanoplastia de tipo 1.

